|
|
|
|
 Far Far |
 WinNavigator WinNavigator |
 Frigate Frigate |
 Norton
Commander Norton
Commander |
 WinNC WinNC |
 Dos
Navigator Dos
Navigator |
 Servant
Salamander Servant
Salamander |
 Turbo
Browser Turbo
Browser |
|
|
 Winamp,
Skins, Plugins Winamp,
Skins, Plugins |
 Необходимые
Утилиты Необходимые
Утилиты |
 Текстовые
редакторы Текстовые
редакторы |
 Юмор Юмор |
|
|
|
File managers and best utilites |
Национальное общество по изучению атеросклероза. Реферат на тему опухоли сердца
Реферат: "Первичная злокачественная опухоль сердца"
Выдержка из работы
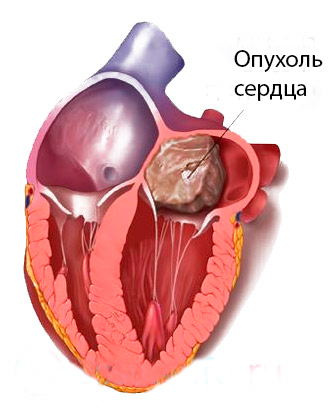
СЛУЧАЙ ИЗ КЛИНИЧЕСКОЙ ПРАКТИКИУДК: 616. 12−006. 363. 04ПЕРВИЧНАЯ ЗЛОКАЧЕСТВЕННАЯ ОПУХОЛЬ СЕРДЦАА. Ю. Добродеев, С. Г. Афанасьев, С. А. Тузиков, А. А. Завьялов,М. В. Завьялова, В. М. Перельмутер, Н. Г. Крицкая, С.В. ВторушинГУ «НИИ онкологии Томского научного центра СО РАМН»Представлено редкое клиническое наблюдение первичной злокачественной опухоли сердца (гистотип — лейомиосаркома) с обширным метастатическим поражением паренхимы легких. Случай представляет интерес в связи с трудностью прижизненной диагностики, интерпретации клинической картины и результатов инструментальных методов обследования.Ключевые слова: первичная лейомиосаркома сердца.PRIMARY MALIGNANT TUMOR OF THE HEART A. Yu. Dobrodeev, S.G. Afanasyev, S.A. Tuzikov, A.A. Zavyalov,M.V. Zavyalova, V.M. Perelmuter, N.G. Kritskaya, S.V. Vtorushin Cancer Research Institute, Tomsk Scientific Center, SB RAMS, TomskA rare clinical case of primary malignant tumor of the heart (hystotype: leiomyosarcoma) with metastatic involvement of the lung parenchyma has been presented. The case is of interest with respect to difficulties in diagnosis, disease pattern and results of tool examination.Key words: primary leiomyosarcoma ofthe heart.Новообразования сердца относятся к малоизученной области клинической онкологии, что обусловлено крайней редкостью представленной патологии, отсутствием патогномонич-ных симптомов, значительным разнообразием клинических проявлений и сложностью диагностики. Метастатические поражения сердца диагностируются в 20−40 раз чаще. В большинстве случаев наблюдаются метастазы в сердце при раке легкого, лимфомах, лейкозах, раке молочной железы, меланоме. Первичные опухоли сердца (ПОС) встречаются, по данным различных авторов, с частотой от 17 до 500 на 1 млн патологоанатомических исследований, причем 75−80% случаев приходится на доброкачественные новообразования [2,4, 5]. Однако в последние годы отмечается увеличение числа пациентов как с доброкачественными, так и со злокачественными опухолями сердца, что в первую очередь может быть связано с широким внедрением в клиническую практику высокотехнологичных методов диагностики[6]. Из доброкачественных новообразований сердца, помимо наиболее часто встречающейся миксомы, выделяют группу немиксоматозных опухолей, к которым относят рабдомиому, фиброму, липому, тератому и др. Среди первичных злокачественных опухолей преобладают ангиосаркомы, фибросаркомы, рабдомиосаркомы, реже встречаются злокачественные фиброзные гистиоцитомы, лейомио саркомы, липо саркомы, злокачественные миксомы. Чаще поражаются правые отделы сердца [3,7].Возможности лечения больных с ПОС ограничены, однако при доброкачественных новообразованиях своевременное хирургическое вмешательство, как правило, приводит к выздоровлению. При злокачественных ПОС прогноз крайне неблагоприятный, в большинстве случаев лечение ограничивается лучевой терапией и химиотерапией, а также борьбой с осложнениями [1]. Наибольшим опытом располагают канадские хирурги, которые в период с 1956 по 1996 г. наблюдали 71 больного с ПОС[8]. Полная резекция опухоли была произведена 50 (88%) из 57 больных с доброкачественным процессом и лить 5 (36%) из 14 больных со злокачественным новообразованием. Все прооперированные больные со злокачественной опухолью умерли в различные сроки после операции, более того, из 14 больных с данным заболеванием к концу исследования остались в живых только 2.О трудностях прижизненной диагностики, интерпретации клинической картины и результатов инструментальных методов обследования у больных с первичными злокачественными новообразованиями сердца свидетельствует следующее клиническое наблюдение.Больной М., 68 лет, история болезни № 131 903, находился на стационарном лечении в торако-абдоминальном отделении ГУ «НИИонкологии ТНЦСОРАМН» с 28. 11. 05 по 15. 12. 05.Анамнез заболевания: больным себя считал с октября 2005 г., когда появилось выраженное гемопноэ. В связи с этим находился на стационарном лечении в пульмонологическом отделении городской больницы № 3. При обследовании установлен диагноз: Интерстициальная легочная болезнь (неуточненная). Осложнение: Кровохарканье. Постгеморра-гическая анемия средней степени тяжести. Соп. патология: Гипертоническая болезнь III ст., III ст., IVстепень риска. Консультирован фтизиатром (23. 11. 05): данных за туберкулез нет. Был направлен в ГУ «НИИ онкологии» для дообследования, возможной морфологической верификации патологии легких путем торакоскопии, биопсии.Профессиональный анамнез: скульптор, длительный контакт с пылью (гранит, мрамор и т. д.).При поступлении предъявлял жалобы на обильное кровохарканье. Объективно: общее состояние относительно удовлетворительное. Кожа, слизистые — нормальной окраски. В подмышечной области слева определяются плотно-эластичные, безболезненные, подвижные лимфоузлы до 0,8 см. Периферических отеков и варикозно расширенных вен нижних конечностей нет. Грудная клетка симметричная. Дыхание везикулярное, в нижних отделах — с жестким оттенком, хрипов нет. Перкуторныйзвук с коробочным оттенком, размеры сердца в пределах нормы. Частота дыхания — 16−18. Проба Штанге — 1 мин. Тоны сердца ясные, ритм правильный. Пульс 81 В 1 мин. АД 130/80 мм рт. ст. Со стороны органов брюшной полости — без особенностей.За время госпитализации проведено обследование:1) лабораторно при поступлении: анемия средней степени тяжести, легкая гиперкоагуляция. ЭКГ-ритм синусовый, ЧСС 72 в 1', ЭОС не отклонена, полная блокада ПНПГ-2) рентгенография ОГК (30. 11. 05): интерстициальное поражение легких с обеих сторон. Лимфоаденопатия средостения. Жидкость в перикарде-3) УЗИ органов брюшной полости и грудной клетки (1. 12. 05): диффузные изменения печени. Хр. холангиохолецистит. Перикардит (прослойка жидкости — 24 мм). Двусторонний плеврит (прослойка жидкости до 12 мм) —4) ФБС (1. 12. 05): кровотечение из невы-явленного очага. Двусторонний атрофический эндобронхит-5) при цитологическом исследовании мокроты на фоне выраженного воспаления выявлены клетки многослойного плоского эпителия-6) сцинтиграфия легких (6. 12. 05): сцинти-графические признаки ТЭЛА левого легкого-7) УЗИ сердца (8. 12. 05): размеры полостей и толщина стенок левого желудочка в пределах нормы. Уплотнены стенки аорты. Пролапс митрального клапана I степени с регургитацией 0−1 степени. Остальные клапаны без изменений. Гипокинез передне-бокового сегмента. Незначительно повышено систолическое давление в правом желудочке. Глобальная сократительная способность не снижена. Диастолическая функция не нарушена. В полости перикарда 140 мл жидкости. В плевральной полости слева 170 мл жидкости-8) КТ органов грудной клетки (9. 12. 05): Интерстициальное заболевание легких. Косвенные признаки хронической ТЭЛА. Лимфоаденопатия средостения. Двусторонний плеврит, перикардит. Нарушение кровообращения по легочноартериальному типу (ЛАГП-IIIcm.) —9) УЗИ сосудов нижних конечностей (12. 12. 05): УЗИ-признаки тромбоза н/3 поверх-ностной бедренной вены справа (посттромбо-флебитическая болезнь).Были проведены консультации смежных специалистов: невролога (9. 12. 05): последствия ОНМК в СМА (2004) в виде рефлекторного левостороннего гемипареза- кардиолога (7. 12. 05): ТЭЛА мелких и средних ветвей легочной артерии? ИБС: стенокардия напряжения, ФК 1-П. НК 11 А. Гипертоническая болезнь III ст., III ст., IV степень риска. Рекомендовано провести дифференциальную диагностику с туберкулезом и профессиональными заболеваниями, при исключении последних — обследование в условиях кардиологического стационара.С учетом анемии больному проводились неоднократные переливания эритроцитарной массы, плазмы, продолжалась гемостатиче-ская, антибактериальная и противовоспалительная терапия, бронхолитики, препараты железа, общеукрепляющая терапия. Однако выраженного эффекта от проводимого лечения не наблюдалось, у больного сохранялось кровохарканье, по лабораторным данным — анемия, легкая гиперкоагуляция.За время госпитализации состояние больного оставалось стабильным. Однако 15. 12. 05, в 5. 00 при попытке встать с постели больной упал, потерял сознание. На момент осмотра дежурным реаниматологом: состояние крайней степени тяжести, в сознании, дезориентирован, психомоторное возбуждение. Кожные покровы бледные, холодный липкий пот. Дыхание самостоятельное, ЧД 26 в 1 мин. Больной был доставлен в реанимационное отделение, где был переведен на ИВЛ, при этом отмечалась нестабильность гемодинамики -АДдо 40/0мм рт. ст. При ЭКГ-контроле: признаки субэндо-кардиальной ишемии. Несмотря на проводимое лечение в 05. 40 произошла остановка сердечной деятельности. Реанимационные мероприятия оказались неэффективны. В 06. 20 зафиксирована биологическая смерть.На аутопсию направлен с диагнозом:Основной окончательный клинический комбинированный диагноз:Конкурирующие заболевания:1. Идиопатический фиброзирующий альвео-лит.2. Посттромбофлебитическая болезнь веннижних конечностей (тромбоз н/3 поверхностной бедренной вены справа).Осложнения: Хроническая рецидивирующая тромбоэмболия мелких и средних ветвей легочной артерии. Гемопноэ. Постгеморрагическая анемия средней степени тяжести. Полисерозит. Острая сердечно-легочная недостаточность. Отек легких. Отек головного мозга. Состояние после сердечно-легочнойреанимации.Соп. патология: ИБС: стенокардия напряжения, ФК 1-П. НК ПА. Гипертоническая болезнь III ст., III ст., IV степень риска. Последствия ОНМК в СМА (2004) в виде рефлекторного левостороннего гемипареза. Хр. холангиохолецистит, ст. ремиссии.Причина смерти: Острая сердечно-легочная недостаточность.На аутопсии были обнаружены следующие изменения. Сердце массой 555 г. В полости перикарда содержалось 530мл жидкой темнокрасной крови и 270 г сгустков. Со стороны эпикарда в правом предсердии определялся дефект стенки размером 1,5×2 см, с бугристыми рыхлыми краями беловато-сероватого цвета. По периферии дефекта выявлялись бугристые образования. Со стороны эндокарда, в полости правого предсердия в проекции вышеописанного дефекта определялось округлое бугристое образование, размером 4×5 см, выстоящее в просвет предсердия на 2,5 см. Опухоль на разрезе была представлена пестрой тканью желтовато-серо-красного цвета, с чередующимися участками плотной и рыхлой консистенции (рис. 1). Данная ткань распространялась на все слои сердца, с распадом в зоне дефекта. Толщина миокарда левого желудочка составляла 15 мм, правого — 4 мм. Вне описанного патологического образования миокард был однородным, темно-красного цвета, волокнистого строения. На интиме коронарных артерий определялись желтоватые бляшки IV типа, выступающие над поверхностью, со степенью распространенности 30%, стенозированием 40%.Субплеврально по всей поверхности обоих легких располагались округлые узелки, размером от 0,1 до 1 см, плотной консистенции, выступающие над поверхностью органа. На всем протяжении в легочной ткани участки тестоватой консистенции чередовались сРис. 1. Опухоль правого предсердияплотными узелками размером от 3 мм до 1 см.На разрезе эти образования были представлены темно-коричневой тканью с очагами беловатого цвета. В просвете ветвей легочной артерии определялась жидкая кровь.Кожа нижних конечностей макроскопически не была изменена, конечности были равными по объему. В просвете глубоких и поверхностных вен нижних конечностей, в том числе и в н/3 поверхностной бедренной вены справа — жидкая кровь.При гистологическом исследовании в препаратах из макроскопически определяющегося образования правого предсердия выявлялось разрастание опухолевой ткани, распространяющееся на всю толщу миокарда, с прорастанием эндо- и эпикарда. Опухоль была представлена беспорядочно расположенными полиморфными клетками. Большинство клеток имело веретенообразную форму с крупными темными ядрами, встречались митозы (рис. 2). Выявлялись обширные участки некроза опухолевой ткани и крупные кровоизлияния. В участках прорастания эндокарда определялись тромботические наложения, представленные нитями фибрина и гемолизированными эритроцитами. Прорастая эпикард, опухольразрасталась в жировой клетчатке. На остальном протяжении в ткани миокарда отмечался умеренно выраженный отек стромы, полнокровные сосуды, гипертрофия и липофусциноз кардиомиоцитов.В препаратах из ткани легких в просветах артерий определялось скопление полиморфных клеток. В препаратах из макроскопически определяющихся узлов выявлялось разрастание опухолевой ткани, состоящей из полиморфных преимущественно веретенообразных клеток, с многочисленными кровоизлияниями.Иммуногистохимическое исследование препаратов из образования правого предсердия выявило экспрессию Vimentine, Collagen IV, SMA и отсутствие экспрессии Myf-4 и Desmin. Гистологическое строение и иммунофенотип опухоли соответствовали лейомиосаркоме.На основании проведенного исследования был сформулирован следующий патологоанатомический диагноз:Основное заболевание: Лейомиосаркома правого предсердия, с множественными метастазами в легкие, G2, IVстадия.Осложнения: Гемопноэ (по клиническим данным). Постгеморрагическая анемия средней степени тяжести (по клинико-лабораторным данным). Некроз опухоли с разрывом стенки правого предсердия. Гемоперикард. Тампонада сердца. Отек легких. Двусторонний гидроторакс. Состояние после сердечно-легочной реанимации от 15. 12. 05.Соп. заболевания: Состояние после ОНМК (2004): киста в области надкраевой извилины нижней теменной дольки справа. АтеросклерозРис. 2. Лейомиосаркома правого предсердия. Окраска гематоксилином и эозином (*200)артерий основания головного мозга IVтипа, со степенью распространенности 50%, стено-зирование 40%. Гипертоническая болезнь (ар-териологломерулогиалиноз почек, гипертрофия левого желудочка 1,5 см), IIIст., рискIV. Хронический бронхит вне обострения. Атеросклероз аорты V тип, со степенью распространенности 30%. Атеросклероз коронарных артерий IV типа, со степенью распространенности 30%, стенозирование 40%. Хронический холецистит вне обострения.Причиной смерти явилась тампонада сердца.Идиопатический фиброзирующий альвеолит и пневмокониоз, о которых высказывалось предположение в клинике, не нашли своего морфологического подтверждения. Наблюдавшаяся в клинике картина объясняется многочисленными метастазами лейомиосаркомы с распространенным поражением легких. Не нашла морфологического подтверждения и посттромбоф-лебитическая болезнь: кожа нижних конечностей была не изменена, в просвете глубоких и поверхностных вен выявлялась жидкая кровь. При гистологическом исследовании — стенка вен имела обычное строение.Представленное клиническое наблюдение представляет интерес в связи с редкостью патологии и трудностью своевременной прижизненной диагностики.ЛИТЕРАТУРА1. Кнышов Г. В., Витовский P.M., Захарова В. П. Опухоли сердца. Проблемы диагностики и хирургического лечения. Киев, 2005. 254 с.2. Majano-Lainez R.A. Cardiac tumors: a current clinical and pathological perspective // Crit. Rev. Oncogenesis. 1997. Vol. 8, № 4. P. 293−303.3. Mathur A., Airan B., Bhan A. et al. Nonmyxomatous cardiac tumors: twenty-year experience // Indian Heart J. 2000. Vol. 52, № 3. P. 319−323.4. Miralles A., Bracamonte L., Soncul H. et al. Cardiac tumors: clinical experience and surgical results in 74 patient I I Ann. Thorac. Surgery. 1991. Vol. 52. P. 886−895.5. Molina J.E., Edwards J.E., WardH.B. Primary cardiac tumors: Experience at the university of Minnesota I I Tumors of the heart. Proceedings of the third symposium on cardiac surgery / Ed. F.W. Hehrlein, F. Dapper // Thorac. Cardiovasc. Surg. 1990. Vol. 38, Spec. Issue. P. 183−191.6. Paladini D., Palmieri S., Russo M.G., Pacileo G. Cardiac multiple rhabdomyomatosis: prenatal diagnosis and natural history 11 Ultrasound Obstet. Gyn. 1996. Vol. 7,№ 1. P. 84−85.7. Smith D.N., Shaffer K., Patz E.F. Imaging features of nonmyxomatous primary neoplasms of the heart and pericardium I I Clin. Imaging. 1998. Vol. 22, № 1. P. 15−22.8. Perchinsky M.J., Lichtenstein S. V, Tyers G.F.O. Primary cardiac tumors: forty years experience with 71 patients I I Cancer. 1997. Vol. 79. P. 1809−1815.Поступила 14. 09. 07
Показать Свернутьwestud.ru
Злокачественная опухоль сердца: симптомы, лечение, прогноз
Первичные злокачественные опухоли сердца составляют, по данным патологоанатомических исследований, 25% от их общего числа, тогда как частота их выявления в клинических условиях колеблется от 2 до 17%. Более 75% этих новообразований представлены саркомами, которые могут исходить из любого клеточного элемента сердца, что и предопределяет разнообразие их морфологической картины и сложность гистологической идентификации. Чаще всего встречаются:
-
ангиосаркомы;
-
рабдомиосаркомы;
-
фибросаркомы;

которые в совокупности составляют около 70% всех первичных злокачественных неоплазм сердца. В литературе описаны и другие случаи редких видов сарком сердца:
-
нейросаркомы;
-
лимфосаркомы;
-
гемангиоэндотелиосаркомы;
-
лейомиосаркомы;
-
мезотелиосаркомы;
-
миксосаркомы;
-
липосаркомы;
-
остеосаркомы;
-
хондросаркомы и многие другие.
Поражаются различные отделы сердца. Эти опухоли отличаются быстрым инвазивным ростом, приводящим к прорастанию всех слоев сердца и близлежащих органов, а также быстрым и обширным метастазированием в другие органы.
Первичные саркомы сердца могут располагаться эпикардиально, не проникая в полости сердца, а также эндокардиально и интрамурально, поражая при этом миокард. Как уже отмечалось выше, саркомы преимущественно исходят из правых отделов сердца, в основном из стенок правого предсердия, реже локализуются в желудочках. Злокачественные новообразования могут вызывать окклюзию клапанных отверстий и выводных отделов желудочков сердца, сдавливать или прорастать коронарные сосуды, крупные артерии и вены.
Ангиосаркома сердца
Ангиосаркома сердца — наиболее часто встречающаяся злокачественная опухоль сосудистого происхождения, составляющая 2,1-7,3% всех его новообразований. Гистологически эта опухоль представляет собой разновидность злокачественной гемангиоэндотелиомы и гемангиоперицитомы. Схожесть их течения и прогноза послужила основанием для использования в клинической практике собирательного термина «ангиосаркома».
Макроскопически ангиосаркомы представляют собой плотные образования, инфильтрирующие окружающие ткани, с очагами некроза и кровоизлияний на разрезе. Микроскопически эти опухоли имеют полиморфное строение. Они образованы веретенообразными или округлыми клетками, формирующими беспорядочно расположенные тяжи. Характерно, что в опухолевой ткани возникают сосудистые полости и каналы различного размера и конфигурации, анастомозирующие между собой и заполненные кровью.
Прогноз при ангиосаркомах сердца плохой. Большинство больных умирают в сроки 2-12 мес после появления симптомов заболевания.
Рабдомиосаркома сердца
Рабдомиосаркома сердца, так же как ангиосаркома, относится к числу часто встречающихся злокачественных опухолей. Наблюдается в любом возрасте.
Макроскопически опухоль представляет собой узловое образование в толще миокарда, с блестящей белесоватой поверхностью, белого или розоватого цвета, мягкой консистенции. На разрезе ткань пёстрая, с участками типа рыбьего мяса, преобладают кровоизлияния и некрозы. Микроскопически опухоль имеет пучковое строение и выраженный полиморфизм. Опухолевые клетки этого новообразования напоминают мышечные клетки на разных стадиях развития. В зависимости от этапа эмбриогенеза различают следующие виды рабдомиосарком:

Часто рабдомиосаркома состоит в равной мере из одинакового количества округлых, овальных и веретенообразных клеток. Эти новообразования обладают выраженным внутриполостным ростом, с быстрым развитием обтураций и врастанием в сердечные клапаны.
Прогноз при рабдомиосаркомах сердца плохой. Преобладающее большинство больных умирают в течение года с момента установления диагноза.
Лейомиосаркома сердца
Лейомиосаркома сердца — злокачественная опухоль мышечной ткани. Макроскопически опухоль представляет собой образование мягкой консистенции, серовато-желтого цвета, с капсулой и блестящей поверхностью; неоплазма обладает внутримиокардиальным ростом, часты инвазии в легкие и другие соседние органы. Встречается в большинстве случаев в предсердиях, часто бывает билатеральной. Микроскопически опухоль полиморфна, в строме выявляются гигантские клетки веретенообразной формы, образующие пучковые мышечные структуры.
Фибросаркома сердца
Фибросаркома сердца — злокачественная опухоль волокнистой соединительной ткани, составляющая 1,9-2,6% всех его первичных новообразований. Она встречается у больных обоего пола в любом возрасте. В патологический процесс одинаково часто вовлекаются правые и левые отделы сердца, причем в 64,2% случаев наблюдается множественный характер поражения. В половине наблюдений эти опухоли характеризуются выраженным внутриполостным ростом, приводят к частичной окклюзии и инвазии клапанного аппарата, наиболее часто — митрального клапана. Инвазия перикарда и отдаленные метастазы выявляются в 35,7% случаев при диагностике заболевания.

Макроскопически эта неоплазма представляет собой серовато-белое образование, плотной консистенции, с преобладающим инфильтративным ростом. Микроскопически состоит из фибробластоподобных клеток и коллагеновых волокон, представляющих клеточно-волокнистые тяжи, с обилием неправильных митозов и участков миксоматоза.
Прогноз при фибросаркомах сердца плохой. Все больные умирают в течение 2 лет после появления симптомов заболевания.
Липосаркома сердца
Липосаркома сердца — злокачественная опухоль из соединительной ткани и ее производных, по своему строению напоминает жировую ткань эмбриона с выраженным полиморфизмом. Макроскопически эта опухоль представляет конгломерат узлов плотной консистенции, бело-желтого цвета, на разрезе видны участки кровоизлияний и некроза. Микроскопически выявляются звездчатые и веретенообразные клетки, липоциты, жировые вакуоли и зрелые жировые клетки. Липосаркомы в равной мере поражают как правые, так и левые отделы сердца, с возможным развитием внутримиокардиального роста.
Прогноз при липосаркомах сердца, как и при перечисленных формах сарком, плохой, но все же липосаркома отличается относительно медленным ростом и редким метастазированием.
К первичным злокачественным новообразованиям сердца относятся также остеосаркома, хондросаркома, нейрогенная саркома, лимфосаркома, злокачественная тератома. Перечисленные опухоли встречаются редко, но сообщения, имеющиеся в мировой литературе по указанной патологии, свидетельствуют об их чрезвычайно неблагоприятном прогнозе, все больные умирают в течение 1 года-2 лет после появления первых симптомов заболевания.
Метастатические опухоли сердца
Метастатические опухоли сердца у детей — явление крайне редкое. В основном это опухоли мышечного происхождения, расположенные в правом желудочке и на трехстворчатом клапане. Внутрисердечная опухоль на ножке в виде опухоли Вильямса может заполнять просвет правого предсердия и желудочка, вызывая выраженное нарушение гемодинамики, не поражая при этом сам миокард.
У взрослых пациентов метастатические опухоли встречаются в 40 раз чаще, чем первичные опухоли сердца. Вторичные опухоли сердца встречаются в 13-40 раз чаще, чем первичные. Метастазирование в сердце или прорастание опухоли в миокард и перикард регистрируется, по различным данным, у 0,3-27% пациентов, умерших от злокачественных новообразований. Наиболее часто такое вторичное поражение наблюдается при раке легкого, пищевода, молочной или щитовидной железы, а также при меланомах, лимфомах, миеломах, лимфогранулематозе. Метастазы в сердце могут быть узловатыми или разлитыми, могут располагаться эндокардиально или эндоперикардиально, а иногда одновременно поражать обе структуры. Чаще всего поражение эндокарда приводит к образованию пристеночного тромба, а поражение перикарда вызывает его воспаление с геморрагическим экссудатом, приводящим к тампонаде сердца и нарушению гемодинамики.

Клиника
Именно особенности локализации опухолей сердца определяют проблемы диагностики и дифференциальной диагностики этого заболевания. Распознавание первичных опухолей сердца чрезвычайно затруднено в связи с отсутствием патогномоничных признаков и возможностью бессимптомного течения болезни. Клинические проявления опухолей сердца достаточно неоднородны и зависят не только от гистологического строения неоплазмы, но в основном от характера их роста, размера, локализации, степени внутрисердечной обструкции или деформации проводящей системы. Изолированные небольшие по размерам опухоли, расположенные в одном из желудочков, могут протекать бессимптомно, в то время как обширное новообразование с поражением миокарда приводит к выраженной сердечной недостаточности, являющейся причиной летального исхода. Опухоли больших размеров, выступающие в полости сердца, могут вызывать нарушение притока или оттока крови в полости сердца. Локализуясь в различных камерах сердца, опухоли чаще всего симулируют клиническую картину стеноза того или иного клапанного отверстия. У ребенка сужение просвета трехстворчатого клапана опухолью вызывает цианоз, обусловленный изменением тока крови через открытое овальное окно. Стеноз митрального клапана или его недостаточность могут быть вызваны рабдомиомой. Значительное гемодинамическое сужение выводного тракта правого или левого желудочка может быть обусловлено рабдомиомой, фибромой и тератомой. Опухоли больших размеров могут значительно снижать объем левого желудочка, без изменения его приточного или выводного тракта, вызывая при этом нарушение сократительной функции миокарда и левожелудочковую недостаточность.
Еще одним из симптомов опухолевого процесса является нарушение ритма сердца в результате поражения его проводящей системы. Описаны случаи развития:
-
полной AV-блокады;
-
суправентрикулярной и вентрикулярной тахикардии;
-
синдрома тахи-брадикардии;
-
синдрома внезапной смерти.
В отдельную группу выделяют симптомы, вызванные развитием миксомы. Диапазон клинических проявлений миксом обусловлен нарушением притока или оттока крови из пораженной камеры сердца, эмболическим синдромом, а также общей реакцией организма на неоплазму.
К основным проявлениям данной опухоли относятся симптомы стеноза митрального клапана и тромбоза сосудов большого круга кровообращения, вызванные отрывом частичек опухоли. Наиболее часто наблюдаются симптомы стеноза митрального клапана с развитием легочной гипертензии и выраженной сердечной недостаточности. Реже наблюдается недостаточность митрального клапана, обусловленная пролабированием опухоли или ее прорастанием, с поражением клапанного кольца либо створок клапана. Характерными признаками миксомы являются рецидивирующие приступы потери сознания в результате блокирования опухолью отверстия митрального клапана либо, при более редкой правопредсердной локализации, блокирования опухолью отверстия трехстворчатого клапана. Тромбозы легочных или системных сосудов, связанные с отрывом фрагментов опухоли, наблюдаются более чем у 50% детей с миксомой сердца. Разнообразные паранеопластические проявления, описанные при злокачественных опухолях, также могут наблюдаться при миксомах сердца, нередко маскируя сердечную симптоматику.
Диагностика
Клиническая диагностика опухолей сердца у детей чрезвычайно трудна в связи с отсутствием патогномоничных признаков заболевания и невозможностью ребенка объективно оценить свое состояние. Настороженность в отношении развития опухолевого процесса сердца у ребенка должна присутствовать при наличии сердечных шумов неясной этиологии с развитием застойной сердечной недостаточности, нарушениями ритма — от АV-блокады разной степени до не поддающихся медикаментозному лечению приступов тахикардии, сопровождающихся лихорадкой, анемией и беспричинной потерей массы тела. Заподозрить наличие опухолевого процесса в сердце возможно при сочетании заболевания сердца и эмболии периферических артерий. Основными диагностическими методами исследования являются расширенный биохимический анализ крови и кардиологическое исследование, позволяющее визуализировать функцию сердца.
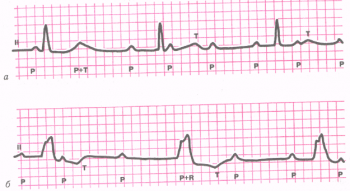
Клиническая картина злокачественного процесса характеризуется неожиданным появлением определенных симптомов с быстро прогрессирующей сердечной недостаточностью и увеличением размеров сердца, гемоперикардом, болями в грудной клетке, аритмиями и внезапной смертью.
При злокачественных новообразованиях небольших размеров механический фактор обструкции атриовентрикулярных отверстий и выводных трактов желудочков отсутствует, а недостаточность кровообращения чаще обусловлена интоксикацией организма ребенка. Декомпенсация кровообращения может быть обусловлена частичным замещением контрактильного миокарда опухолевой тканью или хронической тампонадой. В этих случаях с уверенностью можно говорить о злокачественном росте, особенно если при пункции полости перикарда получено геморрагическое содержимое и определяется наличие атипичных клеток в пунктате. По данным ряда авторов, гемоперикард наблюдается в 40-50% всех случаев злокачественных неоплазм сердца.
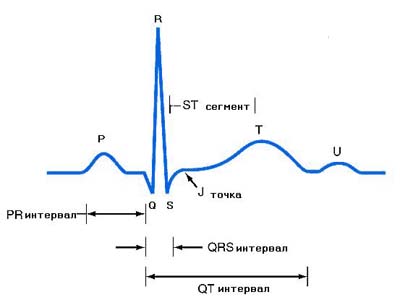
Изменения на ЭКГ могут быть неспецифическими либо совсем отсутствовать. При внутриполостных опухолях регистрируются гипертрофия левых или правых отделов сердца, что зависит от локализации и размеров новообразования, предопределяющих гемодинамические нарушения, а также суправентрикулярные или желудочковые нарушения ритма. У больных с внутримышечными опухолями сердца описывают укорочение интервала P-R, отстроченную реполяризацию правого желудочка, блокаду правого или левого пучка Гиса, полную AV-блокаду. Также могут наблюдаться рецидивирующие приступы мерцательной аритмии. Кроме того, при злокачественных новообразованиях возможна регистрация низкого вольтажа комплексов QRS и неспецифические изменения сегмента ST и зубца Т. При подозрении на рецидив рабдомиомы после ее радикального удаления хирургическим путем даже при локализации опухоли вне сердца и полости грудной клетки помимо обзорной рентгенограммы показано рутинное ЭКГ-исследование.
Рентгенологическое исследование больных с первичными опухолями сердца позволяет выявить многообразные признаки, присущие этому заболеванию. Однако они также не патогномоничны, так как в большинстве случаев отражают только гемодинамические изменения, наступающие, как правило, при новообразованиях больших размеров, а при злокачественных формах могут дополняться признаками изолированного экссудативного перикардита. Несимметричное увеличение тени сердца может определяться при локализации опухоли в области переднебоковой стенки левого желудочка. Выявление на рентгенограмме изолированного образования, выходящего за пределы границ сердца, также может свидетельствовать в пользу опухолевого процесса эпикардиально-перикардиальной локализации. Спорадически может отмечаться кальцификация опухоли. Пристального внимания заслуживает неодинаковая выраженность застойных явлений в легких, которая в сочетании с соответствующей клинической симптоматикой может способствовать косвенному обнаружению внутриполостных новообразований сердца. В то же время деформация контуров сердца с уменьшением амплитуды зубцов на рентгенокимограммах в сочетании с «застывшими» очаговыми инфарктоподобными изменениями на ЭКГ при отсутствии ишемической болезни сердца в анамнезе может свидетельствовать о наличии внутримышечной опухоли в сердце.
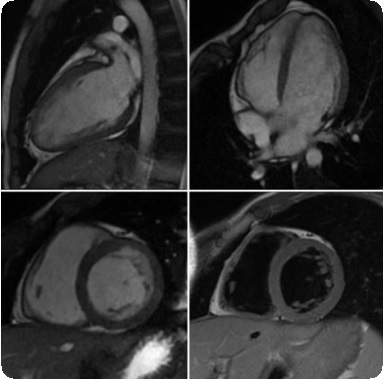
Эхокардиография является высокоэффективным неинвазивным методом исследования при опухолях сердца у детей. Она позволяет уже в поликлиническом подразделении поставить правильный диагноз и выработать оптимальную хирургическую тактику. Современное развитие эхокардиографии позволяет установить точные размеры опухоли, ее локализацию, подвижность и связь с другими анатомическими структурами сердца. Наблюдения показывают, что при внутриполостной локализации сердечных новообразований разрешающая способность этого метода исследования с применением В-режима приближается к 100%. ЭхоКГ позволяет установить детали анатомического строения опухоли и определить возможные нарушения внутрисердечной гемодинамики. Обладая высокой разрешающей способностью, этот метод достаточно точно определяет локализацию, размеры, инвазивный характер роста новообразования при таких опухолях, как рабдомиомы и фибромы сердца, а также функциональное состояние клапанного аппарата и сократительную способность миокарда. При ЭхоКГ с успехом выявляются такие важные отличительные особенности злокачественных новообразований, как малоподвижность опухоли, тесная взаимосвязь с сердечными структурами, отсутствие ножки опухоли, атипичное расположение и др. Используемая все чаще ЭхоКГ плода позволяет проводить раннюю диагностику новообразования во внутриутробном периоде.
Компьютерная томография и МРТ показаны в случае распространения опухолевого процесса на структуры средостения. Анализ данных этих методов исследования позволяет определить место фиксации опухоли, провести дифференциальный диагноз между новообразованиями из жировой или солидной ткани, кистами, а при распространении патологического процесса на близлежащие органы и ткани сделать заключение о злокачественности процесса.
Ангиографическое исследование позволяет зарегистрировать особенности гемодинамических нарушений, обусловленные препятствием на путях притока и/или оттока крови из пораженных камер сердца, определить локализацию опухоли, ее размер и подвижность, распространение на коронарные сосуды. Это особенно важно при принятии решения об оперативном лечении, а также определении техники операции. Селективная коронарография дополняет эту информацию за счет выявления сосудистой сети новообразования, а эндомиокардиальная биопсия, проводимая при подозрении на злокачественный характер заболевания, подтверждает или отвергает этот диагноз. Однако проведение исследования при внутриполостных новообразованиях сопряжено с опасностью их фрагментации и последующей опухолевой эмболии, поэтому в настоящее время большинство клиницистов воздерживаются от зондирования камер сердца и перечисленного комплекса диагностических манипуляций, отдавая предпочтение неинвазивным методам исследования — ЭхоКГ, КТ и МРТ.
Лечение и его результаты
В настоящее время не вызывает сомнения тот факт, что радикальное хирургическое лечение при эндо- и миокардиальных опухолях возможно только под непосредственным контролем зрения.
Оперативное лечение, направленное на обширную резекцию опухоли в условиях искусственного кровообращения, является методом выбора при доброкачественных опухолях сердца, вызывающих значительное нарушение гемодинамики. Вероятность окклюзии клапанных отверстий и возможность фрагментации опухолей с возникновением эмболических осложнений свидетельствуют об экстренности оперативного вмешательства. Удаление новообразований сердца может сопровождаться значительной травмой структур сердца. Для замещения резецированных участков используют заплаты из аутоперикарда, гомографт или синтетический материал. Послеоперационное ведение больных не отличается от типичного для кардиохирургических операций, за исключением продленной инфузии катехоламинов для поддержания гемодинамики на должном уровне. В послеоперационном периоде доброкачественные опухоли не требуют проведения химио- и рентгенотерапии.

Обширное поражение миокарда в случае далеко зашедшего процесса при фиброме, липоме или рабдомиоме не позволяет провести радикальную резекцию опухоли. Более того, радикальное удаление этих новообразований сердца в большинстве случаев является неоправданной и даже калечащей операцией. В связи с этим хирургические вмешательства при интрамуральных опухолях должны выполняться исключительно при их симптоматических формах, иметь паллиативный характер и ограничиваться удалением только той части новообразования, которая приводит к стенозированию или окклюзии приточного или выводного отделов пораженных камер сердца. Теоретической предпосылкой к выполнению подобных операций при рабдомиоме служит морфологический характер опухоли, которая представляет собой доброкачественное новообразование, отличающееся незначительным потенциальным ростом, а в некоторых наблюдениях — медленной спонтанной регрессией, наступающей с возрастом. В отдельных случаях выбор хирургического вмешательства следует проводить между частичной резекцией опухоли и пересадкой сердца. В исключительных случаях, при труднодоступном расположении опухоли, показана аутотрансплантация сердца после резекции опухоли.
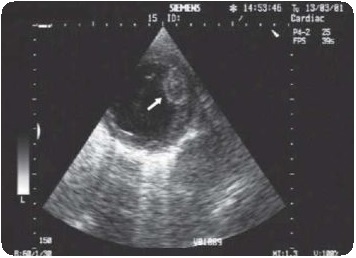
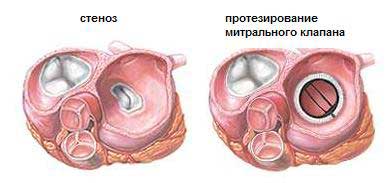
Хирургическая резекция миксомы должна обязательно сопровождаться дополнительной резекцией фрагмента миокарда в области ножки опухоли, чаще всего это участок межпредсердной перегородки. Считается, что замещение резецируемого участка заплатой из аутоперикарда или проведение электрокоагуляции экстрасептального участка, являющегося основанием ножки опухоли, препятствует ее рецидиву. Однако, несмотря на проведение подобных мероприятий, данная опухоль довольно часто рецидивирует. Одним из важных принципов успешного удаления миксом является комплекс мероприятий, направленных на профилактику фрагментации опухоли и последующей эмболии. Для этого все манипуляции, связанные с подключением аппарата искусственного кровообращения, должны быть максимально щадящими. Если канюляция полых вен при опухолях левых отделов сердца не представляет особых трудностей, то при опухолях правого предсердия может возникнуть необходимость ретроградной канюляции нижней полой вены через общую бедренную вену, а верхней полой вены непосредственно через ее устье. Кроме того, хирурги стремятся удалять новообразование без его фрагментации, а после окончания данного этапа операции обязательны ревизия и промывание всех полостей сердца. Соблюдение этих принципов позволяет полностью избежать опухолевой эмболии. Необходимо точно определить степень поражения AV-клапанов, особенно митрального клапана, который может разрушаться вследствие механического воздействия опухоли. В этом случае необходима пластика клапана либо, при значительном повреждении структуры створки, его протезирование. Во время операции показана рутинная ревизия всех полостей сердца в целях выявления дополнительных очагов поражения. При этой операции крайне полезным является проведение интраоперационной чреспищеводной эхокардиографии для установления радикальности резекции опухоли, а также функции АV-клапанов.
Прогноз
Злокачественные опухоли сердца, учитывая их быстрый рост, системное метастазирование и отсутствие удовлетворительного результата независимо от проводимой терапии, характеризуются плохим прогнозом. До настоящего времени не разработан общепринятый алгоритм терапии, в том числе и в отношении хирургического вмешательства. У данной категории больных выполняют паллиативные кардиохирургические вмешательства, направленные на снижение интенсивности проявления процесса и повышение качества жизни пациента. Операции по удалению злокачественной опухоли сердца технически крайне сложны и сопряжены с высоким риском. Основной опасностью является обнаружение распада опухоли, захватывающей все органы средостения, с развитием не поддающихся остановке кровотечений.
В связи с этим может возникнуть необходимость подключения аппарата искусственного кровообращения доступом через бедренные сосуды, а также полная остановка кровообращения на фоне глубокой гипотермии.
Радикальное удаление опухоли в пределах здоровых тканей сопряжено с массивной резекцией стенок сердца, травмой коронарных сосудов, последующим их замещением синтетическим или биологическим материалом, протезированием клапанов, аортокоронарным шунтированием и при необходимости имплантацией кардиостимулятора, что обусловливает высокую госпитальную летальность. Важно также отметить, что отсутствие метастазов или прорастания близлежащих органов и тканей принципиально не улучшает результаты хирургического лечения. Это связано со значительным распространением опухолевою процесса в пределах миокарда и необходимостью проведения операции большого объема. В послеоперационном периоде, учитывая массивную резекцию миокарда, требуется длительная инфузия катехоламинов. Помимо этого, могут отмечаться угрожающие жизни пациента нарушения ритма сердца.
Наряду с хирургическим вмешательством, для комплексного лечения злокачественных опухолей сердца у детей также используют химио-, лучевую терапию и методы иммунотерапии, что позволяет добиться существенного улучшения результатов у многих больных, особенно при опухолях, чувствительных к химиопрепаратам. Последовательность лечебных мер зависит от вида и особенностей новообразования. В большинстве случаев лекарственные препараты применяют у больных после радикальной операции удаления новообразования для уничтожения оставшихся клеток, профилактики метастазов и рецидива неоплазмы. Такую химиотерапию называют вспомогательной. Её проводят повторными курсами в течение продолжительного времени, как правило, 1 года-2 лет после операции.
При рабдомиосаркрме чаще всего используют винкристин, актиномицин D, циклофосфамид или сарколизин, адриамицин и другие препараты. При злокачественных опухолях мышечной ткани другой этиологии химиотерапия проводится в связи с высокой частотой метастазирования этих новообразований и отсутствием результатов при использовании местных методов лечения. Для лечения этой группы новообразований чаще всего используют циклофосфамид, винкристин и адриамицин.
Радиотерапия применяется в зависимости от каждого конкретного случая и заключается в паллиативном облучении первичного очага и метастазов. Этот метод чаще используют у тех пациентов, у которых оперативное вмешательство невыполнимо или влечет за собой значительное нарушение функции органов. Следует отметить, что многие химиопрепараты обладают синхронизирующим действием, повышая при этом радиочувствительность злокачественных клеток. Такое взаимодействие двух направлений подчеркивает большую значимость комбинированной противоопухолевой терапии.
Основными причинами неудовлетворительных результатов хирургического лечения больных с первичными опухолями сердца являются распространенность опухоли, а также метастазирование и рецидивирование опухолевого процесса. В связи с этим усилия клиницистов необходимо направить на более раннюю диагностику заболевания и безотлагательное проведение операции. Часто единственной надеждой у этой категории больных является ранняя пересадка сердца.
doctoroff.ru
Опухоли сердца
Определение
Опухоли сердца — доброкачественные или злокачественные новообразования, поражающие стенку сердца, перикард или имеющие внутриполостной рост. Злокачественные опухоли сердца могут быть как первичными, так и вторичными, обусловленными прорастанием или метастазированием опухоли. Чаще такой генерализованный, злокачественный опухолевый процесс выявляют при раке лёгкого, пищевода и лимфогранулематозе.
Эпидемиология
Не разработана.
Профилактика
Не разработана.
Классификация
Классификации первичных опухолей сердца носят преимущественно рабочий характер и основаны, главным образом, на патоморфологической картине опухоли.
Согласно этому критерию, принято, прежде всего, выделять доброкачественные и злокачественные опухоли. По локализации в сердце выделяют внутриполостные, миокардиальные и эпикардиальные опухоли, а также опухоли с поражением клапанов сердца.
Доброкачественные опухоли составляют не менее 2/3 всех новообразований сердца; среди прижизненно диагностированных опухолей этот показатель еще выше Первичные злокачественные опухоли редки и встречаются преимущественно у детей.
- Доброкачественные опухоли сердца: миксома, папиллярная фиброэластома, рабдомиома, фиброма, липома, гемантиома, невринома, феохромоцитома.
- Злокачественные опухоли сердца: ангиосаркома, миосаркома, фибросаркома, липосаркома.
Этиология
Этиология большинства опухолей сердца не определена. Ряд доброкачественных новообразований сердца имеет семейный наследственный характер (миксомы, папиллярные фиброэластомы).
Патогенез
Патогенез зависит не только от гистологии, но также от макроструктуры и первичной локализации опухоли. Потенциально опухоли сердца любой локализации имеют "злокачественное" течение. Даже при доброкачественном характере внутрисердечный, внутриперикардиальный или внутристеночный рост опухоли может вызывать существенное нарушение функции сердца и его клапанов.
Наиболее часто (около 90% наблюдений за опухолями сердца) в клинической практике приходится иметь дело с миксомами, в большинстве своём - производными мезенхимальной ткани. Формируются миксомы в течение многих лет жизни пациента. С патогенетической точки зрения, эти опухоли обозначают как внутрисердечную эндодермальную гетеротопию. У женщин миксомы выявляют в 2-3 раза чаще, чем у мужчин.

Рис. 1. Миксома ЛП. а - ЭхоКГ, миксома фиксирована на ножке к межпредсердной перегородке, заклинивание левого АВ-отверстия; б - МРТ, тот же пациент до операции
По локализации, большинство миксом имеет внутрипредсердный рост (ЛП не менее 75%, ПП — 20%). Двухпредсердный рост встречается значительно реже, а множественный — как казуистика.
Клиническая картина
Зависит от локализации и размеров опухоли. При левопредсердном расположении основная симптоматика связана либо с клиникой "митрального стеноза", либо с последствиями системных эмболий. Наиболее ярко симптомы стенозирования митрального клапана проявляются при заклинивании левого АВ-отверстия (рис. 1, 2). Однако, чаще всего миксомы и другие первичные опухоли сердца выявляют случайно при проведении ЭхоКГ, без специфической клинической симптоматики. При далеко зашедших стадиях опухолевого роста возможны застойная сердечная недостаточность и нарушения ритма сердца. При поражениях миокарда и перикарда выявляют признаки повреждения сократительной функции желудочка или симптомы перикардита (чаще при первичных злокачественных образованиях).

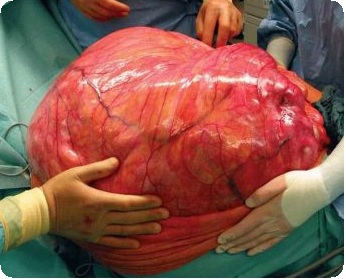
Рис. 2. Препарат опухоли, удаленной во время операции
Диагностика
Лабораторные исследования
При лабораторной диагностике выявляют признаки т.н. паранеопластического синдрома: повышение СОЭ, субфебрилитет, лейкоцитоз, дислипопротеинемии, рост уровня фибриногена, положительную пробу на С-реактивный белок.
Инструментальные исследования
Наиболее достоверны и информативны ЭхоКГ МРТ, а при подозрении на внутримиокардиальную опухоль - электронно-лучевая КТ. Зондирование полостей опасно. КАГ следует выполнять по клиническим показаниям или при возрасте пациентов старше 40 лет.
Лечение
Медикаментозное лечение
Медикаментозного лечения опухолей сердца не существует.
Хирургическое лечение
Хирургическое лечение эффективно. Объём хирургического вмешательства зависит от локализации и распространения опухоли. Первичные опухоли сердца редко метастазируют, поэтому при невозможности их удаления трансплантация сердца, особенно у детей, не противопоказана.
Дземешкевич С.Л.
Опухоли сердца
medbe.ru
Опухоли сердца - презентация онлайн
1. Опухоли сердца
• Опухоли сердца - заболевания с полиморфной картиной, встречающиеся очень редко, что объясняется особенностями метаболизма миокарда, кровотоком внутри сердца и ограниченностью лимфооттока. • Прижизненная диагностика опухолей сердца весьма проблематична, т.к. патогномоничные признаки отсутствуют или наблюдается бессимптомное их течение. • Клиническая картина опухолей сердца обусловлена поражением миокарда (застойная сердечная недостаточность) и перикарда (экссудативный или констриктивный перикардит, тампонада сердца).3. Классификация опухолей сердца
Первичные • доброкачественные (составляют 75%) • злокачественные (составляют 25%) ВторичныеПервичные– развиваются как самостоятельные новообразования. – Доброкачественные :гемангиомы, миксомы, рабдомиомы, тератомы, липомы. – Злокачественные : саркома, лимфома. Вторичные – возникают вследствие диссеминации метастазов рака из других органов. Чаще всего в сердце метастазируют злокачественные опухоли легких, желудка, молочной железы, кожи. Встречаются в 30-40 раз чаще первичных опухолей сердца.5. Распространенные первичные опухоли сердца (в порядке убывания частоты заболеваний):
Доброкачественные опухоли: миксома - более 25% всех случаев; липома; папиллярная фиброэластома; рабдомиома; фиброма; гемангиома; тератома; мезотелиома атриовентрикулярного узла.6. Миксома сердца
Доброкачественная внутриполостная опухоль Составляет до 50% всех первичных новообразований сердца. В 75% случаев опухоль поражает левое предсердие, в 20% — правое. В остальных случаях она расположена в желудочках сердца, иногда происходит вовлечение клапанного аппарата. Спорадические миксомы у женщин возникают в 4 раза чаще, чем у мужчин, наследственные формы — с одинаковой частотой у обоих полов Наибольшую частоту миксом выявляют в возрасте 30–60 лет9. Этиология
В 80% случаев миксомы возникают у людей с нормальным геномом В 5% случаев удаётся установить семейный характер патологии, в этом случае 20% пациентов имеют различные генетические аномалии (чаще других — тетраплоидию) С помощью электронной микроскопии в цитоплазме звездчатых клеток были найдены антигены вируса Коксаки В4 и частицы, напоминающие вирусы, вирусную культуру из клеток опухоли получить не удалось. По - видимому, существует взаимосвязь между травмами сердца, предшествующей пластикой ДМЖП, транссептальной пункцией, чрескожной баллонной дилатацией митрального клапана и последующим развитием миксомы.• Гистогенез опухоли неясен. • Предполагают, что клетки опухоли развиваются из эмбриональной мукоидной ткани или эндотелия с последующей миксоматозной дегенерацией. • Преимущественную локализацию миксом в области овального отверстия межпредсердной перегородки объясняют (физиологической склонностью этой зоны тканевой пролиферации, сохраняющейся в неонатальном периоде и даже у взрослых.11. Патологическая Анатомия
Миксома может быть обнаружена в любой полости сердца, но наиболее часто — в левом предсердии, где она располагается в области овальной ямки и ее края. Реже — в месте впадения легочных вен; кроме того, место прикрепления миксомы может находиться на задней стенке предсердия и в области ушка, а в правом предсердии-в области овальной ямки или других отделов. Миксомы желудочков встречаются редко. В правом желудочке опухоль может исходить из стенок межжелудочковой перегородки, наджелудочкового гребня, створок клапана и хордальных нитей, в левомиз межжелудочковой перегородки, его стенок, иногда она связана с анатомическими образованиями митрального клапана. При поражении желудочков в отличие от типичных одиночных миксом предсердий возможен мультицентрический рост опухолей.. Иногда опухолевые массы настолько велики, что целиком заполняют левое предсердие, что создает впечатление о невозможности кровотока в нем. Поверхность опухоли блестящая. капсула отчетливо выражена. Миксома может иметь сосочковое, гроздевидное строение. В этих случаях консистенция ее мягкая, желеобразная. На разрезе и с поверхности цвет опухолей от серого до красно-бурого цвета, они студневидные, иногда с очагами некроза и кровоизлияниями, могут быть очажки обызвествления Эмболии встречаются в 40% случаев. При миксоме левых отделов сердца эмболии наблюдаются в сосудах большего круга кровообращения: от аорты до мелких внутриорганпых ветвей, при миксомах правых отделовв системе легочной артерии.Миксомы левого предсердия (аутопсия). А - гигантская ворсинчатая миксома ЛП, выпячивающаяся в митральное отверстие, у 51-летнего мужчины, умершего в результате отека легких. Б - гладкая, покрытая тромбами опухоль у 45-летнего мужчины, умершего в результате рецидивирующей системной эмболии. Причиной тромбоза был периферической эмбол. Опухоль может иметь широкое основание или длинную ножку. В 80% случаев отмечается наличие ножки. Имеющаяся ножка определяет возможность пролабирования опухоли в предсердно-желудочковое отверстие В ножке опухоли имеются сосуды артериального типа с фиброэластозом: толстостенные сосуды могут входить в ножку из подлежащего эндокарда. Ткань ножки представлена соединительной тканью. В опухоли могут происходить дистрофические изменения — некрозы. кровоизлияния. реже происходит ее обызвествление. Отложение извести более характерно для миксом правого предсердия.15. Патологическая Физиология
Размер и локализация опухолей определяют их стенозирующий эффект: левопредсердная миксома суживает левое предсердножелудочковое отверстие, возможно также нарушение оттока из легочных вен из-за сужения их отверстий. Опухоль правого предсердия стенозирует правое венозное отверстие, а также может затруднять отток из полых вен. создавая, в частности, картину синдрома верхней полой вены. Левожелудочковая опухоль суживает выходной отдел левого желудочка, имитируя картину обструктивной миокардиопатии. Правожелудочковая миксома может стенозировать устье легочного ствола. При миксомах. располагающихся в предсердиях, имеются два варианта нарушений гемодинамики. Пролабирующие Непролабирующие Миксомы, пролабирующие в левый желудочек, «двигаются» во время ранней систолы от желудочка к предсердию, вызывая в последнем значительный подъем давления, что на кривой давления в предсердиях отражается внезапным повышением волны v. схожим с таковым при клапанной недостаточности. Во время ранней диастолы опухоль «проваливается» в полость желудочка, что способствует резкому снижению внутрипредсердного давления и быстрому снижению волны y на кривой давления.• Если же опухоль остается в предсердии и препятствует прохождению крови через предсердно-желудочковый клапан во время диастолы, т. е. если это непролабирующая опухоль на короткой ножке, то гемодинамика напоминает таковую при стенозе митрального или трехстворчатого клапана с замедленным кровотоком через клапан во время диастолы.18. Клиника
Клинические признаки миксом: 1) эмболии; 2) обструкция кровотока; 3) конституциональные признаки (реакция организма на миксому).19. Эмболия
Одним из тяжелых клинических проявлений у больных с миксомой сердца являются эмболии, возникающие вследствие фрагментации опухоли. Эмболия периферических сосудов может быть первым признаком миксомы. Это часто наблюдается у молодых людей с «коротким анамнезом», у которых от первичных признаков сердечного заболевания до стадии сердечной недостаточности проходит 1−2 года.20. Обструкция кровотока
Обструкция кровотока (механический фактор) обычно проявляется в виде картины порока сердца, чаще стеноза митрального или трехстворчатого клапана, реже комбинированного порока с регургитацией, а иногда клинику трудно объяснимой сердечной недостаточности без какого-либо шума при аускультации. У больных с миксомой левых отделов сердца преобладают жалобы, обусловленные нарушением кровообращения по малому кругу (одышка, кровохарканье), в то время как у больных с опухолью правых отделов доминируют жалобы, характерные для нарушения кровообращения в большом круге (увеличение печени, отеки).21. Конституциональные признаки
• Выделяют пять основных симптомов: • лихорадка, которая появляется внезапно и не купируется антибиотиками • высокая СОЭ • снижение массы тела • анемия • изменения состава белков сыворотки крови22. Клинические симптомы
1) внезапное появление клинических признаков, которые иногда зависят от перемены положения тела больного; 2) быстрое развитие сердечнососудистой недостаточности без видимых причин и несмотря на применение кардиальной терапии; 3) небольшая длительность заболевания по сравнению с ревматическими пороками сердца; 4) возникновение эмболий периферических сосудов или сосудов легких на фоне синусового ритма, особенно у молодых людей, при этом эмболэктомия с гистологическим исследованием эмбола может облегчить диагностику миксомы; 5) одышка или кратковременная потеря сознания, появляющаяся внезапно; эти признаки возникают при обструкции миксомой отверстий клапанов; 6) изменчивость шумов при перемене положения тела больного; 7) течение заболевания под маской инфекционного эндокардита, общая слабость, анемия, повышение СОЭ, длительный субфебрилитет. несмотря на лечение антибиотиками.24. Диагностика
ЭКГ Фонокардиография Эхо-КГ Ангиокардиография25. Хирургическое лечение
Удаление миксомы является единственным радикальным методом лечения. Консервативная терапия сердечными гликозидами, диуретиками и общеукрепляющими препаратами лишь временно улучшает состояние больных. Ввиду опасности тяжелых осложнений или внезапной смерти отсрочку операций при миксоме сердца надо считать грубой ошибкой. Срединная продольная стернотомия обеспечивает хороший подход ко всем отделам сердца и, как правило, используется при операциях удаления миксом сердца. Хирургическое вмешательство выполняется в условиях ИК и умеренной гипотермии. Удалять миксому выходного отдела левого желудочка целесообразно, используя доступ к сердцу через аорту (поперечная аортотомия).26. Липома сердца
Липома сердца является доброкачественной опухолью, которая происходит из жировой ткани, и встречается в любом возрасте. Липома может встречаться в любом отделе сердца, но чаще в левом желудочке, правом предсердии или межжелудочковой перегородке. Липома сердца имеет узловатую форму размером 1.15 см в диаметре с четко выраженной капсулой. Масса опухоли может достигать 2 кг и более. Липома сердца чаще располагается субэндокардиально, микроскопически состоит из типичных жировых клеток различного размера, изредка может содержать фиброзную ткань (фибролипома), мышечную ткань (миолипома), кровеносные сосуды. Иногда в качестве отдельной патологии выделяют липоматозную гипертрофию межпредсердной перегородки, представляющей собой инкапсулированную массу жировой ткани, расположенную под эндокардом межпредсердной перегородки. Опухоль имеет размеры 1.8 см в диаметре, обычно расположена кпереди от овальной ямки со стороны правого предсердия. Как правило, интрамулярные липомы сердца бессимптомны. В отдельных случаях наблюдаются признаки снижения сократительной способности сердца, нарушения ритма, атриовентрикулярной и внутрижелудочковой проводимости. Субэпикардиальные опухоли могут вызвывать сдавление сердца, выпот в перикард; субэндокардиальные - проявляются симптомами, соответствующими их локализации. Липоматозная гипертрофия межпредсердной перегородки проявляет себя нарушениями ритма, застойной сердечной недостаточностью или внезапной смертью. Примерно четверть больных липомой сердца умирают внезапно по причине нарушений сердечного ритма.29. Папиллярная фиброэластома
является доброкачественной опухолью сердца, которая может располагаться в любом отделе сердца (наиболее часто поражается клапанный аппарат, причем у взрослых - аортальный клапан) и происходит из эндокарда. Гистогенез опухоли неизвестен. Гистологически папиллярная фиброэластома покрыта эндотелием, покрывающем сердцевину опухоли, и включает эластичные волокна, гладкомышечные клетки, матрикс из кислых мукополисахаридов. В подавляющем большинстве случаев папиллярная фиброэластома протекает бессимптомно, обнаруживаясь случайно при аутопсии. В некоторых случаях опухоль может стать причиной внезапной смерти.31. Рабдомиома сердца
является доброкачественной внутримышечной опухолью, которой чаще болеют дети в возрасте до 15 лет. Примерно в половине случаев рабдомиома сопровождается туберозным склерозом коры головного мозга, множественными аденомами почек и кожи. Предположительно рабдомиома сердца происходит из миобластов или атипичных клеток Пуркинье или является причиной врожденного нарушения углеводного обмена. Наиболее часто рабдомиома располагается в желудочках сердца, имея внутриполостной характер роста (но может располагаться в любом отделе сердца, исключая клапанный аппарат). Размеры опухоли варьируют в широких пределах - от нескольких миллиметров до нескольких сантиметров. Рабдомиома не имеет капсулы, четко ограничена от окружающих тканей. Микроскопически рабдомиома состоит из клеток с большим содержанием гликогена различной формы. Прогноз при рабдомиоме сердца носит неблагоприятный характер.34. Фиброма сердца
является доброкачественной соединительнотканной опухолью, которая выявляется в любом возрасте у лиц обоего пола. Наиболее часто фиброма располагается в желудочках и межжелудочковой перегородке, представляя собой солитарное образование размером 3..10 см в диаметре, плотной консистенции, серовато-белого цвета. Фиброма четко ограничена от окружающих тканей, не имеет капсулы, характеризуется инвазивным ростом. При росте фибромы в патологический процесс зачастую вовлекается проводящая система сердца, обусловливая тем самым высокую внезапную смертность. Фиброма сердца у 40-летней женщины с неправильно установленным диагнозом гипертрофической кардиомиопатии с субаортальной обструкцией, перенесшей трансплантацию органа в связи с ХСН. А - на продольном срезе родного сердца заметны интрамуральные гигантские твердые белые овальные опухоли и два маленьких узелка в МЖП. Б - гистологически (окраска трихромом Гейденгайна) опухоль состоит в основном из коллагеновых пучков.37. Гемангиома сердца
является доброкачественной сосудистой опухолью, которая характеризуется внутриполостным, внутримышечным, эпикардиальным ростом поражая при этом любые отделы сердца. Гемангиома сердца имеет вид виноградной грозди небольших размеров сине-багрового цвета губчатого строения. Примерно в половине случаев гемангиома сердца обнаруживается случайно при аутопсии.38. Тератома сердца
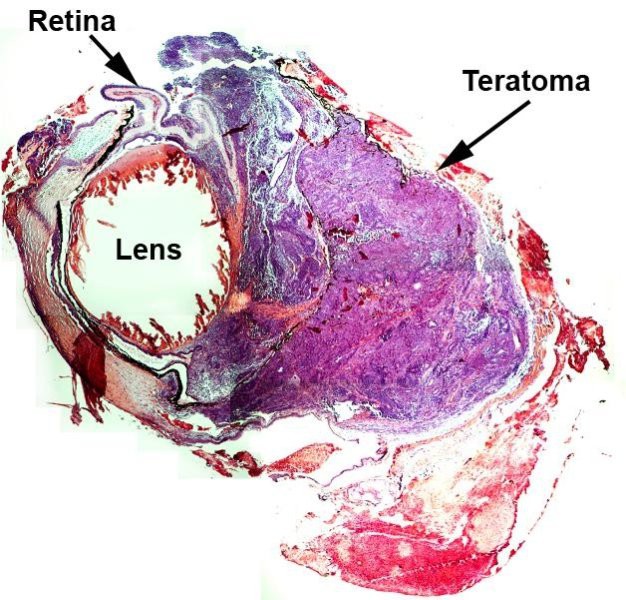
Тератома сердца (очень редкое заболевание) является доброкачественной опухолью, содержащей элементы всех трех зародышевых лепестков. Тератомой страдают преимущественно женщины. Опухоль имеет грушевидную форму, достигая 15 см в диаметре, имея при этом поликистозную форму. Описаны случаи возникновения рефрактерной сердечной недостаточности и внезапной смерти. Перикардиальная тератома у ребенка в возрасте 12 дней, сопровождающаяся экссудативным перикардитом. А - при 2D-ЭхоКГ в четырехкамерной позиции обнаружены неоднородные кистозные опухоли в корне магистральной артерии. Б - при гистологическом исследовании можно определить признаки кисты (окраска трихромом Гейденгайна). В - ткани эмбрионального происхождения, в некоторых зонах - кератинположительные.40. Мезотелиома атриовентрикулярного узла
является доброкачественной опухолью сердца, которая избирательно поражает атриовентрикулярный узел. Данное заболевание выявляется преимущественно у женщин в любом возрасте. Опухоль имеет вид множественных узелков, располагающихся в области атриовентрикулярного узла, не имея четких границ. Мезотелиома имеет неблагоприятный прогноз по причине возникновения асистолии или фибрилляции желудочков на фоне поперечной блокады сердца.41. Злокачественные опухоли
• Этиология • Причины возникновения неизвестны • Факторы риска: влияние внешней среды, канцерогены, вредные привычки.• Первичные злокачественные опухоли составляют 25% от общего количества первичных опухолевых поражений сердца. • Встречаются редко • Относятся: саркомы, перикардиальная мезотелиома, первичная лимфома43. Саркома
- - - Возникает в 30 - 50 лет, одинаково часто у мужчин и женщин Происходит из мезенхимы ,поэтому проявляться многообразием морфологических типов(ангиосаркома, рабдомиосаркома, фибросаркома) Поражает преимущественно правые отделы сердца Быстрый инвазивный рост, может прорастать во все слои сердца вызвать окклюзию клапанных отверстий и выходных отделов желудочков, сдавливать и прорастать в коронарные сосуды, крупные артерии и вены. Метастазирует в легкие, средостение, трахеобронхиальные и ретроперитонеальные лимфатические узлы, надпочечники, мозг.44. Виды
Ангиосаркома - наиболее частая разновидность, составляющая 33% первичных злокачественных опухолей. У мужчин встречается в 2- 3 раза чаще. наиболее часто поражает правое предсердие. Ангиосаркома макроскопически представляет собой плотное бугристое образование, инфильтрирующее ткани. Характерным является образование различных по размерам и форме сосудистых полостей, заполненных кровью и сообщающихся между собой. Рабдомиосаркома происходит из сердечной исчерченной мышечной ткани, встречается чаще у мужчин, составляет 20% всех первичных злокачественных опухолей сердца. Макроскопически рабдомиосаркома определяется как узел мягкой консистенции белого или бледно-розового цвета, расположенный в толще миокарда. Фибросаркома составляет 10% всех первичных злокачественных новообразований сердца. Возникает у лиц обоего пола в любом возрасте. Макроскопически фибросаркома представляет собой четко отграниченный плотный узел белого или серовато-белого цвета либо имеет инфильтративный рост.45. Клиническая картина:
Зависит от локализации опухоли и величины обструкции полостей сердца. • Боль за грудиной • Необъяснимая быстропрогрессирующая сердечная недостаточность • Гепатомегалия • Гемморагический выпот в перикарде • Нарушение проводимости, сердечные блокады нарушения ритма. • Синдром верхней полой вены • Повышение температуры тела • Потеря массы тела46. Лимфома сердца
• Чрезвычайно редка • Обычно развивается у людей с иммунодефицитом. Прогноз обычно неблагоприятный (летальный исход), а средняя выживаемость составляет 7 мес.47. Симптомы:
Начинается остро: • Боль в груди • Сердечная недостаточность • Аритмии • Блокады • Массивный выпот в перикарде48. Диагностика:
Аускультация при выслушивании сердечных тонов могут появляться характерные для порока сердца признаки (систолические и диастолические шумы), так называемый «опухолевый хлопок». ЭКГ может показать нарушение проводимости и ритма сердца, снижение вольтажа зубцов в некоторых отведениях, признаки гипертрофии предсердий или желудочков ЭхоКГ позволяет обнаружить месторасположение опухоли, ее размеры, а также жидкость в полости перикарда. (Чреспищеводная эхокардиография лучше визуализирует предсердные опухоли, а трансторакальная – желудочковые) Рентген помогает выявить изменение контуров сердца, связанное с ростом опухоли, гипертрофией отделов сердца, выявить метастазы в других органах грудной клетки. КТ Ангиокардиография рентгенологическое исследование полостей сердца с введением контрастного вещества, позволяет вывить стойкий дефект наполнения, создаваемый опухолью на снимке Биопсия опухоли Диагностическая пункция перикарда49. Лечение:
• Хирургическое лечение неэффективно в связи с тем, что к моменту диагностики отмечается значительное распространение опухоли как в пределах самого миокарда, так и на близлежащие органы и ткани. • Лучевая терапия • Химиотерапияppt-online.org
Опухоли сердца | noatero.ru
Понятие об опухолях сердца и перикарда
Опухоли сердца – способные к самостоятельному росту патологические образования аномального клеточного состава, располагающиеся в сердце и его наружной оболочке (перикарде). Причины возникновения опухолей сердца до настоящего времени не установлены. Различают первичные и вторичные опухоли сердца. Первичные опухоли сердца развиваются изначально в самом сердце или перикарде, вторичные же являются своеобразными «филиалами» (метастазами) опухолей внесердечного происхождения. Первичные опухоли сердца бывают доброкачественными и злокачественными. Их приблизительное соотношение 3:1 [3].
Вторичные опухоли сердца встречаются в 30-40 раз чаще, чем первичные, и всегда являются злокачественными [9]. Большей частью вторичные опухоли сердца при жизни больных не выявляются. Для доброкачественных опухолей характерен медленный рост, а для злокачественных – быстрый. Наличие метастазов является типичным признаком злокачественной опухоли. При микроскопическом изучении доброкачественных опухолей можно сделать вывод об их происхождении, тогда как злокачественные опухоли какой-либо схожести с другими тканями организма не имеют. Любые опухоли сердца представляют опасность для жизни, но излечимыми являются преимущественно доброкачественные опухоли [3].
Наиболее распространенной доброкачественной опухолью сердца является миксома [3, 6, 9]. Ее клеточный состав напоминает внутреннюю оболочку сердца (эндокард). Миксомами могут страдать в любом возрасте как женщины, так и мужчины. Иногда миксомы встречаются у нескольких членов одной и той же семьи. Миксома всегда растет внутрь полости камер сердца. В большинстве случаев миксома бывает единичной и располагается в левом предсердии, реже – в правом предсердии или желудочках сердца. По своей консистенции миксома может быть плотной или желеобразной. Обычно миксома имеет форму шара диаметром до 8-10 см. [3]. В большинстве случаев миксома прикрепляется к эндокарду при помощи своей ножки, в остальных случаях – широким основанием. Миксома может быть гладкой, если она покрыта плотной оболочкой (капсулой), или шероховатой, как бы состоящей из собранных вместе «кусочков». Эти «кусочки» могут отрываться от основной массы и распространяться с кровотоком в различные органы и сосуды организма. Такое распространение миксомы по организму называется эмболией, а сам «кусочек» опухоли – эмболом. Другие доброкачественные опухоли сердца могут содержать клетки мышечной ткани (рабдомиомы), так называемой соединительной ткани (фибромы), жировой ткани (липомы), ткани зародышевого происхождения (тератомы). Фибромы и рабдомиомы, как правило, растут в толще сердечной мышцы. С перикардом обычно связывают развитие доброкачественных опухолей - липом и тератом. Там же, в перикарде, могут образовываться кисты – полости, покрытые изнутри клетками, способными вырабатывать жидкость.
Первичные злокачественные опухоли сердца чаще всего встречаются в детском возрасте. Эти опухоли развиваются из тканей сердца – так называемые саркомы (фибросаркома, рабдомиосаркома и липосаркома). Саркомы отличаются быстрым ростом и практически не поддаются лечению. Исключением являются липосаркомы, которые излечимы при помощи совместного использования медикаментозного воздействия (химиотерапии) и рентгеновского облучения (лучевой терапии) [3]. Редкой первичной злокачественной опухолью перикарда является мезотелиома. Вторичные опухоли сердца, которые бывают только злокачественными, являются метастазами других опухолей организма. Метастазы попадают в сердце с кровотоком и по лимфатическим сосудам. Возможно непосредственное прорастание опухолей грудной клетки, например, в перикард. Наиболее часто в сердце попадают метастазы при раке легких, молочной железы, кожи (меланома) и т.д. Считается, что только в 10% случаев метастазы как-то себя проявляют [3]. В остальных случаях тяжесть заболевания определяется основной опухолью.
Изменения в работе сердца при его опухолях
В зависимости от разновидности опухоли и ее месторасположения в работе сердца могут происходить различные изменения. В частности, миксомы могут имитировать признаки пороков клапанов сердца, препятствуя нормальной внутрисердечной циркуляции крови. Миксома представляет собой опухоль, растущую внутрь полости камер сердца. В большинстве случаев миксома располагается в левом предсердии, прикрепляясь к межпредсердной перегородке. Наличие у миксомы ножки делает ее подвижной, в результате чего миксома может препятствовать нормальной работе левого предсердно-желудочкового (митрального) клапана. Если миксома вклинивается в предсердно-желудочковое отверстие, то она вызывает нарушения, схожие с проявлениями митрального стеноза. Если же миксома ограничивает в подвижности одну из створок митрального клапана, развивается митральная недостаточность. Миксома левого предсердия создает препятствие кровотоку, вызывая повышение давления в левом предсердии и застой крови во впадающих в левое предсердие легочных венах малого (легочного) круга кровообращения.
Возникает одышка, которая усиливается в определенных положениях тела, когда миксома наибольшим образом препятствует кровотоку и работе митрального клапана. В некоторых случаях миксома может полностью перекрывать внутрисердечный кровоток, что проявляется обморочными (синкопальными) состояниями. В остальных положениях тела все проявления болезни могут полностью исчезать. Миксомы правого предсердия сопровождаются повышением давления в нем. Также могут возникать признаки, характерные как для стеноза, так и для недостаточности правого предсердно-желудочкового (трикуспидального) клапана. Миксомы желудочков создают препятствия выбросу крови из них, имитируя картину стеноза клапана легочной артерии или обструктивной гипертрофической кардиомиопатии. Желеобразные миксомы любого расположения могут осложняться эмболиями, вызывая нарушение кровообращения в различных внутренних органах и сосудах организма. Если фрагмент такой миксомы перекрывает кровоток в крупном сосуде, возникает необходимость в хирургическом удалении этого фрагмента. Микроскопическое изучение удаленного фрагмента часто подводит врачей к правильному диагнозу.
Миксомы сердца как опухоли вызывают различные ответные так называемые общие реакции со стороны организма в виде повышения температуры тела, похудания, изменений в клиническом (общем) и биохимическом анализах крови и т.д.
Другие доброкачественные опухоли сердца,такие, как рабдомиомы и фибромы, чаще встречаются в детском возрасте. Эти опухоли в виде мелких узелков растут внутри самой сердечной мышцы (миокарда) или эндокарда. Довольно часто рабдомиомы и фибромы встречаются у детей, больных туберозным склерозом. Туберозный склероз – наследственное заболевание нервной ткани. При туберозном склерозе отмечаются слабоумие, судорожные припадки и доброкачественные опухоли сальных желез лица [10]. Обычно туберозный склероз сочетается с опухолями внутренних органов, например, почек. В сердце рабдомиомы и фибромы нередко вмешиваются в работу проводящей системы сердца, вызывая появление блокад сердца или нарушений сердечного ритма. Иногда рабдомиомы и фибромы, расположенные в желудочках сердца, могут препятствовать выбросу крови из них, способствуя развитию сердечной недостаточности. Тератомы, липомы и кисты перикарда проявляют себя в тех случаях, когда они достигают больших размеров. Такие опухоли создают препятствие извне для осуществления сократительной (насосной) функции сердца. Первичные злокачественные опухоли сердца, являющиеся в основном саркомами, большей частью встречаются у детей.
Саркомы могут произрастать из любого слоя сердца. Для них характерен быстрый рост, обычно в течение нескольких недель. Саркомы грубо нарушают работу сердца, вызывая прогрессирующую сердечную недостаточность. Поражая перикард, саркомы приводят к накоплению кровянистой жидкости в нем. Эта жидкость сдавливает сердце снаружи, что проявляется различными нарушениями сердечного ритма и проводимости сердечного импульса. Значительное (500 мл и более) накопление жидкости в полости перикарда может привести к остановке сердца (тампонада сердца). Как и любые другие злокачественные опухоли, саркомы сердца метастазируют («дают отсев») в различные внутренние органы и позвоночник или могут непосредственно прорастать в окружающие сердце ткани. При мезотелиоме, являющейся первичной злокачественной опухолью перикарда, происходит постоянное накопление жидкости в его полости, что может привести к тампонаде сердца. Эта опухоль обычно дает метастазы в различные органы грудной клетки. Вторичные (злокачественные) опухоли сердца, являясь метастазами различных опухолей организма, наиболее часто затрагивают перикард, а также миокард любой из камер сердца. Это могут быть отдельные узелки или внутримиокардиальные разрастания. Вторичные опухоли сердца редко себя проявляют. В некоторых случаях возможно снижение насосной функции желудочков сердца, а при поражении перикарда – развитие тампонады сердца.
Жалобы больных при опухолях сердца и перикарда
Жалобы больных с опухолями сердца «маскируются» под другие сердечные заболевания. Миксомы сердца «маскируются» в основном под клапанные пороки сердца. При миксомах левого предсердия больных беспокоят одышка и кашель, усиливающиеся в определенных положениях тела. Характерны также быстрая утомляемость и слабость. Иногда отмечаются обмороки. Миксомы правого предсердия, создавая препятствие притоку крови в сердце, могут сопровождаться отеками ног и увеличением печени. Миксомы желудочков, если они препятствуют оттоку крови, могут проявляться одышкой, чувством нехватки воздуха и болями посредине грудной клетки (за грудиной). Остальные опухоли, кроме тех, которые себя никак не проявляют, могут сопровождаться одышкой, быстрой утомляемостью, слабостью, неритмичным сердцебиением. Блокады сердца могут стать одной из причин обмороков. Если опухоль приводит к накоплению жидкости в перикарде, то возникает картина экссудативного перикардита. Эмболии фрагментами миксом сердца проявляются нарушениями функции того органа или сосуда, в который попал эмбол. При опухолях сердца возможно также повышение температуры тела и похудание.
Диагностика опухолей сердца и перикарда
Выявление опухолей сердца является нелегкой задачей. Нередко больные с доброкачественными опухолями сердца наблюдаются по поводу других болезней сердца. Для злокачественных опухолей сердца характерно внезапное появление признаков сердечных заболеваний (одышка, нарушения ритма сердца и др.). Только детальный опрос больного и разностороннее обследование помогают установить правильный диагноз. При опросе больных с миксомами сердца можно обнаружить, что жалобы у них появляются или усиливаются в определенных положениях тела. Аускультация (выслушивание) сердца позволяет выявить неполное соответствие между звуковыми явлениями в сердце и схожим с миксомой клапанным пороком сердца. В клиническом (общем) анализе крови обычно отмечается снижение гемоглобина, количества эритроцитов и тромбоцитов, увеличение количества лейкоцитов и скорости оседания эритроцитов (СОЭ). Биохимическое исследование крови выявляет так называемый С-реактивный белок (читается как «це») и увеличение так называемых ?(гамма)-глобулинов. Необходимо уточнить, что изменения, выявляемые по результатам клинико-лабораторного обследования, не являются типичными (специфичными) только для больных с опухолями сердца. По данным электрокардиографического (ЭКГ) исследования у больных с опухолями сердца могут обнаруживаться различные нарушения ритма сердца и проводимости сердечного импульса. Однако эти изменения могут иметь место и при многих других заболеваниях сердца. Наличие жидкости в полости перикарда может вызывать уменьшение амплитуды (вольтажа) зубцов ЭКГ.
Ультразвуковое исследование сердца (эхокардиография, ЭхоКГ) позволяет выявить большинство миксом сердца, а в некоторых случаях и метастазы в сердце. На эхокардиограмме миксомы обычно выглядят как шаровидные образования. Можно оценить подвижность миксом, а также их влияние на работу клапанов сердца и внутрисердечный кровоток. Опытный исследователь может предположить наличие опухолей в толще сердечной мышцы. Кроме того, ЭхоКГ позволяет обнаружить жидкость в полости перикарда и сделать заключение об ее количестве. Рентгенография органов грудной клетки иногда выявляет изменение формы сердца и застой крови в малом круге кровообращения. Именно с помощью этого метода случайно выявляются некоторые опухоли перикарда, например, липома и тератома. Рентгенография грудной клетки помогает также выявить опухоли других органов грудной клетки. Более детально исследовать опухоли сердца и перикарда можно при помощи компьютерной и магнито-резонансной томографии органов грудной клетки – рентгенологических методов с компьютерной обработкой данных. Зондирование сердца – рентгено-хирургический метод, используемый для диагностики опухолей сердца. Во время проведения этого метода контрастное вещество вводят в ту камеру сердца, где подозревают наличие опухоли. При этом контрастное вещество омывает опухоль, очерчивая ее контуры. Технически метод выполняется следующим образом: под местным наркозом и контролем рентгено-телевидения пунктируют (прокалывают) крупные сосуды ног с введением через них специального катетера, впоследствии достигающего камер сердца. К сожалению, введение контрастного вещества в полость сердца повышает риск развития эмболии, что ограничивает применение данного метода.
Прижизненная биопсия миокарда и эндокарда технически выполняется также, как и зондирование сердца, только с тем отличием, что на конце катетера имеется инструмент в виде ножниц. Полученный при помощи биопсии кусочек ткани сердца исследуется под микроскопом. Биопсия может быть необходима в сложных случаях для уточнения природы опухоли, ее доброкачественности или злокачественности. Диагностическая пункция перикарда – метод, позволяющий в ряде случаев установить характер опухоли путем исследования жидкости, содержащейся в его полости. Пункцию перикарда выполняют под местным наркозом и контролем рентгено-телевидения. Через прокол грудной клетки вводят катетер в перикард и удаляют с помощью шприца содержащуюся в нем жидкость. Выявление с помощью микроскопа в полученной жидкости клеток, характерных для злокачественных опухолей сердца и перикарда, необходимо для уточнения диагноза и определения дальнейшей тактики лечения. В последнее время появился лабораторный тест, позволяющий с высокой вероятностью судить о характере опухоли (добро- или злокачественная).
Лечение опухолей сердца и перикарда
Наличие миксомы сердца является абсолютным показанием к ее хирургическому удалению. Во время операции удаляют не только саму опухоль, но и место ее прикрепления (площадку), при необходимости с последующим закрытием образовавшегося дефекта с помощью биологической заплаты. Подобная тактика используется для того, чтобы предотвратить повторное образование (рецидив) миксомы. Другие доброкачественные опухоли сердца, такие, как фибромы и рабдомиомы, удаляют в тех случаях, когда они препятствуют нормальной работе сердца. Операция эффективна в случае единичных опухолей. Тератомы, липомы и кисты перикарда удаляют хирургически в тех ситуациях, когда эти доброкачественные опухоли мешают нормальной работе сердца. Лечение первичных злокачественных опухолей сердца и перикарда, за исключением липосаркомы, ввиду их массивного прорастания в окружающие сердце ткани и быстрый рост не эффективно. В ряде случаев, если опухоль препятствует нормальной работе сердца, возможно ее частичное (паллиативное) удаление. Также проводят химиотерапию, как и при внесердечных злокачественных опухолях. В случае угрозы тампонады сердца выполняют лечебную пункцию перикарда, иногда многократно. Чтобы избежать повторных пункций перикарда, прибегают к созданию хирургическим путем дренажа из перикарда в легочную оболочку (плевральную полость). Такой подход может быть оправдан тем, что извлечение жидкости из плевральной полости посредством ее пункции менее травматично для больного и может выполняться хирургами общего профиля. К тому же это избавит больного от длительного нахождения в кардиохирургических клиниках, которые не всегда имеются по месту жительства больного. Считается, что липосаркома сердца хорошо излечивается сочетанием химиотерапии и лучевой терапии [3]. Лечение вторичных (злокачественных) опухолей сердца, как и первичных злокачественных опухолей, является паллиативным.
Профилактика опухолей сердца и перикарда
Необходимо раннее выявление опухолей, поскольку опухоль сердца или перикарда – опасное для жизни заболевание. С этой целью необходимо обращение к кардиологу уже при появлении первых признаков сердечного заболевания. Полезно выполнение ЭхоКГ в ходе проведения ежегодной диспансеризации. Ряду лиц, в чьей семье выявлены больные миксомой сердца, можно рекомендовать ежегодное выполнение ЭхоКГ. Отмечу, что описаны случаи повторного развития (рецидива) миксомы, в том числе и в других камерах сердца, после ранее успешно выполненного ее удаления.
noatero.ru
Доброкачественные и злокачественные опухоли сердца: миксома и саркома, фиброма и липома
Неопухолевые объемные образования
Только гистологическое исследование позволяет определить, является ли образование в сердце доброкачественной или злокачественной опухолью. При использовании визуализирующих методов исследования рекомендовано применять термин "образование", поскольку, помимо опухолей сердца, возможно обнаружение других поражений
18-02-2013 3995
Химиотерапия и лучевая терапия. Кардиотоксичность химиопрепаратов
При злокачественных опухолях сердца и отсутствии внесердечных метастазов можно выполнить хирургическую резекцию и даже трансплантацию сердца. В остальных случаях единственным терапевтическим методом лечения служит химио- и лучевая терапия.
18-02-2013 5981
Метастатические опухоли сердца
Любая внесердечная злокачественная опухоль может метастазировать в сердце. Когда у пациента, страдающего злокачественным новообразованием, возникают необъяснимые симптомы нарушения сердечной деятельности, следует подозревать метастазирование в сердце. Частота последнего при аутопсии лиц со злокачественными новообразованиями варьирует от 4 до 18%. Буссани (Bussani) и соавт. опубликовали данные о 662 из 7289 пациентов
18-02-2013 5104
Злокачественные опухоли перикарда
Солитарная фиброзная опухоль (доброкачественная мезотелиома, фиброзная мезотелиома, субмезотелиальная фиброма) - четко отграниченное от окружающих тканей очень большое плотное образование с локальной инвазией. Клинические признаки связаны с влиянием опухоли на перикард.
18-02-2013 6528
Липосаркома. Синовиальная саркома. Лимфома сердца
Липосаркома - очень редкая мезенхимальная злокачественная опухоль сердца, состоящая из липобластов и обнаруживаемая у взрослых. Обычно она представлена массивным образованием, располагающимся в полости ЛП и имитирующим миксому. Для липосаркомы характерны желтый цвет, мягкая и часто мукоидная консистенция
18-02-2013 4791
Лейомиосаркома
Лейомиосаркома - саркома гладкомышечных клеток, составляющая около 10% всех сердечных злокачественных новообразований. Как правило, заболевание обнаруживают у лиц в возрасте 40-50 лет. Существуют две типичные локализации первичной опухоли.
18-02-2013 3552
Рабдомиосаркома
Рабдомиосаркома - мезенхимальное злокачественное новообразование, состоящее из клеток, дифференцировка которых подобна таковой клеток поперечнополосатых мышц. Ранее ее считали самой частой саркомой сердца, что связано с кардиомиоцитарным происхождением опухоли, но с внедрением иммуногистохимического исследования было доказано, что она составляет менее 5% первичных злокачественных новообразований сердца
18-02-2013 3877
Фибросаркома и миксоидная фибросаркома
Фибросаркома представлена злокачественной пролиферацией мезенхимальных клеток, напоминающих фибробласты, и извилистыми, расположенными в виде елочки пучками опухолевых клеток в коллагеновой строме. Эта опухоль составляет около 5% всех первичных злокачественных новообразований сердца
18-02-2013 5215
Злокачественная плеоморфная фиброзная гистиоцитома (недифференцированная плеоморфная саркома)
Злокачественная плеоморфная фиброзная гистиоцитома - диагноз исключения, который ставят в том случае, когда иммуногистохимическими исследованиями нельзя подтвердить специфическую дифференцировку клеток. В то время, когда иммуногистохимические исследования не были доступными, недифференцированная саркома составляла 50% всех сердечных новообразований, но в последних публикациях упоминаний о ней практически не было
18-02-2013 8648
Ангиосаркома
Первичные злокачественные опухоли составляют около 10% всех новообразований сердца и включают, главным образом, саркомы и лимфомы. Обновленный список представлен в последней классификации ВОЗ. В него вошла такая злокачественная опухоль, как эпителиоидная гемангиоэндотелиома, а также злокачественная фиброгистиоцитома, недифференцированная плеоморфная саркома, остеосаркома, фибросаркома и так называемая злокачественная миксома
18-02-2013 3370
Редкие доброкачественные опухоли сердца
Недавно были опубликованы сведения о других доброкачественных опухолях, что требует пересмотра классификации ВОЗ. Гамартома зрелых кардиомиоцитов - одиночное или множественное бескапсульное образование, состоящее из зрелых гипертрофированных кардиомиоцитов с поперечной исчерченностью, большим необычным ядром и пространственной дезорганизацией ("миокардиальный беспорядок"), имитирующее фокальную гипертрофическую кардиомиопатию
18-02-2013 1888
Тератома и гистиоцитозная кардиомиопатия
Тератома - опухоль из зародышевых клеток, в 90% случаев локализующаяся в полости перикарда, обычно - в основании сердца (рис. 1). Тератомы составляют около 10% опухолей сердца у детей. Диагноз обычно ставят детям в возрасте 1 мес с тяжелыми симптомами компрессии артерий и легких, признаками ХСН и респираторного дистресс-синдрома
18-02-2013 2389
Фиброма
По данным авторов, фибромы составляют около 20% опухолей сердца у детей. Диагностика основана на визуализации опухоли в грудном или пубертатном возрасте. Есть упоминания о случаях пренатальной диагностики при проведении внутриутробной ЭхоКГ.
18-02-2013 4778
Рабдомиома
Опухоли сердца нередко обнаруживают у детей до 18 лет. По данным университета г. Падуя, эти опухоли, как правило, доброкачественные, и составляют 15% всех опухолей сердца. Миксома характерна для взрослых, но может развиваться и в течение первых двух десятилетий жизни (7% всех миксом сердца и 30% всех опухолей у детей). Клинические признаки миксомы и гемангиомы у детей аналогичны таковым у взрослых
18-02-2013 8000
Кистозная опухоль АВ-узла. Геморрагическая киста. Киста перикарда
Кистозную опухоль АВ-узла также называют тавариомой (Тавар впервые описал АВ-узел) или целотелиомой (мезотелиома АВ-узла), поскольку считают, что она имеет мезотелиальную (перикардиальную) дизонтогенетическую природу. Недавно проведенные иммуногистохимические исследования доказали ее происхождение из энтодермального зачатка, поэтому термин "целотелиома" следует исключить из обращения.
18-02-2013 3343
medbe.ru
|
|
..:::Счетчики:::.. |
|
|
|
|
|
|
|
|


