Пузырчатка истинная (акантолитическая). Пузырчатка реферат
Бесплатные курсовые, рефераты и дипломные работы
Этиология и патогенез болезни полностью не изучены. Существует множество теорий возникновения патологического процесса: теория задержки хлоридов, токсического, неврогенного, энзимного, бактериального, вирусного, аутоиммунного происхождения. Различают следующие клинические формы: вульгарная, листовидная, вегетирующая, себорейная (эритематозная). Чаще встречается вульгарная форма пузырчатки. Среди больных этой формой болезни преобладают женщины старше 40 лет. Общим для всех форм пузырчатки является акантолизис с образованием интраэпидермальных пузырей на слизистых полости рта и кожи. Клинически акантолизис выявляется путем определения симптома Никольского — при потягивании пинцетом за покрышку пузыря наблюдается отслойка эпидермиса за пределами пузыря … на видимо здоровой коже или при трении пальцем здоровой на вид кожи вблизи пузыря происходит отслойка эпидермиса с образованием эрозии. При надавливании на пузырь происходит увеличение площади пузыря — симптом Асбо-Ханзена.
Вульгарная пузырчатка. Клиническая картина характеризуется появлением пузырей чаще всего на слизистых рта и зева, которые быстро вскрываются с образованием болезненных ярко-красных эрозий с обрывками эпителия. Эрозии на губах покрыты толстыми, рыхлыми, геморрагическими корками. В тяжелых случаях вся слизистая рта представляет собой сплошную эрозивную поверхность. Изолированное поражение слизистых оболочек может наблюдаться от нескольких дней до 6 и более месяцев. Обычно такие больные обращаются к стоматологам, которые выставляют диагноз и проводят ошибочно лечение язвенного или афтозного стоматита, многоформной экссудативной эритемы, молочницы и другие. На внешне неизмененной коже, преимущественно груди и спины, появляются дряблые пузыри, наполненные прозрачным содержимым. Крупные пузыри под тяжестью экссудата могут принимать грушевидную форму — симптом груши. Выявляется положительный симптом Никольского и Асбо-Хансена. При вскрытии пузырей образуются эрозии, которые эпителизируются, оставляя после себя пятна пигментации. Со временем начинает ухудшаться общее состояние больного, появляется слабость, повышается температура, присоединяется вторичная инфекция. При отсутствии надлежащего лечения может наступить смертельный исход. Диагностика вульгарной пузырчатки основывается на данных клинической картины, положительного симптома Никольского, Асбо-Хансена, обнаружении акантолитических клеток Тцанка — (измененные шиповидные клетки с крупным ядром и узкой полоской цитоплазмы синего цвета по периферии и светло-голубого вокруг ядра). Применяют реакцию иммунофлюоресценции (РИФ). При исследовании водного и солевого обмена отмечается задержка хлорида натрия. Наиболее убедительным подтверждением диагноза является гистологическое исследование, при котором обнаруживается интраэпидермальный пузырь.
Вегетирующая пузырчатка характеризуется не только появлением пузырей на слизистой полости рта, но и вокруг естественных отверстий, в подмышечных, пахово — бедренных складках, под молочными железами, вокруг пупка. После вскрытия пузырей на эрозивной поверхности развиваются папилломатозные разрастания, нередко занимающие обширные поверхности. В дальнейшем они разрешаются, эрозии эпителизируются, оставляя после себя пигментные пятна. Нарушается общее состояние больного, смерть наступает от различных осложнений.
Листовидная пузырчатка проявляется наличием поверхностных, плоских, вялых пузырей, эрозий с образованием тонких пластинчатых чешуйко-корок. Резко выражен симптом Никольского. Слизистые оболочки обычно не поражаются. Возможно выпадение волос и поражение ногтей. Больные погибают от развивающейся кахексии или от присоединившейся инфекции.
Себорейная, или эритематозная пузырчатка, начинается с образования на кожелица, волосистой части головы очагов с чешуйками желтого цвета или корками, при удалении которых остается эрозированная поверхность. В дальнейшем на коже груди и спины появляются пузыри, быстро подсыхающие в корку, симптом Никольского положительный. Очаги поражения напоминают себорейную экзему или импетиго. Течение болезни длительное, возможен переход в листовидную пузырчатку.
У детей пузырчатка наблюдается редко, преимущественно у девочек в возрасте от 2 до 15 лет. Из всех разновидностей вульгарной пузырчатки наиболее часто встречается листовидная форма.
Лечение. По жизненным показаниям назначают кортикостероиды. В зависимости от состояния больного преднизалон назначают в ударных дозах (50-80 мг в сутки) до прекращения свежих высыпаний в течение двух недель, после чего дозу медленно уменьшают. Необходимо определить поддерживающую дозу — это минимальная доза, на фоне которой отсутствуют свежие высыпания. Целесообразно вместе с кортикостероидами назначать цитостатики. Для предупреждения осложнений при длительном приеме кортикостероидов необходим прием препаратов калия, анаболических гормонов, антибиотиков, регулярно определять содержание глюкозы в крови, свертывающую систему, измерять артериальное давление. Для местного лечения применяют полоскания дезинфицирующими средствами, смазывание эрозий растворами анилиновых красителей, мази с антибиотиками и кортикостероидами. Больные пузырчаткой должны находиться на диспансерном учете.
| | | следующая страница ==> |
| ДЕРМАТОМИОЗИТ | | | ПЕМФИГОИДЫ |
Материал в этой книге:
П.Д. ГУЛЯЙ | КОЖНЫЕ И ВЕНЕРИЧЕСКИЕ БОЛЕЗНИ | ББК 55.8 | ВЕНЕРИЧЕСКИЕ БОЛЕЗНИ | АНАТОМИЯ И ГИСТОЛОГИЯ КОЖИ | ПРИДАТКИ КОЖИ. | СОСУДИСТАЯ СИСТЕМА КОЖИ. | СТРОЕНИЯ КОЖИ У ДЕТЕЙ | ФИЗИОЛОГИЯ КОЖИ | ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ДЕТСКОЙ КОЖИ |
Не нашли, что искали? Гугл вам в помощь! refac.ru
Пузырчатка — реферат
ПУЗЫРЧАТКА (син. пузырчатка истинная, акантолитическая) - буллезный дерматоз, неотъемлемым, но не патогномоничным признаком которого является акантолиз, приводящий к образованию интраэпидермальных пузырей. Поражает обычно лиц 40-60 лет, однако не исключено заболевание в любом возрасте. Характерны генерализация высыпаний и неуклонно прогрессирующее течение, заканчивающееся смертью больного.
Нарастающая тяжесть заболевания может прерываться ремиссиями различной степени выраженности и продолжительности. Клинически различают следующие разновидности пузырчатки:
- вульгарную,
- вегетирующую,
- листовидную,
- эритематозную,
- бразильскую
Возможны трансформация одной формы в другую, сочетание различных форм.
Этиология пузырчатки неизвестна. Наиболее перспективна теория, согласно которой пузырчатка вызывается представителем группы ретровирусов при наличии генетической предрасположенности.
В основе патогенеза пузырчатки лежат аутоиммунные процессы. Суть которых заключается в формировании «пемфигусподобных» лутантител (класса IgG) к цементирующей межклеточной субстанции и мембранам клеток шиповатого слоя под влиянием изменения их антигенной структуры, что ведет к развитию акантолиза.
Цитологической особенностью истинной пузырчатки следует считать акантолитические клетки (клетки Тцанка), используемые в качестве диагностического теста. Их выявляют препаратах-отпечатках. Акантолитические клетки весьма характерны для истинной пузырчатки, однако не патогномоничны для нее (могут быть обнаружены при простом и опоясывающем герпесе, ветряной оспе, хронической доброкачественной семейной пузырчатке и др.). Размеры акантолитических клеток обычно меньше размеров нормальных клеток, они имеют очень крупное ядро интенсивного фиолетового или фиолетово-синего цвета, занимающее почти всю клетку. Цитоплазма резко базофильна, вокруг ядра она светло-голубая, а по периферии темно-фиолетовая или синяя - "ободок концентрации"). Нередко клетки содержат несколько ядер. Резко выражен полиморфизм клеток и ядер.
Гистологически выявляются внутриэпидермальные пузыри в виде горизонтальных трещин и полостей. При вульгарной и вегетирующей пузырчатке полости располагаются супрабазально, при листовидной и эритематозной - в зоне зернистого слоя, нередко - под роговым. В реакции прямой иммунофлюоресценции в биоптате обнаруживаются "пемфигусподобные" (IgG) антитела в виде фиксированных комплексов «антиген-антитело», чаще в местах образования пузырей.
Пузырчатка вульгарная встречается наиболее часто. Заболевание начинается, как правило, с поражения слизистой оболочки рта - возникают немногочисленные эфемерно сушествующие пузыри. Их тонкая и дряблая покрышка вскрывается, обнажая болезненные ярко-красные или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия. При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах, сливаются между собой. Прием пищи почти невозможен вследствие болей. На красной кайме губ эрозии покрываются корками. Тяжелый гнилостный запах изо рта преследует больного и окружающих.
В стадии ремиссии эрозии слизистых оболочек рта заживают без рубцов. Иногда начальные проявления локализуются на слизистых оболочках половых органов.
Поражение кожных покровов начинается исподволь, с появления обычно в области груди и спины единичных пузырей. Их существование скоротечно; через несколько дней они подсыхают в желтоватые корки и отпадают, оставляя гиперемиро-ванные пятна; при разрыве покрышки пузыря образуются быстро эпителизирующиеся эрозии, выделяющие густой экссудат. Общее состояние больных остается удовлетворительным.
Затем наступает генерализация процесса, отличающаяся быстрым распространением высыпаний по кожному покрову и переходом на слизистые оболочки рта и даже половых органов, если они не были поражены ранее. Высыпания становятся обильными, диссеминированными, при отсутствии лечения могут привести к тотальному поражению кожного покрова, включая ногтевые фаланги пальцев рук и ног. В результате эксцентрического роста, за счет отслаивания верхних слоев эпидермиса, пузыри увеличиваются в размерах, достигая величины куриного яйца и более; могут сливаться друг с другом; покрышка их становится дряблой, а содержимое - мутным или гнойным. Крупные пузыри под тяжестью экссудата принимают грушевидную форму - "симптом груши". Покрышки пузырей даже при легкой травме разрываются, что приводит к образованию ярко-красных эрозий. Характерными особенностями эрозий при пузырчатке являются тенденция к периферическому росту и отсутствие эпителизации.
Важной особенностью вульгарной пузырчатки, как и других форм истинной пузырчатки, является симптом Никольского, суть которого заключается в механической отслойке (отторжение и сдвигание верхних слоев) эпидермиса. Он вызывается путем трения пальцем (скользящее давление) внешне здоровой кожи как вблизи пузыря, так и в отдалении от него или путем потягивания обрывка покрышки пузыря, что приводит к отслойке верхних слоев эпидермиса в виде постепенно суживающейся ленты на внешне здоровой коже.
Его модификацией является феномен Асбо-Хансена: давление пальцем на покрышку невскрывшсгося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью. В начальной фазе вульгарной пузырчатки симптом Никольского выявляется далеко не всегда; его нельзя считать патогномоничным для истинной пузырчатки.
При генерализации кожных высыпаний отмечается резкое ухудшение самочувствия и общего состояния больных. Без лечения больные умирают от вторичных инфекций или кахексии.
Пузырчатка вегетирующая рассматривается как разновидность вульгарной. Отличается преобладанием вегетирующих элементов и более доброкачественным течением. Пузыри при вегетирующей пузырчатке, возникающие вначале, как и при вульгарной, чаще всего на слизистой оболочке рта, располагаются затем преимущественно вокруг естественных отверстий и в кожных складках. Затем, на поверхности эрозий формируются сочные вегетации розово-красного цвета, мягкой консистенции, высотой от 0,2 до 1 см и более; поверхность их покрыта сероватым налетом, серозным или гнойным отделяемым, корками; ощущается зловонный запах. В дальнейшем вегетирующие эрозии образуют обширные очаги, поверхность которых становится со временем сухой, гиперкератотической, покрытой трещинами; по их периферии и в отдалении могут появляться длительно существующие пустулы.
Симптом Никольского положительный лишь вблизи очагов.
Пузырчатка листовидная (эксфолиативная) встречается реже вульгарной, но чаще вегетирующей, слизистые оболочки, за редким исключением, не поражаются.
Для нее характерны плоские, с тонкой и дряблой покрышкой пузыри небольших размеров. Возникают они обычно на эритематозном фоне, располагаются субкорнеально. В связи с этим их покрышка быстро и легко разрывается. Образовавшиеся поверхностные розово-красные эрозии с обильным серозным отделяемым подсыхают в пластинчатые, напоминающие листы бумаги, плохо отторгающиеся слоистые корки. Заболевание часто начинается с поражения кожи лица.
Симптом Никольского выражен резко. Субъективно отмечаются сильный зуд, повышенная зябкость. В крови - эозинофилия до 40% и более.
Течение листовидной пузырчатки может быть длительным - до 2-5 лет и более.
Пузырчатка эритематозная (себорейная) (Сенира-Ашера синдром) начинается, как правило, с поражения лица или волосистой части головы с последующим распространением на грудь, межлопаточную область, крупные складки и другие участки кожного покрова. Слизистые оболочки и конъюнктива глаз вовлекаются редко.
Первоначальные высыпания представлены розово-красного цвета бляшками диаметром от 2 до 5 см, с четкими границами, округлыми и неправильными очертаниями. Их поверхность может быть покрыта белыми, сухими, плотно сидящими или жирными желтовато-коричневыми чешуйками, корками; сходство с очагами эритематоза усиливается при локализации процесса на носу и щеках в виде бабочки или на волосистой части головы. Центральная часть папул, особенно бляшек, нередко западает, а периферическая окаймлена бахромкой отслаивающегося эпидермиса.
Со временем появляются пузыри. Себорейная пузырчатка может трансформироваться в вульгарную или листовидную пузырчатку. Симптом Никольского положительный. Эритематозная пузырчатка протекает длительно, сравнительно доброкачественно.
Пузырчатка бразильская (тропическая) (лихорадка дикая, дикий огонь, пожар джунглей) рассматривается как вариант листовидной пузырчатки, эндемичной для юго-западной части Бразилии и прилегающих регионов соседних с ней государств. Нередко поражает членов одной семьи. Клинически протекает по типу листовидной пузырчатки, заканчиваясь порой эксфолиативной эритродермисй. Течение длительное.
Диагноз истинной пузырчатки основывается на: клинической симптоматике, характере симптома Никольского, результатах:
- цитологического (клетки Тцанка),
- гистологического (интраэпидермальные пузыри)
- и иммунофлюоресцентных (надбазальное свечение) исследований.
- Определенную роль играют лабораторные данные:
- анемия,
- лейкоцитоз,
- ускоренная СОЭ,
- протеинурия,
- гипоальбуминемия,
- снижение выделения с мочой натрия и другие тесты.
Дифференциальный диагноз пузыпчаток проводят с:
- буллезным пемфигоидом Левера,
- герпетиформным дерматитом Дюринга,
- хронической семейной пузырчаткой Гужеро-Хейли-Хейли,
- синдромом Лайелла,
- красной волчанкой,
- себорейной экземой,
- хронической вегетирующей пиодермией,
- буллезной формой болезни Дарье,
- субкорнеальным пустулезом Снеддона-Уилкинсона и др.
Лечение пузырчаток:
Основными лекарственными средствами являются кортикостероидные гормоны. Препаратом выбора до сих пор остается преднизолон. Начальная доза от 80 до 100 мг/сут., иногда выше. Целесообразно 2/3 суточной дозы принимать после завтрака. При адекватно подобранной суточной дозе отчетливый терапевтический эффект наступает в течение 10-14 дней. Снижение суточной дозы, особенно высокой вначале, возможно сразу на 1/4-1/3 первоначатьной, дальнейшее снижение проводится медленно и осторожно до минимальной поддерживающей (вплоть до 5,0-2,5 мг/сут) дозы. При пузырчатке используют другие кортикостероидные препараты, в дозах, эквивалентных по действию иреднизолону: полькортолон, метипред, дексаметазон и др.
При язвенной болезни желудка и двенадцатиперстной кишки можно вводить пролонгированные формы кортикостероидных гормонов внутримышечно (метипред-депо, депо-медрол, дипроспан).
Длительная кортикостероидная терапия неизбежно сопровождается разнообразными осложнениями, включающими:
- симптомокомплекс Иценко-Кушинга,
- ожирение,
- стероидный диабет,
- эрозивно-язвенную патологию пищеварительного тракта,
- гипертонию,
- тромбоз и тромбоэмболию,
- остеопороз, приводящий к перелому позвоночника,
- бессонницу, эйфорию, депрессию, острый психоз,
- присоединение разнообразных инфекций.
- системная ангиопатия, обуславливающая
- инфаркт миокарда,
- инсульт головного мозга,
- геморрагический панкреатит.
Обязательным следствием лечения кортикостероидами является "кортикостероидная" кожа, отличающаяся субатрофией, сухостью и выраженной склонностью к появлению геморрагических пятен в ответ на легкое механическое воздействие (давление, небольшая травматизация, трение).
Осложнения не служат противопоказанием к продолжению кортикостероидной терапии: ее прекращение неминуемо приводит к рецидиву заболевания.
Необходимо проводить коррекцию возникшего осложнения адекватным терапевтическим воздействием. В целях профилактики осложнений рекомендуются диета, богатая бетками и витаминами, с резким ограничением углеводов, жиров и поваренной соли; прием хлорида калия; протекторов слизистой оболочки желудка, анаболических гормонов, по показаниям - антибиотиков и антимикотиков.
student.zoomru.ru
ПУЗЫРЧАТКА
Пузырчатка (Pemphygus; син. пузырчатка истинная, акантолитическая) – аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей, формирующихся в результате акантолиза.
Характерны генерализация высыпаний и неуклонно прогрессирующее течение, которое заканчивается летально в сроки от 6 мес до 1,5—2лет (возможны отклонения, порой весьма значительные, как в ту, так и в другую сторону). Нарастающая тяжесть заболевания может прерываться ремиссиями различной степени выраженности и продолжительности. Пузырчатка поражает обычно лиц40—60лет, преимущественно женщин, однако не исключено поражение лиц любой возрастной группы.
Различают следующие разновидности пузыр-
чатки: вульгарную, вегетирующую, листовид-
ную, эритематозную. Деление это относительно: возможны трансформация одной формы в другую, особенно на фоне кортикостероидной терапии, и сочетание различных форм.
Этиология и патогенез. Этиология неизвестна. Наиболее перспективна теория, согласно которой пузыр-
чатка вызывается представителем ретровирусов при наличии генетической предрасположенности. В основе патогенеза пузырчатки лежат аутоиммунные процессы, суть которых заключается в формировании аутоантител к цементирующей межклеточной субстанции и мембранам клеток шиповатого слоя под влиянием изменения их анти генной структуры. Они по своей природе принадлежат к IgG и в реакции прямой иммунофлюоресценции обнаруживаются в виде фиксированных комплексов антиген—антителов межклеточных мостиках (в зоне соединения десмосом и тонофиламентов) эпидермиса, приводя к разрушению связи клеток между собой – акантолизу, чему способствует активизация эстеразных протеолитических систем под действием иммунных комплексов. При постановке реакции непрямой иммунофлюоресценции в пузырной жидкости и сыворотке крови больных пузырчаткой также выявляются «пемфигусоподобные» аутоантитела. Наблюдается активизация В– и угнетениеТ-клеточногоиммунитета, снижение синтезаинтерлейкина-2.Определенное место в патогенезе истинной пузырчатки занимает нарушение водного и особенно солевого обмена, о чем свидетельствует резкое снижение суточного выделения с мочой хлорида натрия. Цитологической особенностью истинной пузырчатки являются акантолитические клет-
ки (клетки Тцанка), образующиеся в результате потери связи кератиноцитов между собой и используемые
вкачестве диагностического теста. Их выявляют в препаратах-отпечатках:материал со дна свежей эрозии кусочком ученической резинки, стерилизованной кипячением, переносят на предметное стекло, высушивают на воздухе, фиксируют и окрашивают гематоксилином и эозином. Акантолитические клетки пузырчатки, размеры которых обычно меньше размеров нормальных клеток, имеют очень крупное ядроинтенсивно-фиолетовогоилифиолетово-синегоцвета, занимающее почти всю клетку. В нем заметны два или более светлых ядрышка. Цитоплазма резко базофильна, вокруг ядра онасветло-голубая,а по перифериитемно-фиолетоваяили синяя. Акантолитические клетки могут быть единичными и множественными, образуя скопления или даже пласты. В начале, заболевания акантолитические клетки обнаруживаются не
вкаждом препарате; в разгаре болезни их много. Цитологический метод облегчает распознавание пузырчатки, особенно если акантолитических клеток много и они выявляются повторно. Облигатный признак истинной пузырчатки – акантолиз, приводящий к формированию внутриэпидермальных пузырей. Гистологически они выявляются в виде горизонтальных трещин и полостей, содержимое которых включает фиб-
рин, нейтральные лейкоциты, иногда эозинофилы и комплексы акантолитических клеток. При вульгарной и вегетируюшей пузырчатке полости располагаются супрабазально, при листовидной и эритематозной – в зоне зернистого слоя, нередко под роговым.
Клиническая картина.
Пузырчатка вульгарная встречается наиболее часто. Заболевание начинается, как правило, с поражения слизистой оболочки рта, чему нередко способствуют грипп, ангина, удаление и протезирование зубов. Оно может оставаться изолированным от нескольких дней до 3—6 мес и более, затем в процесс вовлекается кожный покров. Возникающие на слизистых оболочках небольшие пузыри, вначале единичные, могут располагаться на любом участке; со временем количество пузырей нарастает. Их тонкая и дряблая покрышка в условиях мацерации и непрерывного давления при жевании и движении языком быстро вскрывается, обнажая болезненные яр- ко-красные или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия. При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах; сливаясь между собой, образуют обширные очаги поражения с фестончатыми очертаниями. Саливация усилена. Прием пищи затруднен
или почти невозможен вследствие болей. При поражении гортани и глотки голос становится хриплым. На красной кайме губ эрозии покрываются серозными, геморрагическими или импегигинизированными корками. Тяжелый гнилостный запах изо рта преследует больного и окружающих. В стадии ремиссии эрозии слизистых оболочек рта заживают без рубцов. Иногда начальные проявления болезни локализуются на слизистых оболочках половых органов. Конъюнктива глаз вовлекается вторично. Поражение кожного покрова начинается исподволь, с появления обычно в области груди и спины единичных пузырей. Со временем количество их увеличивается. Пузыри располагаются на неизмененном, реже эритематозном фоне; имеют небольшие размеры и серозное содержимое; через несколько дней они подсыхают в желтоватые корки, которые, отпадают, оставляя гиперемированные пятна, или при вскрытии пузыря образуются ярко-красныеэрозии, выделяющие густой экссудат. Эрозии на этом этапе малоболсзненны и быстро эпителизируются. Общее состояние больных остается удовлетворительным. На смену высыпаниям. подвергшимся регрессу, появляются новые. Эта начальная фаза может продолжаться от2—3нед до нескольких месяцев или даже лет. Затем наступает генерализация процесса, отличающаяся быстрым распростра-
нением высыпаний по кожному покрову и переходом на слизистые оболочки рта и половых органов, если они не были поражены ранее. Высыпания становятся обильными, диссеминированными, при отсутствии лечения могут привести к тотальному поражению кожного покрова. В результате эксцентрического роста за счет отслаивания верхних слоев эпидермиса пузыри увеличиваются в размерах, достигая 3—4см и более в диаметре; могут сливаться друг с другом; покрышка их дряблая, а содержимое – мутное. Крупные пузыри под тяжестью экссудата принимают грушевидную форму – «симптом груши». Покрышки пузырей даже при легкой травме разрываются, что приводит к образованию эрозий. Эрозии имеютярко-краснуюилисинюшно-розовуюокраску; покрыты серозным экссудатом, мягкимисеровато-белымиили буроватыми налетами или рыхлыми корками, при насильственном отторжении которых возникает небольшая кровоточивость. Характерными особенностями эрозий при пузырчатке являются тенденция к периферическому росту и отсутствие эпителизации. В результате периферического роста и слияния эрозии достигают больших размеров – до ладони взрослого человека и больше. На местах давления и трения (лопатки, ягодицы, крупные складки) они могут возникать без предварительного образования пузырей. Важной особенно-
стью вульгарной пузырчатки, как и других форм истинной пузырчатки. является симптом Никольского, суть которого заключается в механической отслойке (отторжение и сдвигание верхних слоев) эпидермиса. Он вызывается путем трения пальцем (скользящее давление) внешне здоровой кожи как вблизи пузыря, так и в отдалении от него или путем потягивания обрывка покрышки пузыря, что приводит к отслойке верхних слоев эпидермиса в виде постепенно суживающейся ленты на внешне здоровой коже. Его модификацией является феномен Асбо-Хансена:давление пальцем на покрышку невскрывшегося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью.
При генерализации кожных высыпаний отмечается ухудшение самочувствия и общего состояния больных: слабость, недомогание, снижение аппетита, бессонница, лихорадка вплоть до 38—39°С,диарея, отеки, особенно нижних конечностей; присоединяются вторичные инфекции, развивается кахексия, чему способствуют затруднение питания в результате поражения слизистых оболочек рта, значительная потеря белка (плазморея) и интоксикация. Без лечения больные умирают от вторичных инфекций, кахексии.
Пузырчатка вегетирующая отличается преобла-
данием вегетирующих элементов и более доброкачественным течением. Пузыри при вегетирующей пузырчатке, возникающие вначале, как и при вульгарной, чаще всего на слизистой оболочке рта, располагаются затем преимущественно вокруг естественных отверстий и в кожных складках (подмышечные ямки, паховые области, под молочными железами, межпальцевые складки, пупок, за ушными раковинами). При вскрытии пузырей, размеры которых, как правило, уступают таковым при вульгарной пузырчатке, на поверхности эрозий формируются сочные вегетации розово-красногоцвета, мягкой консистенции, высотой от 0.2 до 1 см и более; поверхность их покрыта сероватым налетом, серозным или гнойным отделяемым, корками; ощущается зловонный запах. На коже вне складок и на слизистых оболочках вегетации редкие, эволюция пузырей на этих участках такая же, как при вульгарной пузырчатке, однако на границе слизистых оболочек с кожными покровами (область губ, носа, половые органы, задний проход) вегетации часты. При регрессе вегетации подсыхают, уплощаются, эрозии подвергаются эпителизации, оставляя постэруптивную гиперпигментацию. Течение вегетирующей пузырчатки более длительное, чем вульгарной, могут быть полные и продолжительные (несколько месяцев и даже лет) ремиссии. Симптом Никольско-
го положительный лишь вблизи очагов. На внешне здоровой коже он выявляется, как правило, в терминальной стадии, при которой на фоне нарастающего ухудшения поражение кожи становится чрезвычайно сходным с проявлениями вульгарной пузырчатки.
Пузырчатка листовидная (эксфолиативная)
встречается реже вульгарной, но чаще вегетирующей, слизистые оболочки, за редким исключением, не поражаются. Для нее характерны плоские, с тонкой и дряблой покрышкой пузыри небольших размеров. Возникают они обычно на эритематозном фоне. Их покрышка быстро и легко разрывается даже при незначительном травмировании или под действием нарастающего давления пузырной жидкости. Образовавшиеся розово-красныеэрозии поверхностные, с обильным серозным отделяемым, подсыхающим в пластинчатые корки. Подобные корки могут образовываться и без разрыва покрышки пузырей за счет подсыхания их содержимого. Тонкие пластинчатые корки напоминают листы бумаги, что объясняет название этой разновидности. Обычно корки не отторгаются, так как под ними продолжает отделяться экссудат, что приводит к образованию нового слоя корок. В результате формируются массивные слоистые корки. Заболевание часто начинается с поражения кожи лица, волосистой части головы, груди и верхней по-
ловины спины. Иногда оно ограничивается этими локализациями длительное время – месяцы и даже годы. Чаще отмечается быстрое распространение процесса по кожному покрову. Пораженная кожа диффузно гиперемирована, отечна, покрыта дряблыми пузырями, мокнущими эрозиями, чешуйками, слоистыми корками. Симптом Никольского выражен резко, включая внешне здоровую кожу. Течение листовидной пузырчатки может быть длительным – до 2—5лет и более. Общее состояние больных в течение многих месяцев, а порой и лет может оставаться удовлетворительным, но постепенно нарастают общая слабость, недомогание, и наступает летальный исход.
Пузырчатка эритематозная (себорейная) начи-
нается, как правило, с поражения лица или волосистой части головы с последующим распространением на грудь, межлопаточную область, крупные складки и другие участки кожного покрова. Слизистые оболочки и конъюнктива глаз вовлекаются редко. Первоначальные высыпания представлены розово-красно-го цвета бляшками диаметром от 2 до 5 см, с четкими границами, округлыми и не– правильными очертаниями. Их поверхность может быть покрыта белыми, сухими, плотно сидящими чешуйками, что придает этим высыпаниям сходство с очагами красной волчанки. Чаще поверхность бляшек покрыта жирными
желтовато-коричневымичешуйками и корками, делающими их сходными с проявлениями себорейной экземы, особенно в случае присоединения мокнутия и эрозирования. Симптом Никольского положительный или чаще слабоположительный, краевой. Со временем, от 2– 3 нед до2—3лет и более, появляются пузыри, аналогичные таковым при вульгарной и листовидной пузырчатке. Они начинают превалировать в клинической картине заболевания, что приводит к трансформации эритематозной пузырчатки в вульгарную или, чаще, в листовидную.
Диагноз истинной пузырчатки основывается на клинической симптоматике, характере симптома Никольского, результатах цитологического (клетки Тцанка), гистологического (интраэпидермальные пузыри) и иммунофлюоресцентных исследований (фиксация IgG в межклеточной субстанции эпидермиса и обнаружение циркулирующих «пемфигусоподобных» аутоантител в крови). Дифференциальный диагноз проводят с буллезным пемфигоидом Левера, герпетиформным дерматитом Дюринга, себорейной экземой, хронической язвенно-вегетирующейпиодермией.
Лечение: основными лекарственными средствами являются кортикостероидные гормоны. Начальная доза преднизолона от 80 до 100 мг/сут обычно достаточна для купирования процесса. Иногда, однако,
требуются более высокие дозы (до 200 мг/сут и более). При адекватно подобранной суточной дозе отчетливый терапевтический эффект наступает в течение 10—14дней. Снижение суточной дозы, особенно высокой вначале, возможно сразу на1/4—1/3от первоначальной при купировании процесса, последующие 2 нед дозу, как правило, не меняют; дальнейшее снижение проводится медленно до минимальной поддерживающей. При достижении суточной дозы 20—30мг дальнейшее ее уменьшение во избежание рецидива заболевания следует проводить с большой осторожностью. При таком подходе поддерживающая доза может составлять5,0—2,5мг. Кроме преднизолона, при пузырчатке используют триамцинолон (кенакорт, полькортолон), метилпреднизолон, метипред, урбазон, дексаметазон, бетаметазон в дозах, эквивалентных по действию преднизолону.
Кортикостероидная терапия, продолжающаяся, как правило, долгое время, иногда многие годы, неизбежно сопровождается разнообразными осложнениями, включающими симптомокомплекс Иценко—Ку-шинга, ожирение, стероидный диабет,эрозивно-яз-венную патологию пищеварительного тракта, гипертонию, тромбоз и тромбоэмболию, остеопороз, приводящий к перелому позвоночника, геморрагический панкреатит, бессонницу, эйфорию, депрессию, ост-
рый психоз, инфаркт миокарда, инсульт головного мозга, а также присоединение разнообразных инфекций. В целях профилактики осложнений рекомендуются диета, богатая белками и витаминами, с резким ограничением углеводов, жиров и поваренной соли; прием хлорида калия до 3 г в день; протекторов слизистой оболочки желудка, а также анаболических гормонов, витаминов группы В, при присоединении вторичной инфекции – антибиотиков и противокандидозных средств. В качестве средств, дополняющих кортикостероидную терапию, особенно при тяжелых формах пузырчатки, назначают метотрексат, азатиоприн и циклофосфамид, иммуносупрессивное действие которых общеизвестно. Метотрексат вводят внутримышечно по 25 мг с интервалами в 1 нед; на курс 6—8инъекций. Число курсов и промежутки между ними определяются тяжестью заболевания. Азатиоприн и циклофосфамид назначают внутрь соответственно по50—250мг (2,5 мг на 1 кг массы тела) и100—200мг в сутки. Продолжительность применения цитостатиков зависит от терапевтического эффекта и их переносимости. К наиболее серьезным осложнениям при лечении цитостатиками относятся изъязвление слизистой оболочки пищеварительного тракта, нарушение функций печени, почек, поджелудочной железы, нарушения кроветворения, осложне-
ния микробной, микотической, вирусной инфекциями, нарушения спермато– и овогенеза, алопеция. С целью удаления циркулирующих аутоантител из организма и повышения чувствительности к кортикостероидным гормонам используют, особенно на начальных этапах заболевания, экстракорпоральные методы лечения: плазмаферез, гемосорбцию и гемодиализ. При выраженном угнетении Т-клеточногоиммунитета назначают тактивин по 100 мкг подкожно через день (№ 10), далее по 100 мкг через 15 дней в течение2—4мес. Местное лечение при пузырчатке играет вспомогательную роль. Применяют растворы анилиновых красителей, кортикостероидные мази (целестодерм V с гарамицином, гиоксизон и др.), 5% дерматоловую или ксероформную мазь. Прогноз при пузырчатке всегда серьезен, профилактика рецидивов, помимо рационального лечения, включает щадящий общий режим, исключение простудных ситуаций, интенсивной инсоляции. Больные пузырчаткой должны находиться под постоянным диспансерным наблюдением.
studfiles.net
Пузырные дерматозы. Пузырчатка акантолитическая.Клиника различных форм пузырчатки. Герпетиформный дерматоз Дюринга. Пемфигоиды
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ
ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА ПОЛИКЛИНИЧЕСКОЙ ТЕРАПИИ И ОБЩЕВРАЧЕБНОЙ ПРАКТИКИ
С КУРСОМ ДЕРМАТОВЕНЕРОЛОГИИ
КУРС ДЕРМАТОВЕНЕРОЛОГИИ
Утверждено на заседании кафедры
Протокол № от 2014
Заведующая кафедрой:
Н.Ф. Бакалец
Тема: Пузырные дерматозы. Пузырчатка акантолитическая.Клиника различных форм пузырчатки. Герпетиформный дерматоз Дюринга. Пемфигоиды.
Учебно-методическая разработка для преподавателей по дерматовенерологии
Медико-диагностический факультет
3 курс
Автор: ассистент кафедры
С.А. Сохар
Гомель, 2014
Данная методическая разработка предназначена для работы преподавателей. В ней представлены: I. Научно-методическое обоснование темы. II. Цель занятия. III. Задачи (знать, уметь, практические навыки). IV. План проведения практического занятия. V. Методическое обеспечение занятия. VI. Литература.
I. Научно-методическое обоснование темы
Группа пузырных дерматозов крайне обширна и разнообразна как по клинической картине, так и по этиопатогенезу. Пузырь как первичный элемент может встречаться при истинной и ложной пузырчатке, токсидермиях, пиодермиях, синдроме Лайелла, поздней кожной порфирии и др. Исходя из вышесказанного, необходимо отметить важность знания клинических симптомов акантолитической пузырчатки, пемфигоидов, герпетиформного дерматоза Дюринга с точки зрения их своевременного распознавания и выбора правильной тактики ведения пациентов с данной патологией. Истинная пузырчатка является крайне тяжелым дерматозом с возможным летальным исходом, в то время как манифестировать заболевание может весьма «безобидно» - единичными пузырями или эрозиями на коже, а чаще, на слизистых оболочках, при этом пациенты часто обращаются к стоматологам, гинекологам и др. специалистам. По современным научным данным, дерматит Дюринга является кожным проявлением патологии желудочно-кишечного тракта (глютеновой энтеропатии), а также может быть паранеопластическим синдромом. Вышесказанное доказывает необходимость знания данной патологии врачами различных специальностей.
II. Цель занятия:
Ознакомить студентов с этиопатогенезом акантолитической пузырчатки и пемфигоидов, научить студентов диагностике (в том числе и лабораторной) и дифференциальной диагностике акантолитической и неакантолитической пузырчатки, дерматита Дюринга, вирусных поражений кожи, изучить принципы лечения данных заболеваний, рассмотреть вопросы диспансеризации больных пузырными дерматозами, научить студентов принципам профилактики рецидивов изучаемых заболеваний.
III. Задачи
Изучить современные представления об этиопатогенезе акантолитической пузырчатки и дерматита Дюринга.
Изучить со студентами клинические проявления различных форм истинной пузырчатки.
Научить студентов проводить дифференциальную диагностику изучаемых на практическом занятии дерматозов с другими дерматозами и между собой.
Научить студентов лабораторной диагностике пузырных дерматозов.
Обсудить принципы лечения, профилактики и диспансеризации изучаемых на практическом занятии дерматозов.
СТУДЕНТ ДОЛЖЕН ЗНАТЬ:
Теории этиопатогенеза акантолитической пузырчатки, дерматита Дюринга, пемфигоидов.
Первичные и вторичные элементы кожной сыпи.
Принципы диагностики пузырных дерматозов.
Клинические проявления различных форм истинной пузырчатки, буллезного и рубцующегося пемфигоидов, дерматита Дюринга.
Основные принципы лечения и профилактики данных заболеваний.
СТУДЕНТ ДОЛЖЕН УМЕТЬ:
Распознавать различные клинические формы истинной пузырчатки, буллезного и рубцующегося пемфигоидов, дерматита Дюринга, проводить дифференциальный диагноз их между собой и с другими дерматозами.
Производить постановку пробы Ядассона, выявить симптом Никольского, проводить забор материала на акантолитические клетки и трактовать полученные результаты.
Знать принципы и схемы лечения акантолитической пузырчатки, дерматита Дюринга и уметь назначить основные лекарственные препараты, применяемые для их лечения (знать, какие показания и противопоказания существуют для лекарственных форм для общего и местного применения, используемых для лечения данных заболевания, возможные осложнения терапии.).
Научиться принципам лабораторной диагностики пузырных дерматозов.
Научиться проводить профилактику рецидивов пузырных дерматозов.
Методика проведения занятия (общие методические указания):
В ходе проведения практического занятия проводится теоретическое обсуждение вопросов темы (следует обратить внимание студентов на современные воззрения на этиопатогенез пузырчатки, пемфигоидов, научить дифференциальной диагностике пузырных дерматозов между собой .
Необходимо ознакомить студентов с современными подходами к лечению пузырчатки, демонстрация больных с различными формами пузырчатки, пемфигоидов и наглядных пособий (атласов, таблиц, слайдов, плакатов и т.д.) с их пояснением. Основным методом контроля подготовленности студентов является устный опрос с корректирующими комментариями преподавателя и проведение тестового контроля на данной теме.
ПРАКТИЧЕСКИЕ НАВЫКИ:
Курация больных
Интерпретация лабораторных методов исследования.
IV. План проведения практического занятия
| № п/п | Наименование этапов занятия | Время |
| 1 | Организационно-вводная часть | 10 минут |
| 2 | Контроль знаний | 60 минут |
| 3 | Перерыв | 10 минут |
| 4 | Курация больных по теме (совместно с преподавателем) и теоретическое объяснение вопросов по теме, вызвавших затруднение | 20 минут |
| 5 | Самостоятельная работа студентов с учебно-методическими пособиями (таблицы, атласы, методические разработки кафедры), выписывание рецептов | 20минут |
| 6 | Подведение итогов занятия, объяснение домашнего задания | 10 минут |
| | Продолжительность занятия | 130 минут |
Вопросы по данной теме:
Теории этиопатогенеза вульгарной пузырчатки и герпетиформного дерматита.
Классификация пузырных дерматозов.
Клинические проявления различных форм пузырчатки (истинной, себорейной, листовидной, вегетирующей), буллезного и рубцующегося пемфигоидов,. Дифференциальная диагностика данных заболеваний.
Методы лабораторной диагностики пузырных дерматозов.
Принципы общего и местного лечения пузырных дерматозов, диспансерное наблюдение при данной патологии.
Базисные разделы для повторения:
Гистология кожи.
Патогистология: акантолиз, эпидермолиз.
Патофизиология аутоиммунных процессов.
Фармакология глюкокортикоидов для общего и местного применения, цитостатиков,сульфоновых препаратов.
Принципы выписывания рецептов.
V. Методическое обеспечение занятий:
Ситуационные задачи.
Тестовый контроль.
Наглядные пособия.
VI. Литература по теме занятия
Основная
Владимиров, В.В. Кожные и венерические болезни./ В.В. Владимиров, Б.И. Зудин //(атлас). - М., 1982.
Скрипкин, Ю.К. Кожные и венерические болезни. / Ю.К.Скрипкин //Учебник для врачей и студентов мед. вузов. М. «Триада Х», 1999.
Сосновский, В. Т. Дерматологический справочник. / В.Т. Сосновский, Н.З. Яговдик // М., 1992.
Адаскевич, В.П. Кожные и венерические болезни / В.П. Адаскевич, В.М. Козин. 2000. 528 с.
Дополнительная
Адаскевич, В.П. Неотложные состояния в дерматологии. / В.П. Адаскевич // СПб.: Санкт-Петербургское медицинское издательство, 2000.
Фицпатрик, Т. Атлас-справочник. Дерматология. /Т. Фицпатрик, Р. Джонсон, К. Вулф, М Полано, Д. Сюрмонд // Пер. с англ. Мак-Гроу Хилл «Практика», 1999.
Беренбейн, Б.А. Дифференциальная диагностика кожных болезней. /Б.А. Беренбей, А.А. Студницин и др.// М.: Медицина., 1989.
refleader.ru
причины, симптомы, диагностика и лечение
Истинная пузырчатка – хроническое заболевание аутоиммунной природы, которое характеризуется появлением пузырей на клинически здоровой коже и слизистых оболочках.
Причины пузырчатки
Наиболее вероятными причиной пузырчатки являются нарушения аутоиммунных процессов, в результате чего клетки организма становятся для иммунной системы антителами. Нарушение антигенной структуры клеток эпидермиса происходит под воздействием внешних факторов, в частности воздействие ретровирусов и агрессивных условий окружающей среды.
Повреждающее действие на клетки эпидермиса и выработка специфических антигенов приводит к нарушению связи между клетками в результате чего и образуются пузыри. Факторы риска при пузырчатке не установлены, но у лиц с наследственной предрасположенностью процент заболеваемости выше.
Клинические проявления пузырчатки
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента. При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают. При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже - при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
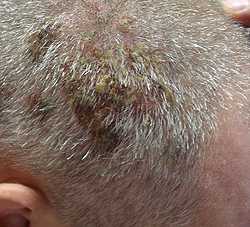 Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной. Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Принципы лечения пузырчатки
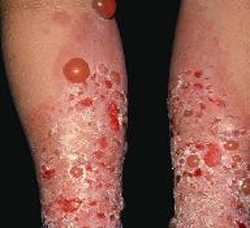 Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез. В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову. В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных. В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
www.krasotaimedicina.ru
Пузырчатка истинная (акантолитическая) — реферат
Пузырчатка истинная (акантолитическая) (Валов К.)
Истинная, или акантолитическая, пузырчатка — буллезный дерматоз, характеризующийся образованием внутриэпителиальных пузырей на неизмененной коже или(и) слизистых оболочках в результате акантолиза.
Заболевание имеет длительное хроническое течение с ремиссиями различной степени выраженности и разной продолжительности.
Различают 4 клинические формы акантолитической пузырчатки: вульгарную, вегетирующую, листовидную, себорейную (эритематозную).
Этиология неизвестна. Существуют вирусная и аутоиммунная теории этого заболевания. В настоящее время доказана ведущая роль аутоиммунных процессов в патогенезе истинной (акантолитической) пузырчатки. Пузырчатка обыкновенная (pemphigus vulgaris), или вульгарная, встречается значительно чаще других форм. В основном болеют мужчины и женщины от 40 до 60 лет, в детском и юношеском возрасте — очень редко.
Чаще всего слизистая оболочка рта поражается при обыкновенной (вульгарной) пузырчатке (у 75 % больных), поэтому она представляет наибольший интерес для стоматологов. Вульгарная пузырчатка почти всегда начинается с поражения слизистой оболочки рта или гортани, а затем уже распространяется на кожу. Даже если заболевание начинается с поражения кожи, то впоследствии почти всегда выявляют поражение слизистой оболочки рта.
Клиническая картина. Поражение слизистой оболочки рта и губ при пузырчатке характеризуется образованием единичных пузырей с серозным или геморрагическим содержимым, имеющих очень тонкую покрышку. Вследствие постоянной мацерации в полости рта пузыри очень быстро вскрываются, поэтому увидеть их удается крайне редко. По периферии эрозии часто обнаруживают обрывки покрышек пузырей. На месте пузырей образуются болезненные эрозии круглой, овальной или вытянутой в виде трещины формы, длительно не заживающие. Эрозии ярко-красного цвета располагаются на фоне неизмененной или слегка воспаленной слизистой оболочки. Их размеры при пузырчатке различны — от небольшой ссадины до обширных поверхностей застойно-красного цвета. Налета на поверхности эрозий, как правило, не бывает либо может быть тонкий слой легко снимающегося фибринозного налета. Иногда вместо пузырей образуются белые (сального цвета) пленки, после отторжения которых обнажается эрозивная поверхность. При прогрессирующем течении заболевания вследствие появления новых пузырей и выраженного акантолиза количество эрозий и их размеры увеличиваются. При слиянии эрозий образуются обширные очаги поражения, охватывающие почти всю слизистую оболочку рта. Возможна гиперсаливация. Чаще всего эрозии локализуются на слизистой оболочке щек (особенно в ретромолярной области), нижней поверхности языка, неба и области дна полости рта. Иногда очаги поражения возникают на слизистой оболочке альвеолярных отростков, переходной складке, нижней и верхней губах. В этих случаях эрозии эпителизируются очень медленно, даже на фоне приема больших доз кортикостероидов.
При отсутствии лечения появляются новые эрозии, которые, сливаясь между собой, образуют обширные эрозивные поверхности без склонности к заживлению. Боль довольно сильная, наиболее интенсивная при приеме пищи и разговоре. Эрозии быстро инфицируются, особенно в несанированной полости рта. Присоединение кокковой, грибковой флоры и фузоспирохетоза отягощает состояние больного, возникает специфический зловонный запах изо рта. Саливация усиливается. Слюна мацерирует углы рта, появляются болезненные трещины. На красной кайме губ, в углах рта также возможны пузыри и эрозии, покрытые геморрагическими корками. Иногда возникает охриплость, свидетельствующая о поражении гортани.
На коже пузыри образуются в основном в местах трения одеждой (живот, спина, паховые складки и др.). После вскрытия пузырей на коже остаются очень болезненные эрозии. Всякое прикосновение к ним одежды, белья или повязки вызывает резкую боль и вынуждает больного часами находиться в неподвижном состоянии.
Симптом Никольского при пузырчатке, как правило, положительный. Существует три его разновидности:
• если захватить пинцетом покрышку пузыря или верхний слой эпителия у края эрозии и потянуть, то происходит отслоение пленки эпителия на видимо неизмененной здоровой слизистой оболочке и коже. Тонкая пленка эпителия очень непрочна и легко рассекается пинцетом;
• потирание неизмененной на вид слизистой оболочки или кожи между областями поражения приводит к быстрому образованию пузырей или эрозий;
• если потереть участки, располагающиеся далеко от области поражения, то там также отслаиваются верхние слои эпителия. Вторая и особенно третья разновидности симптома Никольского свидетельствуют об усилении интенсивности акантолиза.
При пузырчатке, кроме кожи и слизистой оболочки рта, могут поражаться и другие слизистые оболочки (кишечника, желудка, пищевода, глотки), а также внутренние органы и центральная нервная система. Пузырчатка характеризуется волнообразным течением, периоды обострения сменяются периодами ремиссии, которые редко наступают спонтанно, как правило, после лечения. При отсутствии своевременного и необходимого лечения заболевание неуклонно прогрессирует. Возможна быстрая генерализация высыпаний на коже и слизистой оболочке рта, ухудшается общее состояние больных, появляются слабость, недомогание, снижение аппетита, лихорадка до 38—39 °С, диарея; отеки нижних конечностей. Присоединение вторичной инфекции сопровождается кахексией, интоксикацией. Без лечения процесс заканчивается летальным исходом спустя несколько месяцев от начала заболевания.
Однако в связи с широким применением кортикостероидов в настоящее время такие случаи бывают редко. Кортикостероидная терапия прерывает прогрессирующее течение пузырчатки, и наступает стадия ремиссии.
Диагноз ставят на основании клинических проявлений, положительного симптома Никольского, результатов цитологического исследования и прямой реакции иммунофлюоресценции.
Цитологическое исследование мазков-отпечатков или соскобов со дна эрозий обязательно для диагностики пузырчатки. Наличие в них акантолитических клеток подтверждает диагноз акантолитической пузырчатки. Акантолитические клетки, или клетки Тцанка, представляющие собой измененные клетки шиповатого слоя, имеют круглые очертания и по своему размеру меньше нормальных клеток шиповатого слоя. Ядро крупное относительно всей клетки, диаметр его составляет 1/3 —1/2 и более диаметра клетки, окрашено в темно-синий цвет, часто имеет от 1 до 6 светлых нуклеол и более. Цитоплазма клеток неоднородной окраски: светло-голубая вокруг ядра и темно-синяя по периферии. Акантолитическим клеткам свойствен полиморфизм в окраске, величине клеток и ядер. Встречаются гигантские многоядерные клетки — «монстры». В разгар заболевания количество акантолитических и многоядерных клеток резко увеличивается. Они сливаются в сплошной конгломерат полиморфных клеток. В период ремиссии и во время лечения кортикостероидами количество акантолитических клеток уменьшается.
Цитологическая картина при вегетирующей пузырчатке не отличается от таковой при вульгарной. При себорейной пузырчатке многоядерных клеток, как правило, не обнаруживают, акантолитические клетки встречаются в меньшем количестве, они мономорфны.
Патогистологические исследования. Установлено, что основными морфологическими изменениями при акантолитической пузырчатке являются акантолиз и отек, в результате чего образуются внутриэпителиальные пузыри. Между клетками шиповатого слоя нарушаются связи — явление акантолиза, в результате чего происходит расплавление межклеточных мостиков, между клетками образуются щели, а затем пузыри. Дно таких пузырей, как и впоследствии поверхность эрозий, выстлано преимущественно акантолитическими клетками.
Дифференциальная диагностика. Все формы истинной пузырчатки, и прежде всего вульгарную и вегетирующую (поскольку они часто
начинаются с поражения СОПР), следует дифференцировать от собственно неакантолити-
ческой пузырчатки СО только полости рта,
многоформной экссудативной эритемы, хронического рецидивирующего афтозного стоматита, герпетиформного дерматита Дюринга, опоясывающего лишая, кандидоза, медикаментозных поражений, папулезных сифилидов, пемфигоидной формы КПЛ и др.
Буллезный пемфигоид встречается значительно реже, чем пузырчатка.
Возраст больных - старше 60 лет, течение заболевания доброкачественное. Пузыри подэгштелиальные, напряжены, с плотными стенками, долго не лопаются. Симптом Никольского отрицательный, акантолитические клетки отсутствуют.
Доброкачественная неакантолитическая пузырчатка СО только полости рта: течение
доброкачественное; пузыри подэпителиальные; эрозии заживают относительно быстро.
Общее состояние больных не изменяется, симптом Никольского - отрицательный, акантолитические клетки не выявляются.
Многоформная экссудативная эритема начинается остро,
имеет сезонный характер. Пузыри имеют плотную покрышку, эрозии болезненны с самого начала заболевания, легко кровоточат, расположены на ярко гиперемированной СОПР, симптом Никольского отрицательный. Гистологически - субэпителиальное расположение пузырей. Цитологическое исследование акантоли-
тических клеток не обнаруживает. Возраст
больных — 30-40 лет. Состояние больных быстро улучшается при проведении гипосенсибилизирующей терапии.
Герпетиформный дерматит Дюринга-Брока. В первую очередь
поражает кожу. Изолированные формы на
СОПР не наблюдаются. Наиболее часто бывает поражена СО неба, щек, языка, реже десен и губ. Поражения могут наблюдаться также на СО
гортани, пищевода, носа, глаз. Пузыри и пузырьки расположены на неизмененной или гиперемированной СО и существуют короткое
время, несмотря на субэпителиальное их расположение. Эрозии болезненны, легко кровоточат, покрыты дифтероидным налетом. Симптом Никольского не вызывается. Высыпания на СОПР мономорфные, хотя пузыри и эрозии
отличаются размерами. На поверхности эрозий
могут образовываться вегетации. Высыпания
на коже сопровождаются зудом, жжением. В
мазках-отпечатках с поверхности эрозий и дна
пузырей акантолитические клетки отсутствуют.
Идиосинкразия на препараты йода и хороший терапевтический эффект от приема сульфаниламидных препаратов (диафснилсульфона) по-
зволяют дифференцировать это заболевание от
пузырчатки.
Хронический рецидивирующий афтозный стоматит, как
правило, развивается без продромальных явлений и проявляется высыпанием одной, реже -2-3 афт размером 5-8 мм, круглой или овальной формы, которые окружены венчиком ги-
перемии и покрыты налетом желто-серого цвета. Рецидивирующие афты появляются нередко с определенной закономерностью. Течение
рецидива обычно — 7-10 дней.
К р а с н а я в о л ч а н к а . Изолированные проявления на СОПР встречаются очень
редко. Очаги поражения локализуются на крас-
ной кайме губ, щек, СО языка, неба, реже - на
других участках. Очаги поражения неправильной формы, с как бы порезанными краями. По периферии их - ободок эритемы красного цвета, иногда с синюшным оттенком. Центр очага несколько западает по сравнению с окружающими тканями, покрыт роговым налетом или насышенно-красного цвета. Иногда центральная
часть его эрозируется, даже изъязвляется, после
чего образуются рубцы. Появление налета белого или желтовато-белого цвета на поверхности эрозий в ряде случаев затрудняет дифференциальную диагностику от пузырчатки.
Г е р п е т и ч е с к и й с т о м а т и т
возникает преимущественно у детей младшего
возраста. На СОПР пузырьки сгруппированы,
расположены на гиперемированном и отечном
основании; сливаясь и лопаясь, они образуют болезненные обширные эрозии ярко-красного цвета, с мелкофестончатыми краями. Течение заболевания - 7-10 дней. Акантолитические клетки не обнаруживааются, но есть клетки-монстры -клетки баллонирующей дистрофии и вирусные
включения, чего нет при пузырчатке.
Опоясывающий л и ш а й . Начало заболевания напоминает острую инфекцию. Высыпания на СОПР и губ расположены
по ходу II-III ветвей тройничного нерва, сопровождаются проявлениями на коже. Характерны односторонность поражения, сильная боль,
пузырьки, склонные к группированию и обычно расположенные в виде цепочки или гирлянды на гиперемированной и отечной основе. Высыпания появляются одновременно. Течение заболевания 2-4 недели.
student.zoomru.ru
Пузырчатка - современная информация о болезни

Буллезные дерматозы — заболевания с поражением кожи и слизистых, основным морфологическим элементом которых является пузырь
Read more 
Пузырчатка или пемфигус – хроническая дерматологическая патология, с характерным пузырьковым высыпанием, тяжёлого клинического течения, зачастую
Read more 
Под маской высыпаний, имеющих форму пузырей, могут протекать различные заболевания, имеющие как инфекционную, так и
Read more 
Пузырчатка – это аутоиммунное кожное заболевание, которое имеет хронический характер. Симптоматические признаки болезни проявляются на
Read more 
Истинная пузырчатка (пемфигус) — заболевание, характеризующееся образованием внутриэпидермальных пузырей. Это аутоиммунная патология, в основе лежит
Read more 
Пемфигус или пузырчатка у детей без должного лечения может привести к печальному исходу. Одно из
Read more 
К сожалению, даже в эру антибиотиков и высокой санитарно-гигиенической культуры населения локализованная гнойная инфекция у
Read more Кратко о пузырчатке
Медицинский термин пемфигус или по-простому пузырчатка объединяет достаточно большую группу аутоиммунных везикулльуллезных заболеваний, затрагивающих кожные покровы и слизистые оболочки тела и внутренних органов. До сих пор пузырчатка стоит в ряду самых тяжелых и опасных патологий, приводящих к инвалидности или заканчивающихся летальным исходом.
Механизм поражения заключается в аномальной реакции иммунной системы на белки группы десмоглеинов. Это связующие нити, удерживающие с помощью десмосом клетки эпидермиса рядом друг с другом. По неизвестным пока причинам иммунитет начинает вырабатывать аутоагрессивные антитела к одному или нескольким соединительным белкам.
Постоянные атаки аутоантител и активизированных лимфоцитов на десмоглеины приводят к тому, что клетки эпидермиса не могут удержаться рядом друг с другом. Кожа становится пористой, легко расслаивающейся, беззащитной перед проникновением болезнетворных грибов и бактерий. Этот патологический процесс называется акантолиз.
Визуально в результате акантолиза на поверхности кожи или в ее толще формируются пузырьки, наполненные гнойным экссудатом. При дальнейшем развитии болезни пузырьки отслаиваются, оставляя открытые пространства раневой поверхности. На этих местах образуются гнойные инфильтрированные язвы. Участки пораженной кожи могут занимать значительную часть тела, доставляя больному нестерпимые мучения.
На сегодняшний день известны такие типы заболевания как:
- Акантолитический тип, который объединяет такие болезни как:
- Вульгарная (обыкновенная),
- Эксфолиативная (листовидная),
- Вегетирующая (Пузырчатка Аполло и Ноймана),
- Эритематозная (себорейная).
Неакантолитический тип, при котором пузырьки формируются на фоне воспалительного процесса: - Буллезный пемфигоид,
- Буллезный атрофический дерматит (пузырчатка глаз),
- Доброкачественная неакантолитическая пузырчатка.
Лечение пузырчатки процесс сложный и длительный. В основном терапия заключается во введении большого количества глкокортикоидов, иммунодепрессантов, а так же высоких доз нормального человеческого иммуноглобулина.
vysypanie.ru
 Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.  Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий. 










