|
|
|
|
 Far Far |
 WinNavigator WinNavigator |
 Frigate Frigate |
 Norton
Commander Norton
Commander |
 WinNC WinNC |
 Dos
Navigator Dos
Navigator |
 Servant
Salamander Servant
Salamander |
 Turbo
Browser Turbo
Browser |
|
|
 Winamp,
Skins, Plugins Winamp,
Skins, Plugins |
 Необходимые
Утилиты Необходимые
Утилиты |
 Текстовые
редакторы Текстовые
редакторы |
 Юмор Юмор |
|
|
|
File managers and best utilites |
Болезнь Гиршпрунга у детей — симптомы и методы лечения. Болезнь гиршпрунга у детей реферат
Болезнь Гиршпрунга у детей — реферат
Лечение болезни Гиршпрунга. Болезнь Гиршпрунга излечивают только хирургическим путем. Вопрос о необходимости оперативного лечения решен и не вызывает разногласий. Однако ряд вопросов тактического и оперативно-технического плана остаются дискутабельными.
Тактика. Возможны три варианта лечения:
1) быстрое и радикальное вмешательство;
2) наложение временной колостомы и отсрочка радикальной операции;
3) консервативное лечение запора до тех пор, пока не будет установлена целесообразность радикальной операции.
По данным анкетного опроса членов хирургической секции Американской академии педиатрии, 40% хирургов, установив диагноз, всегда накладывают колостому; 37% выполняют колостомию детям до 1 года, а у детей старше 1 года считают ее показанной, только если не удается добиться» регулярного опорожнения кишечника другими мерами; 23% пытаются вести больных консервативно до тех пор, пока не подготовят их к радикальной операции, и только при безуспешной консервативной терапии прибегают к колостомии. По нашему мнению, более всего оправдана тактика последней группы хирургов. Во всяком случае мы за 20 лет не имели повода менять подобную тактику.
Тенденция к выполнению радикальной операции в раннем грудном возрасте не находит широкой поддержки. В этом возрасте дети тяжело переносят сложное хирургическое вмешательство. Кроме того, приходится учитывать технические трудности, сложность послеоперационного периода и т. п. Все эти обстоятельства обусловливают более высокую летальность. Вместе с тем, если перенести операцию на очень поздний срок, то в организме происходят тяжелые вторичные изменения: дисбактериоз кишечника, энтероколит, дистрофические изменения печеночной паренхимы, нарушения белкового обмена и др. Следовательно, оптимальным надо считать тот возрастной рубеж, на котором уже снижается риск, связанный с возрастом, но еще отсутствуют или слабо выражены вторичные изменения. Как показали наши наблюдения, возраст 12-18 мес оптимален для радикальной операции. Однако вопрос о сроке операции не всегда можно решать однозначно. Необходимо учитывать время поступления ребенка под наблюдение хирурга, клиническое течение болезни и др. Указанного ориентировочного возраста следует придерживаться в том случае, если ребенок поступает рано и наблюдение проводится в динамике. При субкомпенсированном и декомпенсированном течении заболевания также лучше выполнить радикальное вмешательства в этот срок, но при склонности к стойкой компенсации его можно отложить до 2-4-летнего возраста.
За время, предшествующее радикальной операции, проводят консервативное лечение, обычно дома. Применяют послабляющую диету, гимнастику и ЛФК, очистительные и сифонные клизмы, которые являются основным средством. Бытующее среди родителей и некоторых врачей мнение о вреде систематических клизм из-за опасности привыкания к ним неверно. Если даже в какой-то период у больного появляется самостоятельный стул, кишечник при болезни Гиршпрунга никогда полностью не очищаются, и 1-2 раза в неделю надо ставить очистительную или сифонную клизму. Следует отметить, что консервативные меры не всегда дают должный эффект и состояние ребенка может прогрессивно ухудшаться. В этих случаях если имеются веские соображения против радикальной операции, для разгрузки кишечника показано наложение толстокишечной стомы выше места сужения.
Колостомия как важный элемент предоперационной подготовки заслуживает серьезного внимания. Некоторые хирурги считают, что, как только установлен диагноз болезни Гиршпрунга, необходимо наложить колостому, в том числе у новорожденных. Однако такую тенденцию нельзя считать оправданной. Во-первых, умелое и систематическое консервативное лечение в подавляющем большинстве случаев способно обеспечить регулярное опорожнение кишечника до выполнения радикальной операции. Во-вторых, новорожденные и дети грудного возраста плохо переносят любой свищ по ходу пищеварительного тракта. Наконец, в-третьих, каловый свищ создает ряд дополнительных проблем бытового и хирургического характера: ухудшаются условия проведения радикальной операции, затруднено определение границ резекции кишки, ребенок лишается навыка дефекации, в связи с чем ухудшаются функциональные результаты лечения. Поэтому колостомию надо применять только по строгим показаниям. Что касается техники, то предпочтительнее петлевая колостома на начальные отделы ободочной кишки. Данный вариант наиболее прост технически и создает меньше трудностей во время последующей радикальной операции. Следует учитывать небольшой срок функционирования колостомы (от ее наложения до радикальной операции). Исключение составляют новорожденные и грудные дети, у которых до радикальной операции проходит 1,5-2 года и более. Длительное отключение толстой кишки очень невыгодно в функциональном отношении, поэтому в таких случаях предпочтительнее концевая колостома, при которой на брюшную стенку выводят переходную зону и впоследствии не возникает проблем в определении границ резекции, а также функционирует толстая кишка.
Радикальное хирургическое лечение болезни Гиршпрунга состоит в резекции аганглионарного сегмента толстой кишки по возможности ближе к заднепроходному каналу. В настоящее время применяют четыре методики: Свенсона, Ребейна, Дюамеля и Соаве.
Операция Свенсона - это брюшно-промежностная ректосигмоидэктомия, являющаяся прототипом всех остальных. Мобилизуют дистальный отдел толстой кишки, резецируют аганглионарную зону с частью расширенной кишки, накладывают прямой анастомоз между низведенной ободочной кишкой и прямой кишкой, пересеченной на 4-5 см выше заднепроходного отверстия и временно эвагинированной через задний проход. Значительно усовершенствовали это вмешательство Hiatt R. (1958), Ю. Ф. Исаков (1965) и др.
Операция Ребейна состоит в интраабдоминальной резекции аганглионарной зоны, причем анастомоз накладывают ниже переходной складки брюшины.
Операция Дюамеля - ретроректальное трансанальное низведение ободочной кишки. После мобилизации участка кишки, подлежащего резекции и низведению, изолируют прямую кишку и между ее задней стенкой и концом низведенной ободочной кишки создают бесшовный анастомоз, накладывая раздавливающие зажимы. Получили распространение как основной вариант операции, так и ее модификации.
Операция Соаве - эндоректальное низведение ободочной кишки без первичного анастомоза. Демукозируют ректальный отрезок удаляемой части кишки и затем низводят на промежность ее свободный конец, оставляя его за пределами заднего прохода в виде свободно висящей культи; последнюю отсекают через 10-15 дней после сращения серозно-мышечного футляра прямой кишки с низведенной ободочной. В последнее время чаще применяют модификации операции.
Следует упомянуть и о так называемой задней миотомии внутреннего сфинктера, которую некоторые хирурги применяют в качестве самостоятельной операции при болезни Гиршпрунга с суперкоротким аганглионарным сегментом. Вмешательство заключается в рассечении внутреннего сфинктера, чтобы снять его гипертонус. Этот же метод иногда рекомендуют как вспомогательный после основного радикального вмешательства, в частности по Ребейну.
Результаты лечения болезни Гиршпрунга. По данным разных авторов, послеоперационная летальность в последние годы колеблется в пределах 2-6%. В наших наблюдениях за последние 10 лет на 200 с лишним операций летальных исходов не было. Хорошие и удовлетворительные отдаленные результаты составили более 96 %.
При оценке катамнестических данных необходимо учитывать, что независимо от методики операции у многих больных (до 25-30%) в течение довольно продолжительного времени - до 3-6 мес и более - после выписки могут быть кратковременные задержки стула или непроизвольное отхождение каловых масс небольшими порциями, что может быть вызвано погрешностями оперативной техники, замедлением компенсаторно-адаптационных процессов у больных с резко выраженными вторичными изменениями супрастенотически расширенных отделов ободочной кишки, отягощенным фоном (сопутствующие поражения ЦНС и других органов и систем). В этой связи необходимо выделять восстановительный период, в течение которого проводят целенаправленное реабилитационное лечение.
myunivercity.ru
Пищеварительная система. Гиршпрунга болезнь | Портал радиологов
Заболевания пищеварительного тракта (Никифоров А.Н.)
Этиология и патогенез
Болезнь Гиршпрунга - одно из тяжелых врожденных заболеваний желудочно-кишечного тракта у детей. Впервые она была описана Гиршпрунгом в 1887 году. Автор при патологоанатомических исследованиях трупов двоих детей обнаружил у них резкое расширение толстой кишки с выраженной гипертрофией ее стенок. Это и было определено как основная причина болезни, названной мегаколон.
В 1920 году Finney описал обнаруженное им нарушение иннервации (отсутствие ганглионарных клеток) участка толстой кишки дистальнее мегаколон. Этот участок кишки был резко суженным. На основании выявленных данных было высказано мнение, что причиной хронических запоров при болезни Гиршпрунга является преобладающее воздействие на мышечные волокна симпатической нервной системы. Однако применение для лечения этих больных симпатэктомий эффекта не дало.
Вопрос о лечении данной болезни оставался нерешенным, так как выявленный аганглиоз не был принят за причину болезни Гиршпрунга. Только в 40-х годах (Tiffin M.E. et al., 1940; Ehrenpeis Т., 1946; Whitehouse F.R. et al., 1946; Zuelzer W.W. et al., 1948) было доказано, что основная причина развития болезни Гиршпрунга - нарушение парасимпатической иннервации, проявляющееся отсутствием нервных клеток в стенке кишки.
Первопричина этого нарушения в настоящее время выяснена не до конца. Японские исследователи Okamoto E., Ueda R. (1967), изучив на 18 человеческих эмбрионах развитие межмышечного нервного сплетения, установили, что внедрение нейробластов в первичную кишечную трубку происходит на 5-12-й неделях внутриутробного развития. Миграция нервных клеток идет в краниокау-дальном направлении от пищевода - на 5-й неделе, кардиального отдела желудка - на 6-й, тонкой кишки - 7-й, поперечной ободочной - на 8-10-й и прямой кишки - 12-й неделе развития. Проникновение ганглионарных клеток в подслизистое нервное сплетение происходит из межмышечного. Поэтому под-слизистое нервное сплетение развивается на неделю позже.
В результате воздействия на эмбрион не установленных до настоящего времени эндо- или экзогенных факторов может прекратиться миграция нервных клеток по кишечной трубке, вследствие чего и формируется аганглионарный участок кишки. Длина аганглионарного сегмента зависит от времени воздействия этих факторов. Прекращение миграции нейробластов приводит к тому, что вся кишка дистальнее уровня задержки их до терминального отдела прямой кишки является аганглионарной.
В связи с этим нарушается функция аганглионарного участка кишки. Она теряет способность расслабляться. А отсутствие нормальной перистальтической волны делает невозможным продвижение содержимого кишечника через суженный сегмент. Кишка, расположенная выше зоны сужения, расширяется, стенки ее гипертрофируются, вследствие чего развивается мегаколон.
Клиническая картина
В зависимости от длины аганглионарного сегмента выделяют 3 формы болезни Гиршпрунга: острую, подострую и хроническую.
Острая форма болезни Гиршпрунга развивается у детей с длинным аганглионарным участком кишки. Нормально иннервированная кишка, расположенная выше зоны сужения, не в состоянии эвакуировать содержимое в дис-тальном направлении. Кишка быстро расширяется и у больного развивается клиническая картина низкой кишечной непроходимости. Как правило, это выявляется в первые дни жизни ребенка. Прежде всего у них отмечается задержка мекония и отсутствие отхождения газов. На вторые сутки после рождения появляется рвота желудочным, а далее тонкокишечным содержимым. С помощью очистительной клизмы или газоотводной трубки стула получить не удается. Общее состояние ребенка ухудшается. Кожные покровы становятся серыми. У новорожденного появляются признаки дыхательной недостаточности из-за высокого стояния куполов диафрагмы в связи со вздутием живота. Последний приобретает овоидную или шаровидную форму. Через брюшную стенку конту-рируются раздутые петли кишечника. При пальпации живота патологических образований не выявляется, перкуторно определяется тимпанит. Регулярные очистительные клизмы эффекта не дают. Состояние ребенка прогрессивно ухудшается. Запоздалая диагностика заболевания у этих больных может привести к летальному исходу не только в связи с имеющейся непроходимостью кишечника, но и развитием энтероколита.
Подострая форма болезни Гиршпрунга развивается при меньшей протяженности аганглионарного участка кишки.
Первые симптомы подострой формы у превалирующего большинства детей появляются также в периоде новорожденное™. Из анамнеза удается выяснить, что у ребенка на 2-3 сутки после рождения вздувался живот, делались клизмы. После обычных клизм был эффект, однако, уже к концу первого месяца жизни четко наблюдается задержка стула. С помощью очистительной клизмы или газоотводной трубки происходит полное опорожнение кишечника. Иногда у ребенка бывает самостоятельный стул. К 2-3 месяцам жизни стул становится более скудным, начинают образовываться каловые камни, имеется постоянная задержка газов. Живот увеличивается за счет перерастяжения и расширения кишки выше зоны сужения. '
Менее упорные запоры и даже самостоятельный стул при этой форме болезни связаны с тем, что нормально иннервированная кишка преодолевает аганглионарный неперистальтирующий сегмент. При этом происходит ее гипертрофия.
Недостаточно внимательный уход за ребенком приводит к тому, что развивается атония кишки с еще большим увеличением живота. Ребенок вследствие этого становится беспокойным, неохотно ест, начинает отставать в психомоторном развитии, прогрессирует истощение и анемия.
Упорные запоры могут сменяться поносами, в основе которых лежит дисбактериоз с развитием колита.
Хроническая форма развивается при короткой зоне аганглиоза, локализующейся в прямой кишке. Запоры при этой форме появляются в более поздние сроки после введения прикорма или переводе на искусственное вскармливание.
Задержки стула сначала бывают непродолжительными. После очистительных клизм наблюдаются светлые промежутки, когда у ребенка имеется самостоятельный стул.
Однако постепенно и неуклонно запоры прогрессируют. Появляется необходимость в постоянных клизмах. Нерегулярность клизм приводит к формированию в кишечнике каловых камней. В отличие от детей с острой и подострой формами болезни общее состояние этих больных длительное время страдает мало. При продолжительной задержке стула (5-7 дней) у ребенка снижается аппетит, развивается вялость, апатия. Живот постепенно увеличивается в объеме.
В связи с тем, что эти дети поздно обращаются к врачу, во время осмотра у них выявляются «бочкообразная» грудная клетка и «лягушачий» живот. Как правило, имеется видимая перистальтика кишечника. Тургор тканей брюшной стенки снижен. Пальпаторно определяются каловые камни, иногда принимаемые за опухоль.
Диагностика
Обследование детей с хроническими запорами для выявления у них болезни Гиршпрунга должно проводиться по определенной программе. Наряду с изучением анамнеза, объективного обследования больных, необходимо проводить ряд специальных исследований.
Наиболее простым и обязательным является пальцевое исследование прямой кишки, которое позволяет у ряда больных выявить ее стеноз, приведший к развитию мегаколон. При болезни Гиршпрунга у большинства детей определяется повышенный тонус сфинктерного аппарата и спазм прямой кишки.
Ректоромано - и фиброколоноскопия позволяют определить состояние слизистой дистальных отделов толстой кишки.
Урологическое обследование (УЗИ, экскреторная урограмма) проводятся при наличии к нему показаний: жалоб и патологических изменений в анализах мочи.
Из специальных методов исследования следует применять рентгенологический, сфинктероманометрический и морфогистохимический. В комплексе они позволяют поставить правильный диагноз.
Рентгенологическое исследование должно проводиться после специальной подготовки. Ребенку ежедневно делаются очистительные клизмы 1% раствором поваренной соли. В день обследования за 1,5-2 часа до ирригоскопии делается последняя клизма. У новорожденных специальную подготовку кишечника проводить не рекомендуется, так как они поступают, как правило, в хирургическое отделение с клинической картиной низкой кишечной непроходимости. Если она обусловлена наличием у новорожденного острой формы болезни Гиршпрунга, то кишка выше аганглионарной зоны будет резко раздута. При ирригоскопии в этих случаях легче обнаружить зону сужения, переходную зону и расширенный участок кишки.
Во всех случаях рентгенологическое исследование начинается с обзорной рентгенограммы брюшной полости в вертикальном положении. На рентгенограммах в типичных случаях определяется высокое стояние куполов диафрагмы, большое количество газов и уровни жидкости в петлях кишечника. Однако точно определить уровень и причину непроходимости при этом исследовании невозможно. Поэтому для установления диагноза болезни Гиршпрунга наиболее информативной является ирригоскопия.
В Белорусском датском хирургическом центре (М.Д. Левин) разработана программа рентгенологического обследования детей с хроническими запорами. Она может быть названа методикой рентгенофункциональных исследований.
Методика проведения ирригоскопии:
• Взвесь бария готовится на 5% растворе поваренной соли в соотношении барий : раствор = 1:5. Гипертонический раствор соли вызывает усиленную перистальтику и хорошее опорожнение кишки. При болезни Гиршпрунга раствор этой концентрации оказывает раздражающее воздействие на аганглионар-ный сегмент, приводя его к еще большему спазму. При этом более, четко выявляется переходная зона, что улучшает диагностику.
• Детям первого года жизни за 15 минут до исследования подкожно вводится атропин в возрастной дозировке. Атропин приводит к снижению тонуса нормально иннервированной толстой кишки, блокируя действие ацетилхолина на постганглионарное нервное волокно. Это сопровождается расшире¬нием кишки во время ирригоскопии. На агаглионарный сегмент кишки рас: вор атропина не действует, так как там отсутствуют ганглионарные клетки и постганглионарные волокна.Применение атропина, способствующего расширению нормально иннер-вированной толстой кишки, и бариевой взвеси на 5% растворе поваренной со¬ли, вызывающем спазм аганглионарного сегмента, увеличивает визуализацию переходной зоны и точность диагностики болезни Гиршпрунга у детей раннего возраста. -Ирригоскопия производится при горизонталь¬ном положении ребенка на трохоскопе рентгеновского аппарата.- Взвесь бария и вводится в толстую кишку из градуированной кружки Эсмарха, расположенной на высоте 40 см над трохоско-пом, до выявления переходной зоны в виде «воронки». В тех же случаях, когда переходную зону обнаружить не удается, производится заполнение всей толстой кишки до рефлюкса в подвздошную и делаются рентгенограммы в прямой и боковой проекциях. Одновременно определяется количество введенной в кишечник жидкости, которое соответствует действительному объему толстой кишки обследуемого больного. Его можно сравнить с нормой.Боковые рентгенограммы позволяют выявлять короткие зоны аганглиоза, а также величину ретроректального пространства. Оно измеряется на рентгенограммах, сделанных строго в боковой проекции. В норме величина его колеблется от 0,1 см у детей первого года жизни до 0,5 см у детей старше года. Возрастная норма здесь не определяется. При болезни Гиршпрунга ширина ретро-ректального пространства иногда достигает 3 см за счет спазма аганглионарной прямой кишки.Наряду с этим, необходимо определить отношение поперечника прямой кишки к поперечнику наиболее расширенного отдела левой половины ободочной кишки (дистальнее печеночного угла). При болезни Гиршпрунга оно всегда меньше единицы.
Очень ценный тест для диагностики болезни Гиршпрунга - определение при ирригоскопии реакции внутреннего анального сфинктера. У здоровых детей во время заполнения бариевой взвесью толстой кишки и повышением в ней давления, как и при нормальном акте дефекации, происходит удаление контрастного вещества через широко раскрывающийся анальный канал вследствие расслабления внутреннего анального сфинктера (положительный ректоаналь-ный рефлекс).
При болезни Гиршпрунга ректоанальный рефлекс всегда отрицательный, и поэтому бариевая взвесь выделяется узкой струей вокруг наконечника, раскрытия анального канала не происходит.
По материалам детского хирургического центра с помощью только рентгенологического обследования детей с хроническими запорами болезнь Гиршпрунга была диагностирована в 97% случаев. В 1970-1978 гг. (до внедрения рентгенофункциональных методик) ирригоскопии значительному количеству детей приходилось производить неоднократно.
Сфинктероманометрия.
Один из простых и безопасных методов диагностики болезни Гиршпрунга - сфинктероманометрический. Для его проведения можно использовать манометр от аппарата для измерения артериального давления и интубационную трубку с латексной манжеткой. Манжетка связана с манометром через трехка-нальный кран. Исследование проводится в положении больного на боку или спине. Дети первых 3-х лет жизни и беспокойные обследуются под кеталаровым обезболиванием (1 мг/кг внутривенно).
В задний проход вставляется интубационная трубка диаметром 5,5 мм таким образом, чтобы надувная манжетка ее находилась в ампуле прямой кишки. После этого в манжетку вводится воздух, который способствует расправлению ее, не вызывая напряжения стенок. Затем интубационная трубка низводится до заранее намеченной на ней метки настолько, чтобы раздутая воздухом манжетка опустилась из ампулы прямой кишки в анальный канал и заняла 3/4 его про-ксимальной части.
Через 1 минуту, когда показания манометра стабилизируются, в прямую кишку в зависимости от возраста ребенка вводится от 10 до 50 мл воздуха шприцем Жане через воздуховыводной канал интубационной трубки.
Показания давления в анальном канале и его изменения видны на манометре и могут быть записаны аппаратом «Мингограф».
Главное в проведении этого исследования - определение реакции внутреннего анального сфинктера на резкое повышение давления в прямой кишке. С помощью трубки с латексной манжеткой, соединенной с манометром, производится определение давления в области внутреннего анального сфинктера. Это давление называется основным, или базальным. После его регистрации через просвет трубки в прямую кишку с помощью шприца Жане резким движением вводится воздух и продолжается измерение давления. Спустя 2-3 минуты исследование повторяется.
Нормальная реакция внутреннего анального сфинктера - его кратковременное сокращение, а затем расслабление со снижением давления ниже базаль-ного и постепенное возвращение до исходного уровня .
При болезни Гиршпрунга на повышение давления в прямой кишке происходит сокращение, а затем быстрое расслабление внутреннего анального сфинктера до исходного уровня, или уровня базального давления.
Достоверность сфинктероманометрии на нашем материале составила более 98%.
Морфогистохимический метод диагностики
Включение в программу обследования детей с хроническими запорами для выявления болезни Гиршпрунга морфогистохимического метода обусловлено тем, что применяемые рентгенологический и сфинктероманометрический методы не всегда дают возможность поставить правильный диагноз. Эти трудности возникают при наличии у ребенка ультракороткой зоны аганглиоза или колостомы, наложенной в первые месяцы жизни по поводу низкой кишечной непроходимости.
Характер радикальной операции у них зависит от имеющейся патологии. В этих случаях только с помощью гистохимического исследования биоптата слизистой прямой кишки можно исключить или диагностировать болезнь Гиршпрунга.
Взятие биопсийного материала производится с помощью хирургической иглы и острого скальпеля. Берется кусочек слизистой с подслизистым слоем 0,2*0,2 см на расстоянии 1 см от гребешковой линии по задней поверхности стенки прямой кишки. Срезы готовятся на замораживающем микротоме с последующей окраской препаратов на ацетилхолинэстеразу.
В результате исследования биоптатов слизистой прямой кишки у детей с болезнью Гиршпрунга выявлены закономерные изменения в структуре и нейро-гистохимической характеристике нервного аппарата слизистой оболочки. Они характеризуются не только отсутствием нервных клеток в подслизистом сплетении, но и особенностями гистоархитектоники, т е. распределением и плотностью холинергических (АХЭ-положительных) нервных волокон, а также степенью активности к ним фермента - ацетилхолинэстеразы.
У здоровых детей подслизистое нервное сплетение представлено более или менее крупными скоплениями нервных клеток. Ганглионарные клетки, их отростки и нервные проводники, формирующие межузловые тяжи и сплетения в стенке кишки, отличаются умеренной или слабоположительной реакцией на ацетилхолинэстеразу и неравномерной плотностью распределения составляющих их аксонов.
Нервные волокна, распространяясь в подслизистом слое и мышечной пластинке слизистой оболочки, как бы «задерживаются» у основания крипт и в собственную пластинку почти не проникают.
При болезни Гиршпрунга в подслизистом сплетении отсутствуют нервные клетки парасимпатической нервной системы, но имеется большое количество мощных нервных пучков, состоящих из извитых тонких АХЭ-положительных волокон. Эти волокна характеризуются выраженным увеличением активности ацетилхолинэстеразы в нервных структурах как собственного слоя слизистой оболочки, так и во всех мышечных слоях, включая -и мышечную оболочку слизистой. АХЭ-положительные нервные волокна в собственной пластинке образуют густые терминальные сплетения, подрастающие к базальному слою эпителия крипт.
Такое распределение и обилие холинэргических аксонов с высокой активностью фермента'в слизистой оболочке прямой кишки является ведущим нейрогистохимическим критерием в диагностике болезни Гиршпрунга.
Сфинктероманометрия и морфогистохимическое исследование биоптатов слизистой прямой кишки совместно с рентгенологическим методом позволяют диагностировать болезнь Гиршпрунга в 100% случаев.
radiomed.ru
Болезнь Гиршпрунга у детей: симптомы, лечение, фото
Анна Новикова
 Впервые это заболевание было описано в 1887 году датским педиатром Гаральдом Гиршпрунгом под названием врожденный гигантизм толстой кишки. Однако он не смог распознать истинную природу болезни, а лишь обратил внимание на гипертрофированную стенку расширенной ободочной кишки.
Впервые это заболевание было описано в 1887 году датским педиатром Гаральдом Гиршпрунгом под названием врожденный гигантизм толстой кишки. Однако он не смог распознать истинную природу болезни, а лишь обратил внимание на гипертрофированную стенку расширенной ободочной кишки.
Сейчас данная патология известна под его именем, а также имеет название врожденный мегаколон (идиопатический). Болезнь Гиршпрунга носит наследственный характер и если в роду были случаи этого заболевания, риск возникновения аномалии возрастает. Случаи болезни Гиршпрунга нередки, она диагностируется у одного из 5000 новорожденных.
Содержание страницы:
Определение заболевания
 Болезнь Гиршпрунга – это врожденная аномалия развития толстой кишки, которая проявляется в нарушении иннервации участка кишки (аганглиоз) и ведет к упорным запорам. На стенках здоровой толстой кишки, в ее мышечном и подслизистом слое, расположены особые нервные сплетения, которые отвечают за способность органа проталкивать содержимое в нужном направлении. При врожденной патологии Гиршпрунга у детей некоторые участки кишки лишены таких нервных сплетений или их очень мало.
Болезнь Гиршпрунга – это врожденная аномалия развития толстой кишки, которая проявляется в нарушении иннервации участка кишки (аганглиоз) и ведет к упорным запорам. На стенках здоровой толстой кишки, в ее мышечном и подслизистом слое, расположены особые нервные сплетения, которые отвечают за способность органа проталкивать содержимое в нужном направлении. При врожденной патологии Гиршпрунга у детей некоторые участки кишки лишены таких нервных сплетений или их очень мало.
Такое состояние ведет к нарушению моторики кишечника, появлению постоянных запоров и в дальнейшем вызывает сильную интоксикацию организма. У новорожденных клиническая картина заболевания может быть очень разнообразна. Это зависит от протяженности и высоты расположения зоны аганглиоза. Отмечено, что чем больше протяженность аномального участка и выше его расположение по отношению к анальному каналу, тем симптомы заболевания будут проявляться ярче и острее.
Неправильно развитые дистальные отделы толстого кишечника становятся причиной нарушения перистальтики ее нижних отделов, пораженный участок делается препятствием для прохождения пищи. В результате этого в вышележащих участках кишки начинает скапливаться ее содержимое и возникает запор.
Постепенно все содержимое кишечника скапливается выше аномального участка, что приводит к расширению проксимальных отделов кишки. В это время участки кишки, расположенные ниже пораженной области, сохраняют усиленную перистальтику, ведущую к гипертрофии ее стенок.
Причины возникновения
 Болезнь Гиршпрунга описана впервые много десятилетий назад, но до сих пор причины ее возникновения установлены и изучены не до конца. Как известно, в период внутриутробного развития плода, с пятой по двенадцатую неделю формируются нервные скопления, отвечающие за правильное функционирование пищеварительной системы.
Болезнь Гиршпрунга описана впервые много десятилетий назад, но до сих пор причины ее возникновения установлены и изучены не до конца. Как известно, в период внутриутробного развития плода, с пятой по двенадцатую неделю формируются нервные скопления, отвечающие за правильное функционирование пищеварительной системы.
Но иногда, в силу еще не изученных причин, такое формирование прерывается на стадии толстого кишечника. Протяженность пораженного участка может быть разной, от этого зависит тяжесть течения болезни. Аномальная зона может составлять всего несколько сантиметров или захватывать всю толстую кишку.
Некоторые ученые выдвигают версию о том, что причиной прерывания развития могут стать нарушения и мутации в структурах ДНК. Давно замечено, что заболевание имеет наследственный характер, поэтому риск появления больного ребенка в семье, где были случаи заболевания, очень высок. В большинстве случаев аномалия выявляется у детей в возрасте до 10 лет, причем мальчики болеют в 4 раза чаще, чем девочки.
Симптомы заболевания

Болезнь Гиршпрунга может проявляться у детей разнообразными симптомами, сочетающимися во многих комбинациях. Первые проявления болезни отмечаются уже в первые дни жизни малыша. Если у новорожденного не произошло опорожнения кишечника в первые сутки после рождения — это уже повод для беспокойства, позволяющий предположить наличие патологии. Самыми распространенными симптомами заболевания у детей в возрасте до 1 месяца являются:
- Постоянные запоры
- Раздутый животик
- Метеоризм
К этим симптомам с возрастом присоединяются другие проявления и после года у больного ребенка могут отмечаться:
- Упорные запоры
- Отсутствие аппетита, отказ от пищи
- Плохая прибавка в весе
- Метеоризм
- Неприятный запах кала, причем испражнения имеют форму тонкой ленточки
- Во время дефекации полного опорожнения кишечника не происходит
 Первоначально, когда малыш находится на грудном вскармливании, симптомы не очень заметны. В это время полужидкие каловые массы могут без особых препятствий проходить пораженный участок. Проблемы с опорожнением кишечника начинаются, когда родители вводят в меню ребенка прикорм и пища становится более густой.
Первоначально, когда малыш находится на грудном вскармливании, симптомы не очень заметны. В это время полужидкие каловые массы могут без особых препятствий проходить пораженный участок. Проблемы с опорожнением кишечника начинаются, когда родители вводят в меню ребенка прикорм и пища становится более густой.
Каловые массы уплотняются, учащаются запоры и нарастает картина кишечной непроходимости и интоксикации организма. И если у грудничков с данной проблемой можно было справиться с помощью клизмы, то в дальнейшем эта процедура уже не помогает.
На втором – третьем месяце жизни задержки стула становятся продолжительными, к шестому месяцу отмечается отсутствие самостоятельного стула, появляется вздутие живота, рвота или срыгивания после кормления. При возникновении подобный симптомов ребенок нуждается в безотлагательном врачебном вмешательстве, так как запоры будут прогрессировать, приводя к постоянной интоксикации организма и развитию опасных для жизни осложнений.
Дети старшего возраста также страдают упорными запорами, продолжительность которых может составлять от трех до семи дней. При правильном лечении и уходе запоры переносятся легче. Родители должны вовремя принимать меры и стараться разрешить ситуацию с помощью очистительной клизмы.
Предпринимаемые меры консервативного лечения не всегда могут помочь очистить кишечник полностью. Если неполное опорожнение становится регулярным, в нижнем отделе кишки, накопившиеся каловые массы сильно уплотняются, превращаясь в каловые камни. Такие камни могут стать причиной кишечной непроходимости и вызвать состояния, опасные для жизни ребенка.
 Еще один постоянный симптом, на котором следует остановиться подробнее – метеоризм. Он начинает мучить ребенка с первых дней после рождения. Скопившиеся газы растягивают стенки сигмовидной и ободочной кишки, в результате чего происходит изменение формы живота. Такой растянутый и вздувшийся живот называют лягушачьим, и по наличию этого симптома врач может заподозрить заболевание.
Еще один постоянный симптом, на котором следует остановиться подробнее – метеоризм. Он начинает мучить ребенка с первых дней после рождения. Скопившиеся газы растягивают стенки сигмовидной и ободочной кишки, в результате чего происходит изменение формы живота. Такой растянутый и вздувшийся живот называют лягушачьим, и по наличию этого симптома врач может заподозрить заболевание.
Внешняя картина живота выглядит следующим образом: пупок выворачивается наружу или сглаживается, возникает ощущение, что он расположен ниже нормы. Из-за смещения кишки живот становится ассиметричным. Передняя брюшная стенка может быть истонченной и после пальпаторного исследования на ней остаются отпечатки пальцев.
При обследовании врач способен легко прощупать переполненную каловыми массами и газами кишку. Сама кишка может быть плотной и каменно твердой, либо мягкой, что зависит от консистенции ее содержимого. После пальпации врач может отмечать усиление перистальтики кишечника.
При отсутствии врачебной помощи, по мере взросления у ребенка будут нарастать симптомы интоксикации организма. Чем старше ребенок, тем отчетливее проявляются вторичные изменения, вызванные хронической каловой интоксикацией. У детей отмечается развитие анемии и белково-энергетической недостаточности.
Вздутый и переполненный каловыми массами кишечник давит на диафрагму, провоцируя сдавливание и деформацию каркаса грудной клетки. Это ведет к нарушению дыхательных функций, нарушению вентиляции легочной ткани и как следствие развитию рецидивирующих бронхита и пневмоний.
 Еще один характерный симптом – диарея и рвота. Развиваются они на поздних стадиях заболевания по причине сильной интоксикации организма или развития кишечной непроходимости. Рвота, сопровождаемая болевым синдромом – грозный признак. Она может свидетельствовать о кишечной непроходимости или перфорации кишечника и начале перитонита.
Еще один характерный симптом – диарея и рвота. Развиваются они на поздних стадиях заболевания по причине сильной интоксикации организма или развития кишечной непроходимости. Рвота, сопровождаемая болевым синдромом – грозный признак. Она может свидетельствовать о кишечной непроходимости или перфорации кишечника и начале перитонита.
Парадоксальная диарея, которая может развиться даже у новорожденного ребенка, часто становится причиной летального исхода. Этот симптом вызывает стремительно развивающийся дисбактериоз или воспаление слизистой оболочки, сопровождаемое появлением язвенных образований.
Выраженность симптомов заболевания во многом зависит от протяженности пораженного участка. Но наблюдаются случаи, когда тяжесть клинической картины не соответствует патологическим изменениям и ребенок с небольшим участком измененной кишки поступает в больницу в тяжелом состоянии. Во многом состояние больного малыша зависит от компенсаторной возможности его пищеварительной системы и правильного применения методов консервативного лечения в домашних условиях.
Стадии течения и классификация болезни
В зависимости от динамики заболевания и меняющихся со временем симптомов болезнь Гиршпрунга делят на несколько стадий:
 Компенсированная. Для этой стадии характерны запоры с первых дней жизни ребенка, которые усиливаются с введением прикорма и изменениями в питании. Проблему на этом этапе можно разрешить с помощью очистительной клизмы.
Компенсированная. Для этой стадии характерны запоры с первых дней жизни ребенка, которые усиливаются с введением прикорма и изменениями в питании. Проблему на этом этапе можно разрешить с помощью очистительной клизмы.- Субкомпенсированная. На этой стадии очистительные клизмы становятся неэффективными, масса тела снижается, малыш начинает отставать по весу от своих сверстников. При длительной невозможности опорожнить кишечник появляются мучительные боли в животе, нарушается обмен веществ, у ребенка появляется одышка.
- Декомпенсированная. На данной стадии все симптомы в значительной мере усугубляются, боли в животе становятся постоянными, использование слабительных ил очистительных клизм не приносит желаемого результата и не позволяет полностью опорожнить кишечник. Такое состояние может привести к развитию кишечной непроходимости.
Болезнь Гиршпрунга у детей классифицируют в зависимости от анатомических форм и подразделяют на:
- Ректальную (около 25%)
- Ректосигмоидную (70%)
- Сегментарную (2,5%)
- Субтотальную ( с поражением части ободочной кишки – 3%)
- Тотальную (с поражением всей толстой кишки – 0,5%)
В зависимости от выраженности симптомов заболевание подразделяют на раннюю, позднюю и осложненную стадию.
- Ранняя. Симптомы проявляются метеоризмом, хроническими запорами, увеличением размеров живота.
- Поздняя. Сопровождается присоединением вторичных изменений: анемией, белковой недостаточностью, деформацией грудной клетки, формированием каловых камней.
- Осложненная. К вышеперечисленным симптомам присоединяются парадоксальная рвота и понос, мучительный болевой синдром. Нарастает риск развития кишечной непроходимости.
 При отсутствии адекватного лечения у детей возможно развитие энтероколита с разной степенью воспаления слизистой: от острой воспалительной инфильтрации и образования абсцессов до изъязвления и перфорации стенки кишки, сопровождающейся развитием перитонита.
При отсутствии адекватного лечения у детей возможно развитие энтероколита с разной степенью воспаления слизистой: от острой воспалительной инфильтрации и образования абсцессов до изъязвления и перфорации стенки кишки, сопровождающейся развитием перитонита.
Это чрезвычайно опасное состояние, представляющее опасность для жизни ребенка. В таких случаях необходима срочная госпитализация и проведение хирургического вмешательства. Клинически подобное состояние проявляется непрекращающейся диареей, многократной рвотой, дегидратацией, вздутием живота и состоянием шока.
Диагностика болезниДля правильного диагностирования большое значение имеет сбор анамнеза и опрос родителей, в ходе которого врач выясняет факт наличия родственников, страдающих такой же патологией, и задает уточняющие вопросы по поводу симптомов и состояния ребенка. Далее применяются функциональные тесты, методы лабораторного исследования и инструментальные обследования.
- Ректальное исследование. Является важным диагностическим приемом. При обследовании обнаруживается повышенный тонус сфинктера и пустая ампула прямой кишки даже при продолжительном запоре.
 Рентгендиагностика. В подавляющем большинстве случаев имеет решающее значение для подтверждения диагноза. Во время исследования делаются рентгеновские снимки с использованием контрастного вещества. В качестве такого вещества используется бариевая взвесь, которую вводят с помощью клизмы. На снимках удается обнаружить характерные признаки – изменение рельефа слизистой и наличие суженных участков в дистальных отделах толстой кишки. Кроме того хорошо видны расширение толстого кишечника и отсутствие каловых масс выше анального отверстия.
Рентгендиагностика. В подавляющем большинстве случаев имеет решающее значение для подтверждения диагноза. Во время исследования делаются рентгеновские снимки с использованием контрастного вещества. В качестве такого вещества используется бариевая взвесь, которую вводят с помощью клизмы. На снимках удается обнаружить характерные признаки – изменение рельефа слизистой и наличие суженных участков в дистальных отделах толстой кишки. Кроме того хорошо видны расширение толстого кишечника и отсутствие каловых масс выше анального отверстия.- Колоноскопия. Этот метод подтверждает результаты рентгеновского исследования и позволяет сделать биопсию – взять кусочек ткани, чтобы определить недоразвитие или отсутствие нервных сплетений.
- Ректороманоскопия. Проводится с помощью специального прибора – ректороманоскопа, который вводится в прямую кишку и позволяет визуально оценить патологические изменения, увидеть суженные дистальные отделы, наличие каловых камней.
- Аноректальная манометрия. С помощью этого исследования измеряют давление в толстом кишечнике и внутреннем сфинктере и выявляют характерный признак заболевания – ослабление внутреннего сфинктера при сопутствующем растяжении ампулы прямой кишки.
- УЗИ кишечника. Позволяет увидеть расширенные и раздутые петли кишечника, указывающие на наличие патологии.
Помимо сбора анамнеза, биопсии, рентгенологического исследования врач может назначать все доступные виды общеклинических обследований, включая функциональные и гистохимические исследования.
Лечение болезни Гиршпрунга
 Терапия заболевания консервативными методами неэффективна, такие лечебные мероприятия обычно назначают в качестве подготовки к оперативному вмешательству. Единственный результативный метод борьбы с заболеванием – хирургическая операция. В каждом случае применяется индивидуальный подход и рассматриваются три варианта лечения:
Терапия заболевания консервативными методами неэффективна, такие лечебные мероприятия обычно назначают в качестве подготовки к оперативному вмешательству. Единственный результативный метод борьбы с заболеванием – хирургическая операция. В каждом случае применяется индивидуальный подход и рассматриваются три варианта лечения:
- Применение консервативных методов лечения хронического запора до тех пор, пока не будет решен вопрос целесообразности оперативного вмешательства.
- Отсрочка операции, для чего применяют метод наложения временной колостомы
- Экстренное хирургическое вмешательство
В выборе тактики лечения мнения врачей расходятся. Часть хирургов считает возможным выполнять колостомию детям до года, другие считают, что выполнять ее можно пациентам старше 1 года и только в тех случаях, когда не удается добиться полного опорожнения кишечника. Третьи считают, что пациентов нужно вести консервативно до тех пор, пока их полностью не подготовят к радикальному оперативному вмешательству. Практика показывает, что более всего оправдана тактика последней группы хирургов.
В раннем грудном возрасте дети очень тяжело переносят достаточно сложное хирургическое вмешательство. К тому же надо учитывать сложности реабилитации и послеоперационного периода, возможность развития осложнений. Все эти обстоятельства усиливают риск летального исхода.
 Но существует и другая опасность. Если перенести операцию и затягивать с ее выполнением, в организме больного начинаются неблагоприятные вторичные изменения: увеличивается угроза развития энтероколита, дисбактериоза, нарушений белкового обмена. Поэтому врачу важно уловить ту грань, когда наступает оптимальный возрастной рубеж для операции, и еще нет ярких проявлений вторичных изменений.
Но существует и другая опасность. Если перенести операцию и затягивать с ее выполнением, в организме больного начинаются неблагоприятные вторичные изменения: увеличивается угроза развития энтероколита, дисбактериоза, нарушений белкового обмена. Поэтому врачу важно уловить ту грань, когда наступает оптимальный возрастной рубеж для операции, и еще нет ярких проявлений вторичных изменений.
Основываясь на многолетнем опыте, хирурги считают, что для подобной операции оптимальным является возраст 12-18 месяцев. Но если при консервативном лечении наблюдается стойкий компенсационный процесс, вмешательство можно отложить до 2 -4-х летнего возраста.
Во время подготовительного периода проводят консервативное лечение в домашних условиях. Важным моментом лечения является соблюдение диеты с преобладанием овощей, фруктов и потреблением большого количества жидкости. Одним из назначений является стимуляция перистальтики кишечника с помощью массажа, занятия лечебной гимнастикой. Помимо очистительных и сифонных клизм применяются физиотерапевтические процедуры, делаются инфузии электролитных растворов и белковых препаратов. Больным предписывается курс витаминотерапии.
 Часто среди родителей бытует неверное мнение, что к систематическим клизмам у ребенка развивается привыкание. При этом заболевании, даже если у малыша в какой-то период возникает самостоятельный стул, кишечник все же никогда не очищается полностью. Поэтому регулярное применение сифонных клизм необходимо.
Часто среди родителей бытует неверное мнение, что к систематическим клизмам у ребенка развивается привыкание. При этом заболевании, даже если у малыша в какой-то период возникает самостоятельный стул, кишечник все же никогда не очищается полностью. Поэтому регулярное применение сифонных клизм необходимо.
Целью хирургического вмешательства при данном заболевании является удаление пораженного отдела кишечника с сохранением той части толстой кишки, которая способна к функционированию и последующим соединением ее с терминальным участком прямой кишки. Если оперативное вмешательство проводится одномоментно, то все эти этапы выполняются сразу. В некоторых случаях хирурги выполняют двухмоментную операцию.
Суть ее на первоначальном этапе состоит в резекции (удалении) аномального участка кишечника, выведении здоровой части кишки на живот и формирование колостомы. Выведение кала после оперативного вмешательства будет осуществляться в специальную емкость.
Пациенту придется адаптироваться к колостоме и жить с ней некоторое время. На втором этапе проводится реконструктивная операция, заключающаяся в том, что здоровый конец кишечника, прежде выведенный наружу, соединяют с прямой кишкой, а колостому закрывают, ушивая отверстие на животе.
Особенности послеоперационного периода
После операций подобного рода существует большой риск инфицирования кишечника. Поэтому при появлении у ребенка таких симптомов, как рвота, понос, повышение температуры, вздутие живота, необходимо срочно обратиться за врачебной помощью.
 Восстановительный период достаточно длительный и может занимать от 3-х до 6-и месяцев. В это время практически у каждого четвертого маленького пациента могут отмечаться непроизвольное отхождение каловых масс или задержки стула.
Восстановительный период достаточно длительный и может занимать от 3-х до 6-и месяцев. В это время практически у каждого четвертого маленького пациента могут отмечаться непроизвольное отхождение каловых масс или задержки стула.
Причиной такого состояния могут быть небольшие погрешности при оперативном вмешательстве или замедление восстановительно-адаптационных процессов у пациентов, имевших до операции ярко выраженные вторичные изменения и сопутствующие им поражения органов. В таких случаях врачи проводят интенсивное реабилитационное лечение.
Со временем у ребенка происходит нормализация стула, он начинает хорошо прибавлять в весе и развиваться. Маленький пациент должен находиться на диспансерном учете еще минимум полтора года после операции. От родителей требуется постоянный контроль за правильной работой кишечника, соблюдение специальной сбалансированной диеты и установление строгого режима дня, чтобы у ребенка выработался рефлекс опорожнения кишечника в определенное время.
 Поддержать организм ребенка в тонусе помогут посильные физические нагрузки, легкие упражнения, правильное и полноценное питание, укрепление иммунитета. Современная медицина добивается хороших результатов при хирургическом лечении этого заболевания в 96% случаев. Частота серьезных послеоперационных осложнений и летальных исходов также неуклонно снижается.
Поддержать организм ребенка в тонусе помогут посильные физические нагрузки, легкие упражнения, правильное и полноценное питание, укрепление иммунитета. Современная медицина добивается хороших результатов при хирургическом лечении этого заболевания в 96% случаев. Частота серьезных послеоперационных осложнений и летальных исходов также неуклонно снижается.
Специфических мер профилактики для болезни Гиршпрунга не существует, так как болезнь носит наследственный характер и возникает еще на этапе внутриутробного развития. В данном случае только ранее выявление патологии и установление правильного диагноза позволят с помощью радикального хирургического вмешательства победить болезнь, восстановить здоровье ребенка и вернуть ему качество жизни.
stopgemor.ru
Болезнь Гиршпрунга у детей: симптомы, лечение, операция
Болезнь Гиршпрунга относится к достаточно редким заболеваниям. Она проявляется чаще всего, в 95% случаев, у новорожденных, но может встречаться у старших детей и у взрослых.При данном недуге у пациента наблюдается патология нервной системы толстого кишечника. В здоровой толстой кишке на стенках расположены особые нервные сплетения, которые обеспечивают способность толстой кишки проталкивать содержимое в нужном направлении. Подобные нервные сплетения располагаются в мышечном слое кишки и ее подслизитой части.
Болезнь Гиршпрунга проявляется у пациентов мужского пола по статистике в 4 раза чаще, чем у девочек. Данная болезнь не передается по наследству, но риск проявления ее симптомов у детей больных родителей выше в среднем на три процента.
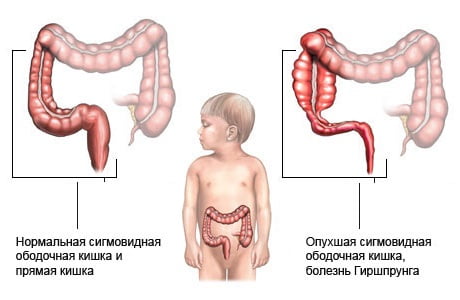
Что это такое?
Болезнь Гиршпрунга — аномалия развития толстой кишки врождённой этиологии, приводящая к нарушению иннервации фрагмента кишки (врождённый аганглиоз) — проявляется упорными запорами.
У новорождённых клиническая картина своеобразна и разнообразна — связана с протяжённостью и высотой расположения (по отношению к анальному отверстию) зоны аганглиоза. Частота встречаемости болезни Гиршпрунга: 1:5 000 новорождённых.
Патогенез
Ганглионарные (либо ганглиозные) клетки – общее название некоторых видов крупных нейронов, которые в кишечнике отвечают за связь между нервными структурами. В период онтогенеза ганглиозные клетки мигрируют из верхних отделов кишечника к его дистальному отделу.
Нарушение миграции приводит к формированию аганглионарного участка кишки (зоны функционального сужения) со сниженной или полностью отсутствующей иннервацией (способность совершать поступательно-сокращательные движения). В некоторых случаях аганглионарный участок может аномально расшириться, формируя мегаколон, что является одним из серьезных осложнений болезни Гиршпрунга.
Местом локализации аганглионарного участка, как правило, является дистальный отдел толстого кишечника. В редких случаях встречаются формы болезни Гиршпрунга, при которых аганглионарный сегмент формируется на участке от селезеночного столба, либо развивается аганглиоз всего толстого кишечника. При такой форме заболевания у пациентов наблюдается тотальный паралич перистальтики.
Симптомы болезни Гиршпрунга
Выраженность признаков болезни Гиршпрунга зависит от возраста, протяженности поражения и анамнеза.
Характерные симптомы:
- Периодически появляется диарея.
- Наблюдается метеоризм. В кишечнике скапливаются газы.
- Запоры. Это самый основной признак заболевания. У некоторых детей стул может не наблюдаться несколько недель. При тяжелом протекании заболевании процесс дефекации вообще невозможен без клизмы.
- У новорожденных малышей меконий (первые испражнения) отходит поздно (ко 2-3 дню) либо совсем не отходит.
- Малыш испытывает боль в кишечнике. Он капризен, плачет, подтягивает колени к животику.
- Живот приобретает вздутую форму. Пупок сглажен либо вывернут наружу. Живот приобретает ассиметричную форму.
- Интоксикация организма. Ребенок отказывается от еды, не прибавляет в весе. Может наблюдаться повышение температуры.
- При акте дефекации отходят «каловые камни» (плотные твердые испражнения). Полного опорожнения не происходит. Испражнения отличаются неприятным запахом. По виду они напоминают тонкую ленту.
Если аномалия не охватывает всю кишку, то симптомы у новорожденных достаточно размыты. У ребенка на грудном вскармливании каловые массы отличаются полужидкой консистенцией. Они без затруднений способны выводиться организмом.
Первые проблемы возникают в тот момент, когда в рацион крохи начинают вводить прикорм. Взрослая еда приводит к уплотнению каловых масс. Появляется кишечная непроходимость, наблюдается симптоматика интоксикации. На первых порах с такой клиникой помогает справиться клизма. В дальнейшем это мероприятие уже не приносит облегчения.
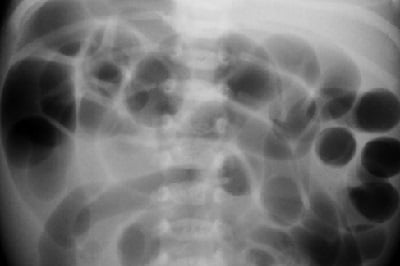
Стадии болезни Гиршпрунга
Учитывая динамику заболевания и видоизменяющиеся симптомы, врачи выделяют такие стадии недуга:
- Компенсированная — запор отмечают с детства, очистительные клизмы без труда его устраняют на протяжении длительного времени
- Субкомпенсированная — постепенно клизмы становятся всё менее результативными, состояние больного ухудшается: масса тела уменьшается, беспокоят тяжесть и боли в животе, одышка; отмечают выраженную анемию, нарушение обмена веществ. Состояние субкомпенсации возникает у больных с декомпенсацией на фоне консервативного лечения
- Декомпенсированная — очистительные клизмы и слабительные редко приводят к полному опорожнению кишечника. Остаются ощущение тяжести в нижних отделах живота, метеоризм. Под влиянием различных факторов (резкое изменение питания, тяжёлая физическая нагрузка) у больных развивается острая кишечная непроходимость. У детей декомпенсацию часто наблюдают при субтотальной и тотальной формах поражения.
- Острая форма болезни Гиршспрунга проявляется у новорождённых в виде низкой врождённой кишечной непроходимости.
Для болезни Гиршпрунга, в отличие от других причин запоров (опухолевых, атонических запоров у пожилых, при неспецифическом язвенном колите), характерно появление запоров с рождения или раннего детства.
Часто у родителей отмечают наличие эндокринных, психических и неврологических отклонений. Заболевание может сопровождаться другими врождёнными аномалиями: болезнью Дауна, незаращением мягкого нёба.
Осложнения
Врожденная аномалия Гиршпрунга часто приводит и развитию всевозможных осложнений. К их группе относят:
- Анемию.
- «Каловую» интоксикацию. Данное осложнение является результатом отравления организма скапливающимися токсическими веществами.
- Развитие острого энтероколита. При быстром прогрессировании подобного воспаления возможен летальный исход.
- Образование «каловых камней». При этом образуются такие твердые массы, что они могут нарушить целостность стенок кишечника.
Нельзя считать, что врожденная аномалия развития кишечника пройдет сама. Дальнейшее качество жизни ребенка и отсутствие у него изменений во всем организме зависит от своевременного лечения патологии.
Лечение болезни Гиршпрунга
Терапия заболевания консервативными методами неэффективна, такие лечебные мероприятия обычно назначают в качестве подготовки к оперативному вмешательству. Единственный результативный метод лечения болезни Гиршпрунга – хирургическая операция. В каждом случае применяется индивидуальный подход и рассматриваются три варианта лечения:
- Применение консервативных методов лечения хронического запора до тех пор, пока не будет решен вопрос целесообразности оперативного вмешательства.
- Отсрочка операции, для чего применяют метод наложения временной колостомы
- Экстренное хирургическое вмешательство
Основываясь на многолетнем опыте, хирурги считают, что для подобной операции оптимальным является возраст 12-18 месяцев. Но если при консервативном лечении наблюдается стойкий компенсационный процесс, вмешательство можно отложить до 2 -4-х летнего возраста.
Также стоит учитывать, если перенести операцию и затягивать с ее выполнением, в организме больного начинаются неблагоприятные вторичные изменения: увеличивается угроза развития энтероколита, дисбактериоза, нарушений белкового обмена. Поэтому врачу важно уловить ту грань, когда наступает оптимальный возрастной рубеж для операции, и еще нет ярких проявлений вторичных изменений.
Консервативное лечение
Основная цель данной терапии – это постоянное очищение кишечника. Для этого врачи рекомендуют предпринимать следующие мероприятия:
- Диета. Она назначается только врачом. Выбор останавливают на продуктах, обладающих слабительным воздействием: овощи (морковь, свекла), фрукты (сливы, яблоки), каши (овсянка, гречка), молокопродукты (ряженка, кефир).
- Физические упражнения. Врач порекомендует специальную лечебную гимнастику. Она стимулирует перистальтику и способствует укреплению пресса.
- Массаж. Ежедневно проводится массаж нижней области живота. Он стимулирует естественную перистальтику и очищение кишечника.
- Витамины. Укрепляют организм и защищают от негативного воздействия токсических веществ.
- Очистительные клизмы. Ребенку необходимо постоянное очищение кишечника.
- Пробиотики. Лекарства стимулируют функционирование кишечника и насыщают его полезной микрофлорой.
- Белковые препараты. Электролитные растворы вводятся внутривенно. Они рекомендованы при ярко выраженных симптомах нарушенного питания.
В случае, когда методы консервативного лечения не дают нужного эффекта или болезнь находится в запущенной стадии, больному назначают оперативное лечение.
Хирургическое лечение
После ряда обследований хирург принимает решение, в какие сроки и как делать операцию. Она должна проводиться в самый благоприятный период, а не во время обострений. В чем суть хирургического метода? Устраняется пораженный сегмент, после чего соединяются здоровые участки толстого кишечника. Операция может быть двух видов:
- Одномоментная. Усекается аганглионарная зона толстой кишки. Здоровая часть толстого кишечника сразу же соединяется с прямой кишкой.
- Двухмоментная. Сначала проводится усечение, затем колостомия (участок кишки выводится на поверхность живота). Каловые массы отводятся в специальную емкость — калоприемник. После адаптационного периода проводится вторая часть операции: соединяются здоровые участки усеченного кишечника.
Все больные, перенесенные операцию должны проходить диспансерное наблюдение, для оценки функциональных результатов лечения и выявление, и коррекции поздних осложнений, вызванных операцией. Рекомендовано каждую неделю в течении месяца после операции проходить медицинский осмотр и консультацию врача. Потом, на протяжении года осмотры можно проводить раз на 3 месяца.
Болезнь Гиршпрунга у детей имеет достаточно благоприятный прогноз. Большинство операций на удаление дефектного участка толстой кишки проходят без дальнейших осложнений, но только если родители или сам ребенок будут следить за соблюдением рекомендаций врача и периодически проходить осмотры.
medsimptom.org
Болезнь Гиршпрунга у детей, причины развития, признаки, симптомы и лечение
В конце 19-го века педиатром из Дании была описана новая детская болезнь. Звали этого врача Гарольд Гиршпрунга, а описанный им недуг в то время назвали врожденным гигантизмом толстой кишки. Со временем болезнь переименовали в честь педиатра. Лишь некоторое время назад ученые смогли установить, почему может возникнуть данное заболевание у ребенка.
С симптоматическими проявлениями болезни Гиршпрунга можно ознакомиться в приведенной статье.
Причины, по которым возникает болезнь Гиршпрунга у детей, выяснились совсем недавно, хотя болезнь была выявлена более века назад. Во время развития плода на 2-3 месяцах формируются нервные накопления. Они в будущем обеспечивают деятельность системы пищеварения. Иногда, по неустановленным причинам. это формирование прекращается на толстом кишечнике. Согласно некоторым данным ученых, это может происходить из-за изменений в ДНК.
Данное заболевание является наследственным и чаще проявляется у мальчиков, нежели у девочек.
Симптомы и признаки болезни Гиршпрунга у детей
Выявление болезни возможно в первые дни после появления новорожденного на свет. Способ определения наличия патологии прост: если ребенок не опорожнился в течение первых суток жизни, то заболевание есть.
У малышей, рожденных менее одного месяца назад, проявляются такие особенности болезни Гиршпрунга:
1 Отказ от пищи;
2 Отсутствие опорожнения кишечника;
3 Опухлости брюшной полости;
4 Хриплое дыхание.
Но болезнь может себя проявить и позже. В возрасте от 1 до 12 месяцев наблюдаются такие симптоматические признаки:
1 Частые запоры;
2 Недостаточный вес по сравнению со сверстниками;
3 Не проходит вздутость живота;
4 Иногда бывает понос, рвота.
После первого года жизни болезнь может дать о себе знать по таким признакам, как не проходящий запор, опорожнения имеют ленточную форму и не полностью опустошают кишечную систему.
Судя по всем симптомам, главный из них – запор. Такой признак можно упустить из виду пока ребенок питается грудным молоком, так как при этом кормлении не возникает особых проблем с опорожнением. Проблема выявляется во время питания смесями или более твердой пищей. В таком случае используют клизму, смысл в которой со временем теряется.
Следует обеспокоиться, если животик имеет ненормальную форму и размер. Из-за основных симптомов болезни Гиршпрунга — метеоризма и запора происходит постоянная задержка каловых масс и газов, вызывающих расширение сигмовидного и других участков ободочной кишки. Это является причиной увеличения размеров и изменения внешнего вида живота с первых месяцев жизни.При этом может выворачиваться и менять свое положение пупок. Форма живота теряет симметрию из-за смещения толстой кишки. Рвота сигнализирует о том, что организм пытается избавиться от накопившихся продуктов жизнедеятельности (кала).
Иногда заболевание диагностируют у взрослых людей. При этом с детского возраста у них наблюдаются проблематичное опорожнение и метеоризм, которые сопровождаются болями в брюшной полости.
Диагностируют болезнь при помощи функциональных тестов и обследований инструментами. Для этого делают рентген брюшной полости, измеряют давление в толстом кишечнике, проводят ирригоскопию. Полученный материал тщательно исследуют, проводят биопсию и гистологию.
Стадии болезни Гиршпрунга у детей
Первая стадия – компенсированная. При ней наблюдаются запоры в первые дни жизни, которые учащаются при вводе прикорма. На данном этапе для преодоления проблемы запора используют клизму.
Вторая стадия называется субкомпенсированной. Ее особенностями являются неэффективность клизм для очищения, снижение веса ребенка, мучительные боли в брюшной полости из-за продолжительного отсутствия опорожнения. Метаболические процессы замедляются, возникает отдышка.
Третья стадия – декомпенсированная. На данном этапе происходит ухудшение всех описанных выше проявлений болезни Гиршпрунга. От пациента постоянно поступают жалобы на болезненные ощущения в животе. Ни один препарат не способен в полной мере опорожнить кишечник больного. Как следствие, развивается острая непроходимость в кишечном тракте.
Лечение болезни Гиршпрунга
Эта болезнь довольно сложная и требует хирургических мер, которые могут проводиться по четырем методикам: Свенсона, Ребейна, Дюамеля и Соаве. Лучше всего проводить операцию в 2-х или 3-х летнем возрасте. Чтобы надлежащим образом сделать все приготовления к операции, следует в домашних условиях на протяжении нескольких недель соблюдать строгую послабляющую диету, регулярно делать клизмы, выполнять гимнастические упражнения. Только врач может составить специальную диету соответствующую возрасту ребенка.
После проведения хирургического вмешательства пациент должен стоять на диспансерном учете на протяжении не менее двух лет. Также назначается диета, даются рекомендации родителям относительно наблюдения за пищеварением ребенка. Проводить клизмы для очищения необходимо в одно и то же время. Это поспособствует выработке привычки опорожняться в определенное время.
Профилактика заболевания Гиршпрунга
Определенных методов профилактики нет. Причиной этому является наследственный характер заболевания Гиршпрунга и невозможность внутриутробного диагностирования данной патологии. Поэтому, чем раньше будет выявлена болезнь и проведена соответствующая операция, тем лучше.
Чем старше ребенок или чем хуже ухаживают за ребенком, тем заметнее вторичные изменения, возникающие из-за хронической каловой интоксикации, вызванной заболеванием. Так у многих детей наблюдается анемия и гипотрофия. Если запустить заболевание, то происходит деформация грудной клетки. Диафрагма располагается высоко, легкие поджимаются, дыхательная поверхность уменьшается. Все это создает условия для постоянных бронхитов и пневмоний. Диагностика на раннем сроке жизни позволит предотвратить нежелательные последствия болезни в будущем. Вовремя поставленный диагноз и проведенное лечение обеспечат нормальную жизнедеятельность ребенка.
vevolife.ru
|
|
..:::Счетчики:::.. |
|
|
|
|
|
|
|
|


