ENDOSPINE по Dr.Destandau
Эндоскопическая операция
Реферат на тему:
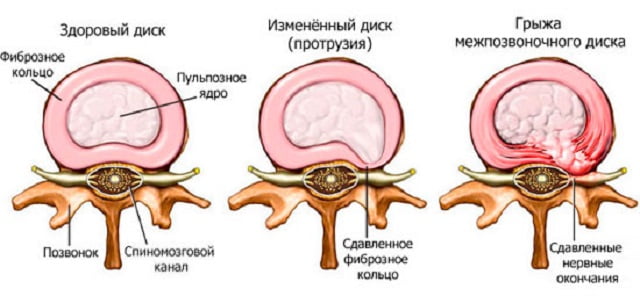
Межпозвоночный диск здорового человека.
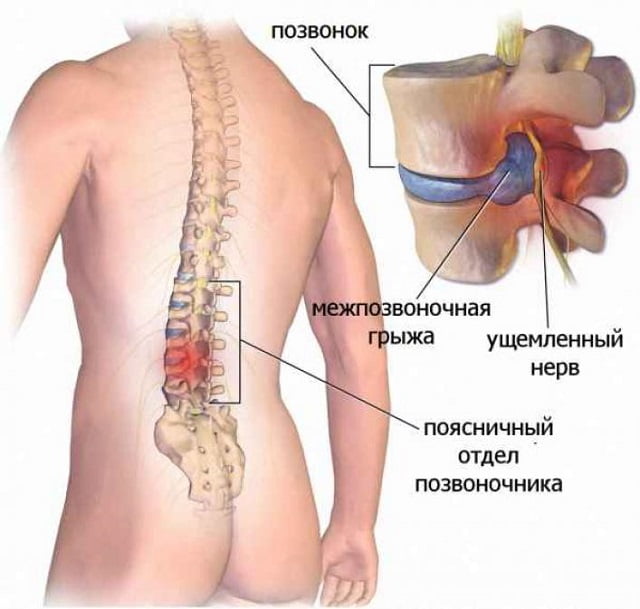
Межпозвоночная грыжа (межпозвонковая грыжа, грыжа межпозвоночного диска) — это смещение пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки — в грудном отделе. Хотя грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а Германии 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев — на уровне L4-L5, остальные 6 % на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
Клинические проявления дегенеративных изменений межпозвоночного диска в пояснично-крестцовом отделе позвоночника:
Клинические проявления дегенеративных изменений в шейном отделе позвоночника:
Клинические проявления дегенеративных изменений в грудном отделе позвоночника:
Методом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ). При необходимости проводится неинвазивная МР-миелография или инвазивная КТ-миелография.
В большинстве случаев межпозвоночная грыжа самоизлечивается в течение шести недель после появления симптомов, и не требует хирургического вмешательства. Исследование Vroomen и коллег (2002) показало, что у 73% пациентов выраженное улучшение наступало без хирургического вмешательства в течение 12 недель после начала заболевания.
Хирургическое лечение межпозвоночной грыжи должно рассматриваться только как крайняя мера, и только после безуспешных попыток консервативного лечения, которое не смогло взять под контроль болевой синдром.
Основным методом консервативного лечения межпозвоночной грыжи является системная противовоспалительная терапия с использованием нестероидных противовоспалительных средств (НПВС). В некоторых случаях эффективным оказывалось местное введение кортикостероидов.
Дополнительно к основному лечению, используются также лечебная физкультура. Иглорефлексотерапия для лечения болевого синдрома не показала значительной эффективности при сравнении с плацебо.
Хирургическое лечение грыж межпозвонкового диска выполняется преимущественно при развитии неврологических нарушений и болевом синдроме, резистентном к консервативной терапии. При возникновении компрессии конского хвоста (сильные боли по задней поверхности бедра и голени, сильные боли в нижней части живота, усиливающиеся при кашле; недержание мочи и кала, нарушение потенции) необходимо экстренное хирургическое вмешательство.
До недавнего времени применялось удаление грыжи межпозвонкового диска путем ламинэктомии соответствующего уровня. В настоящее время применяется микрохирургическое или эндоскопическое удаление грыжевого выпячивания.
Микрохирургическое удаление грыжи межпозвоночного диска (микродискэктомия) — это нейрохирургическая операция, являющаяся эффективным методом лечения. Удаление грыжи межпозвоночного диска при этом происходит при минимальной травматизации паравертебральных мышц, максимально возможном сохранении костно-связочного аппарата с использованием операционной дрели и микрокусачек, тщательного гемостаза, деликатным препарированием нервных структур внутри позвоночного канала, под большим увеличением операционного микроскопа. На кожу накладывается косметический шов. Операция проводится под общим наркозом в положении больного на животе, с кожным разрезом 3-4 см. Риск послеоперационных осложнений минимален. В типичных случаях пациент может ходить на следующий день после операции, выписаться из стационара на 4-5 день, приступить к нефизическому труду через 4-7 дней, а к физическому — через 2 — 3 недели. При этом сидеть не запрещается. Для соблюдения осанки и минимизации возможных осложнений рекомендуется в течение 1-2 месяцев носить полужесткий поясничный корсет.[1]
Применение эндоскопа позволяет сохранить тот же доступ и ту же технику оперирования на позвоночнике, как при микрохирургическом удалении, однако размеры разреза и всего доступа уменьшаются до 1-2,5 см, риск послеоперационных осложнений меньше. Пациент может ходить в день операции или на следующий день, выписывается из стационара на 3 день после операции. Данный вид вмешательства обеспечивает более быструю реабилитацию и возобновление прежней трудовой деятельности.
ENDOSPINE по Dr.Destandau
Эндоскопическая операция
wreferat.baza-referat.ru
Размещено на
Оглавление
ВВЕДЕНИЕ
Глава 1. Межпозвоночная грыжа
1.1 Клинические проявления
1.2 Стадии формирования
1.3 Два мифа о межпозвоночной грыже.
1.4 Обследование
1.5 Лечение
Глава 2. Ортопедический режим
Глава 3. Формы занятий физкультурой
3.1 Лечебная физкультура
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗУЕМЫХ ИСТОЧНИКОВ
Охрана собственного здоровья - это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния и лишь тогда вспоминает о медицине. Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек - сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены, - словом, добиваться разумными путями подлинной гармонии здоровья.
Здоровье - это первая и важнейшая потребность человека, определяющая способность его к труду и обеспечивающая гармоническое развитие личности. Оно является важнейшей предпосылкой к познанию окружающего мира, к самоутверждению и счастью человека. Активная долгая жизнь - это важное слагаемое человеческого фактора. По определению Всемирной организации здравоохранения "здоровье - это состояние физического, духовного и социального благополучия, а не только отсутствие болезней и физических дефектов".
Здоровый образ жизни, что же мы вкладываем в это определение. Прежде всего, это образ жизни, основанный на принципах нравственности, рационально организованный, активный, трудовой, закаливающий и, в то же время, защищающий от неблагоприятных воздействий окружающей среды. Такой образ жизни позволяет до глубокой старости сохранять нравственное, психическое и физическое здоровье.
Вообще, можно говорить о трех основных видах здоровья: о здоровье физическом, психическом и нравственном (социальном):
Физическое здоровье - это естественное состояние организма, обусловленное нормальным функционированием всех его органов и систем. Если хорошо работают все органы и системы, то и весь организм человека (система саморегулирующаяся) правильно функционирует и развивается.
Психическое здоровье зависит от состояния головного мозга, оно характеризуется уровнем и качеством мышления, развитием внимания и памяти, степенью эмоциональной устойчивости, развитием волевых качеств.
Нравственное здоровье определяется теми моральными принципами, которые являются основой социальной жизни человека, т.е. жизни в определенном человеческом обществе. Отличительными признаками нравственного здоровья человека являются, прежде всего, сознательное отношение к труду, активное неприятие нравов и привычек, противоречащих нормальному образу жизни.
Здоровый и духовно развитый человек счастлив - он отлично себя чувствует, получает удовлетворение от своей работы, стремится к самоусовершенствованию, достигая неувядающей молодости духа и внутренней красоты.
Межпозвоночная грыжа -- это смещение пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки -- в грудном отделе. Хотя грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а Германии 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев -- на уровне L4-L5, остальные 6 % на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
Клинические проявления дегенеративных изменений межпозвоночного диска в пояснично-крестцовом отделе позвоночника:
локальные боли в зоне проекции пораженного диска -- в пояснично-крестцовой области (люмбалгия), усиливающиеся при нагрузке;
боль, иррадиирущая в ягодицу, по задней, задненаружной поверхности бедра и голени на стороне поражения (ишалгия),
онемение и покалывание в области иннервации пораженных корешков, слабость в нижней конечности;
слабость и нарушение чувствительности в обеих ногах;
нарушение функций тазовых органов -- мочеиспускания, дефекации и потенции, онемение в перианогенитальной области.
Клинические проявления дегенеративных изменений в шейном отделе позвоночника:
· боли, иррадиирущие в плечо или руку
· головокружение
· подъёмы артериального давления
· сочетание головных болей с подъёмами артериального давления и головокружением
· онемение пальцев рук
Клинические проявления дегенеративных изменений в грудном отделе позвоночника:
· постоянные боли в грудном отделе при работе в вынужденной позе
· сочетание болей в грудном отделе позвоночника со сколиозом или кифосколиозом.
Как правило, возникновению межпозвоночной грыжи предшествует длительный остеохондроз - дегенеративно-дистрофические процессы в тканях диска, в результате которых он теряет амортизирующую способность и эластичность, обезвоживается и усыхает.
Со временем это приводит к тому, что межпозвонковый диск начинает расплющиваться и выпячиваться, или пролабировать (пролапс диска), за чем следует разрыв фиброзного кольца и выпадение ядра диска в позвоночный канал - межпозвонковая грыжа (грыжа межпозвоночного диска).
В образовании межпозвоночной грыжи выделяют несколько стадий.
1 стадия - протрузия.
Протрузия диска означает его выпячивание и растяжение фиброзного кольца без его разрыва.
2 стадия - экструзия.
Экструзия означает дальнейшее выпячивание диска с образованием трещин в фиброзном кольце и частичным выпадением ядра диска.
3 стадия - секвестрация, или истинная грыжа.
На этой стадии фиброзное кольцо диска разрывается и пульпозное ядро выпадает в позвоночный канал, что приводит к сдавливанию (компрессии) спинного мозга. Одновременно происходит повреждение (разрыв) задней продольной связки. Непосредственной причиной образования грыжи может стать, например, резкое поднятие тяжести (так обычно образуется межпозвоночная грыжа поясничного отдела). Опасность межпозвоночной грыжи зависит не только от ее размера, но и от соотношения величины выпадения ядра диска (пролапса) к диаметру спинномозгового канала. Позвоночный канал наиболее узок в шейном и грудном отделах, поэтому грыжа межпозвоночного диска в этих отделах даже при небольшом размере представляет существенную опасность.
С межпозвоночной грыжей связано два распространенных заблуждения.
Первое заблуждение - что межпозвоночная грыжа обязательно означает операцию. На самом деле это вовсе не так. В некоторых случаях межпозвоночной грыжи действительно ничего не остается кроме хирургического вмешательства. Обычно это относится к случаям, когда время для лечения уже упущено, компрессия спинного мозга становится угрожающей и необходимы экстренные меры. Не допустить этого можно, если вовремя начать лечение межпозвонковой грыжи, однако если это уже произошло, остается только операция. В других же случаях межпозвоночную грыжу нужно лечить, а не оперировать. Ведь при диагнозе межпозвоночная грыжа операция не устраняет причину возникшей проблемы, а значит, грыжи могут возникать вновь и вновь. Кроме того, не все операции проходят успешно. Вероятность осложнения, а это парезы и параличи, составляет до 10 % всех случаев.
Второе заблуждение, что грыжу якобы можно вправить с помощью мануальной терапии. На самом же деле, при диагнозе межпозвоночная грыжа лечение не только не требует, а наоборот, исключает применение мануальной терапии! Пытаться вправить грыжу не только бесполезно, но и опасно.
Методом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ). При необходимости проводится неинвазивная МР-миелография или инвазивная КТ-миелография.
межпозвоночный диск позвоночник грыжа
Есть два вида лечения: консервативный и хирургический
В большинстве случаев симптомы межпозвоночной грыжи стихают в течение шести недель после их появления, наступает ремиссия и хирургическое вмешательство не требуется. Исследование Vroomen и коллег (2002) показало, что у 73% пациентов выраженное улучшение наступало без хирургического вмешательства в течение 12 недель после появления симптомов заболевания...
www.tnu.in.ua
 (Назад)
(Назад) (Cкачать работу)
(Cкачать работу)
Функция "чтения" служит для ознакомления с работой. Разметка, таблицы и картинки документа могут отображаться неверно или не в полном объёме!
Оглавление ВВЕДЕНИЕ
Глава 1. Межпозвоночная грыжа
.1 Клинические проявления
.2 Стадии формирования
.3 Два мифа о межпозвоночной грыже.
.4 Обследование
.5 Лечение
Глава 2. Ортопедический режим
Глава 3. Формы занятий физкультурой
.1 Лечебная физкультура
ЗАКЛЮЧЕНИЕ
СПИСОК ИСПОЛЬЗУЕМЫХ ИСТОЧНИКОВ
ВВЕДЕНИЕОхрана собственного здоровья - это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния и лишь тогда вспоминает о медицине. Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек - сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены, - словом, добиваться разумными путями подлинной гармонии здоровья.
Здоровье - это первая и важнейшая потребность человека, определяющая способность его к труду и обеспечивающая гармоническое развитие личности. Оно является важнейшей предпосылкой к познанию окружающего мира, к самоутверждению и счастью человека. Активная долгая жизнь - это важное слагаемое человеческого фактора. По определению Всемирной организации здравоохранения "здоровье - это состояние физического, духовного и социального благополучия, а не только отсутствие болезней и физических дефектов".
Здоровый образ жизни, что же мы вкладываем в это определение. Прежде всего, это образ жизни, основанный на принципах нравственности, рационально организованный, активный, трудовой, закаливающий и, в то же время, защищающий от неблагоприятных воздействий окружающей среды. Такой образ жизни позволяет до глубокой старости сохранять нравственное, психическое и физическое здоровье.
Вообще, можно говорить о трех основных видах здоровья: о здоровье физическом, психическом и нравственном (социальном):
Физическое здоровье - это естественное состояние организма, обусловленное нормальным функционированием всех его органов и систем. Если хорошо работают все органы и системы, то и весь организм человека (система саморегулирующаяся) правильно функционирует и развивается.
Психическое здоровье зависит от состояния головного мозга, оно характеризуется уровнем и качеством мышления, развитием внимания и памяти, степенью эмоциональной устойчивости, развитием волевых качеств.
Нравственное здоровье определяется теми моральными принципами, которые являются основой социальной жизни человека, т.е. жизни в определенном человеческом обществе. Отличительными признаками нравственного здоровья человека являются, прежде всего, сознательное отношение к труду, активное неприятие нравов и привычек, противоречащих нормальному образу жизни.
Здоровый и духовно развитый человек счастлив - он отлично себя чувствует, получает удовлетворение от своей работы, стремится к самоусовершенствованию, достигая неувядающей молодости духа и внутренней красоты.
Глава 1. Межпозвоночная грыжаМежпозвоночная грыжа - это смещение пульпозного ядра межпозвоночного диска с разрывом фиброзного кольца. Наиболее часто встречаются грыжи межпозвонковых дисков пояснично-крестцового отдела позвоночника (150 случаев на 100 000 населения в год), значительно реже наблюдаются грыжи в шейном отделе позвоночника, наиболее редки - в грудном отделе. Хотя грыжи относительно редко требуют хирургического вмешательства, тем не менее в США ежегодно проводится более 200 тысяч, а Германии 20 тысяч вмешательств. В 48 % случаев грыжи локализуются на уровне L5-S1 пояснично-крестцового отдела, в 46 % случаев - на уровне L4-L5, остальные 6 % на других уровнях или на нескольких уровнях пояснично-крестцового отдела.
1.1 Клинические проявленияКлинические проявления дегенеративных изменений межпозвоночного диска в пояснично-крестцовом отделе позвоночника:
локальные боли в зоне проекции пораженного диска - в пояснично-крестцовой области (люмбалгия), усиливающиеся при нагрузке;
боль, иррадиирущая в ягодицу, по задней, задненаружной поверхности бедра и голени на стороне поражения (ишалгия),
онемение и покалывание в области иннервации пораженных корешков, слабость в нижней конечности;
слабость и нарушение чувствительности в обеих ногах;
нарушение функций тазовых органов - мочеиспускания, дефекации и потенции, онемение в перианогенитальной области.
Клинические проявления дегенеративных изменений в шейном отделе позвоночника:
· боли, иррадиирущие в плечо или руку
· головокружение
· подъёмы артериального давления
· сочетание головных болей с подъёмами артериального давления и головокружением
· онемение пальцев рук
Клинические проявления дегенеративных изменений в грудном отделе позвоночника:
· постоянные боли в грудном отделе при работе в вынужденной позе
· сочетание болей в грудном отделе позвоночника со сколиозом или кифосколиозом.
1.2 Стадии формированияКак правило, возникновению межпозвоночной грыжи предшествует длительный остеохондроз - дегенеративно-дистрофические процессы в тканях диска, в результате которых он теряет амортизирующую способность и эластичность, обезвоживается и усыхает.
Со временем это приводит к тому, что межпозвонковый диск начинает расплющиваться и выпячиваться, или пролабировать (пролапс диска), за чем следует разрыв фиброзного кольца и выпадение ядра диска в позвоночный канал - межпозвонковая грыжа (грыжа межпозвоночного диска).
В образовании межпозвоночной грыжи выделяют несколько стадий.
стадия - протрузия.
Протрузия диска означает его выпячивание и растяжение фиброзного кольца без его разрыва.
стадия - экструзия.
Экструзия означает дальнейшее выпячивание диска с образованием трещин в фиброзном кольце и частичным выпадением ядра диска.
стадия - секвестрация, или истинная грыжа.
На этой стадии фиброзное кольцо диска разрывается и пульпозное ядро выпадает в позвоночный канал, что приводит к сдавливанию (компрессии) спинного мозга. Одновременно происходит повреждение (разрыв) задней продольной связки. Непосредственной причиной образования грыжи может стать, например, резкое поднятие тяжести (так обычно образуется межпозвоночная грыжа поясничного отдела). Опасность межпозвоночной грыжи зависит не только от ее размера, но и от соотношения величины выпадения ядра диска (пролапса) к диаметру спинномозгового канала. Позвоночный канал наиболее узок в шейном и грудном отделах, поэтому грыжа межпозвоночного диска в этих отделах даже при небольшом размере представляет существенную опасность.
1.3 Два мифа о межпозвоночной грыжеС межпозвоночной грыжей связано два распространенных заблуждения.
Первое заблуждение - что межпозвоночная грыжа обязательно означает операцию. На самом деле это вовсе не так. В некоторых случаях межпозвоночной грыжи действительно ничего не остается кроме хирургического вмешательства. Обычно это относится к случаям, когда время для лечения уже упущено, компрессия спинного мозга становится угрожающей и необходимы экстренные меры. Не допустить этого можно, если вовремя начать лечение межпозвонковой грыжи, однако если это уже произошло, остается только операция. В других же случаях межпозвоночную грыжу нужно лечить, а не оперировать. Ведь при диагнозе межпозвоночная грыжа операция не устраняет причину возникшей проблемы, а значит, грыжи могут возникать вновь и вновь. Кроме того, не все операции проходят успешно. Вероятность осложнения, а это парезы и параличи, составляет до 10 % всех случаев.
Второе заблуждение, что грыжу якобы можно вправить с помощью мануальной терапии. На самом же деле, при диагнозе межпозвоночная грыжа лечение не только не требует, а наоборот, исключает применение мануальной терапии! Пытаться вправить грыжу не только бесполезно, но и опасно.
1.4 ОбследованиеМетодом выбора диагностики грыж межпозвонковых дисков в настоящее время является магнитно-резонансная томография (МРТ). При необходимости проводится неинвазивная МР-миелография или инвазивная
referat.co
Межпозвонковая грыжа возникает во время смещения участка деформированного межпозвонкового диска. Чаще всего это смещение возникает в поясничной области, потому что она принимает на себя больше всего нагрузки.
Грыжа – это осложнение остеохондроза позвоночника и проявляется в качестве последствия разрыва межпозвонкового диска. Выпячивающаяся грыжа оказывает давление на нервный корешок и провоцирует воспалительный процесс, протекающий с отеком тканей.
Именно поэтому пациент испытывает боль не сразу, а спустя некоторое время.
Осложнения этого заболевания различаются между разными формами недуга. Это зависит от места расположения.
Поясничная грыжа отзывается не острой, ноющей болью и может перетекать в люмбаго. Длительность таких острых болей, усиливающихся при малейшей активности, может быть велика и часто исчисляется месяцами.
В дальнейшем боль проецирует также и на ногу. Это уже результат многолетней, запущенной грыжи.
Грыжа может нарушать работу внутренних органов. Это происходит из-за давления на нервные корешки. По этой причине возникают проблемы с тазобедренными суставами, плохое функционирование мочевого пузыря и прочие проблемы.
Без должного лечения болезнь способна вызвать паралич конечностей и расстроить работу тазовых органов.
Если происходит зажатие конского хвоста, ощущения становятся мучительными. Тогда наступает полная неподвижность больного, который переходит в разряд лежачих пациентов, не способных передвигаться своими силами.
Смещение межпозвонкового диска происходит из-за ряда болезней и патологий. Почти всегда к этому результату приводит остеохондроз, в ходе развития которого хрящевая ткань истончается и теряет свои нормальные свойства.
Поскольку питание межпозвонкового хряща осуществляется межклеточной жидкостью, проблемы с обменными процессами могут привести к поражению хрящевой ткани и стать предпосылкой к развитию грыжи.
Истонченная, дистрофичная ткань хряща плохо сопротивляется нагрузкам, поэтому даже легкое усилие может сместить диск.
К наиболее частым причинам его смещения относятся поднятия тяжелых вещей, физическая активность, отличающаяся резкими движениями, падения, гиподинамия, вибрационные воздействия и переохлаждение. Чем выше масса тела и чем больше возраст, тем вероятнее появление грыжи.
Не только остеохондроз может стать причиной появления этого недуга. Также дисковые грыжи формируются на фоне сколиоза, лордоза или запущенных стадий кифоза. К негативному результату может привести туберкулез, а также травмы или опухоли позвоночника.
 Почти всегда болезнь можно распознать по характерным мышечным спазмам, сопровождающимся интенсивными болевыми ощущениями.
Почти всегда болезнь можно распознать по характерным мышечным спазмам, сопровождающимся интенсивными болевыми ощущениями.
В зависимости от места нахождения грыжи и ее размеров, симптомы могут отличаться друг от друга.
В очень редких случаях грыжа вообще никак не проявляет себя, или развивается со слабыми, незначительными болями.
Обычно боль создает проекции в ту часть тела, в которую направлен сжатый нервный корешок. Например, страдающий от компрессии седалищный нерв проецирует болевые ощущения в колени и ступни, а также область ягодиц.
Дискомфорт становится сильнее от кашля или чихания. Боль может усиливаться во время наклонов и других «скручивающих» движений позвоночника. Длительное стояние также может дать подобный эффект.
Позы, расслабляющие спину, помогают ослабить болевые ощущения, поскольку давление на поврежденный диск становится меньше.
Чем сильнее компрессия нервных корешков, тем больше немеет кожа, и ощущаются покалывания в ноге. В фатально запущенных случаях теряется контроль над мочевым пузырем и кишечником.
Грыжи могут быть первичными, возникающими вследствие травмирования или мощной нагрузки в здоровом позвоночнике, и вторичными, возникающими в качестве осложнений разрушительных процессов в тканях межпозвонковых дисков, когда их оболочка подвергается усыханию и разрушается.
Сортировка также производится по объему той части, что выступает за пределы нормы:
В соответствии с некоторыми классификациями, грыжи бывают:
С точки зрения анатомии, грыжи бывают свободными, блуждающими и перемещающимися.
Топографически грыжи различаются по месту локализации:
По направлению, в котором происходит выпадение, можно разделить грыжи на переднебоковые, заднебоковые, медианные и парамедианные (выступающие по средней линии и рядом с ней).
Также различают латеральные формы, выступающие по бокам продольной связки, находящейся в задней части.
По структуре различают такие грыжи, как:
Первый этап недуга обычно сопровождается выдавливанием фрагмента межпозвонкового диска наружу до 3 мм. через свежие, недавно образованные, трещины.
Раздражение тканей продольной связки, находящейся в задней части, сопровождается выпячиванием пульпозного ядра. Это действие становится причиной отека близлежащих тканей и нарушению кровообращения пораженной области.
 Корешок спинного мозга начинает страдать от нехватки кислорода, развиваются спайки. Нарастает спазм сосудов, нервные ветки, располагающиеся в позвоночном столбе, раздражены. На фоне легкой дистрофии тканей пациент начинает испытывать острые болевые ощущения (прострелы).
Корешок спинного мозга начинает страдать от нехватки кислорода, развиваются спайки. Нарастает спазм сосудов, нервные ветки, располагающиеся в позвоночном столбе, раздражены. На фоне легкой дистрофии тканей пациент начинает испытывать острые болевые ощущения (прострелы).
На второй стадии выпячивание принимает форму протрузии, интенсивные болевые ощущения притупляются и находят отражение в конечностях. Напряженный и сдавленный корешок отекает, его питание кровью ухудшается, создается эффект компрессионного корешкового синдрома.
На третьей стадии студенистое ядро диска почти полностью перестает оказывать амортизационную поддержку. Нервный корешок по большей части атрофируется на фоне плохого кровообращения, вызванного ростом остеофитов.
Заключительная, четвертая стадия сопровождается снижением болевых ощущений. Это явление объясняется атрофией окружающих тканей.
Межпозвоночный диск становится более плотным, позвоночно-двигательный сустав претерпевает анкилозирующую блокаду – кальцинирование и достижение ничтожной подвижности.
Избавиться от грыжи можно несколькими способами. Консервативное лечение опирается на применение рефлексотерапии, лечебной гимнастики и массажа, купирование боли специальными препаратами и прохождение сеансов мануальной терапии. Оперативное лечение позволяет полностью устранить грыжу позвоночника и избавиться от возможных осложнений, связанных с развитием болезни.
Эффективными методами избавления от грыжи являются холодноплазменная нуклеопластика и радиоволновая нуклеаннулопластика. Эти вмешательства осуществляются через микропрокол, что избавляет пациентов от серьезных осложнений, которые иногда сопутствовали устаревшим хирургическим методикам.
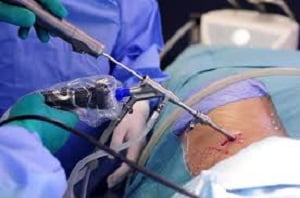 Создание декомпрессионной полости в диске через небольшой прокол обеспечивает возможность быстрого удаления выпяченного фрагмента межпозвоночного диска. При этом не страдает целостность фиброзного кольца.
Создание декомпрессионной полости в диске через небольшой прокол обеспечивает возможность быстрого удаления выпяченного фрагмента межпозвоночного диска. При этом не страдает целостность фиброзного кольца.
Декомпрессионный нервный корешок перестает испытывать раздражение, отчего снижаются болевые ощущения. При необходимости может быть осуществлено удаление части диска или устранение дефектов фиброзного кольца внутри самого диска.
При помощи электротермального катетера выполняется коагуляция нервных окончаний, находящихся в фиброзном кольце.
Профессиональный массаж – это широко известное средство от боли, вызванной грыжей. Он расслабляет мышцы спины и предотвращает развитие заболевание. В консервативной терапии применяется запрет на осуществление интенсивной физической активности.
Необходимо носить мягкий корсет, который стабилизирует позвоночник. Показана легкая лечебная физкультура. Нельзя бегать, прыгать и заниматься аэробикой, зато можно плавать и кататься на лыжах. Разрешается также и быстрая ходьба.
Для улучшения кровоснабжения больного места используется электрофорез, способный облегчать воспалительные процессы.
Медикаменты в консервативной терапии направлены на облегчение болевых ощущений и снижение воспаления. Часто это противовоспалительные средства и обезболивающие препараты, иногда применяются кортикостероиды.
Больному назначается специальная диета, которая призвана нормализовать вес тела и способствовать укреплению костей. Желательно есть продукты, в которых содержится много кальция, налегать на фрукты и овощи, орехи, морепродукты. Нежелательно есть сладкое и мучное.
 Избежать деформации межпозвоночного диска помогут профилактические меры. Нужно сохранять правильную осанку не только при ходьбе, но и в положениях сидя, стоя. К этому нужно приучать человека с детства.
Избежать деформации межпозвоночного диска помогут профилактические меры. Нужно сохранять правильную осанку не только при ходьбе, но и в положениях сидя, стоя. К этому нужно приучать человека с детства.
Ходить надо с прямой спиной, не следует вытягивать шею вперед. Сидеть надо с опорой спины на спинку стула, кресла. Не стоит сидеть на слишком высокой мебели, потому что важно опираться ногами на пол.
Долгое сидение потребует опоры ног на специальную скамеечку или любую другую подставку, чтобы колени были выше уровня бедер.
Нельзя двигаться рывками, особенно резко наклоняться и поднимать тяжести. Чтобы снизить нагрузку на спину, лучше всего присесть, а не наклоняться за вещью.
Нужно отметить, что патология межпозвоночных дисков нередко включает в себя не одну, а сразу несколько грыж, которые могут относиться к разным формам и находиться в разных отделах позвоночника.
Поэтому важно провести детальную диагностику у квалифицированного специалиста, чтобы четко определить стратегию и тактику лечения.
vsetelo.com
МИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ ИНСТИТУТ ГУМАНИТАРНОГО ОБРАЗОВАНИЯ Р Е Ф Е Р А Т ПО ПРЕДМЕТУ ФИЗКУЛЬТУРА Т Е М А: “Организационно-методические особенности физического воспитания студентов, имеющих остеохондроз поясничного отдела позвоночника” Выполнил: студент 3 курса юридического факультета Million dollar boy Научный руководитель: Бирюков А.А. МОСКВА 2008 ГОД
План: Введение........................................................................................................................................................3Глава 1 1.1 Сущность и клинические проявления поясничного остеохондроза ...................................................61.2 Анатомо-физиологические особенности позвоночника ......................................................................71.3 Этиология .................................................................................................................................................81.4 Патогенез .................................................................................................................................................81.5 Клиническая картина ..............................................................................................................................9Глава 2 2.1 Задачи реабилитации ............................................................................................................................112.2 Методы диагностики функционального состояния позвоночника ..................................................112.3 Экстензия позвоночника ......................................................................................................................132.4 Комплекс упражнений ЛФК, применяемый при поясничном остеохондрозе ................................172.5 Аппликации с бишофитом ...................................................................................................................232.6 Массаж при пояснично-крестцовом остеохондрозе ..........................................................................242.7 Профилактика остеохондроза ..............................................................................................................282.8 Как правильно сидеть ...........................................................................................................................29 2.9 Как правильно стоять ............................................................................................................................292.10 Как правильно поднимать и перемещать тяжести ...........................................................................302.11 Как правильно лежать .........................................................................................................................302.12 Формирование правильной осанки ....................................................................................................312.13 Диета, рекомендуемая для профилактики остеохондроза ...............................................................32Заключение .................................................................................................................................................34 Список использованной литературы....................................................................................................36Введение В последние годы в мире значительно увеличилось количество заболеваний опорно – двигательного аппарата, в частности остеохондрозом.Остеохондроз (от греческих osteon – кость, chondros – хрящ) – это дегенеративно – дистрофическое заболевание межпозвоночных дисков, сопровождающееся биохимическими изменениями ткани позвонков. Как правило, оно возникает в возрасте 25 – 50 лет и является причиной длительной потери трудоспособности. Согласно данным медицинской статистики, до 80 % взрослого населения страны страдает остеохондрозом. Если 10 – 15 лет назад это заболевание было «привилегией» старости, то теперь оно все чаще встречается в юношеском и даже детском возрасте.Среди хронических заболеваний остеохондроз позвоночника в виде вторичного проявления – корешковых болей – занимает первое место по числу дней нетрудоспособности людей. До 10 % больных остеохондрозом поясничного отдела позвоночника становятся инвалидами. Столь массовая заболеваемость связана прежде всего с вертикальным оложением человека, при котором нагрузка на позвоночник и межпозвонковые диски значительно выше, чем у животных. Поэтому остеохондроз болезнь человека как биологического вида.
Современный человек отличается малоподвижным, сидячим образом жизни. Из всех мышечных групп постоянную нагрузку несут только мышцы туловища и шеи, которые своим небольшим, но постоянным напряжением сохраняют и поддерживают рабочие и бытовые позы. При нарастании утомления мышцы туловища и шеи уже не в состоянии обеспечить амортизационную функцию, которая переходит на структуры позвоночника. При продолжающейся нагрузке на позвоночник в нем развиваются дегенеративно – дистрофические изменения, в первую очередь в межпозвонковых дисках. Постоянное мышечное перенапряжение наблюдается у лиц многих профессий, связанных с длительной фиксацией рабочих поз, однотипными мелкими движениями рук, а также
подвергающихся вибрации и сотрясению тела. Профессиональный остеохондроз нередко возникает у лиц таких профессий, как машинистки, кассиры, телефонистки, сборщицы, швеи, вязальщицы, водители, операторы и т.д. Большое значение в происхождении шейного остеохондроза позвоночника имеют также «хлыстовые» движения головой, возникающие при торможении транспорта. Постоянное мышечное перенапряжение приводит к ухудшению кровообращения в мышцах, окружающих позвоночник, плечевой пояс и суставы верхних конечностей.У спортсменов и лиц тяжелого физического труда (шахтеры, грузчики, кузнецы и т.п.), другой механизм развития остеохондроза. При статических и динамических нагрузках на позвоночник (подъем тяжестей, штанги) или при физических перегрузках рессорных свойств позвоночника (в легкоатлетических прыжках, спортивной гимнастике, акробатике, прыжках на лыжах с трамплина, борьба и др.) в нем развиваются дистрофия и воспалительные процессы.При раздражении и травмировании спинного мозг возникают тяжелые формы заболеваний нервной системы – миэлопатии, парезы конечностей и нарушения функций различных органов. Ухудшается также подвижность позвоночного столба и суставов.Остеохондроз – сложное системное заболевание и борьба с ним должна быть комплексной и активной. Она требует от человека определенных знаний, умения и истинного желания быть здоровым.При профилактике и лечении остеохондроза в домашних условиях наиболее эффективен комплексный подход, включающий пассивную профилактику, самомассаж, самовытяжение, самокоррекцию позвоночника и специальные упражнения.В настоящее время раскрыты многие причины возникновения остеохондроза, что позволяет разрабатывать конкретные практические рекомендации для лечения и профилактики этого заболевания.
Без проведения специальных лечебно – профилактических мероприятий заболевание неуклонно прогрессирует. Медикаментозные средства пока еще не могут помочь полностью избавиться от остеохондроза. Однако в результате изучения механизмов возникновения заболевания разработаны простые и эффективные способы лечения, которые, позволяют остановить развитие остеохондроза. Существуют методы пассивной и активной профилактики и лечения остеохондроза.Основная цель работы – это изучение методов физической реабилитации и их влияния на опорно – двигательный аппарат и весь организм в целом, при лечении и профилактике больных с остеохондрозом позвоночника. Для этого необходимо решить ряд частных задач: — изучение причин и механизмов развития остеохондроза позвоночника; — изучение изменений, происходящих в позвоночнике и в организме в целом при остеохондрозе; — определение методов исследования функциональной способности позвоночника, необходимых для диагностики остеохондроза; — разработать комплекс реабилитационных мероприятий, направленных на наиболее полное или частичное восстановление утраченных возможностей организма: укрепление мышц спины, повышение тонуса центральной нервной системы, нормализация в поврежденных межпозвонковых дисках, тренировка сердечно – сосудистой системы; разработать комплекс мероприятий для профилактики остеохондроза позвоночника, а также для смягчения клиники патологии.
1.1 Сущность и клинические проявления поясничного остеохондроза Чтобы понять суть этого заболевания, необходимо хотя бы в общих чертах разобраться в строении позвоночника. Позвонки соединены друг с другом связками и межпозвоночными дисками. Отверстия в позвонках образуют канал, в котором находится спинной мозг; его корешки, содержащие чувствительные нервные волокна, выходят между каждой парой позвонков. При сгибании позвоночника межпозвоночные диски несколько уплотняются на стороне наклона, а их ядра смещаются в противоположную сторону. Проще говоря, межпозвоночные диски – это амортизаторы, смягчающие давление на позвоночник при нагрузках. Массовая заболеваемость связана, прежде всего, с вертикальным положением человека, при котором нагрузка на позвоночник и межпозвоночные диски значительно выше, чем у животных. Если не научится правильно сидеть, стоять, лежать, то диск потеряет способность к выполнению своей функции (амортизация) и спустя некоторое время внешняя оболочка диска растрескается, и образуются грыжевые выпячивания. Они сдавливают кровеносные сосуды (что приводит к нарушению спинального кровообращения) или корешки спинного мозга, а в редких случаях и сам спинной мозг. Эти изменения сопровождаются болевыми ощущениями и рефлекторным напряжением мышц спины. По статистике чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает остеохондрозом. Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация. Это может быть вызвано: — работой, связанной с частыми изменениями положения туловища — сгибаниями и разгибаниями, поворотами, рывковыми движениями; — подниманием тяжелых грузов; — неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей;
— занятиями физкультурой и спортом без учета влияния больших физических нагрузок, неблагоприятными метеоусловиями — низкая температура при большой влажности воздуха. 1.2 Анатомно-физиологические особенности позвоночника
/>Нормальный, полностью сформированный позвоночный столб имеет физиологические изгибы – шейный и поясничный лордозы, грудной и крестцовый кифозы. Шейные, грудные, поясничные позвонки соединены подвижно (тела межпозвонковыми дисками – симфизами, а дуги – суставами), крестцовые и копчиковые – неподвижно.
Комплекс, состоящий из межпозвоночного диска, прилегающих к нему позвонков с суставами и связками, назван позвоночным сегментом. Замыкательные пластинки позвонков образованы плотной костной тканью, пронизанной множеством отверстий, через которые в детском возрасте проходят кровеносные сосуды, запустевающие к 12 – 14 годам. Межпозвоночный диск состоит из двух пластинок гиалинового хряща, покрывающие площадки тел смежных позвонков, фиброзного кольца и заключенного в нем пульпозного ядра. За счет пластинок гиалинового хряща происходит рост тел позвонков в высоту. Фиброзное кольцо – плотное соединительно-тканное образование из волокнистого хряща. Студенистое ядро образованно небольшим количеством хрящевых и соединительно-тканных клеток и беспорядочно переплетающихся набухших гидрофильных соединительно-тканных волокон. Межпозвоночный диск представляет собой систему, в которой происходит активный обмен, и находящуюся в равновесии благодаря взаимодействию осмотического и гидростатического давления. Диск выполняет буферную функцию и чем больше гидрофильность студенистого ядра, чем выше эластичность и тонус. 1.3 Этиология
1. Инфекционная теория.2. Ревматоидная теория.
3. Аутоиммунная теория.
4. Травматическая теория.
5. Аномалии развития позвоночника и статические нарушения.
6. Инволютивная теория.
7. Мышечная теория.
8. Эндокринная и обменная теории.
9. Наследственная теория
1.4 Патогенез Под воздействием эндо- и / или экзо- факторов нарушается микроциркуляция в позвоночном сегменте и как следствие этого — дегенеративные изменения хряща. Процесс всегда начинается с хряща, если нет дистрофического поражения хряща, то нет и остехондроза. В свою очередь измененный хрящ и пульнозное ядро служат антигенными и на них вырабатываются антитела, провоцируюшие аутоиммунное воспаление. Дистрофические изменения хряща приводят к его атрофии, истончению, уменьшению буферных свойств и соответственно увеличению нагрузки на граничащую с ним кость. В результате кость оказывается перегруженной и реагирует функциональной перестройкой, направленные на укрепление самой кости (субхондральный остеосклероз) и на уменьшение нагрузки на единицу опорной поверхности – краевые костные разрастания. Особое клиническое значение имеют костные разрастания в заднем и заднебоковых направлениях. Они свидетельствуют о выпячивании диска в этих направлениях, причем диск всегда выстоит больше, чем остеохондрозные костные разрастания. Патоморфологические стадии остеохондроза
Патогенетические стадии
Патоморфологические изменения
Клиника.
1. Образование трещин во внутренних слоях фиброзного кольца и
Раздражение нервных окончаний во внутренних слоях фиброзного кольца и
Боли в пораженном отделе позвоночника.
пульпозного ядра. Внутридисковое перемещение пульпозного ядра
задней продольной связке.
2. Разрушение фиброзного кольца и ухудшение фиксации позвонков между собой.
Появление патологической подвижности позвоночника ( нестабильность, спондилолистез)
Постоянные боли усиливающиеся при неудобных позах, статической нагрузке.
3. Разрыв фиброзного кольца с грыжевом выпячиванием или без него.
Пролабирование студенистого ядра, чаще происходит в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосуды, спиной мозг.
Выраженная фиксированная деформация пораженного отдела позвоночника. Радикулярные синдромы
4. Распространение дегенеративного процесса на желтые связки, межостистые связки и другие образования позвоночника.
Формирование фиброза в межпозвоночном диске, а так же в других образованьях позвоночника
Различное проявление клинической симптоматики от выраженной неврологии до стойкой ремиссии (неосложненный фиброз диска).
1.5 Клиническая картина
Поясничный остеохондроз (синдром пояснично – крестцового радикулита) стоит на первом месте среди всех синдромов остеохондроза позвоночника. Каждый второй взрослый человек хотя бы раз в течение жизни имеет проявление этого синдрома. Среди больных преобладают мужчины наиболее работоспособного возраста (20 – 40 лет). Как правило, первыми клиническими проявлениями дискогенного пояснично – крестцового радикулита являются боли в поясничной области. Эти боли могут быть резкими, внезапно возникающими (люмбаго), либо возникающими постепенно, длительные, ноющего характера (люмбалгия). В
большинстве случаев люмбаго связаны с острым мышечным перенапряжением. Боли в области поясницы строго локализованы, усиливаясь при физической нагрузке, длительном сохранении вынужденной позы. Иногда из – за болей больной не может повернуться с боку на бок, встать и т.п. кроме болей ограничивается подвижность поясничного отдела позвоночника, появляются нарушения чувствительности и трофические расстройства. Боли по характеру жгучие, колющие, стреляющие, ломящие. Их локализация возможна в поясничной области, в области ягодицы, тазобедренного сустава, задней поверхности бедра (ишиас), голени и стопы. Нередко боли сопровождаются защитными напряжениями мышц поясницы. В ряде случаев возможны двигательные нарушения. Поскольку при поясничном остеохондрозе наиболее часто поражаются сегменты L5 – S1, соответственно атрофируются мышцы, иннервируемые нервами, исходящими из этих сегментов (седалищный нерв и его ветви): ягодичные мышцы, сгибатели голени, стопы, разгибатели стопы и пальцев. При раздражении и компрессии корешков верхних поясничных сегментов спинного мозга возможны поражения бедренного нерва и атрофия четырехглавого разгибателя голени. Вегетативные нарушения выражаются в вазомоторных расстройствах (цианоз, отечность), секреторных (потливость или сухость кожи) и трофических (шелушение кожи, усиленный рост волос и ногтей).
2.1 Задачи реабилитации 1. Обеспечить пространственное освобождение сдавленных нервных корешков 2. Во время постельного режима улучшить дыхание, кровообращение, обмен веществ, сохранить мышечный тонус и препятствовать развитию обширных мышечных атрофий, поддерживать перистальтику кишечника. 3. Уменьшить спазм паравертебральной мускулатуры. 4. Постепенно мобилизовать позвоночник после выхода из острой фазы заболевания. 5. Усилить мускулатуру живота и экстензоры тазобедренного сустава (большую ягодичную мышцу), создать естественный мышечный корсет. 6. Устроить привычки правильной осанки при стоянии, сидении и некоторых видах бытовой деятельности и трудовых процессов во избежание перегрузки позвоночника и для профилактики рецидивов. 7. Устранить возможный функциональный блокаж в некоторых сегментах позвоночника с помощью приемов мануальной терапии, а также направленно тренировать ограниченные движения в отдельных сегментах посредством аутомобилизации. 2.2 Методы диагностики функционального состояния позвоночника Подвижность и функциональное состояние позвоночника можноопределить с помощью некоторых тестов.
Подвижность позвоночника является суммой отдельных движений его анатомических сегментов. На практике оценивают относительную подвижность путем измерения расстояния между общепринятыми, выраженными топографически, костными точками в исходном положении и после выполнения исследуемого максимального движения. Ни с помощью числа градусов, ни в сантиметрах не удается для измерений этого типа определить норму, поскольку здесь возможны довольно большие индивидуальные особенности. Необходимо четко фиксировать методику измерения, чтобы воспроизвести ее при следующем обследовании.
Сравнение исходных и контрольных результатов является важным и позволяет оценить процесс реабилитации. Поясничный отдел позвоночника характеризуется увеличенным объемом движения. После шейного отдела поясничный отдел – наиболее подвижная часть позвоночника. Для измерения применяются данные топографические точки.
1. Движения сгибания и разгибания в сагиттальной плоскости.
Исходное положение свободно стоя. Степень сгибания в этой плоскости определяют остистые отростки первого и пятого поясничных позвонков. При разгибании точками измерения являются мечевидный отросток грудины и лонное сочление.
2. Движение при боковых наклонах во фронтальной плоскости.
Исходное положение сидя. Измеряют расстояние от наиболее высокой точки на вершине гребня подвздошной кости, до расположенного вертикально над ним пункта на последнем ребре. Разница между исходной позицией и максимальным боковым наклоном составляет в нормальных условиях 5-6 см.
3. Вращательные движения в поперечной плоскости.
Чаще всего измеряют расстояние от остистого отростка поясничного позвонка до мечевидного отростка грудины в положении обследуемого сидя со свободно свешенными ногами. После выполнения максимального вращения позвоночника измерение повторяют; различие является мерой подвижности исследуемого отдела. Измерение подвижности позвонка можно выполнять суммарно, объединяя соседние отделы (например, поясничный с грудным) в зависимости от необходимости. При этом нужно точно фиксировать методику исследования, описать ее в документации и последовательно воспроизводить при очередных исследованиях.
Говоря об изучении подвижности позвоночника, необходимо упомянуть два дополнительных измерения. Одним из них является тест
Шобера. С его помощью характеризуется подвижность позвоночника в поясничном отделе в сагиттальной плоскости при наклонах вперед. Определяют центральную точку уровня пояснично – крестцового сустава, т.е. точку на линии, соединяющей остистые отростки позвонков в месте ее пересечения с горизонтальной линией, соединяющей верхние и задние ости подвздошной кости. Верхний пункт измерения располагается на 10 см выше данной точки, нижний – на 5 см ниже. Обследуемый делает наклон вперед при выпрямленных коленях, после чего производят второе измерение. Различие у здоровых лиц составляет в среднем 7 см. Тест «пальцы – пол» служит для характеристики общей возможности выполнения наклона вперед в сагиттальной плоскости. Он относится к позвоночнику, а также к тазобедренным суставам. Обследуемому предлагают выполнить описанное выше движение при выпрямленных ногах. Измеряют расстояние от кончика третьего пальца руки до пола. Повторное измерение, выполненное через определенное время, позволяет сориентироваться в том, не уменьшается ли данное расстояние. Если это действительно так, то значит подвижность позвоночника увеличилась. 2.3 Экстензия позвоночника
Более эффективное расширение межпозвонковых пространств и освобождение придавленных корешков осуществляется за счет экстензии. Считается, что при экстензии происходит некоторое снижение давления, которое облегчает репозицию выпавшей ткани. Существуют разнообразные методы экстензии позвоночника при дисковых грыжах. Положение больного при экстензии может быть вертикальным (в прямом или сидячем положении) или в лежачем положении на спине или на животе на горизонтальной или наклонной плоскости. Следует предпочитать лежачее положение, так как оно предрасполагает к более полной релаксации мускулатуры. Вытяжение может быть осуществлено за счет внешней силы (прямая экстензия) или за счет собственной тяжести больного. Рекомендуется прикреплять приспособления,
с помощью которых осуществляется вытяжение больного при прямой экстензии (пояса, корсета и пр.) к наиболее близким сегментам тела. При экстензии поясничной части позвоночника такое прикрепление наиболее удачно, с одной стороны на грудной клетке, а с другой — на тазе. Таким образом, вытяжение может быть локализовано в желаемом участке. Было бы нецелесообразным, например, при поясничных дисковых грыжах растяжение производить за голову и лодыжки, так как суставы между другими сегментами поддаются легче вытяжению и выдерживают меньше давления – возникают боли и перерастяжение в других суставах, прежде чем достигнута оптимальная экстензия поясничной области. Стол, на котором производят экстензию (прямую или за счет собственной тяжести больного) желательно чтобы состоял из двух частей. К одной прикрепляют таз. А к другой – грудную клетку больного. Таким образом, избегается потеря части силы, которая была бы затрачена на преодоление трения, и больной освобождается от неприятных ощущений при слишком сильном растяжении. При поясничных дисковых грыжах очень хорошие результаты получаются при использовании экстензии по Perl (см. рис), во время которой позвоночник находится в положении кифоза в поясничной области Экстензия по Perl
Продолжительность лечения определяется фазой заболевания и выносливостью больного. При постельном режиме, если экстензию проводят в самой постели больного, она может осуществляться ежедневно и продолжаться часами – непрерывная экстензия. Позднее переходят к сеансам в 10- 15 – 30 минут один или два раза в день.
Наиболее часто применяется пульсирующее вытяжение, кресельное вытяжение и гравитационной вытяжение. Пульсирующее вытяжение действует по принципу медленного усиления и в обратном порядке – медленного снятия нагрузки. Продолжительность вытяжения около 20 минут. Средняя величина силы, с которой вытягивается позвоночник в поясничном отделе, составляет 15 – 20 кг. Пульсирующее вытяжение ведет к увеличению межпозвоночного пространства и к ослаблению мышц, окружающих позвоночник. Такой же эффект дает и кресельное вытяжение. Оно не требует дополнительной силы извне. Как правило, это вытяжение ведет к уменьшению болей и хорошо принимается большинством больных. Такое вытяжение можно применять независимо от возраста, поскольку оно не перегружает систему кровообращения. Длительность вытяжения около 30 минут. Отрицательным моментом кресельного вытяжения является онемение ног из – за нажатия ремня, стабилизирующего голени. При гравитационном вытяжении используют силу тяжести (гравитацию), включаемую туловищем в положении «вниз головой». Следует избегать применения вытяжения за нижние конечности. При такой форме вытяжения обычно раздражается седалищный нерв, а это усиливает боли. Чем больший угол наклона стола, тем большая сила действует вдоль продольной оси туловища. Вытяжение начинают использовать от угла наклона стола 30 градусов в течение 10 минут, постепенно увеличивают наклон до 50 – 60 градусов и выдерживают в течение 30 минут. Вытяжение «головой вниз» можно применять только у больных с состоятельной системой кровообращения, с нормальным артериальным давлением, эластичными кровеносным сосудами. Обычно это люди моложе 45 лет. В ходе вытяжения необходимо постоянно контролировать артериальное давление и пульс. Гравитационное вытяжение, кроме расслабления и увеличения межповоночного пространства, дает возможность одновременно проводить упражнения.
Нельзя заранее предвидеть, какое вытяжение придется применить у данного больного. Из перечисленных способов необходимо выбрать тот, который уменьшает или снимает боль и наилучшим образом увеличивает двигательные возможности больного. Ни в коем случае нельзя форсировать вид вытяжения, увеличивающий боль и ухудшающий самочувствие. После 2 – 3 неудачных попыток от него нужно отказаться и попробовать другой вид (Костевич Е., 1986). Примеры упражнений во время вытяжения «головой вниз»: Упражнение 1. исходное положение: ноги согнуты в тазобедренных и коленных суставах, руки расположены вдоль туловища. Боковые наклоны туловища с поднятой головой и плечами. Во время этого упражнения интенсивно работают мышцы брюшной стенки и четырехглавая мышцы бедра при одновременном выпрямлении лордоза и вытяжении позвоночника. Упражнение 2. Исходное положение: ноги согнуты в тазобедренном и коленном суставах, в руках тросик, закрепленный на арматуре над столом. Переход из положения лежа в положение сидя с помощью тросика. Это упражнение больной выполняет в тех случаях. Когда самостоятельный переход в положение полусидя невозможен из – за нарастания боли или чрезмерно расслабленных мышц брюшной стенки, не способных совершить отрыв туловища от плоскости стола. Упражнение 3. Исходное положение: ноги согнуты в тазобедренных и коленных суставах, руки вытянуты вдоль туловища. Попеременное подтягивание коленей к подбородку с одновременным отрывом головы от стола.
Упражнение 4. Исходное положение: ноги согнуты в тазобедренных и коленных суставах, руки расположены вдоль туловища. Подтягивание коленей к подбородку с одновременным подниманием головы. При этом упражнении во время движения подтягивания коленей к подбородку (движение совершается в соответствии с силой тяжести) происходит
кифотизация позвоночника в поясничном отделе и вследствие этого дальнейшее вытяжение мышц спины в этом отделе. Одновременно во время подтягивания головы к грудной клетке (движение совершается против силы тяжести) работают прямые мышцы живота. Упражнение 5. Исходное положение: ноги согнуты в тазобедренных и коленных суставах, стабилизация стол, руки опущены вниз и несколько в стороны, в руках гантели. Подъем туловища до угла 45 градусов. Удерживание изометрического напряжения мышц брюшной стенки в течение 20 секунд. В отношении методики проведения экстензии очень важно соблюдать постепенное, нерезкое увеличение силы вытяжения, причем максимума при отдельной процедуре нужно достигнуть в продолжении 2 – 3 минут. Это позволяет избежать сокращения паравертебральной мускулатуры как защитной реакции на боль. Курс экстензионной терапии продолжается чаще всего 20 – 25 дней при условиях хорошей переносимости. Считается, что экстензию нужно прекратить, если не дает результаты до 7 – 8 процедуры. Экстензия в водной среде совершаемая из вертикального положения или полулежачего, также является эффективной при поясничных дисковых грыжах (Гечев, 1960). Противопоказаниями для экстензии считаются тяжелые заболевания сердечно – сосудистой системы (выраженный венечный склероз, гипертоническая болезнь 2 и 3 степени и др.), беременность, ревматоидный артрит в позднейшей фазе, старческий остеопороз, пожилой возраст и слабость больных, подозрение на воспалительный процесс в спинном мозгу или на злокачественные образования в этой области. 2.4 Комплекс упражнений ЛФК, применяемы при поясничном остеохондрозе
В стадиях неполной и полной ремиссии больному назначают щадяще – тренировочный режим. Занятия состоят из разнообразных общеукрепляющих
и специальных упражнений. Нежелательны резкие подскоки, резкие наклоны туловища, подъем тяжестей. Широко применяются висы, полувисы; для укрепления мышц спины, живота, конечностей применяются различные силовые тренажеры. УПРАЖНЕНИЕ 1 Исходное положение (И.П.): лежа на спине, руки на голове. ВЫПОЛНЕНИЕ: На раз: руки вверх, потянуть носки на себя. На два: вернуться в И.П. Упражнение выполнять 30 раз. УПРАЖНЕНИЕ 2 И.П.: лежа на спине, руки вверху. ВЫПОЛНЕНИЕ: На раз: хват правой рукой за запястье левой руки, вытягивая себя правой рукой за левую — наклон туловища вправо. На два: вернуться в И, П. На три: хват левой рукой за запястье правой руки, вытягивая себя левой рукой за правую — наклон туловища влево. На четыре: вернуться в И, П. Упражнение выполнять 30 раз. УПРАЖНЕНИЕ 3 Исходное положение (И.П.): лежа на спине, руки вверху. ВЫПОЛНЕНИЕ: На раз: хват левой рукой за запястье правой руки, повернуть стопы в правую сторону, вытягивая себя левой рукой за правую наклон туловища в левую сторону. На два: вернуться в И.П. На три: хват правой рукой за запястье левой руки, повернуть стопы в левую сторону, вытягивая себя правой рукой за левую наклон туловища в
правую сторону.
На два: вернуться в И.П. Упражнение выполнять 15 — 20 раз. УПРАЖНЕНИЕ 4 И.П.: лежа на спине, ноги согнуты в коленных суставах, руки вверху. ВЫПОЛНЕНИЕ: На раз: хват левой рукой за запястье правой руки, опустить колени в правую сторону, руки тянуться в левую сторону. На два: вернуться в И, П. На три: опустить колени в левую сторону, руки тянуться в правую сторону. На четыре: вернуться в И, П. Упражнение выполнять 30 раз. Во втором периоде продолжительность занятия доводится до 30 — 40 минут. Желательно выполнение данного комплекса 2 — 3 раза в день. Так как пациент в данное время, почти не способен заниматься производительным трудом. УПРАЖНЕНИЕ 5 И.П.: лежа на спине, руки вверху. ВЫПОЛНЕНИЕ: На раз: согнуть ноги, обхватить колени руками. На два: вернуться в И, П. Упражнение выполнять 30 раз. УПРАЖНЕНИЕ 6 И.П.: лежа на спине, руки вверху, ноги врозь. ВЫПОЛНЕНИЕ: На раз: напрячь мышцы конечностей, так чтобы создавалось впечатление, что исполнителя растягивают за руки и ноги противоположных направлениях, держать 3 — 5 сек. На два: медленно расслабляясь вернуться в И, П.
Упражнение выполнять 5 — 7 раз. УПРАЖНЕНИЕ 7 И.П.: лежа на спине согнуть руки в локтевых суставах, опора на предплечья, ноги согнуты в коленных суставах, опора на стопы. ВЫПОЛНЕНИЕ: На раз: оторвать таз от пола, держать 10-15 сек. На два: вернуться в И, П. Упражнение выполнять 5 — 7 раз. УПРАЖНЕНИЕ 8 И.П.: лежа на животе, руки на пояснице на гребнях подвздошных костей. ВЫПОЛНЕНИЕ: Самовытяжение, т.е., опираясь руками в гребни подвздошных костей стараемся вытянуться. Должно создаваться впечатление, что вас растягивают в разные стороны за ноги и за туловище. Упражнение выполнять 8 — 10 раз. УПРАЖНЕНИЕ 9 И.П.: лежа на животе, руки под подбородком. ВЫПОЛНЕНИЕ: На раз: согнуть правую ногу по пластунски. На два: выпрямить. Тоже самое выполнить с другой ногой. Упражнение повторить 15 — 20 раз. УПРАЖНЕНИЕ 10 И.П.: лежа на животе, руки под подбородком. ВЫПОЛНЕНИЕ: На раз: приподнять прямую ногу. На два: приподнять вторую ногу, соединить ноги. На три: вернуться в И, П. Выполнять 5-7 раз по 10-15 сек. УПРАЖНЕНИЕ 11
И.П.: лежа на животе, руки вверху, ноги врозь. ВЫПОЛНЕНИЕ: На раз: напрячь мышцы конечностей, так чтобы создавалось впечатление, что исполнителя растягивают за руки и ноги противоположных направлениях, держать 3 — 5 сек. На два: медленно расслабляясь вернуться в И, П. Упражнение выполнять 5 — 7 раз. УПРАЖНЕНИЕ 12 И.П.: лежа на животе, руки в стороны. ВЫПОЛНЕНИЕ: На раз: оторвать прямые ноги от ковра на 10-15 см. На два: вернуться в И, П. Выполнять 5-7 раз по 10-15 сек. УПРАЖНЕНИЕ 13 И.П.: упор стоя на коленях. ВЫПОЛНЕНИЕ: На раз: переставляя руки вперед — потянуться, движение напоминает потягивания кошки, ноги не отрываются от ковра. На два: переставляя руки вернуться в И, П. Самовытяжение повторить 20 — 25 раз. УПРАЖНЕНИЕ 14 И.П.: лежа на животе, руки за спиной в замок. ВЫПОЛНЕНИЕ: На раз: приподнять голову и туловище вверх, сохранять данное положение 10 — 15 сек. На два: вернуться в И, П. Выполнять 5-7 раз по 10-15 сек. УПРАЖНЕНИЕ 15 И.П.: лежа на спине, ноги прямые. ВЫПОЛНЕНИЕ:
На раз: приподнять ноги от ковра на 10-15 см. На два: скрестное движение ногами. На три: вернуться в И, П. Упражнение повторить 5-8 раз по 15 — 25 движений. Не рекомендуем поднимать ноги выше угла 45 градусов, чтобы не уменьшить поясничный лордоз. УПРАЖНЕНИЕ 16 И.П.: упор стоя на коленях. ВЫПОЛНЕНИЕ: На раз: переставляя руки к ногам — выгнуть спину, стараясь головой достать коленей (напоминает выгибание спины животных), руки не отрываются от ковра. На два: вернуться в И, П. Упражнение повторить 20 — 25 раз. УПРАЖНЕНИЕ 17 И.П.: стоя на коленях лицом к гимнастической стенке, руки на перекладине. ВЫПОЛНЕНИЕ: На раз: не отрывая рук от перекладины, потягиваясь, сесть на пятки. На два: потянуться. На три: вернуться в И, П. Переместить руки на перекладину расположенную ниже предыдущей, повторить упражнение. Повторить 25 — 30 раз, постоянно перемещая руки с более высокой на нижнюю перекладину, и затем с низкой на перекладины расположенные выше. При отсутствии гимнастической стенки можно использовать одну из сторон дверной коробки или веревку охватывающую письменный стол.
В данном комплексе предлагаются специализированные физические упражнения, имеющие направленность, как на лечение, так и на
профилактику остеохондроза поясничного отдела. Предлагаемые физические задания сопровождаются положительными эмоциями, отвлекают больных от «ухода в болезнь», что в свою очередь, способствует снижению мышечного тонуса и выполнению движений в большем объеме. 2.5 Аппликации с бишофитом Бишофит — продукт кристаллизации солей из вод древнего Пермского моря и состоит из хлормагниевой соли, большого количества брома, йода, калия, кальция и более 20 микроэлементов. Водный раствор его прозрачный и бесцветный (или сле
www.ronl.ru
Лечение грыжи поясничного отдела занимает много времени, ведь подобное новообразование невозможно быстро удалить консервативными методами. Оперативное вмешательство рекомендуется только в тяжелых случаях, которые сопровождаются резким ухудшением общего состояния. Чем раньше больной обратится за профессиональной помощью, тем легче ему будет справиться с данным патологическим новообразованием.
Первым и основным признаком грыжи поясничного отдела является боль (люмбалгия). Именно это начинает тревожить больного все чаще. На начальных стадиях могут проявляться незначительные болезненные ощущения, которые можно списать на усталость. В дальнейшем люмбалгия начинает прогрессировать, распространяясь по месту локализации нервного отростка. Поэтому боль начинает отдавать в ягодицу, бедро, ступни и пр.
Достаточно часто определить наличие данного заболевания можно по выпячиванию, болезненном при пальпации. В некоторых случаях для определения диагноза потребуется прохождение компьютерной томографии, МРТ или УЗИ. После постановки точного диагноза врач назначает медикаментозное лечение и дополнительную восстановительную терапию (физические упражнения, массажи, физиотерапия, санаторное пребывание и пр.). (См. также: операция по удалению межпозвоночной грыжи поясничного отдела).

Болевой синдром возникает из-за ущемления нервного корешка, который перестает получать и снабжать близлежащие сегменты необходимыми питательными веществами. В пораженном участке возникает воспаление, которое специалисты убирают назначением НПВС. Препараты этой группы обладают и обезболивающим эффектом, но если его недостаточно для купирования люмбалгии, то дополнительно выписываются анальгетики и миорелаксанты.
Существует несколько способов доставки лекарственных компонентов к месту локализации воспаления. Наружные мази позволяют распределить действующие вещества исключительно на месте воспаления, а если подобрать препарат с правильной основой, то он не будет распространяться кровеносной системой к другим органам. Таблетированные формы не всегда могут дойти до места дислокации проблемы из-за ограниченности кровоснабжения в пораженном фрагменте. Ампульные формы используются в качестве экстренного купирования болевого синдрома.
Не менее важно применение в лечении хондропротекторов, которые обеспечивают восстановление хрящевой ткани и помогают активировать амортизирующее функции. Сильная люмбалгия с фиксацией положения тела под определенным наклоном требует более радикальных мер обезболивания, в таких случаях используют новокаиновую блокаду, которая может действовать до трех недель.
Физкультура при грыже поясничного отдела позвоночника предусматривает выполнение целого комплекса упражнений. Каждый пункт пересматривается и утверждается врачом, который учитывает клиническую картину заболевания, сопутствующие болезни, стадию развития и размер новообразования, возраст пациента, физическое состояние и пр. Помимо этого, необходимо акцентировать внимание именно на поврежденных сегментах позвоночника и найти мышцы, суставы, физическое состояние которых необходимо откорректировать.

Специфика заболевания дает свои ограничения к этому методу реабилитации:
Реабилитолог должен следить за выполнением каждого движения, ведь только после окончания профессиональной корректировки тело запоминает, каких правил необходимо придерживаться. Не нужно перенапрягаться или пытаться сделать задание с максимальным размахом, это может навредить и привести к защемлению нервных окончаний. Увеличение амплитуд и размахов происходит постепенно, по мере того, как выравнивается позвоночник.
Перед выполнением подготовленного специалистом комплекса необходимо провести простую разминку. В лежачем положении следует осторожно натягивать носочки в сторону, а голову максимально притянуть к груди. Проследить за правильностью выполнения нетрудно – нижняя часть стопы не должна отрываться от пола. Следующим действием будет наклон стоп под углом в 90 градусов, ноги расставляются на 40 см. Далее необходимо согнуть колени и опустить их внутрь к полу. Движение должно приближать коленные суставы к полу. (См. также: иглоукалывание при грыже поясничного отдела позвоночника).
Основной комплекс, корректирующий осанку и мышцы спины:
| Исходное положение | Методика выполнения |
| На полу, лицом вверх с вытянутыми по швам руками и немного согнутыми ногами. | Процесс заключается в напряжении мышц живота. Дышать следует равномерно и глубоко. Следить за степенью напряжения пресса можно при помощи ладоней. Количество повторов – 20 раз. |
| Разместиться спиной на полу, выровнять ноги и положить руки по швам. | Движения сходны с качанием пресса, но подразумевает поднятие верхнего сегмента туловища насколько это возможно. Зафиксироваться в подвешенном состоянии нужно на 8 секунд, далее вернуться в исходное положение. Повторять не меньше 10 раз, при этом стараться не перемещать нагрузку на шею, а поднимать именно корпус. |
| Сесть на стул, облокотившись на спинку и закрепив кисти на свободных боковых частях сиденья. | Делаются медленные и плавные наклоны в стороны. Важно полностью исключить резкие движения. Выполнять по 5-7 наклонов в каждую сторону. |
| Повернуться лицом к полу. Руки вытянуть вперед, ступни соединить в пятках. | Необходимо одновременно поднимать нижнее и верхние конечности и тянуться вверх. Сразу такое упражнение будет иметь маленькую амплитуду изгиба позвоночника, но по мере улучшения осанки она будет увеличиваться. Фиксироваться в активном положении нужно до усталости. Количество повторов – 5 раз. |
Улучшают кровообращение и укрепляют мышцы упражнения с фиксацией головы в лежачем положении. Их можно выполнять лежа на боку, спине или животе. Главное – не отрывать корпус и ноги. Фиксироваться в таком состоянии нужно не больше 7 секунд. Физкультура при межпозвоночной грыже поясничного отдела должна включать задания, помогающие восстановить и укрепить связки:
Физические упражнения могут выполняться не только для лечения патологического новообразования, но и в качестве профилактики рецидивов. Больному необходимо привыкнуть к регулярным тренировкам, тогда позвоночник и мышечный корсет всегда будут правильно распределять нагрузку, а поясничный отдел перестанет испытывать загруженность и дискомфорт. Только таким образом можно прекратить развитие грыжи и избежать хирургического вмешательства. Новообразование, если не будет провоцирующих факторов, со временем уменьшается и усыхает, что полностью исключает повторное проявление люмбалгии.
mypozvonok.ru
Реферат
по дисциплине:
«Физическая культура»
по теме:
«Лечебная физическая культура при межпозвоночной грыже»
Виды межпозвоночной грыжи 7
Стадии формирования межпозвоночной грыжи 7
Симптомы грыжи межпозвоночного диска 8
Причины межпозвоночной грыжи 9
Лечение межпозвоночной грыжи 9
Комплексы упражнений при грыже диска 10
Профилактика боли в спине 14
Список используемых материалов 15 Введение
Физическая активность — одно из важных условий жизни и развития человека. Ее следует рассматривать как биологический раздражитель, стимулирующий процессы роста, развития и формирования организма.
Физическая активность зависит от функциональных возможностей пациента, его возраста, пола и здоровья.
Физические упражнения (тренировка) приводят к развитию функциональной адаптации. Физическая активность с учетом социально-бытовых условий, экологии и других факторов изменяет реактивность, приспособляемость организма.
Профилактический и лечебный эффект при дозированной тренировке возможен при соблюдении ряда принципов: систематичности, регулярности, длительности, дозировании нагрузок, индивидуализации.
В зависимости от состояния здоровья пациент использует "различные средства физической культуры и спорта, а при отклонениях в состоянии здоровья — лечебную физкультуру (ЛФК). ЛФК в данном случае является методом функциональной терапии.
2
Лечебная физкультура (ЛФК) — метод, использующий средства физической культуры с лечебно-профилактической целью для более быстрого и полноценного восстановления здоровья и предупреждения осложнений заболевания. ЛФК обычно используется в сочетании с другими терапевтическими средствами на фоне регламентированного режима и в соответствии с терапевтическими задачами.
На отдельных этапах курса лечения ЛФК способствует предупреждению осложнений, вызываемых длительным покоем; ускорению ликвидации анатомических и функциональных нарушений; сохранению, восстановлению или созданию новых условий для функциональной адаптации организма больного к физическим нагрузкам.
Действующим фактором ЛФК являются физические упражнения, то есть движения, специально организованные (гимнастические, спортивно-прикладные, игровые) и применяемые в качестве неспецифического раздражителя с целью лечения и реабилитации больного. Физические упражнения способствуют восстановлению не только физических, но и психических сил.
Особенностью метода ЛФК является также его естественно-биологическое содержание, так как в лечебных целях используется одна из основных функций, присущая всякому живому организму, — функция движения. Последняя представляет собой биологический раздражитель, стимулирующий процессы роста, Развития и формирования организма. Любой комплекс лечебной физкультуры включает больного в активное участие в лечебном процессе — в противоположность другим лечебным методам, когда больной обычно пассивен и лечебные процедуры выполняет медицинский персонал (например, физиотерапевт).
ЛФК является также методом функциональной терапии. Физические упражнения, стимулируя функциональную деятельность всех основных систем
3
организма, в итоге приводят к развитию функциональной адаптации больного. Но одновременно необходимо помнить о единстве функционального и морфологического и не ограничивать терапевтическую роль ЛФК рамками функциональных влияний. ЛФК надо считать методом патогенетической
терапии. Физические упражнения, влияя на реактивность больного, изменяют как общую реакцию, так и местное ее проявление. Тренировку больного следует рассматривать как процесс систематического и дозированного применения физических упражнений с целью общего оздоровления организма, улучшения функции того или другого органа, нарушенной болезненным процессом, развития, образования и закрепления моторных (двигательных) навыков и волевых качеств.
Для большинства больных характерно снижение жизненного тонуса. Оно неизбежно в условиях постельного режима из-за уменьшения двигательной активности. При этом резко сокращается поток проприоцептивных раздражителей, что ведет к снижению лабильности нервной системы на всех ее уровнях, интенсивности протекания вегетативных процессов и тонуса мускулатуры. При длительном постельном режиме, особенно в сочетании с иммобилизацией, происходит извращение нервно-соматических и вегетативных реакций.
Физические упражнения действуют тонизирующе, стимулируя моторно-висцеральные рефлексы, они способствуют ускорению процессов метаболизма в тканях, активизации гуморальных процессов. При соответствующем подборе упражнений можно избирательно воздействовать на моторно-сосудистые, моторно-кардиальные, моторно-пульмональные, моторно-желудочно-кишечные и другие рефлексы, что позволяет повышать преимущественно тонус тех систем и органов, у которых он снижен.
Физические упражнения способствуют нормализации кислотно-щелочного равновесия, сосудистого тонуса, гомеостаза, метаболизма травмированных тканей, а также сна. Они содействуют мобилизации защитных сил организма больного и репаративной регенерации поврежденных тканей.
4
Применение физических упражнений больными — основное средство активного вмешательства в процесс формирования компенсаций.
Самопроизвольная компенсация формируется в виде исправления дыхательной функции оперированных больных с помощью дыхательных упражнений, удлинения выдоха, диафрагмального дыхания и др.
Формирование компенсаций нарушенных вегетативных функций. Применение физических упражнений в данном случае основано на том, что нет ни одной вегетативной функции, которая по механизму моторно-висцеральных рефлексов не подчинялась бы в той или иной мере влиянию со стороны мышечно-суставного аппарата.
5
Эластичные межпозвонковые хрящи, или диски, служат амортизационными прокладками между позвонками, а также обеспечивают подвижность позвоночного столба.
В дисках нет ни нервов, ни кровеносных сосудов. Тем не менее выпадение межпозвоночного диска может быть причиной острой боли.
Выпадение межпозвоночного диска - заболевание, требующее квалифицированной медицинской помощи. Правильное выполнение упражнений, не заменяя лечение у врача, может отчасти помочь при выпадении диска.
Внимание: при обострении заболевания следует избегать наклонов вперед, так.как они усиливают давление на затронутый нерв.
Наиболее известной и широко распространенной причиной болей в спине является грыжа межпозвоночного диска.
Межпозвоночная грыжа - это одно из самых сложных заболеваний позвоночника, при котором происходит смещение деформированного межпозвоночного диска и выход части поврежденного диска за пределы своих границ.
Разорванный диск сдавливает или раздражает нервные корешки и вызывает местную воспалительную реакцию.
Интенсивность боли и степень функциональных нарушений в данном случае прямо пропорциональны интенсивности сдавливания.
В некоторых случаях незначительное выпячивание диска приводит к сильному сдавливанию нерва и требует хирургического вмешательства (удаления диска).
В то же время, выпадение диска может и не давить на нервный корешок и, следовательно, необходимости в операции нет.
Наиболее уязвимая область - нижний поясничный отдел позвоночника, хотя встречаются грыжи и в шейном отделе.
6
Главная опасность межпозвоночной грыжи заключается в возможности сужения позвоночного канала, в результате чего происходит длительное и сильное сдавливание нервных корешков и оболочки спинного мозга. Это, в свою очередь, вызывает воспаление и отёк окружающих тканей. В начале появляется быстрое утомление и чувство дискомфорта, а затем человек начинает чувствовать сильную боль в области возникновения межпозвоночной грыжи и в месте прохождения нервных окончаний через данный участок позвоночника.
Различают:
1.Выпячивание диска - когда происходит частичный разрыв волокон внешнего плотного кольца.
2.Грыжу диска - когда происходит разрыв большей части кольца.
3.Выпадение диска - когда внешнее кольцо разрывается и внутреннее желеобразное содержимое диска изливается наружу.
Виды межпозвоночной грыжи:
По размеру различают:
• Пролабирование - грыжа выпячивается на 2-3 мм
• Протрузия - выпячивание грыжи от 4-5 до 15 мм
• Экструзия - выпадение ядра межпозвоночного диска за границу (свисание в виде капли).
По расположению межпозвоночные грыжи бывают:
• заднебоковая
• переднебоковая
• боковая
• срединная
• комбинированная.
Стадии формирования межпозвоночной грыжи:
Протрузия диска - 1 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение внутренних волокон фиброзного кольца без разрыва внешней оболочки, которая удерживает студенистое ядро в своих границах, образуют подвижный фрагмент.
7
Энтрузия (выход) - 2 стадия формирования грыжи межпозвоночного диска, во время которой происходит повреждение и внутренних и наружных волокон
фиброзного кольца диска в сочетании с выходом пульпозного ядра за пределы фиброзного кольца в полость спинномозгового канала. На этом этапе принято считать, что процесс формирования межпозвоночной грыжи закончен.
В случае прерывания связи основной части пульпозного ядра с вышедшим фрагментом происходит секвестрация (фрагментирование), вышедшей в спинномозговой канал части пульпозного ядра. В дальнейшем, возможно, частичное рассасывание с рубцеванием ткани в месте разрыва фиброзного кольца.
Симптомы грыжи межпозвоночного диска
Основной жалобой является боль. Выпячивание дисков (протрузия) с их дальнейшим выпадением в просвет позвоночного канала (грыжа межпозвоночного диска) чаще всего приводят к компрессии нервных корешков, вызывая боли по ходу сдавливаемого нерва.
Поэтому боли могут «отдавать» в ногу, руку, затылок, шею, межрёберные промежутки (в зависимости от сдавливаемого нерва) с ослаблением силы мышц, а также мышечными болями в участках их иннервации и нарушением чувствительности.
Чаще всего при этом от сдавливания страдают седалищные нервы в виду их анатомического местоположения.
Часто боли возникают в юношеском возрасте после умеренных физических нагрузок, неудобного положения на рабочем месте или в постели. Болезнь может возникать при наклоне с одновременным поворотом в сторону, нередко в сочетании с «неправильным» поднятием тяжестей. Затем в течение суток появляются боль и слабость в одной из ног. При движениях, кашле, чихании или натуживании боли в спине и ноге усиливаются и часто становятся настолько сильными, что больной нуждается в постельном режиме.
turboreferat.ru