Главная »
Реферат »
Реферат на тему первичная хирургическая обработка ран
Хирургическая обработка раны. Реферат на тему первичная хирургическая обработка ран
ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАНЫ - Med24info.com
* а) Определение, этапы ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАНЫ — это первая хирургическая операция, выполняемая пациенту с раной с соблюдением асептических условий, при обезболивании и заключающаяся в последовательном выполнении следующих этапов: - Рассечение раны.
- Ревизия раневого канала.
- Иссечение краев, стенок и дна раны.
- Гемостаз.
- Восстановление целостности поврежденных органов и структур
- Наложение швов на рану с оставлением дренажей (по показаниям).
Таким образом благодаря ПХО случайная инфицированная рана становится резаной и асептической, что создает возможность ее быстрого заживления первичным натяжением. 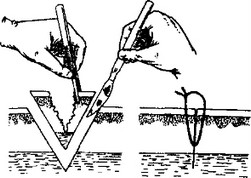 Рассечение раны необходимо для полной под контролем глаза ревизии зоны распространения раневого канала и характера по- вреждения.
Рассечение раны необходимо для полной под контролем глаза ревизии зоны распространения раневого канала и характера по- вреждения. 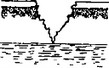 Иссечение краев, стенок и дна раны производится для удаления некротизированных тканей, инородных тел, а также всей раневой поверхности, инфицированной при ранении. После выполнения этого этапа рана становится резаной и стерильной. Дальнейшие манипуляции следует проводить только после смены инструментов и обработки или смены перчаток. Обычно рекомендуется иссекать края, стенки и дно раны единым блоком примерно на 0,5-2,0 см (рис. 4.3). При этом необходимо учитывать локализацию раны, ее глубину и вид поврежденных тканей. При загрязненных, размозженных ранах, ранах на нижних конечностях иссечение должно быть достаточно широким. При ранах на лице удаляются лишь некротизированные ткани, а при резаной ране иссечение краев и вовсе не производится. Нельзя иссекать жизнеспособные стенки и дно раны, если они представлены тканями внутренних органов (мозг, сердце, кишечник и др.). После иссечения осуществляется тщательный гемостаз для профилактики гематомы и возможных инфекционных осложнений. Восстановительный этап (шов нервов, сухожилий, сосудов, соединение костей и др.) желательно выполнять сразу при ПХО, если это позволяет квалификация хирурга. Если нет — можно в последующем выполнить повторную операцию с отсроченным швом сухожилия или нерва, произвести отсроченный остеосинтез. Восстановительные мероприятия в полном объеме не следует выполнять при ПХО в военное время. Ушивание раны является завершающим этапом ПХО. Возможны следующие варианты завершения этой операции.
Иссечение краев, стенок и дна раны производится для удаления некротизированных тканей, инородных тел, а также всей раневой поверхности, инфицированной при ранении. После выполнения этого этапа рана становится резаной и стерильной. Дальнейшие манипуляции следует проводить только после смены инструментов и обработки или смены перчаток. Обычно рекомендуется иссекать края, стенки и дно раны единым блоком примерно на 0,5-2,0 см (рис. 4.3). При этом необходимо учитывать локализацию раны, ее глубину и вид поврежденных тканей. При загрязненных, размозженных ранах, ранах на нижних конечностях иссечение должно быть достаточно широким. При ранах на лице удаляются лишь некротизированные ткани, а при резаной ране иссечение краев и вовсе не производится. Нельзя иссекать жизнеспособные стенки и дно раны, если они представлены тканями внутренних органов (мозг, сердце, кишечник и др.). После иссечения осуществляется тщательный гемостаз для профилактики гематомы и возможных инфекционных осложнений. Восстановительный этап (шов нервов, сухожилий, сосудов, соединение костей и др.) желательно выполнять сразу при ПХО, если это позволяет квалификация хирурга. Если нет — можно в последующем выполнить повторную операцию с отсроченным швом сухожилия или нерва, произвести отсроченный остеосинтез. Восстановительные мероприятия в полном объеме не следует выполнять при ПХО в военное время. Ушивание раны является завершающим этапом ПХО. Возможны следующие варианты завершения этой операции. - Послойное ушивание раны наглухо
Производится при небольших ранах с малой зоной повреждения (резаные, колотые и пр.), малозагрязненных ранах, при локализации ран на лице, шее, туловище или верхних конечностях при малом сроке с момента повреждения.- Ушивание раны с оставлением дренажа (дренажей)
Выполняют в тех случаях, когда либо есть риск развития инфекции, но он очень невелик, либо рана локализуется на стопе или голени, либо велика зона повреждения, либо ПХО выполняется через 6-12 часов от момента повреждения, либо у больного есть сопутствующая патология, неблагоприятно влияющая на раневой процесс, и т. д. - Рану не зашивают
Так поступают при высоком риске инфекционных осложнений: - поздняя ПХО,
- обильное загрязнение раны землей,
- массивное повреждение тканей (размозженная, ушибленная рана),
- сопутствующие заболевания (анемия, иммунодефицит, сахарный диабет),
- локализация на стопе или голени,
- пожилой возраст пациента.
Не следует зашивать огнестрельные раны, а также любые раны при оказании помощи в военное время. Ушивание раны наглухо при наличии неблагоприятных факторов является совершенно неоправданным риском и явной тактической ошибкой хирурга! б) Основные виды Чем раньше от момента повреждения выполнена ПХО раны, тем ниже риск инфекционных осложнений. В зависимости от давности раны применяются три вида ПХО: ранняя, отсроченная и поздняя. Ранняя ПХО производится в срок до 24 часов с момента нанесения раны, включает все основные этапы и обычно заканчивается наложением первичных швов. При обширном повреждении подкожной клетчатки, невозможности полностью остановить капиллярное кровотечение в ране оставляется дренаж на 1-2 суток. В дальнейшем проводится лечение как при «чистой» послеоперационной ране. Отсроченная ПХО выполняется с 24 до 48 часов после нанесения раны. В этот период развиваются явления воспаления, появляется отек, экссудат. Отличием от ранней ПХО является осуществление операции на фоне введения антибиотиков и завершение вмешательства оставлением раны открытой (не ушитой) с последующим наложением первично- отсроченных швов. Поздняя ПХО производится позже 48 часов, когда воспаление близко к максимальному и начинается развитие инфекционного процесса. Даже после ПХО вероятность нагноения остается большой. В этой ситуации необходимо оставить рану открытой (не ушивать) и провести курс антибиотикотерапии. Возможно наложение ранних вторичных швов на 7-20 сутки, когда рана полностью покроется грануляциями и приобретет относительную резистентность к развитию инфекции.в) Показания
Показанием к выполнению ПХО раны служит наличие любой глубокой случайной раны в течение до 48-72 часов с момента нанесения.
ПХО не подлежат следующие виды ран:
- поверхностные раны, царапины и ссадины,
- небольшие раны с расхождением краев менее 1 см,
- множественные мелкие раны без повреждения глубжерасполо- женных тканей (дробовое ранение, например),
- колотые раны без повреждения внутренних органов, сосудов и нервов,
- в некоторых случаях сквозные пулевые ранения мягких тканей.
г) Противопоказания Существует всего два противопоказания к выполнению ПХО раны: - Признаки развития в ране гнойного процесса.
- Критическое состояние пациента (терминальное состояние, шок
- степени).
- ВИДЫ ШВОВ
Длительное существование раны не способствует скорейшему функционально выгодному заживлению. Особенно это сказывается при обширных повреждениях, когда имеют место значительные потери через раневую поверхность жидкости, белков, электролитов и велик р*гск нагноения. Кроме того, выполнение раны грануляциями и закрытие ее эпителием происходят довольно длительно. Поэтому следует стремиться как можно раньше свести края раны при помощи различных видов швов. Преимущества наложения швов: - ускорение заживления,
- снижение потерь через раневую поверхность,
- снижение вероятности повторного нагноения раны,
- повышение функционального и косметического эффекта,
- облегчение обработки раны.
Выделяют первичные и вторичные швы. а) Первичные швы Первичные швы накладывают на рану до начала развития грануляций, при этом рана заживает первичным натяжением. Наиболее часто первичные швы накладывают сразу после завершения операции или ПХО раны при отсутствии высокого риска развития гнойных осложнений. Первичные швы нецелесообразно применять при поздней ПХО, ПХО в военное время, ПХО огнестрельной раны. Снятие швов осуществляется после образования плотной соединительнотканной спайки и эпителизации в определенные сроки.Первично-отсроченные швы также накладывают на рану до развития грануляционной ткани (рана заживает по типу первичного натяжения). Их применяют в тех случаях, когда имеется определенный риск развития инфекции.
Техника: рану после операции (ПХО) не зашивают, контролируют воспалительный процесс и при его стихании на 1-5 сутки накладывают первично-отсроченные швы.
Разновидностью первично-отсроченных швов являются провизорные: по окончании операции накладывают швы, но нити не завязывают, края раны таким образом не сводятся. Нити завязывают на 1-5 сутки при стихании воспалительного процесса. Отличие от обычных первично-отсроченных швов в том, что здесь нет необходимости повторного обезболивания и прошивания краев раны.
б) Вторичные швы
Вторичные швы накладывают на гранулирующие раны, заживающие вторичным натяжением. Смысл применения вторичных швов — уменьшение (или устранение) раневой полости. Снижение объема раневого дефекта ведет к уменьшению количества грануляций, необходимых для его заполнения. В результате сокращаются сроки заживления, а содержание соединительной ткани в зажившей ране, по сравнению с ранами, которые велись открытым способом, гораздо меньше. Это выгодно отражается на внешнем виде и функциональных особенностях рубца, на его размерах, прочности и эластичности. Сближение краев раны уменьшает потенциальные входные ворота для инфекции.
Показанием к наложению вторичных швов является гранулирующая рана после ликвидации воспалительного процесса, без гнойных затеков и гнойного отделяемого, без участков некротизированных тканей. Для объективизации стихания воспаления можно использовать посев раневого отделяемого — при отсутствии роста патологической микрофлоры можно накладывать вторичные швы.
Выделяют ранние вторичные швы (наложение их производят на 6- 21 сутки) и поздние вторичные швы (наложение производят после 21 суток). Принципиальное различие между ними в том, что к 3 неделям после операции в краях раны образуется рубцовая ткань, препятствующая как сближению краев, так и процессу их срастания. Поэтому при наложении ранних вторичных швов (до рубцевания краев) достаточно просто прошить края раны и свести их, завязывая нити. При наложении поздних вторичных швов необходимо в асептических условиях иссечь рубцовые края раны («освежить края»), а уже после этого наложить швы и завязать нити.
Для ускорения заживления гранулирующей раны кроме наложения швов можно использовать стягивание краев раны полосками лейкопластыря. Метод не настолько полно и надежно ликвидирует раневую полость, но зато его можно использовать еще до абсолютно полного стихания воспаления. Стягивание краев раны лейкопластырем широко применяется для ускорения заживления гнойных ран.
www.med24info.com
Хирургическая обработка раны - Хирургия
Хирургическая обработка раны может быть первичной или вторичной.
Цель первичной хирургической обработки раны — предупредить развитие нагноения, создать благоприятные условия для заживления раны и восстановления функции поврежденной части тела в кратчайшие сроки.
Вторичную хирургическую обработку раны выполняют с целью лечения инфекционных осложнений, развившихся в ней.
Первичная хирургическая обработка раны
При первичной хирургической обработке раны в совокупности выполняют пять и более хирургических приемов.
Рассечение раны.
Иссечение омертвевших тканей и тканей сомнительной жизнеспособности.
Обнаружение и удаление из раны мелких костных отломков, лишенных надкостницы, инородных тел, сгустков крови.
Окончательная остановка кровотечения, т.е. лигирование кровоточащих сосудов, сосудистый шов или протезирование крупных раненных сосудов.
При наличии условий — различные варианты остеосинтеза, шов сухожилий и нервных стволов.
Первичный кожный шов или тампонада раны.
Обнаружение по ходу хирургической обработки раны ее проникновения в плевральную, брюшную или другую естественную полость организма служит показанием к изменению плана оперативного вмешательства. В зависимости от конкретной клинической ситуации выполняют ушивание открытого пневмоторакса, закрытое дренирование плевральной полости, широкую лапаротомию, шов капсулы сустава и другие хирургические вмешательства.
Положения, изложенные выше, убеждают в том, что хирургическая обработка раны является в значительной мере диагностической операцией. Полная и точная диагностика повреждений, инородных тел — одно из важнейших условий успешного проведения операции и неосложненного течения послеоперационного периода.
Рассечение фасций необходимо для полноценных манипуляций в глубине раны. Нерассеченные фасции препятствуют разведению краев и осмотру дна раневого канала.
При подозрении на проникновение раны в серозную полость, просвет полого органа и невозможности достоверно установить это путем осмотра показана вульнеография. В раневой канал без усилия вводят катетер. Больному на операционном столе придают такое положение, при котором контрастируемая область находится ниже раны. По катетеру вводят от 10 до 40 мл водорастворимого контрастного вещества и выполняют рентгенографию в одной или двух проекциях. Вульнеография значительно облегчает диагностику глубоких, извилистых раневых каналов, проникающих в полости.
В случае множественных, особенно дробовых ран в проекции крупных сосудов, имеется показание к выполнению интраоперационной ангиографии. Пренебрежение этим правилом может иметь тяжелые последствия. Приводим клиническое наблюдение.
Ф., 26 лет, ранен с расстояния 30 метров зарядом картечи. Доставлен в ЦРБ через 4 часа в состоянии геморрагического шока III ст. На передней стенке живота, передневнутренней поверхности левого бедра имелось 30 дробовых ран. Пульс на артериях левой ноги отсутствовал. Имели место симптомы распространенного перитонита и внутрибрюшного кровотечения. После проведения противошоковых мероприятий выполнена экстренная лапаротомия, ушиты 6 дробовых ран подвздошной кишки. Удалены сгустки крови из забрюшинного пространства, зашит краевой дефект стенки левой наружной подвздошной артерии. Появилась пульсация бедренной артерии. Однако, на артериях левой стопы пульс не определялся. Ангиография не проведена. Отсутствие пульса на артериях стопы объяснили спазмом артерий. Больной переведен в клинику через 3 суток после операции в крайне тяжелом состоянии с ишемией левой ноги 3А ст. и анурией. При операции обнаружены рана левой бедренной артерии размером 1,5×0,5 см, тромбоз бедренных артерии и вены. Восстановить магистральный кровоток в конечности не удалось. Выполнена ампутация на уровне верхней трети бедра. Больной умер от острой почечной недостаточности.
Таким образом, при выполнении первой операции не распознано ранение крупной артерии, находившейся вне зоны вмешательства. Артериография после зашивания раны наружной подвздошной артерии позволила бы диагностировать ранение бедренной артерии.
Педантичному исследованию подлежат колоторезаные раны грудной стенки, расположенные на передней поверхности ниже 4 ребра, на боковой — ниже 6 ребра и на задней — ниже 7 ребра. В этих случаях велика вероятность ранения диафрагмы. Если при ПХО установлено проникновение раны в плевральную полость, дефект в межреберье следует расширить рассечением тканей до 8—10 см для осмотра прилежащей части диафрагмы. Эластичная диафрагма легко смещается тупферами в разных направлениях и осматривается на значительной площади. Редкие сомнения в целости диафрагмы можно разрешить с помощью диагностической лапароскопии.
Иссечение нежизнеспособных тканей является важнейшим этапом хирургической обработки раны. Неудаленные некротические ткани обуславливают продолжительное течение нагноения в ране с возможным исходом в раневое истощение и сепсис. При обработке в первые часы после ранения девитализированные ткани менее заметны, что затрудняет выполнение некрэктомии в полном объеме. Необоснованный радикализм ведет к потере жизнеспособных тканей. Некроз распознают по утрате анатомической связи с организмом, макроскопическому разрушению структуры, отсутствию кровотечения из разреза. Первичный некроз кожи в ушибленной, огнестрельной ранах обычно не распространяется далее 0,5—1,5 см от края дефекта. Подлежит иссечению подкожная жировая клетчатка, имбибированная кровью, загрязненная инородными частицами, лишенная надежного кровоснабжения. Нежизнеспособные фасции утрачивают свойственный им цвет и блеск, становятся матовыми. Нежизнеспособная мышца теряет естественную ярко-розовую окраску и упругость, не реагирует на пересечение. Линия разреза не кровоточит. Подлежат удалению мелкие, свободно лежащие, нередко многочисленные костные отломки. Щадящий вариант первичной операции нередко влечет за собой необходимость повторной обработки огнестрельной, размозженной раны через 2—3 суток в условиях более четко обозначившихся границ между живыми и мертвыми структурами.
Вторичная хирургическая обработка раны
При развитии нагноения, кроме общих симптомов гнойной инфекции, наблюдаются гиперемия кожи, местное повышение температуры, отечность и инфильтрация тканей, гнойное отделяемое, лимфангит и регионарный лимфаденит. В ране определяются участки некроза тканей и наложения фибрина.
Анаэробная неспорообразующая инфекция осложняет течение раны шеи, стенок живота, таза при загрязнении содержимым ротовой полости, глотки, пищевода, толстой кишки. Этот инфекционный процесс обычно протекает в виде флегмоны: целлюлита, фасциита, миозита. Поля некроза подкожной жировой клетчатки и фасции имеют серо-грязный цвет. Ткани пропитаны бурым экссудатом с резким неприятным запахом. Вследствие тромбоза кровеносных сосудов пораженные ткани при иссечении почти не кровоточат.
При клостридиальной инфекции обращает внимание значительный нарастающий отек тканей. Ткани имеют безжизненный вид. Набухшие скелетные мышцы имеют тусклую окраску, лишены упругости, эластичности и естественного рисунка. При захвате инструментами мышечные пучки рвутся и не кровоточат. Неприятный запах, в отличие от неспорообразующей инфекции, отсутствует.
Операция с целью удаления субстрата нагноения и обеспечения полного оттока гнойного экссудата из раны является вторичной хирургической обработкой независимо от того, предшествовала или не была проведена первичная хирургическая обработка раны. Направление разреза определяют путем осмотра и пальпации зоны повреждения. Диагностическую информацию о локализации и величине гнойных затеков дают рентгенография, фистулография, КТ и УЗИ.
surgeryzone.net
Первичная хирургическая обработка ран, реферат — allRefers.ru
Первичная хирургическая обработка ран - раздел Образование, ДЕЯТЕЛЬНОСТЬ Н.И.ПИРОГОВА
Хирургическая обработка в зависимости от вида и характера раны состоит либо в полном иссечении раны, либо в ее рассечении с последующим иссечением. При полном иссечении производят удаление краев и дна раны для устранения бактериального ее загрязнения и предупреждения развития раневой инфекции. Полное иссечение возможно если прошло не более 16-24 часов с момента ранения, если рана имеет неосложненную конфигурацию при небольшой зоне повреждения.
Рассечение с иссечением производят при ранах сложной конфигурации с большой зоной повреждения. Хир.обр.состоит из следующих моментов:1)широкого рассечения раны; 2) иссечения лишенных питания и загрязненных мягких тканей раны;3) остановка кровотечения; 4)удаление свободно лежащих инородных тел и лишенных надкостницы отломков костей; 5)широкого дренирования раны; 6) иммобилизация поврежденной конечности.
Перв.хир.обр.начинают с того, что кожу вокруг раны очищают эфиром, а затем обрабатывают спиртом и йодной настойкой. Если на волосистой части рана, то волосы сбривают на 4-5см в окружности. Окружность раны покрывают стерильным бельем. Обезболивают.
Обработка: в одном углу раны пинцетом или зажимом Кохера захватывают кожу, приподнимают ее и производят постепенное иссечение кожи по всей окружности раны. Далее расширяют рану крючками, осматривают ее полость и удаляют нежизнеспособные участки апоневроза и мышц.
При перв.хир.обр.необходимо в процессе операции периодически менять скальпели, пинцеты, ножницы.
Если имеются отломки размозженных костей, котор.утратили связь с надкостницей их необходимо удалить. При перв.хр.обр.открытых переломов костей надо удалить костными щипцами выступающие в рану костные края отломков(вторичная травма мягких тканей).далее сопост.костн.отл.и защив.раны. Необх.тщательный гемостаз,в рану засыпают антибиотики, вводят марл.тампон или дрен.трубку.
Швы:герметич.зашивать рану можно только если операция произв.не более 6-12 ч после ранения и удалось иссечь стенки и дно раны. В остальных случаях края след.прошить , но не завязать(завяз.ч/з 4-5дней).
– Конец работы –
Эта тема принадлежит разделу:
ДЕЯТЕЛЬНОСТЬ Н.И.ПИРОГОВА
Особенности первичной хирургической обработки ран кисти Понятие о реплантации конечностей и пальцев при... Оперативные доступы к бедренной артерии... Разрезы для обнажения бедренной артерии проводят по линии проекции сосуда на передневнутренней поверхности бедра Эта...
Если Вам нужно дополнительный материал на эту тему, или Вы не нашли то, что искали, рекомендуем воспользоваться поиском по нашей базе работ: Первичная хирургическая обработка ран
Все темы данного раздела:
Пирогов - основатель хирургической анатомии. Основоположником хирургической анатомии является гениальный русский ученый, анатом, хирург Н.И.Пирогов. Во
Н.И. Пирогов - основатель экспериментальной хирургии Николай Иванович Пирогов (1810-1881) — российский хирург и анатом, педагог, общественный деятель, осно
Заслуги Пирогова в развитии хирургии 1) применение эфирного, затем идея внутривенного наркоза
2) Пирогов издал первый анатомический атлас по
Н.И.Пирогов – пионер научного обоснования и клинического применения методов обезболивания. В конце XVIII века вдыхание эфира применялось для облегчения болей при чахотке и при кишечных коликах. Однако
Н.И.Пирогов – педагог и реформатор высшего образования в России Н.И. Пирогов (1810-1881), великий ученый, анатом и хирург в своей общественной работе уделял немалое внимание нар
Хирургическая анатомия плечевого сустава. Особенности оперативных доступов к суставу. Плечевой сустав образован головкой плечевой кости и сочленовной поверхностью лопатки. Сверху над лопаткой
Клетчаточные пространства кисти. 1)пжк (ладонной и тыльной поверхности)
2)тыльное Кл.пр-во(поверхностное и подапоневротическое)
Фиброзные и синовиальные влагалища сухожилий сгибателей пальцев. Ладонная фасция пальцев прикрепляется по краям ладонной поверхности фаланг к их надкостнице и образует на
Разрезы при тендовагинитах. 2,3,4 пальцев--- разрез по переднебок. пов.осн.фаланги от межпаланговой до пястно-фоланговой складки.(кожу,пжк,
Понятие о реплантации конечностей и пальцев при травмах. Реплантация конечности — это операция по анатомическому восстановлению прерванных структур и ко
Топограф. анатомия бедренной артерии. Бедренная артерия arteria femoralis - крупный кровеносный сосуд, кровоснобжающий область нижней конеч
Ветви бедренной артерии Поверхностная надчревная артерия - arteria epigastrica superficialis, поднимается на переднюю стенку живота, ра
Обнажение бедренной артерии под пупартовой связкой При обнажении на этом уровне следует иметь ввиду место отхождения a.profunda femoris и перевязку производить ниже е
Обнажение бедренной артерии в бедренно-подколенном канале Положение больного: на спине, нога согнута в коленном суставе и ротированна кнаружи.
Разрез кожи дл
Хирургическая анатомия коленного сустава. Пункция и артротимия коленного сустава: показания, возможные осложнения. Коленный сустав образован эпифизом бедренной кости с обоими мыщелками, верхним эпифизом большеберцовой ко
ТАподколен.ямки. 1.Голотоп. Облать колена
2.Скелктотопия: коленный сустав
3.Синтопия:
1) по клетчатке вокруг седа
Обнажение заднеб.арт. в В 13голени. Положение больного на животе. Разрез кожи начинают от середины подколенной ямки и прводят на 10-12 см вертика
Лобно-теменно-затылочная область Границы: спереди - верхний край границы, сзади – наружный затылочный бугор и верхняя выйная линия, с
Краниостеноз Краниостеноз — раннее закрытие черепных швов, что способствует ограниченному объему черепа, его
Хирургическая анатомия оболочек головного мозга. Подоболочечные пространства. Синусы твердой мозговой оболочки. Кровоснабжение головного мозга.
Мозг покрыт тремя оболочками. Самой наружной является твердая мозговая оболочка.
Ликворная система гол.мозга. Желудочки и цистерны мозга. Ликвор образуется сосудистыми сплетениями (ворсинчатыми) головного и спинного(+10%, -40%)мозга.
Из боковых
Трепанация черепа – это ОД(операт.лоступ) к образованиям полости черепа. Трепанация черепа применяется как доступ для удаления внутричерепных гематом, опухолей мозговых оболочек
Фасции и клетчаточные пространства шеи Согласно схеме В.Н. Шевкуненко. На шее можно различать пять фасциальных слоев.
1. Первая фасция
Клетчаточные пространства шеи Между фасциальными слоями образуются клетчаточные пространства.
Между второй и третьей фасцией имеет
Топографическая анатомия грудино-ключично сосцевидной области. Понятие о кривошее и методы ее хирургической коррекции. Блокада шейного сплетения. Грудино-ключично-сосцевидная область соответствует грудино-ключично-сосцевидной мышце и вверху достигает
Основной сосудисто-нервный пучок мед. треугольника шеи. проекция =линия, соедин. середину занижнечелюстной ямки с грудино-ключичным суставом при повёрнутой в прот
ОД к общей сонной артерии. В сонном треугольнике: разрез 6 см по переднему краю грудино-ключ-сосцевид.м, чтобы начало его соответсь
ТАобоснование ваго-симпатической блокады по Вишневскому. для предупреждения и купирования развивающегося плевро-пульмонального шока.
На место перекреста задн
Понятие о срединных и боковых свищах и кистах шеи. Методы хирургического лечения. Кисты и свищи развиваются у детей их остатков эмбриональных образований.
Хирургическая анатомия молочной железы Молочная (грудная) железа — mamma — у женщин имеет протяжение от III до VII ребра, причем кнутри достигает сте
Разрезы при абсцессах железы Гнойные процессы могут локализоваться под кожей, внутри долек железы, между фасциальной капсулой железы и f
Синусы(пазухи) перикарда 1.Поперечный(Sinus transversus pericardii) в поперечном направлении у основаня сердца. му аортой, лег.артерией и
Пункция перикарда(по Ларрею). Точка прикреп хряща 7 ребра к грудине слева---анестезия этого места 1%новокаином---прокол толстой иглой 1-1,5см
Хирургическая анатомия грудного (лимфатического) протока. Наружное дренирование протока. Лимфосорбция: показания, техника, осложнения. Грудной проток (ductus throracicus)
Длина - около 40 см, диаметр около 3 мм.
Формируется в забрюшинной клетчат
Переднебоковая брюшная стенка.Виды оперативных доступов к органам брюшной полости, их анатомо-физиологическая оценка Ориентиры: ребра пупок, подвздошные гребни, передние верхние подвздошные ости, лобные бугорки, симф
Позадимышечные стволы Наиболее глубокие слои переднебоковой стенки состоят из:
- Поперечная фасция - является частью общей к
Виды оперативных доступов к органам брюшной полости Срединный, или медианный,разрез проводят по срединной линии живота выше или ниже пупка (верхнее ил
Резекция желудка: определение, показания. Современные модификации резекции желудка по Бильрот I и Бильрот II. Селективная ваготомия. Определение- удаление части или всего желудка. Различают пилероантральную(удаление пилорического отдела и
Спленопортография и трансумбиликальная портография, их значение в диагностике портальной гипертензии и заболеваний печени. Это основные методы портогепатографии.
Спленопортография. рентгенологический метод получения изобра
Хирургическая анатомия желчного пузыря и внепеченочных желчных протоков. Ж.пуз.(ves.fellea) лежит на нижней поверхности печени; внепеченочные жел.прот. (ductus cysticus, hepaticus, choledochus) заложены ме
Основные виды кишечных швов и их теоретическое обоснование. Шов Ламбера, Пирогова-Черни, Альберта, Шмидена. Понятие об однорядном шве Матешука. Виды: однорядный(сшиваются сразу три слоя стенки ЖКТ – серозный, мышечный и слизистый), двухрядный (
Резекция тонкой кишки Показания: опухоли тонкой кишки или брыжейки, омертвление при непроходимости, множественные ранения ог
Т.А.поясничной области. Оперативные доступы к почкам 1.Голотоп. задняя стенка живота(lumbus)
2.Скелетотоп. – в основе-пояснич отдел позвоночника
3.Голотоп. -
ОД к почкам 1)Внебрюшинный
1.1) по Фёдорову (разрез в костовертебральном углу му 12 ребром и наруж.краем м.выпрямляюще
ОД к почкам. 1) По Федорову - от края m. erector spinae на уровне XII ребра, разрез идет наискось вниз, а затем параллельно реберной
Хирургическая анатомия прямой кишки. Фасциальная капсула и клетчаточные пространства прямой кишки. Разрезы при парапроктитах. Прямая кишка является конечным отделом толстой кишки. Начало прямой кишки соответствует уровню верхнего к
Хирургическая анатомия прямой кишки. Понятие об атрезиях и выпадениях прямой кишки и методах их оперативного лечения. Прямая кишка является конечным отделом толстой кишки. Начало прямой кишки соответствую уровню верхнего кр
Хир анат. матки т её придатков. Матка(uterus). 2 отдела: тело и шейка(надвлагалищная и влагалищная части) Спереди матки-мочевой пузырь, сзад
Хирургическая анатомия маточных труб и яичников. Оперативные доступы к матке. Операция при нарушенной трубной беременности.
К придаткам матки относятся две маточные трубы и оба яичника.
Маточная труба, или
allrefers.ru
 Рассечение раны необходимо для полной под контролем глаза ревизии зоны распространения раневого канала и характера по- вреждения.
Рассечение раны необходимо для полной под контролем глаза ревизии зоны распространения раневого канала и характера по- вреждения.  Иссечение краев, стенок и дна раны производится для удаления некротизированных тканей, инородных тел, а также всей раневой поверхности, инфицированной при ранении. После выполнения этого этапа рана становится резаной и стерильной. Дальнейшие манипуляции следует проводить только после смены инструментов и обработки или смены перчаток. Обычно рекомендуется иссекать края, стенки и дно раны единым блоком примерно на 0,5-2,0 см (рис. 4.3). При этом необходимо учитывать локализацию раны, ее глубину и вид поврежденных тканей. При загрязненных, размозженных ранах, ранах на нижних конечностях иссечение должно быть достаточно широким. При ранах на лице удаляются лишь некротизированные ткани, а при резаной ране иссечение краев и вовсе не производится. Нельзя иссекать жизнеспособные стенки и дно раны, если они представлены тканями внутренних органов (мозг, сердце, кишечник и др.). После иссечения осуществляется тщательный гемостаз для профилактики гематомы и возможных инфекционных осложнений. Восстановительный этап (шов нервов, сухожилий, сосудов, соединение костей и др.) желательно выполнять сразу при ПХО, если это позволяет квалификация хирурга. Если нет — можно в последующем выполнить повторную операцию с отсроченным швом сухожилия или нерва, произвести отсроченный остеосинтез. Восстановительные мероприятия в полном объеме не следует выполнять при ПХО в военное время. Ушивание раны является завершающим этапом ПХО. Возможны следующие варианты завершения этой операции.
Иссечение краев, стенок и дна раны производится для удаления некротизированных тканей, инородных тел, а также всей раневой поверхности, инфицированной при ранении. После выполнения этого этапа рана становится резаной и стерильной. Дальнейшие манипуляции следует проводить только после смены инструментов и обработки или смены перчаток. Обычно рекомендуется иссекать края, стенки и дно раны единым блоком примерно на 0,5-2,0 см (рис. 4.3). При этом необходимо учитывать локализацию раны, ее глубину и вид поврежденных тканей. При загрязненных, размозженных ранах, ранах на нижних конечностях иссечение должно быть достаточно широким. При ранах на лице удаляются лишь некротизированные ткани, а при резаной ране иссечение краев и вовсе не производится. Нельзя иссекать жизнеспособные стенки и дно раны, если они представлены тканями внутренних органов (мозг, сердце, кишечник и др.). После иссечения осуществляется тщательный гемостаз для профилактики гематомы и возможных инфекционных осложнений. Восстановительный этап (шов нервов, сухожилий, сосудов, соединение костей и др.) желательно выполнять сразу при ПХО, если это позволяет квалификация хирурга. Если нет — можно в последующем выполнить повторную операцию с отсроченным швом сухожилия или нерва, произвести отсроченный остеосинтез. Восстановительные мероприятия в полном объеме не следует выполнять при ПХО в военное время. Ушивание раны является завершающим этапом ПХО. Возможны следующие варианты завершения этой операции. 