
Наименование лечебного учреждения:
Кем направлен больной:
Дата поступления в клинику:
Фамилия, имя, отчество:
Возраст:
Национальность:
Пол:
Образование:
Профессия:
Занимаемая должность:
Домашний адрес
Направительный диагноз: гидронефроз почки
Диагноз при поступлении: гидронефроз почки
Диагноз окончательный клинический:
А) основной: гидронефроз ишемизированной почки справа
Б) сопутствующий: целующаяся язва двенадцатиперстной кишки. Рефлюкс-эзофагит.
В момент поступления у больного жалобы на боли в пояснице справа невысокой интенсивности.
Anamnesis morbi
Больным себя считает с 2000 г, когда при плановом обследовании в поликлинике ЯФАН была обнаружена патология почки и мочеточника справа, до того времени ничем не проявлявшаяся. В сентябре 2000 впервые проявилось седцебиение, которое беспокоило четыре дня. Имеющаяся патология почки практически не беспокоила, больной вел обычный образ жизни.
Anamnesis vitae
родился в 1955г. в Хакасии, с. Ботини. В Якутии с 1961. Умственное и физическое развитие ребенка соответствовало возрасту. Окончил десять классов. Образование среднее специальное.
Женат с 1978г. двое детей – дочери. Старшая умерла от врожденного порока сердца в 12 лет. Жилищно-бытовые условия неудовлетворительные.
Работает водителем маршрутного автобуса. Режим работы – через каждые два дня. С 1973 по 1975 гг служил в рядах СА в инжинерных войсках.
Наследственность отягощенная. Старшая дочь родилась с врожденным пороком сердца.
Аллергологический анамнез спокойный.
Перенесенные заболевания: в детстве до года болел пневмонией. Позже ОРЗ. В сентябре 2000 г. перенес аритмию, срыв сердечного ритма. Венерические заболевания отрицает.
Вредные привычки: курил с 1973. Прекратил в 1995г. по своей воле. Алкоголь отрицает.
Status communis
Общее состояние средней степени тяжести. Сознание ясное. Положение активное. Кожные покровы землистого оттенка. Рост 173 см. Телосложение пропорциональное. Оволошение нормальное. Отмечается умеренная потливость.
Орган зрения: ухудшение зрения по типу миопии –1. Без коррекции. Цветовосприятие не нарушено.
Орган слуха: без нарушений.
Орган обоняния: патологических изменений не обнаружено.
Органы грудной клетки:
Сердце. При аускультации тоны ясные, ритмичные. Пуль на лучевых артериях 68 уд/мин. Артериальное давление 120/80 мм. рт. ст.
Легкие. Аускультативно дыхание везикулярное, хрипов не отмечается. Перкуторно ясный легочный звук. При сравнительной перкуссии звук симметричен. Голосовое дрожание норма.
Желудочно-кишечный тракт:
Язык слегка обложен, влажный. Слизистая ротовой полости обычного цвета, чистая. Десны розового цвета, плотные, не кровоточат. Форма живота нормальная, симметричная, подкожная жировая клетчатка развита умеренно. При глубокой пальпации живот мягкий, безболезненный.
Печень не увеличена, нижний край печеи плотной консистенции, ровный. Стул обыхного характера. Запоров не отмечается.
Урологический статус:
Состояние после пластики мочеточника по Фолею. Сипмтом Пастернацкого отрицательный с обеих сторон. В правой почке иметься нефростома. Моча, отходившая из стромы, имеет цвет пива. Суточное количество мочи из стомы составляет 400мл. Общее количество мочи за сутки составляет 1400 мл. при поступлении моча мутная, к 25.03.01 моча стала прозрачной. Дневной диурез превалирует над ночным.
Дополнительные исследования
Общий анализ крови от 27,03,01
Эритроциты 50*1012/л
Палочкоядерные 36*109/л
Сегментоядерные 35*109/л
Лейкоциты 20*109/л
Моноциты 8*109/л
СОЭ 55 мм/ч
Биохимический анализ крови от 22,03,01
WBC 16.5 thsd/cm
RBC 3.98 mills/cm
HGB 13.1grams/liler
HCT 34.0 %
MCH 32.9 femtoliter
MCHC 385 pico frams
PLT 280 gr/liter
Биохимический анализ крови от 27,03,01
WBC 8,0 thsd/cm
RBC 4,07 mills/cm
HGB 13.6 grams/liler
HCT 13,8 %
MCH 33,4 femtoliter
MCHC 385 pico grams
PLT 331 gr/liter
СОЭ 55 мм/ч
Общий анализ мочи от 27,03,97
Количество 100
Цвет светло-желтый, прозрачный
Удельный вес 1016. Реакция кислая
Белок 0,099 г/л
Эпителий – переходной
Лейкоциты 5-7-9
Эритроциты
Измененный 3-4-5
Неизмененнны 0-1-2
Слизь +
Бактерии +
Соли-оксалаты.
Общий анализ мочи (без даты)
Количество 70
Цвет темный, мутный
Удельный вес 1025
Белок 0,66 г/л
Эпителий уретральный ед.
Лейкоциты 3-4-5
Эритроциты
Неизмененные 10-13-16
Измененные 3-4-3
Цилиндры 1-2-2
Зернистость 1-2-2
Бактерии +
6. Биохимия мочи
Общий белок 0,2
Альбумин 37,2 г/л
Билирубин 7,2 прямой 2,5
Мочевина 7,0
Креатинин 107 моль/л
Сахар 6,02 ммоль/л
7. биохимия мочи от 27,04,01
общий белок 69 г/л
аьбумины 41,4 гр/л
билирубин 4,1 прямой 2,6 ммоль/х
мочевина 6,89 ммоль/л
креатинит 102 ммоль/л
АЛТ 27,8 АСТ 379
Сахар 5,6 ммоль/л
8. Внутрижелудочная ph-метрия от 29,03,01
| антрум | тело | кардия | пищевод | Пищевод | |
| Ph max 1 | 9,4 | 9,4 | 9,4 | 9,4 | 9,4 |
| Ph min 1 | 0,7 | 0,8 | 1,1 | 0,5 | 5,1 |
| Ph средн. | 3,3 | 4,6 | 6,4 | 6,4 | 6,3 |
| СКО 1 | 2,2 | 2,6 | 2,3 | 6,7 | 0,5 |
В базальном отделе в теле ср рн 1,0. Гиперацидность, пониженное выделение кислого выделения в желудке (щелочное время > 28 мин). в антруме средняя рн 5,3
Ультразвуковое исследование от 22,03,01
Правая почка контур неровный, нечеткий. Размеры 92*43 мм. Паренхима с чашечно-лоханочным сегментом четко не дифференцируются. Чашечно-лоханочный сегмент представлен в виде разлитой эхоструктуры. СЛМ сегмент расширен до 336 мм. В/з правый мочеточник расширен до 7 мм. В режиме энергентического допплера достоверно почечный кровоток определить не удается.
Левая почка контур неровный, размеры 119*56 мм. Паренхима 2 см. чашечно-лоханочный сегмент не расширен. Конкременты не выявлены.
Заключение:
Состояние после пластики мочеточника по Фолею. Диффузные изменения правой почки, пиелоэктазия справа.
Консультация кардиолога 23,03,01
По ЭКГ синусный ритм, блокада левой передней ветви пучка Гиса. Со слов больного в сентябре 2000 г беспокоило несколько дней сердцебиение. Артериальное давление особо не проверял. Оперирован 28,03,01 по поводу гидронефроза правой почки. Пластика по Фолю.
Консультация гастроэнтеролога
Жалоба на отрыжку.
Общее состояние средней степени тяжести. На ФГДС от 27,03,01 главная язва фрагментировалась в виде «целующихся» язв передней и задней стенок размером 1,0 и 1,5 см. просвет луковицы деформирован.
Обоснование диагноза.
Диагноз «гидронефроз правой почки» выставлен на основании следующих данных:
Данные анамнеза.
При поступлении больной отмечал боли невысокой интенсивности в пояснице, справа. Боль является наиболее частым признаком гидронефроза. Характер бои может быть весьма разнообразным – от едва заметных до жестоких приступов почечных колик. Наиболее часто боль носит тупой характер, в виде тяжести в поясничной области, что и отмечает больной.
Латентное течение заболевания. Отмечавшиеся выше боли практически не доставляли беспокойства больному. Патология почки была выявлена случайно. Подобное течение нередко наблюдается при гидронефрозе.
Данные физикального обследования. При
пальпации в правой поясничной области определяется увеличенная почка в виде опухолевидной массы. Данный симптом не является специфическим для гидронефроза, но позволяет уточнить диагноз.
Лабораторные данные. В анализах мочи из
правой почки имеется гематурия. Данный признак весьма часто наблюдается при гидронефрозе.
Данные дополнительных методов исследования.
При проведении ультразвукового исследования от 22,03,01 были обнаружены следующие изменения: увеличение размеров правой почки, неровность контура, расширение и нечеткая визуализация чашечно-лоханочного сегмента. Не определяется достоверно почечный кровоток. Поскольку для гидронефроза не характерна специфическая симптоматика, дополнительные исследования играют важную роль в постановке и уточнении диагноза.
Совокупность полученных данных позволяет выставить и обосновать диагноз «гидронефроз ишемизированной почки справа».
Клинический диагноз
Основной: гидронефроз ишемизированной почки справа. Состояние после нефростомиии от 28,02,01
Сопутствующий: «целующаяся» язва двенадцатиперстной кишки. Поверхностный гастит. Рефлюкс, эзофагит.
Обзор литературы по теме «лечение гидронефроза почки»
С.И.Спасокукоцкий. 1903 г. первая в России пластическая операция на мочеточнике при гидронефрозе.
Лопаткин Н. А. 1979г. латеро-латеральные уретропиелоанастомоз.
Фенгер. 1894 г. реконструкция пельвиоуретрального сегмента. Продольное рассечение задней стенки мочеточника в области стриктуры и его поперечное сшивание.
Гибсон, 1939, 1945 гг. Два продольных разреза через стриктуру и последующее поперечное сшивание.
Швайзер 1923г. создание из лоскута лоханки воронкообразного расширения не месте стрикутуры в лоханочно-мочеточниковом сегменте.
Альбарран 1909 г. ортопедическая реконструкция лоханки и мочеточника.
Кустер. 1892. Отсечение мочеточника в пределах здоровых тканей, мочеточник вшитвается в самый нижший отдел лоханки. Без резекции лоханки.
Любаш. 1935 г. мочеточник отсекают в пределах здоровых тканей, часть резко измененной лоханки резецируют, а мочеточник вшивают в нижнюю ее стенку изнутри, проведя через новое отверствие.
Нейрвит. 1948 г. Уретрокаликостомия. Отсеченный в пределах здоровых тканей мочеточник вшивают в нижнюю чашечку.
Кучера Я. 1966 г. замещение суженной части лоханки лоскутом из нижней половины лоханки.
Фолей. Создание из лоскута лоханки воронкообразного расширения на месте стриктуры в лоханочно-мочеточниковом сегменте.
После изучения работ авторов по данной проблеме, исходя из эффективности операции и состояния больного, я выбрал метод реконструкции чашечно-лоханочного сегмента по методу Фолея.
Пластика чашечно-лоханочного сегмента по Фолею.
Техника операции.
Операция проводится под общим наркозом. Производят мобилизацию верхней трети мочеточника и задней поверхности расширенной лоханки. На лоханку накладывают две лигатуры в точках основания будущего треугольного лоскута и одну лигатуру на мочеточник в точке начала разреза. От этой точки к лигатуре на лоханке маленькими ножницами выкраивают треугогольный лоскут. Для этого от лигатуры мочеточника делают разрез к одной из лигатур лоханки. Вершину образованного треугольника из стенки лоханки подтягивают к лигатуре мочеточника. Края лоскута и разреза мочеточника сшивают непрерывным однорядным швом атравматической иглой хромированным кетгутом 3/0 или 4/0 через все слои лоханки и мочеточника. Допустимо подкрепление линии шва отдельными узловыми швами на адвентицию лоханки и мочеточника в местах натяжения или сомнения в герметичности.
Позже метод Фолея был модифицирован Швицером, который предложил производить V-образный разрез по медиальному краю лоханки и мочеточника (лоханочно-мочеточниковом углу). Наиболее длинная ветвь разреза – вертикальная. Этим разрезом рассекают на всем протяжении стриктуру. При этом необходимо следить, чтобы все три разреза были одинаковыми.
Возможные осложнения: некроз верхушки лоскута, мочевые затеки с грубыми вторичными рубцовыми сужениями мочеточника, обострение пиелонефрита. С целью профилактики подобного осложнения рекомендуется выполнение полулунного разреза лоханки выпуклостью к стиркуре мочеточника и от его центра – вертикальный разрез по лоханочно-мочеточниковому сегменту.
Послеоперационный период
После выполнения пластики чашечно-лоханочного сегмента (любым методом) почка обязательно дренируется путем прямой пиелостомии на 3-4 недели. Кактетеризация мочеточника через лоханку и нефростому показана в сомнительных случаях нового анастомоза. В целях профилактики паранефральной гематомы или мочевого затека Н. А. Лопаткин и И. П. Шевцов рекомендуют обязательно дренировать паранефральную клетчатку на 2-3 сут резиново-марлевым или целлофано-марлевым тампоном.
В послеоперационном периоде необходимо обеспечить бесперебойную работу дренажей. С этой целью их осторожно промывают раствором антибиотиков или 0,3% раствором аспирина ( проф. А. Я. Пытель). Из диеты больного после операции должны быть исключены солеобразующие продукты и ощелачивающие реакцию мочи вещества. Целесообразно рекомендовать обильное питье, в том числе нещелочных минеральных вод. Если анастомоз между лоханкой и мочеточником накладывался с натяжением, предпочтительно удерживать больного на постельном режиме до 12-14 дня. При благоприятных обстоятельствах можно разрешить больному вставать как только позволят ему силы – на 3-4 сутки.
Заключительный этап лечения больного – проверка проходимости нового анстомоза с помощью антеградной пиелографии. При применении этого метода контроля необходима определенная осторожность. Перед исследованием надо за сутки сменить дренажную трубку и лишь при отсутствии температурной реакции можно проводить исследование. Недопустимо добиваться проходимости мочеточника путем переполнения лоханки. Необходимо помнить, что послеоперационный отек анастомоза исчезнет весьма поздно – на 24-28 день, а тонус лоханки восстанавливается в еще более поздние сроки. При отрицательном результате лучше повторить исследование, чем вызвать неосторожными манипуляциями атаку пиелонефрита, которая может привести к нефроэктомии. Убедившись в хорошей проводимости лоханочно-мочеточникового соустья, следует провести 3-5 дневную «тренировку» путем постепенного увеличения срока пережатия дренажа. Дренаж из почки можно удалить лишь убедившись в отсутствии распирания и температурной реакции. Больного выписать только после подтверждения восстановления функции почки экскреторной урографией.
Медикаментозная терапия
В случае осложнения гидронефроза пиелонефритом необходима противовоспалительнная терапия с учетом чувствительности возбудителя к препарату. Высокую эффективность против пиелонефритичекой инфекции показали препараты группы нитрофуранов. К ним относятся фуразолидон (внутрь по 0,1-0,15 г.), фурадонин (внутрь по 0,1-0,15 г.), фурагин (внуть по 0,1-0,2 г.). Нитрофураны активны по отношению к стафилококку, стрептококку, кишечной палочке, протею. Антибактериальная терапия должна быть длительной. Профессор А. Я. Пытель рекомендует рекомендует каждый месяц проводить 10-ти дневные курсы. Если же, несмотря на эти курсы, из мочи больного высеивается патололгическая микрофлора, показано длительное непрерывное лечение со сменой антибактериального препарата каждые 5-7 дней. При наличии в моче грамотрицательной флоры хорошие результаты может даль применение налидиксиновой кислоты (неграм) по 4 г в день в течении 5-7 суток.
С целью уменьшения побочных эффектов при приеме производных нитрофурана рекомендуется обильное питье, антигистаминные препараты, витамины группы В. В целях более полного и быстрого восстановления тонуса лоханки, уменьшения ее объема, предупреждения грубого рубцового процесса в лоханочно-мочеточниковом сегменте весьма целесообразно применять соответствующую «рассасывающую» терапию – алоэ, пирогенал.
Симптоматическая терапия: щадящий режим, диета, меры по восстановлению водно-электролитного баланса, борьба с гипертонией.
Лечение
Омепразол 0,02. По 2 капсулы в день за 30 мин. до еды. Противоязвенный препарат, снижающий секрецию HCl путем угнетения протонового насоса секреторных клеток слизистой желудка.
Алмагель 100 мл. по 1 столовой ложке 3 раза в день. Антацидное средство, содержащее алюминия гидрохлорид и магния окись. Если больного беспокоят боли в области желудка и ДПК то назначаем Алмагель А содержащий местный анестетик Анестезин. Дозировка та же.
Церукал раствор 0,01мл. По 0,01 мл. внутримышечно. Противорвотное средство, угнетающе пусковую зону.
Фуразолидон. По 0,1-0,15 г. в день. Антибактериальный препарат против пиелонефротической инфекции.
Цефоперазон по 500 мг каждые 12 часов. Цефалоспорин III поколения.
Бифидобактерин по 10 доз 2 раза в день после антибактериальных средств для профилактики и лечения дисбактериоза.
23,03,01 состояние средней степени тяжести. Кожные покровы и видимые слизистые чистые. Активных жалоб не предьявляет.
АД 120/80 мм рт ст. ЧСС 66 уд/мин. Т 37,4 0С
24,03,01 состояние средней степени тяжести. Активных жалоб не предьявляет. Кожные покровы чистые, незначительная потливость. Периферические лимфоузлы не увеличены, безболезненные. Дыхание везикулярное, сердечные тоны ритмичные, ясные.
АД 110/701 м рт ст. ЧСС 75 уд/мин. Т 37 0С
25,03,01 Состояние средней степени тяжести. Жалоб нет.
Периферические лимфоузлы не увеличены. Дыхание везикулярное. Тоны ясные, ритмичные.
АД 120/74 мм рт ст. ЧСС 72 уд/мин. Т 37,2 0С
Прогноз
Прогноз в отношении жизни благоприятный. При возникновении воспалительного процесса в паранефральной клетчатке существует опасность рецидива стриктуры уретры. Неблагоприятным прогностическим признаком является обострение пиелонефрита, что может привести к нефросклерозу и недостаточности оперированной почки. Больной нуждается в обязательном диспансерном наблюдении.
Рекомендации:
Диспансерное наблюдение
Диета с ограничением жидкости, поваренной соли, специй, копченостей. Запрет алкоголя.
Избегать охлаждения, работы в условиях сырости.
Ограничение физической нагрузки.
Рекомендуется смена места работы на боле благоприятные.
Строгое соблюдение лечебных назначений.
Я. Пытель. Руководство по клинической урологии М.: Медицина, 1969г
Хирургические заболевания почек и мочеточников Л.: Медицина, 1965 г
Н. А. Лопаткин. Оперативная урология М.: Медицина 1986г
Д. П. Чухрененко, А. В. Люлько. Атлас операций на органах мочеполовой системы. М.: Медицина 1972 г.
В. В. Ермоленко. Хронический гемодиализ М.: Медицина, 1982г
alive-inter.net
Наименование лечебного учреждения:
Кем направлен больной:
Дата поступления в клинику:
Фамилия, имя, отчество:
Возраст:
Национальность:
Пол:
Образование:
Профессия:
Занимаемая должность:
Домашний адрес
Направительный диагноз: гидронефроз почки
Диагноз при поступлении: гидронефроз почки
Диагноз окончательный клинический:
А) основной: гидронефроз ишемизированной почки справа
Б) сопутствующий: целующаяся язва двенадцатиперстной кишки. Рефлюкс-эзофагит.
В момент поступления у больного жалобы на боли в пояснице справа невысокой интенсивности.
Anamnesis morbi
Больным себя считает с 2000 г, когда при плановом обследовании в поликлинике ЯФАН была обнаружена патология почки и мочеточника справа, до того времени ничем не проявлявшаяся. В сентябре 2000 впервые проявилось седцебиение, которое беспокоило четыре дня. Имеющаяся патология почки практически не беспокоила, больной вел обычный образ жизни.
Anamnesis vitae
родился в 1955г. в Хакасии, с. Ботини. В Якутии с 1961. Умственное и физическое развитие ребенка соответствовало возрасту. Окончил десять классов. Образование среднее специальное.
Женат с 1978г. двое детей – дочери. Старшая умерла от врожденного порока сердца в 12 лет. Жилищно-бытовые условия неудовлетворительные.
Работает водителем маршрутного автобуса. Режим работы – через каждые два дня. С 1973 по 1975 гг служил в рядах СА в инжинерных войсках.
Наследственность отягощенная. Старшая дочь родилась с врожденным пороком сердца.
Аллергологический анамнез спокойный.
Перенесенные заболевания: в детстве до года болел пневмонией. Позже ОРЗ. В сентябре 2000 г. перенес аритмию, срыв сердечного ритма. Венерические заболевания отрицает.
Вредные привычки: курил с 1973. Прекратил в 1995г. по своей воле. Алкоголь отрицает.
Status communis
Общее состояние средней степени тяжести. Сознание ясное. Положение активное. Кожные покровы землистого оттенка. Рост 173 см. Телосложение пропорциональное. Оволошение нормальное. Отмечается умеренная потливость.
Орган зрения: ухудшение зрения по типу миопии –1. Без коррекции. Цветовосприятие не нарушено.
Орган слуха: без нарушений.
Орган обоняния: патологических изменений не обнаружено.
Органы грудной клетки:
Сердце. При аускультации тоны ясные, ритмичные. Пуль на лучевых артериях 68 уд/мин. Артериальное давление 120/80 мм. рт. ст.
Легкие. Аускультативно дыхание везикулярное, хрипов не отмечается. Перкуторно ясный легочный звук. При сравнительной перкуссии звук симметричен. Голосовое дрожание норма.
Желудочно-кишечный тракт:
Язык слегка обложен, влажный. Слизистая ротовой полости обычного цвета, чистая. Десны розового цвета, плотные, не кровоточат. Форма живота нормальная, симметричная, подкожная жировая клетчатка развита умеренно. При глубокой пальпации живот мягкий, безболезненный.
Печень не увеличена, нижний край печеи плотной консистенции, ровный. Стул обыхного характера. Запоров не отмечается.
Урологический статус:
Состояние после пластики мочеточника по Фолею. Сипмтом Пастернацкого отрицательный с обеих сторон. В правой почке иметься нефростома. Моча, отходившая из стромы, имеет цвет пива. Суточное количество мочи из стомы составляет 400мл. Общее количество мочи за сутки составляет 1400 мл. при поступлении моча мутная, к 25.03.01 моча стала прозрачной. Дневной диурез превалирует над ночным.
Дополнительные исследования
Общий анализ крови от 27,03,01
Эритроциты 50*1012/л
Палочкоядерные 36*109/л
Сегментоядерные 35*109/л
Лейкоциты 20*109/л
Моноциты 8*109/л
СОЭ 55 мм/ч
Биохимический анализ крови от 22,03,01
WBC 16.5 thsd/cm
RBC 3.98 mills/cm
HGB 13.1grams/liler
HCT 34.0 %
MCH 32.9 femtoliter
MCHC 385 pico frams
PLT 280 gr/liter
Биохимический анализ крови от 27,03,01
WBC 8,0 thsd/cm
RBC 4,07 mills/cm
HGB 13.6 grams/liler
HCT 13,8 %
MCH 33,4 femtoliter
MCHC 385 pico grams
PLT 331 gr/liter
СОЭ 55 мм/ч
Общий анализ мочи от 27,03,97
Количество 100
Цвет светло-желтый, прозрачный
Удельный вес 1016. Реакция кислая
Белок 0,099 г/л
Эпителий – переходной
Лейкоциты 5-7-9
Эритроциты
Измененный 3-4-5
Неизмененнны 0-1-2
Слизь +
Бактерии +
Соли-оксалаты.
Общий анализ мочи (без даты)
Количество 70
Цвет темный, мутный
Удельный вес 1025
Белок 0,66 г/л
Эпителий уретральный ед.
Лейкоциты 3-4-5
Эритроциты
Неизмененные 10-13-16
Измененные 3-4-3
Цилиндры 1-2-2
Зернистость 1-2-2
Бактерии +
6. Биохимия мочи
Общий белок 0,2
Альбумин 37,2 г/л
Билирубин 7,2 прямой 2,5
Мочевина 7,0
Креатинин 107 моль/л
Сахар 6,02 ммоль/л
7. биохимия мочи от 27,04,01
общий белок 69 г/л
аьбумины 41,4 гр/л
билирубин 4,1 прямой 2,6 ммоль/х
мочевина 6,89 ммоль/л
креатинит 102 ммоль/л
АЛТ 27,8 АСТ 379
Сахар 5,6 ммоль/л
8. Внутрижелудочная ph-метрия от 29,03,01
| антрум | тело | кардия | пищевод | Пищевод | |
| Ph max 1 | 9,4 | 9,4 | 9,4 | 9,4 | 9,4 |
| Ph min 1 | 0,7 | 0,8 | 1,1 | 0,5 | 5,1 |
| Ph средн. | 3,3 | 4,6 | 6,4 | 6,4 | 6,3 |
| СКО 1 | 2,2 | 2,6 | 2,3 | 6,7 | 0,5 |
В базальном отделе в теле ср рн 1,0. Гиперацидность, пониженное выделение кислого выделения в желудке (щелочное время > 28 мин). в антруме средняя рн 5,3
Ультразвуковое исследование от 22,03,01
Правая почка контур неровный, нечеткий. Размеры 92*43 мм. Паренхима с чашечно-лоханочным сегментом четко не дифференцируются. Чашечно-лоханочный сегмент представлен в виде разлитой эхоструктуры. СЛМ сегмент расширен до 336 мм. В/з правый мочеточник расширен до 7 мм. В режиме энергентического допплера достоверно почечный кровоток определить не удается.
Левая почка контур неровный, размеры 119*56 мм. Паренхима 2 см. чашечно-лоханочный сегмент не расширен. Конкременты не выявлены.
Заключение:
Состояние после пластики мочеточника по Фолею. Диффузные изменения правой почки, пиелоэктазия справа.
Консультация кардиолога 23,03,01
По ЭКГ синусный ритм, блокада левой передней ветви пучка Гиса. Со слов больного в сентябре 2000 г беспокоило несколько дней сердцебиение. Артериальное давление особо не проверял. Оперирован 28,03,01 по поводу гидронефроза правой почки. Пластика по Фолю.
Консультация гастроэнтеролога
Жалоба на отрыжку.
Общее состояние средней степени тяжести. На ФГДС от 27,03,01 главная язва фрагментировалась в виде «целующихся» язв передней и задней стенок размером 1,0 и 1,5 см. просвет луковицы деформирован.
Обоснование диагноза.
Диагноз «гидронефроз правой почки» выставлен на основании следующих данных:
Данные анамнеза.
При поступлении больной отмечал боли невысокой интенсивности в пояснице, справа. Боль является наиболее частым признаком гидронефроза. Характер бои может быть весьма разнообразным – от едва заметных до жестоких приступов почечных колик. Наиболее часто боль носит тупой характер, в виде тяжести в поясничной области, что и отмечает больной.
Латентное течение заболевания. Отмечавшиеся выше боли практически не доставляли беспокойства больному. Патология почки была выявлена случайно. Подобное течение нередко наблюдается при гидронефрозе.
Данные физикального обследования. При
пальпации в правой поясничной области определяется увеличенная почка в виде опухолевидной массы. Данный симптом не является специфическим для гидронефроза, но позволяет уточнить диагноз.
Лабораторные данные. В анализах мочи из
правой почки имеется гематурия. Данный признак весьма часто наблюдается при гидронефрозе.
Данные дополнительных методов исследования.
При проведении ультразвукового исследования от 22,03,01 были обнаружены следующие изменения: увеличение размеров правой почки, неровность контура, расширение и нечеткая визуализация чашечно-лоханочного сегмента. Не определяется достоверно почечный кровоток. Поскольку для гидронефроза не характерна специфическая симптоматика, дополнительные исследования играют важную роль в постановке и уточнении диагноза.
Совокупность полученных данных позволяет выставить и обосновать диагноз «гидронефроз ишемизированной почки справа».
Клинический диагноз
Основной: гидронефроз ишемизированной почки справа. Состояние после нефростомиии от 28,02,01
Сопутствующий: «целующаяся» язва двенадцатиперстной кишки. Поверхностный гастит. Рефлюкс, эзофагит.
Обзор литературы по теме «лечение гидронефроза почки»
С.И.Спасокукоцкий. 1903 г. первая в России пластическая операция на мочеточнике при гидронефрозе.
Лопаткин Н. А. 1979г. латеро-латеральные уретропиелоанастомоз.
Фенгер. 1894 г. реконструкция пельвиоуретрального сегмента. Продольное рассечение задней стенки мочеточника в области стриктуры и его поперечное сшивание.
Гибсон, 1939, 1945 гг. Два продольных разреза через стриктуру и последующее поперечное сшивание.
Швайзер 1923г. создание из лоскута лоханки воронкообразного расширения не месте стрикутуры в лоханочно-мочеточниковом сегменте.
Альбарран 1909 г. ортопедическая реконструкция лоханки и мочеточника.
Кустер. 1892. Отсечение мочеточника в пределах здоровых тканей, мочеточник вшитвается в самый нижший отдел лоханки. Без резекции лоханки.
Любаш. 1935 г. мочеточник отсекают в пределах здоровых тканей, часть резко измененной лоханки резецируют, а мочеточник вшивают в нижнюю ее стенку изнутри, проведя через новое отверствие.
Нейрвит. 1948 г. Уретрокаликостомия. Отсеченный в пределах здоровых тканей мочеточник вшивают в нижнюю чашечку.
Кучера Я. 1966 г. замещение суженной части лоханки лоскутом из нижней половины лоханки.
Фолей. Создание из лоскута лоханки воронкообразного расширения на месте стриктуры в лоханочно-мочеточниковом сегменте.
После изучения работ авторов по данной проблеме, исходя из эффективности операции и состояния больного, я выбрал метод реконструкции чашечно-лоханочного сегмента по методу Фолея.
Пластика чашечно-лоханочного сегмента по Фолею.
Техника операции.
Операция проводится под общим наркозом. Производят мобилизацию верхней трети мочеточника и задней поверхности расширенной лоханки. На лоханку накладывают две лигатуры в точках основания будущего треугольного лоскута и одну лигатуру на мочеточник в точке начала разреза. От этой точки к лигатуре на лоханке маленькими ножницами выкраивают треугогольный лоскут. Для этого от лигатуры мочеточника делают разрез к одной из лигатур лоханки. Вершину образованного треугольника из стенки лоханки подтягивают к лигатуре мочеточника. Края лоскута и разреза мочеточника сшивают непрерывным однорядным швом атравматической иглой хромированным кетгутом 3/0 или 4/0 через все слои лоханки и мочеточника. Допустимо подкрепление линии шва отдельными узловыми швами на адвентицию лоханки и мочеточника в местах натяжения или сомнения в герметичности.
Позже метод Фолея был модифицирован Швицером, который предложил производить V-образный разрез по медиальному краю лоханки и мочеточника (лоханочно-мочеточниковом углу). Наиболее длинная ветвь разреза – вертикальная. Этим разрезом рассекают на всем протяжении стриктуру. При этом необходимо следить, чтобы все три разреза были одинаковыми.
Возможные осложнения: некроз верхушки лоскута, мочевые затеки с грубыми вторичными рубцовыми сужениями мочеточника, обострение пиелонефрита. С целью профилактики подобного осложнения рекомендуется выполнение полулунного разреза лоханки выпуклостью к стиркуре мочеточника и от его центра – вертикальный разрез по лоханочно-мочеточниковому сегменту.
Послеоперационный период
После выполнения пластики чашечно-лоханочного сегмента (любым методом) почка обязательно дренируется путем прямой пиелостомии на 3-4 недели. Кактетеризация мочеточника через лоханку и нефростому показана в сомнительных случаях нового анастомоза. В целях профилактики паранефральной гематомы или мочевого затека Н. А. Лопаткин и И. П. Шевцов рекомендуют обязательно дренировать паранефральную клетчатку на 2-3 сут резиново-марлевым или целлофано-марлевым тампоном.
В послеоперационном периоде необходимо обеспечить бесперебойную работу дренажей. С этой целью их осторожно промывают раствором антибиотиков или 0,3% раствором аспирина ( проф. А. Я. Пытель). Из диеты больного после операции должны быть исключены солеобразующие продукты и ощелачивающие реакцию мочи вещества. Целесообразно рекомендовать обильное питье, в том числе нещелочных минеральных вод. Если анастомоз между лоханкой и мочеточником накладывался с натяжением, предпочтительно удерживать больного на постельном режиме до 12-14 дня. При благоприятных обстоятельствах можно разрешить больному вставать как только позволят ему силы – на 3-4 сутки.
Заключительный этап лечения больного – проверка проходимости нового анстомоза с помощью антеградной пиелографии. При применении этого метода контроля необходима определенная осторожность. Перед исследованием надо за сутки сменить дренажную трубку и лишь при отсутствии температурной реакции можно проводить исследование. Недопустимо добиваться проходимости мочеточника путем переполнения лоханки. Необходимо помнить, что послеоперационный отек анастомоза исчезнет весьма поздно – на 24-28 день, а тонус лоханки восстанавливается в еще более поздние сроки. При отрицательном результате лучше повторить исследование, чем вызвать неосторожными манипуляциями атаку пиелонефрита, которая может привести к нефроэктомии. Убедившись в хорошей проводимости лоханочно-мочеточникового соустья, следует провести 3-5 дневную «тренировку» путем постепенного увеличения срока пережатия дренажа. Дренаж из почки можно удалить лишь убедившись в отсутствии распирания и температурной реакции. Больного выписать только после подтверждения восстановления функции почки экскреторной урографией.
Медикаментозная терапия
В случае осложнения гидронефроза пиелонефритом необходима противовоспалительнная терапия с учетом чувствительности возбудителя к препарату. Высокую эффективность против пиелонефритичекой инфекции показали препараты группы нитрофуранов. К ним относятся фуразолидон (внутрь по 0,1-0,15 г.), фурадонин (внутрь по 0,1-0,15 г.), фурагин (внуть по 0,1-0,2 г.). Нитрофураны активны по отношению к стафилококку, стрептококку, кишечной палочке, протею. Антибактериальная терапия должна быть длительной. Профессор А. Я. Пытель рекомендует рекомендует каждый месяц проводить 10-ти дневные курсы. Если же, несмотря на эти курсы, из мочи больного высеивается патололгическая микрофлора, показано длительное непрерывное лечение со сменой антибактериального препарата каждые 5-7 дней. При наличии в моче грамотрицательной флоры хорошие результаты может даль применение налидиксиновой кислоты (неграм) по 4 г в день в течении 5-7 суток.
С целью уменьшения побочных эффектов при приеме производных нитрофурана рекомендуется обильное питье, антигистаминные препараты, витамины группы В. В целях более полного и быстрого восстановления тонуса лоханки, уменьшения ее объема, предупреждения грубого рубцового процесса в лоханочно-мочеточниковом сегменте весьма целесообразно применять соответствующую «рассасывающую» терапию – алоэ, пирогенал.
Симптоматическая терапия: щадящий режим, диета, меры по восстановлению водно-электролитного баланса, борьба с гипертонией.
Лечение
Омепразол 0,02. По 2 капсулы в день за 30 мин. до еды. Противоязвенный препарат, снижающий секрецию HCl путем угнетения протонового насоса секреторных клеток слизистой желудка.
Алмагель 100 мл. по 1 столовой ложке 3 раза в день. Антацидное средство, содержащее алюминия гидрохлорид и магния окись. Если больного беспокоят боли в области желудка и ДПК то назначаем Алмагель А содержащий местный анестетик Анестезин. Дозировка та же.
Церукал раствор 0,01мл. По 0,01 мл. внутримышечно. Противорвотное средство, угнетающе пусковую зону.
Фуразолидон. По 0,1-0,15 г. в день. Антибактериальный препарат против пиелонефротической инфекции.
Цефоперазон по 500 мг каждые 12 часов. Цефалоспорин III поколения.
Бифидобактерин по 10 доз 2 раза в день после антибактериальных средств для профилактики и лечения дисбактериоза.
23,03,01 состояние средней степени тяжести. Кожные покровы и видимые слизистые чистые. Активных жалоб не предьявляет.
АД 120/80 мм рт ст. ЧСС 66 уд/мин. Т 37,4 0С
24,03,01 состояние средней степени тяжести. Активных жалоб не предьявляет. Кожные покровы чистые, незначительная потливость. Периферические лимфоузлы не увеличены, безболезненные. Дыхание везикулярное, сердечные тоны ритмичные, ясные.
АД 110/701 м рт ст. ЧСС 75 уд/мин. Т 37 0С
25,03,01 Состояние средней степени тяжести. Жалоб нет.
Периферические лимфоузлы не увеличены. Дыхание везикулярное. Тоны ясные, ритмичные.
АД 120/74 мм рт ст. ЧСС 72 уд/мин. Т 37,2 0С
Прогноз
Прогноз в отношении жизни благоприятный. При возникновении воспалительного процесса в паранефральной клетчатке существует опасность рецидива стриктуры уретры. Неблагоприятным прогностическим признаком является обострение пиелонефрита, что может привести к нефросклерозу и недостаточности оперированной почки. Больной нуждается в обязательном диспансерном наблюдении.
Рекомендации:
Диспансерное наблюдение
Диета с ограничением жидкости, поваренной соли, специй, копченостей. Запрет алкоголя.
Избегать охлаждения, работы в условиях сырости.
Ограничение физической нагрузки.
Рекомендуется смена места работы на боле благоприятные.
Строгое соблюдение лечебных назначений.
Я. Пытель. Руководство по клинической урологии М.: Медицина, 1969г
Хирургические заболевания почек и мочеточников Л.: Медицина, 1965 г
Н. А. Лопаткин. Оперативная урология М.: Медицина 1986г
Д. П. Чухрененко, А. В. Люлько. Атлас операций на органах мочеполовой системы. М.: Медицина 1972 г.
В. В. Ермоленко. Хронический гемодиализ М.: Медицина, 1982г
bukvasha.ru
ГЛАВА 5. ГИДРОНЕФРОЗ
Гидронефроз - полиэтиологическое заболевание почки, возникающее вследствие стойкого нарушения оттока мочи из почки и характеризующееся расширением чашечно-лоханочной системы, атрофическими изменениями паренхимы и нарушением почечной функции. Если гидронефроз сопровождается расширением мочеточника, то такое заболевание называют уретерогидронефрозом.
Эпидемиология. Больные с гидронефрозом составляют 1,5-2,5 % всех стационарных урологических пациентов и 5 % больных с патологией почек.
Этиология и патогенез. В основе развития гидронефроза лежит нарушение оттока мочи из почки, постепенно приводящее к атрофии ее паренхимы. Выраженность гидронефроза зависит от длительности, тяжести и уровня обструкции, а также и от строения чашечно-лоханочной системы. Наибольшие повреждения происходят при внутрипочечном расположении лоханки. Внепочечно расположенные лоханки легко растягиваются, и почечные чашки повреждаются в меньшей степени. Гидронефроз не самостоятельное заболевание, он всегда проявляется как осложнение другого заболевания, нарушающего пассаж мочи. Причины гидронефроза можно разделить на несколько групп.
Можно выделить врожденные и приобретенные причины гидронефроза. К первым относят различные аномалии развития почек и мочевых путей. Из них наиболее часто встречаются добавочная нижнеполярная артерия, ретрокавальный и ретроилиакальный мочеточник, уретероцеле. Приобретенные причины гидронефроза (камни мочеточника, воспалительные и травматические стриктуры мочеточника, ретроперитонеальный фиброз и мн. др.) возникают на каком-то этапе жизни.
Все препятствия к оттоку мочи, вызывающие гидронефроз, С. П. Федоров разделил на пять групп:
1) располагающиеся в мочевом пузыре и мочеиспускательном канале;
2) располагающиеся по ходу мочеточника, но вне его просвета;
3) находящиеся в просвете мочеточника;
4) возникающие вследствие отклонения положения и хода мочеточника;
5) возникающие вследствие каких-либо изменений в стенках мочеточника и лоханки.
Первая группа причин нарушения оттока мочи из почки представлена заболеваниями, приводящими к инфравезикальной обструкции, а также некоторыми поражениями мочевого пузыря. Инфравезикальную обструкцию могут вызывать ДГПЖ, стриктура, опухоль, клапан, дивертикул уретры, фимоз. Уретерогидронефроз возникает также при некоторых функциональных нарушениях детрузора и наружного уретрального сфинктера, проявляющихся атонией мочевого пузыря или детрузорно-сфинктерной диссинергией и имеющих нейрогенную природу. Все указанные факторы способны приводить к двустороннему уретерогидронефрозу и вызывать хроническую почечную недостаточность. К этой группе причин также относятся опухоли, камни и дивертикулы мочевого пузыря.
Вторая группа причин нарушения оттока мочи из почки представлена состояниями, при которых мочеточник сдавливается извне. К такому сдавлению могут привести пороки развития почечных артерий (добавочная нижнеполярная артерия), парапельвикальная киста почки, опухоли, исходящие из малого таза, брюшной полости и забрюшинной клетчатки, забрюшинный фиброз (болезнь Ормонда), увеличение забрюшинных лимфатических узлов вследствие заболеваний лимфатической системы и метастатических поражений. Склеротические изменения забрюшинной и тазовой клетчатки вследствие оперативных вмешательств или лучевой терапии также могут привести к сдавлению и нарушению проходимости мочеточника.
К третьей группе причин относятся ретрокавальное и ретроилиакальное расположение мочеточника, его перегиб и перекручивание.
Четвертая группа причин гидронефроза включает дивертикулы, опухоли, клапаны, камни, стриктуры мочеточника разной природы (врожденные, травматические, воспалительные).
К пятой группе относятся аномалии развития стенки мочеточника и лоханки (мышечные, фиброзные, тотальные и смешанные дисплазии), аномалии интрамурального отдела мочеточника (врожденный пузырно-мочеточниковый рефлюкс, уретероцеле).
Нарушение оттока мочи независимо от вызвавшей его причины приводит к развитию последовательных типичных изменений в почке и верхних мочевых путях. Эти процессы, приводящие к гидронефротической трансформации почки, достаточно сложны. Изначально нарушение оттока мочи приводит к повышению внутрилоханочного давления. При этом развиваются расширение чашечно-лоханочной системы и компенсаторная гипертрофия мышечных элементов лоханки и чашек.
Если нарушение оттока длительное, то постепенно происходит истощение компенсаторного потенциала и наблюдается расширение и истончение стенок чашек и лоханки. При этом отмечаются гипотрофия тубулярного аппарата почки, нарушение циркуляции мочи и крови в клубочках, что в итоге приводит к нарушению кровотока в паренхиме почки, ишемии, нарушению тканевого метаболизма и, в конце концов, к атрофии почечной паренхимы. На этой стадии почка резко расширена, паренхима резко истончена, функция почки минимальна или отсутствует.
Необходимо отметить, что расширение чашечно-почечной системы может быть не связано с обструкцией мочевых путей. Иногда встречается врожденное расширение чашечно-лоханочной системы. Часто гидронефроз наблюдается у детей с ПМР. Со временем рефлюкс может прекратиться, а гидронефротические изменения сохраняются.
Классификация. Выделяютодно- идвусторонний гидронефроз. Одностороннее поражение обычно возникает, если препятствие оттоку мочи находится на уровне мочеточника. К двустороннему гидронефрозу могут приводить инфравезикальная обструкция, нарушение оттока мочи на уровне мочевого пузыря, а также двусторонние препятствия на уровне мочеточников. Двусторонний гидронефроз, так же как и гидронефроз единственной почки, приводит к хронической почечной недостаточности.
В течении гидронефроза выделяют три последовательные стадии: пиелэктазию (расширение лоханки),гидрокаликоз (помимо лоханки расширяются также чашки), а такжесобственно гидронефроз, когда вследствие атрофии паренхимы почка представляет тонкостенный мешок. По мере развития этого заболевания почечная функция ухудшается, и, в конце концов, почка перестает функционировать.
Симптоматика и клиническое течение. Специфических для гидронефроза клинических симптомов нет. Часто у больных даже на поздних стадиях заболевания вовсе отсутствуют жалобы. Можно отметить, что при гидронефрозе имеет место несоответствие между скудостью симптоматики и выраженными анатомическими нарушениями в почке. Обычно симптоматика у больных с гидронефрозом связана с сопутствующими заболеваниями, такими как пиелонефрит и мочекаменная болезнь.
Наиболее часто встречаются при гидронефрозе такие симптомы, как боль, пальпируемое образование, изменения в моче.
Боль в поясничной области и подреберье - наиболее частый симптом гидронефроза - чаще всего незначительная по интенсивности, ноющая, волнообразная, с периодами усиления и ослабления, в некоторых случаях носит постоянный характер. Иногда пациенты жалуются не на боль, а на чувство тяжести или дискомфорта в поясничной области. Если на фоне усиления боли появляются лихорадка и ознобы, то это свидетельствует об обострении инфекционно-воспалительного процесса в почке.
Другой важный симптом гидронефроза - наличие пальпируемого образования в подреберье или выходящего за его пределы. Это образование обычно эластической консистенции, может быть незначительно болезненным при пальпации.
Макрогематурия при гидронефрозе наблюдается у 10-20 % больных. Она обычно тотальная, кратковременная и редко продолжается более суток. Причина макрогематурии - форникальное кровотечение вследствие резкого снижения внутрилоханочного давления при временном восстановлении оттока мочи из почки. Иногда макрогематурия является единственным симптомом гидронефроза.
Помутнение мочи наблюдается у больных с гидронефрозом при присоединении инфекционно-воспалительного процесса в почке.
К общим признакам можно отнести недомогание, быструю утомляемость, понижение работоспособности. Если наряду с этими симптомами отмечаются жажда, полиурия, анемия, то необходимо обследовать больного на наличие хронической почечной недостаточности. К последней обычно приводит двусторонний гидронефроз или гидронефроз единственной почки.
Помимо хронической почечной недостаточности, гидронефроз может осложняться нефрогенной гипертензией, острым или хроническим пиелонефритом, вторичным камнеобразованием.
Диагностика. Основные задачи диагностики, помимо собственно выявления гидронефроза, - обнаружение причины нарушения оттока мочи из почки, определение функционального состояния гидронефротически измененной и противоположной почек.
Проводят всестороннее клинико-лабораторное обследование больного, включающее сбор жалоб и анамнеза, анализы мочи и крови, УЗИ (трансабдоминальную и транслюмбальную), рентгенологическое исследование. Иногда выполняют ангиографию, КТ, нефросцинтиграфию.
Сбор анамнеза - важный этап диагностики гидронефроза. Необходимо внимательно относиться к указаниям на наличие в анамнезе мочекаменной болезни, почечных колик, болей в поясничной области, операций на органах таза, брюшной полости или забрюшинного пространства.
Особое внимание необходимо уделить неврологическим заболеваниям, трав мам спинного мозга, тазовым дисфункциям, поскольку нейрогенные причины нарушения функции почек и верхних мочевых путей весьма часты. В ходе опроса выясняют характер мочеиспускания, наличие ослабления потока мочи и чувства неполного опорожнения мочевого пузыря, т. е. признаков инфравезикальной обструкции.
При пальпации можно выявить увеличенную, эластической консистенции, иногда незначительно болезненную при пальпации почку. Возможно обнаружение симптома флюктуации.
При исследовании мочи возможно выявление лейкоцитурии и эритроцитурии. У больных с гидронефрозом в клиническом анализе крови обычно изменений не находят, однако при сопутствующем воспалительном процессе наблюдается лейкоцитоз и сдвиг лейкоцитарной формулы влево. Биохимический анализ крови позволяет оценить суммарную функцию почек. При наличии почечной недостаточности отмечают повышение содержания креатинина и мочевины в сыворотке крови. Для более тщательного исследования почечной функции выполняют пробу Реберга и другие исследования.
УЗИ играет важную роль в диагностике гидронефроза. У большинства больных гидронефроз впервые выявляют при проведении планового УЗИ или обследования по поводу других заболеваний. При УЗИ оценивают наличие и степень расширения чашечно-лоханочной системы, толщину паренхимы почки, а также состояние противоположной почки (рис. 5.1). Информативность обычного УЗИ повышается при применении допплеровского сканирования. В этом случае можно изучить состояние кровотока в почке.
Рентгенологические методы исследования лежат в основе диагностики гидронефроза. На обзорных рентгенограммах возможно выявление увеличения размеров почки. Экскреторная урография позволяет оценить функцию каждой почки в отдельности, состояние чашечно-лоханочной системы, проходимость мочеточника.

Рис. 5.1. Ультрасонограмма. Правосторонний гидронефроз
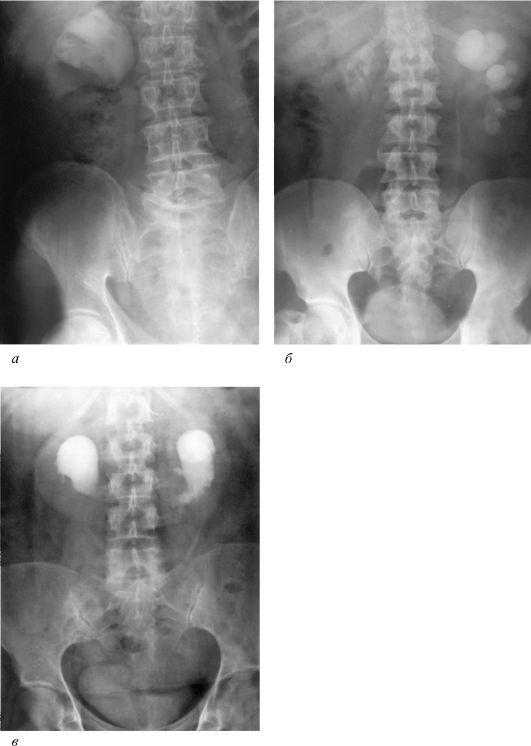
Рис. 5.2. Экскреторные урограммы: а - правосторонний уретерогидронефроз; б - левосторонний гидронефроз; в - двусторонний гидронефроз
На рис. 5.2, а показана чашечно-лоханочная система при правостороннем уретерогидронефрозе (снимок сделан через 50 мин после введения рентгеноконтрастного вещества). Также экскреторная урография позволяет определить причину гидронефроза. На рис. 5.2,б представлен левосторонний гидронефроз вследствие стеноза прилоханочного отдела левого мочеточника, на рис. 5.2,в - двусторонний гидронефроз (снимки сделаны через 15 мин после введения рентгеноконтрастного вещества). На поздних стадиях гидронефроза при значительном снижении функции почки диагностическая ценность экскреторной урографии снижается. При этом можно наблюдать только появление пятен рентгеноконтрастного вещества в проекции чашек, что свидетельствует о сохранении секреторной функции почки и возможности хотя бы частичного восстановления ее функции. Инфузионную урографию используют, когда обычная экскреторная урография неинформативна.
Ретроградную уретеропиелографию выполняют значительно реже и когда информация относительно состояния чашечно-лоханочной системы и проходимости мочеточника, полученная на экскреторных и инфузионных урограммах, недостаточна. Ретроградная уретеропиелография наиболее точно позволяет определить причину нарушения оттока мочи (рис. 5.3). Однако это исследование необходимо выполнять с большой осторожностью, поскольку велик риск обострения инфекционно-воспалительного процесса в почке. Обычно ретроградную уретеропиелографию проводят утром в день операции по поводу гидронефроза.
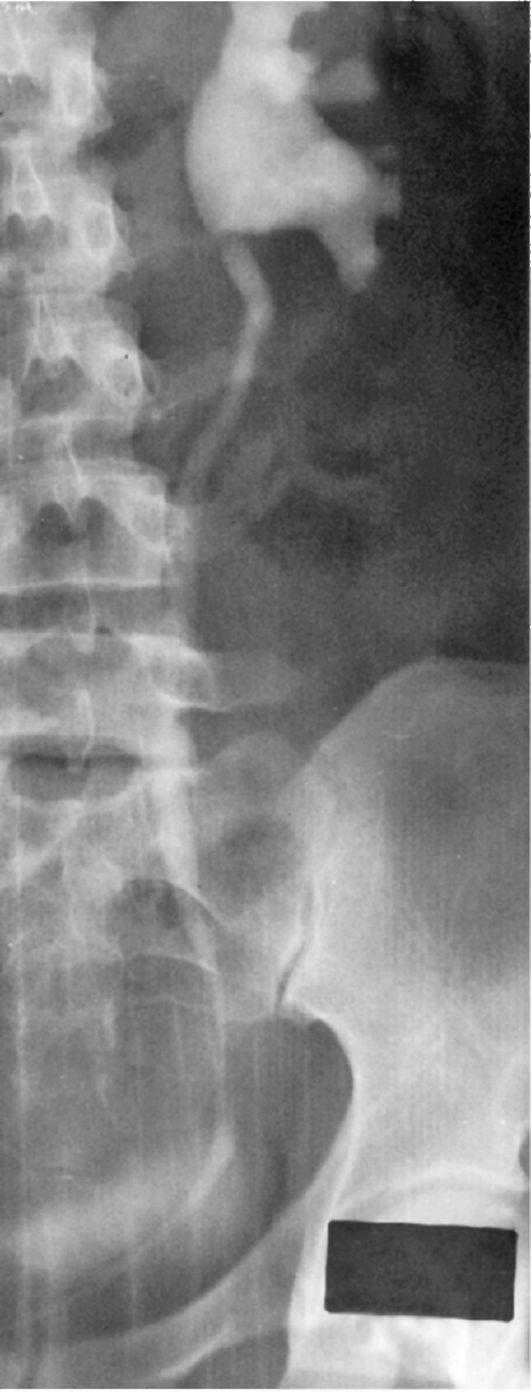
Рис. 5.3. Ретроградная уретеропиелграмма. Определяется гидронефроз I степени слева, в прилоханочном отделе левого мочеточника - «просветление» из-за прохождения добавочной нижнеполярной артерии
Почечную ангиографию при гидронефрозе проводят, когда необходимо оценить почечный кровоток и выявить добавочные сосуды, нарушающие отток мочи.
Для исследования функции гидронефротически измененной и противоположной почек проводят ренографию или динамическую сцинтиграфию. При подозрении на пузырно-мочеточниковый рефлюкс выполняют микционную и восходящую цистографию.
Дифференциальная диагностика. Гидронефроз следует дифференцировать от других заболеваний почки, проявляющихся ее увеличением (опухолью, солитарной кистой почки, поликистозом).
Опухоль почки при пальпации плотная, бугристая. При УЗИ выявляют тканевое образование и изменение за счет него контуров почки. Характерные рентгенологически признаки, например ампутация чашки, также указывают на опухоль. В отличие от гидронефроза при опухоли почки расширение чашечно-лоханочной системы нехарактерно. Окончательно уточнить диагноз можно по результатам КТ.
Характерный рентгенологический признак кисты почки - сдавление чашечно-лоханочной системы. Помощь в дифференциальной диагностике кисты почки и гидронефроза могут оказать также УЗИ и КТ.
При поликистозе почек обе почки увеличены, бугристы. Лабораторное исследование выявляет признаки хронической почечной недостаточности.
Лечение. Гидронефроз лечат консервативными и оперативными методами. Консервативное лечение - вспомогательное и показано ограниченному числу пациентов, например при невозможности оперативного вмешательства из-за тяжелых сопутствующих заболеваний. При инфекционно-воспалительном процессе в почке назначают антибактериальную терапию. Симптоматическое лечение показано для купирования боли, нормализации артериального давления. В некоторых случаях используют лекарственные средства, улучшающие микроциркуляцию в почке.
Хирургические вмешательства являются основными в лечении больных с гидронефрозом. Выполняются как органосохраняющие, так и органоуносящие (нефрэктомия) операции.
Цель органосохраняющей операции - устранение причины, вызвавшей гидронефроз, и нормализация оттока мочи из почки. В тех случаях, когда устранить причину гидронефроза не представляется возможным и имеются тяжелые осложнения, такие как гнойный процесс в почке или выраженная нефрогенная гипертензия, либо гидронефротически измененная почка полностью утратила свою функцию, выполняют нефрэктомию. Перед органоуносящей операцией необходимо убедиться в сохранности функции противоположной почки.
Выбор органосохраняющей операции при гидронефрозе зависит от причины заболевания. Если гидронефротическая трансформация произошла из-за обтурации верхних мочевых путей, выполняют реконструктивно-пластические операции. Все многообразие таких операций можно разделить на три группы: открытые, эндоурологические (например, эндоскопическое рассечение стриктуры), лапаро- и ретроперитонеоскопические операции.
Наиболее распространенным вмешательством при стриктуре лоханочно-мочеточникового сегмента является операция Хайнса-Андерса с резекцией суженного участка мочеточника и наложением анастомоза между мочеточником и лоханкой. Если лоханка существенно расширена, то одновременно выполняют и ее резекцию.
Помимо этой операции при сужении лоханочно-мочеточникового сегмента выполняют операции Фенгера и Кальп-де-Вирду. При наличии добавочного нижнеполярного сосуда, нарушающего отток мочи из почки, выполняют резекцию суженного участка мочеточника с последующим антевазальным уретеропиелоанастомозом.
При операции по методу Фенгера проводят продольное рассечение задней стенки мочеточника в области его сужения и сшивают его стенки в поперечном направлении. В последние годы этот способ оперативного вмешательства почти не применяют.
Операция Кальп-де-Вирду заключается в формировании нового лоханочного мочеточникового сегмента с широким просветом, для чего выкраивают из задней стенки лоханки лоскут с основанием у нижнего края лоханки. Лоскут откидывают книзу и его края сшивают с краями мочеточника, благодаря чему образуется новый и с широким просветом лоханочно-мочеточниковый сегмент.
При гидронефрозе, причина которого «высокое» отхождение мочеточника от лоханки, выполняют V-Y-пластику лоханочно-мочеточникового сегмента по методу Фоли.
Если при гидронефрозе лоханка расположена внутрипочечно, выполняют уретерокаликоанастомоз (операцию Найвирта), для чего отсеченный в пределах здоровых тканей мочеточник вшивают в нижнюю чашку.
При сужении мочеточника в нижнем отделе выполняют уретеронеоцистоанастомоз. Операция заключается в иссечении участка стриктуры мочеточника с последующей его пересадкой в новое место стенки мочевого пузыря. Если стриктура достаточно протяженная и приходится иссекать большой участок мочеточника, то уретероцистонеоанастомоз невозможен и выполняют операцию Боари - замещают недостающий дистальный участок мочеточника лоскутом из мочевого пузыря.
Если причина нарушения оттока мочи из почки - сдавление мочеточника рубцами, выполняют уретеролиз - освобождают мочеточник из спаек.
Если гидронефроз вызван инфравезикальной обструкцией, то поражаются обе почки, велик риск развития почечной недостаточности, и целью хирургического лечения в таких случаях должно быть восстановление оттока мочи из мочевого пузыря.
В последние годы при гидронефрозе стали выполнять малоинвазивные рентгеноэндоскопические вмешательства - бужирование, баллонную дилатацию и эндоскопическое рассечение стриктур лоханочно-мочеточникового сегмента и мочеточника.
Прогноз. Благоприятный, у больных с односторонним гидронефрозом, при условии своевременного оперативного вмешательства; неблагоприятный, при двустороннем гидронефрозе из-за риска развития хронической почечной недостаточности.
Контрольные вопросы
1. Каковы причины развития гидронефроза?
2. В чем заключаются особенности клинического течения гидронефроза?
3. Какие виды рентгенологических исследований применяют для распознавания гидронефроза?
4. Какие оперативные вмешательства выполняются при гидронефрозе?
studfiles.net