 Лекция № 10 Токсические поражения нервной системы Неврологические проявления при алкоголизме
Лекция № 10 Токсические поражения нервной системы Неврологические проявления при алкоголизме Среди всех токсических поражений особое место занимают интоксикации алкоголем.
Существующие классификации предусматривают разнообразные проявления токсического воздействия алкоголя на организм.
Согласно классификации Г.А. Лукачера и Т.А. Моховой (1989 г.), все неврологические проявления при алкоголизме делятся на следующие виды:
I. Хронический алкоголизм.
А. Неврологические синдромы, выявленные вне абстинентного синдрома и вне психоза.
1. Синдром вегетативной дистонии.
2. Гипоталамический синдром.
3. Судорожный синдром.
4. Псевдотабетический синдром.
5. Синдром алкогольного энцефаломиелита.
6. Алкогольная миелопатия.
7. Алкогольная миопатия.
8. Алкогольная полинейропатия.
9. Синдром повышенного внутричерепного давления.
10. Гидроцефальный синдром.
Б. Неврологические проявления алкогольного абстинентного синдрома.
1. Синдром вегетативной дистонии.
2. Синдром повышенного внутричерепного давления.
В. Неврологические проявления алкогольного делирия.
1. Выраженный синдром внутричерепного давления, обусловленный гиперпродукцией ликвора и нарушением его оттока.
2. Резко выраженный синдром внутричерепного давления, обусловленный увеличением массы мозга вследствие его набухания и отека.
Г. Алкогольные энцефалопатии.
1. Острая алкогольная энцефалопатия Гайе-Вернике, сверхострая форма энцефалопатии.
2. Хронические алкогольные энцефалопатии: корсаковский психоз, алкогольный псевдопаралич, алкогольная мозжечковая атрофия, алкогольная дегенерация мозолистого тела, центральный некроз моста и др.
II. Алкогольное опьянение (острая алкогольная интоксикация).
1. Синдром вегетативной дистонии.
2. Синдром внутричерепного давления, обусловленный гиперпродукцией ликвора.
3. Синдром внутричерепного давления, обусловленный отеком мозга.
III. Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом). Повышение внутричерепного давления вследствие приема алкоголя на фоне существующей внутричерепной гипертензии у лиц с органическим поражением головного мозга травматической или инфекционной этиологии.
Острое отравление этанолом
Фармакокинетика этанола
Этанол полностью всасывается из желудочно-кишечного тракта за 2 часа. При наличии пищи в желудке всасывание осуществляется несколько медленнее. Основной метаболизм этанола происходит в печени. При регулярном приеме больших доз метаболизм алкоголя ускоряется в связи с индукцией печеночных ферментов (алкогольдегидрогенеза). Смертельная концентрация алкоголя в крови составляет примерно 5000 мг/л. У человека весом 70 кг такая концентрация создается при приеме около 0,5 л 90° спирта. При регулярном употреблении алкоголя смертельная доза может быть выше. В целом токсичность этанола зависит от максимальной концентрации в крови, скорости ее нарастания, привычки к алкоголю и употребления других фармакологических веществ. Принятый этанол метаболизируется в течение 24 часов.
Лечение
При легком опьянении необходимо убедиться, что выпивший не собирается управлять автомобилем и способен добраться до дома. Аналептики (кофеин, теофиллин, амфетамин) не способствуют протрезвлению и не улучшают способность водить автомобиль.
При опьянении средней степени достаточно препроводить больного домой. Если с момента приема алкоголя прошло менее 2 часов, то дальнейшее всасывание алкоголя можно предотвратить с помощью искусственной рвоты, промывания желудка и слабительных. Аналептики не применяют.
При интоксикациях основную опасность представляют дыхательные расстройства. Прогноз благоприятный, если удается предотвратить резкую гипоксию. При первых признаках нарушения дыхания интубируют трахею и проводят ИВЛ. Если с момента приема алкоголя прошло менее 2 часов, проводят промывание желудка. Для поддержания АД и диуреза проводят инфузионную терапию. При подозрении на хронический алкоголизм или поражение печени вводят витамин В1 и глюкозу. Вводятся препараты Калия. При крайне высоких концентрациях этанола в крови (более 7000 мг/л) его можно снизить с помощью перитонеального диализа или гемодиализа.
Абстинентный синдром
Легкий абстинентный синдром проявляется тревожностью, слабостью, тремором конечностей, повышенным потоотделением и тахикардией.
При отсутствии сопутствующих заболеваний (таких как ИБС и инфекция) лечение проводится амбулаторно. Назначается тиамин, 50 мг в/м и поливитамины. Необходим достаточный прием жидкости и пищи. Эффективны бензодиазепиновые транквилизаторы: хлордиазепоксид 25-50 мг каждые 4 часа в течение 3-4 суток или диазепам в дозе 5-10 мг каждые 4-6 часов.
Умеренный абстинентный синдром может протекать с лихорадкой, галлюцинациями и неадекватным поведением. Могут быть абстинентные эпилептические припадки. Генерализованные припадки возникают спустя 12-30 часов после прекращения регулярного приема алкоголя. Обычно они непродолжительны и не повторяются более 1-2 раз. Редко возникают длительные припадки и эпилептические статусы. ЭЭГ вне приступа в норме. Вне периода абстиненции припадков не бывает.
В этих случаях рекомендуется госпитализация больного. При обезвоживании, гипокалиемии, гипомагниемии проводят инфузионную терапию, вводят кристаллоиды. При наличии сопутствующей инфекционной патологии она может провоцировать АС.
Высокий риск кровотечения при алкоголизме вызывается поражением печени и тромбоцитопатией. Поэтому для купирования лихорадки назначают парацетамол, а не аспирин.
Поражение печени приводит к гипогликемии, а голодание к кетоацидозу. Для коррекции этих состояний на ранних стадиях заболевания вводят глюкозу в/в.
Обязательным компонентом лечения является введение тиамина 50 мг в/в или в/м.
Введение транквилизаторов осуществляется в/м или в/в. При в/в введении эффект достигается быстро. Однако, необходимо помнить о возможном чрезмерном угнетении ЦНС и остановке дыхания при быстром введении препарата. Диазепам вводится в дозе 2,5-5 мг каждые 5 минут до прекращения возбуждения, затем 5-10 мг внутрь или в/в каждые 6 часов. Максимальная разовая доза препарата 5 мг.
Для профилактики судорожных припадков назначается дифенин (1 г препарата в течение 1-2 часов, затем 300 мг/сутки в течение 3 дней и постепенная отмена в течение недели) или карбамазепин. Назначение фенобарбитала не рекомендуется.
Энцефалопатия Гайе-Вернике
Это состояние обусловлено гиповитаминозом В1. Возникает на фоне хронического алкоголизма или при тяжелой недостаточности питания, например, при длительном парентеральном питании. Начало острое, после делириозного синдрома. Сначала возникают периоды сонливости или возбуждения. Отрывочные бредовые или галлюцинаторные переживания. Амнезия. Быстро нарастает физическая слабость, анорексия, адинамия. Могут быть гиперкинезы или эпилептические припадки. Затем на фоне сонливости возникают галлюцинации делириозного типа. В неврологическом статусе обнаруживаются нейровегетативные нарушения, расстройства зрительно-моторной координации, нистагм, гиперкинезы, непостоянная мышечная гипертония, патологические рефлексы, мозжечковые расстройства. В целом клиника характеризуется триадой: нарушение сознания, атаксия, офтальмоплегия (чаще поражается VI c одной или двух сторон). При своевременном лечении глазные симптомы проходят через несколько дней, но у 25% больных сохраняется корсаковский психоз. При этом имеются нарушения высших корковых функций, ведущим симптомом является фиксационная амнезия.
Лечение
Вводится тиамин парентерально в дозе 50-100 мг в/в или в/м. Затем тиамин назначается в дозе 50 мг/сутки на протяжении длительного периода. Одновременно назначаются другие витамины группы В.
Глюкоза назначается после введения первой дозы витамина В1.
Алкогольная полинейропатия
Наблюдается у лиц, злоупотребляющих алкогольными напитками, особенно суррогатами алкоголя. Частота полинейропатии составляет 2-3 %.
В патогенезе основное звено принадлежит нарушению обменных процессов в спинальных и черепных нервах и развитию гиповитаминоза.
Клиника
Развивается чаще подостро. Появляются парестезии в дистальных отделах конечностей, боли в икроножных мышцах, усиливающиеся при сдавлении мышц и надавливании на сосудисто-нервные стволы. Затем появляется слабость и параличи всех конечностей, однако наиболее выраженный парез развивается в ногах. Преимущественно поражаются разгибатели стопы. Развиваются атрофии. Нередко сухожильные рефлексы повышены, а зона их расширена. Наблюдается гипотония мышц, расстраивается мышечно-суставное чувство. Расстройство чувствительности носит тип «перчаток» и «носков». Расстройства глубокой чувствительности приводят к возникновению атаксии. Возможны вегетативные нарушения в виде отеков, дистального гипергидроза, нарушения окраски кожных покровов. Из ЧМН чаще поражаются II, III, реже X пары.
В течении заболевания выделяют стадию нарастания симптомов, которая длится недели или месяцы, стационарную стадию; при лечении заболевания наступает стадия обратного развития. При исключении приема алкоголя прогноз благоприятный. Летальный исход наблюдается при вовлечении блуждающего нерва и диафрагмального.
Лечение
Необходимо назначение витаминов группы В. Особенно В1 в дозе 50-100 мг в сутки. Назначается аскорбиновая кислота, стрихнин, при бредовых состояниях нейролептики. В восстановительном периоде прозерин, дибазол, физиолечение.
Отравление угарным газом
Возникает в гаражах с работающими двигателями автомобилей, при авариях в котельных, нарушении санитарно-гигиенических правил в доменных и литейных цехах. В домашних условиях это возможно при преждевременном закрытии заслонкой трубы, до того как топливо полностью прогорит. Окись углерода, соединяясь с гемоглобином, образует карбоксигемоглобин, неспособный переносить кислород. В крови возникает гипоксемия. Возникает кислородное голодание тканей организма. Особенно сильно это сказывается на ткани коры ГМ и подкорковых узлов.
Клиника
При кратковременном воздействии угарного газа на организм возникают преходящие нарушения деятельности ЦНС: самым первым симптомом бывает сонливость, которая может перерасти в кому. Среди других признаков встречается головная боль, тошнота, рвота, головокружение со звоном в ушах, общая слабость, тахикардия, обморок. Главная особенность острого отравления – это гипоксия без цианоза. Классическая вишнево-красная окраска кожи встречается редко. При выведении человека из зоны скопления газа его состояние улучшается.
При высоких концентрациях газа развивается коматозное состояние, продолжающееся до нескольких часов, затем может наступить смерть. Могут произойти кровоизлияния в сетчатку глаза. Нарушаются стволовые функции. В тяжелых случаях развивается ишемия миокарда или мозга. В случае регрессирующего течения кома сменяется кратковременным периодом двигательного возбуждения, агрессивным поведением, дезориентацией в месте и времени. В дальнейшем может быть состояние оглушения, резкое расстройство памяти на ближайшие события. Расстройства памяти могут носить стойкий характер. Иногда после первоначального регресса симптоматики через 1-3 недели развивается подострая демиелинизация головного мозга.
После перенесенного отравления угарным газом может развивается синдром паркинсонизма и полинейропатии. Наиболее стойким является интоксикационный паркинсонизм, который протекает хронически.
Лечение
Необходимо эвакуировать больного и назначить 100% кислород. При тяжелых отравлениях проводится гипербарическая оксигенация. Для снижения потребностей тканей в кислороде назначаются транквилизаторы, пациентам обеспечивается покой. При гипертермии снижают температуру тела. При возникновении паркинсонизма назначают стимуляторы дофаминовых рецепторов (бромокриптин, проноран, мирапекс).
Наркотические анальгетики
При передозировке наркотических анальгетиков возникают типичные клинические проявления. Угнетается сознание, нарушается функция дыхания, у больных наблюдаются точечные зрачки. Возможны также гипотермия, артериальная гипотония, слабость мышц конечностей и жевательной мускулатуры. Введение очень больших доз препаратов сопровождается судорогами и отеком легких.
Лечение. Основные мероприятия направлены на поддержание дыхания. При цианозе, урежении дыхания менее 10 раз в минуту и при опасности западении языка проводят интубацию и ИВЛ. Из медикаментов внутривенно вводят налоксон (антагонист наркотических анальгетиков) с 0,4 мг до 10 мг, увеличивая дозу на 0,4 мг. Налоксон действует в течение 1-4 часов. Поэтому по истечении этого времени возможен возврат некоторых симптомов наркотической интоксикации или комы. Это требует повторного введения налоксона. Чувствительность к налоксону у наркоманов часто оказывается чрезвычайно высокой, поэтому разовая доза налоксона не должна превышать 0,4 мг. Нередко через несколько минут после введения налоксона развивается тяжелый абстинентный синдром. Он не снимается наркотическими анальгетиками. В этом случае не рекомендуется купировать сразу все симптомы наркотической интоксикации. Сначала восстанавливается дыхание и уровень сознания, исключается аспирация языка, и больной занимает в постели удобное положение. Нередко при приеме налоксона возникает рвота.
Отравление свинцом
Отравление свинцом происходит при работе с красками, содержащими свинец, при контакте с тетраэтил-свинцом (он используется для этилирования бензина), при работе на бензохранилищах.
Клинические проявления складываются из энцефалопатии, свинцовой колики, нейропатии.
Свинцовая энцефалопатия проявляется психическими изменениями, заторможенностью и раздражительностью. Затем присоединяется сонливость, атаксия. Могут быть эпилептические припадки, кома и смерть. У 40% больных после прекращения интоксикации остаются органические симптомы: деменция, атаксия, спастичность, эпилептические припадки.
Свинцовая колика чаще встречается у взрослых. Возникает анорексия, запоры, тошнота, рвота. При этом пальпация живота безболезненная.
Свинцовая нейропатия проявляется мышечной слабостью, парестезиями, снижением чувствительности. Сначала слабость распространяется на разгибатели, потом – на сгибатели верхних конечностей.
Длительное воздействие малых доз свинца вызывает синдром нарушения внимания у детей.
В диагностике имеет значение наличие свинцовой каймы десен.
Лечение
В первую очередь необходимо устранить контакт со свинцом. Для связывания молекул свинца используют комплексоны – ЭДТУ, купренил и димеркаптол.
При лечении свинцовой энцефалопатии проводят мероприятия, направленные на восстановление проходимости дыхательных путей, следят за диурезом, снижают внутричерепное давление путем использования осмодиуретиков.
Мышьяковая полинейропатия
Развивается при суицидальном введении в организм препаратов, содержащих мышьяк. Источником могут быть инсектициды, содержащие металл, медицинские препараты, вдыхание паров мышьяка, выделяющихся из красок обоев. Иногда заболевание развивается при контакте с мышьяком на химических заводах, в фармацевтической промышленности, лабораториях, рудниках.
Клиника
При остром отравлении мышьяк вызывает повреждение эндотелия капилляров, а это вызывает геморрагии. Появляются общие симптомы – рвота, понос, боли в желудке, кишечнике, мышечные спазмы. В тяжелых случаях происходит внутрисосудистый гемолиз, который ведет к острой почечной недостаточности. При приеме смертельной дозы возникает шок, кома и смерть.
При хроническом отравлении возникает общая слабость, утомляемость, понижение аппетита, запоры или диарея. В дальнейшем появляются парестезии в стопах, в тяжелых случаях развиваются двигательные расстройства. При хроническом отравлении желудочно-кишечные расстройства выражены слабее, чем при остром. Развивающаяся полинейропатия имеет особенности. Отмечаются сосудистые и трофические расстройства: высыпания на коже, пигментация, шелушение, неправильный рост волос, на ногтях появляются поперечные белые полоски Мееса. Болевой синдром выражен очень остро. Больные принимают вынужденное положение, так называемые анталгические позы. Это в последующем может привести к формированию контрактур, особенно в голеностопных суставах. Снижается глубокая чувствительность, может развиться атаксия. При развитии мышьяковой энцефалопатии у больных появляется утомляемость, сонливость, головная боль, оглушенность, эпилептические припадки, кома и смерть.
Диагностика осуществляется на обнаружении мышьяка в моче, в волосах, и ногтях.
Лечение подразумевает устранение источника интоксикации. Вводят препараты БАЛ или пеницилламин в дозе 250-750 мг в сутки в течение 4-6 дней. При острых отравлениях вводят БАЛ в дозе 2,5 мг на 1 кг массы тела парентерально.
Нейропатия, вызванная действием ФОС
Контакт с ФОС возникает при вдыхании веществ, т. е. через легкие или при всасывании через увлажненную поверхность кожи. ФОС оказывают ингибирующее влияние на холинэстеразу. В результате этого в синапсах ЦНС и ПНС скапливается ацетилхолин. Это ведет к перевозбуждению ЦНС и нарушению проведения нервных импульсов. Чаще всего отравление происходит хлорофосом, тиофосом и др.
Клиника
При остром отравлении после короткого инкубационного периода возникает тошнота, рвота, головная боль, головокружение, резкие боли в животе, повышение пото- и слюноотделения, резко суживаются зрачки. Наблюдается подергивание отдельных мышц, атаксия, артериальная дистония, дизартрия. В тяжелых случаях возможны обмороки, нарушения сознания, галлюцинации, делириозное состояние, злобное настроение, агрессия. При ухудшении состояния – кома и летальный исход. В легких и среднетяжелых случаях при улучшении состояния через 1-2 месяца может развиться полинейропатия. Для нее характерны двигательные расстройства, сопровождающиеся парестезиями. Наблюдаются миофибриллярные подергивания, атрофия мышц кистей, повышаются коленные рефлексы. Картина напоминает боковой амиотрофический склероз.
Лечение острого отравления сводится к введению атропина внутривенно 0.1% - 1-2 мл, терапия полинейропатии ведется по основным принципам лечения нейропатий.
Лекция 12
studfiles.net
Количество просмотров публикации Токсические поражения нервной системы. - 270
Группа токсических поражений нервной системы (нейротоксикозы) очень многообразна. Нейротоксикозы возникают под влиянием множества химических факторов на производстве и в быту. В случае если симптомы поражения нервной системы развиваются через несколько часов или дней, нейротоксикоз называют острым. При длительном действии токсического фактора и медленном нарастании симптомов нейротоксикоз оценивается как хронический. Выделяют экзогенные (токсический агент поступает извне) и эндогенные (токсический агент возникает в самом организме из-за нарушения обменных процессов) токсикозы.
Отравление оксидом углерода (угарным газом) чаще бывает острым. На производстве отравление может наступить у работающих на обжиге угля, в гаражах, в быту – в домах с печным отоплением, банях, гаражах.
Первая стадия отравления характеризуется головной болью, головокружением шумом в ушах, реже рвотой, сонливостью, снижением остроты зрения и слуха.
На второй стадии слабость резко нарастает, человек теряет способность передвигаться.
В третьей стадии возникает патологическая сонливость, сопор, кома. Артериальное давление на фоне тахикардии падает, развивается замедленное поверхностное дыхание. В случае если помощь не оказана, может наступить смерть.
Лечение. Первая помощь состоит в перенесении больного на свежий воздух. При крайне важно сти налаживаются искусственное дыхание, непрямой массаж сердца.
Внутривенно вводится 50-100мл 1% раствора метиленового синего 0,5-1,0 мл 1% раствора лобелина, 20-40 мл 40% раствора глюкозы. Патогенетической терапией острого отравления угарным газом является переливанием крови.
Отравление метиловым спиртом (метанолом) наступает при употреблении его внутрь или при выдыхании паров. По запаху и цвету метиловый спирт практический не отличается от этилового, что может явиться причиной его ошибочного употребления.
На ранней стадии отравления ощущения напоминают таковые при употреблении этилового спирта (водки): головокружение, шаткая походка, смазанная речь, эйфория, сонливость. При большой дозе возможно развитие коллапса, которому предшествуют головная боль, боли в животе, рвота͵ мелькание перед глазами, потеря зрения, двигательное возбуждение, бледность кожных покровов.
Специфическими являются расстройства зрения. Οʜᴎ быстро прогрессируют и нередко приводят к полной слепоте. Зрачки широкие. На глазном дне первоначально наблюдаются отёк и кровоизлияние, а затем развивается атрофия зрительного нерва.
Лечение. Первая помощь состоит в промывании желудка 2% раствором соды (натрия гидрокарбоната). В медицинском учреждении внутривенно вводят 100мл 30% этилового спирта. Процедуры повторяют 4-5 раз через два часа по 50 мл. Назначается введение внутривенно или внутрь большого количества жидкости (физраствор, гемодез, 5% раствор глюкозы), назначаются мочегонные, контролируются и регулируются электролитный баланс. При тяжёлых отравлениях осуществляется хемосорбция.
Профилактика состоит в соблюдении осторожности при работе с метиловым спиртом, информировании работающих о последствиях отравления.
Отравления снотворными препаратами могут наступить при передозировке препаратов или умышленном, с целью самоубийства, приёме большого количества лекарства.
Клинические проявления отравления снотворными барбитуратового ряда (люминал, фенобарбитал, гексенал и т. д.), транквилизаторами (седуксен, элениум, феназепам и др.), нейролептиками (аминазин, тизерцин, этаперазин и др.) имеют сходную картину. На ранней стадии отмечаются нарастающая сонливость, слабость, смазанность речи. Далее развивается кома с отсутствием реакции на болевые раздражения, реакции зрачков на свет, арефлексией, падением артериального давления, расстройством дыхания, сердечной деятельности. Развивается отёк лёгких.
В случае если тяжёлое состояние затягивается, возможно развитие пневмонии, пролежней, сепсиса.
При выходе из коматозного состояния у больного бывают Психоматорное возбуждение, судороги.
Диагноз подтверждается исследованием содержания барбитуратов или других предполагаемых лекарственных средств в крови.
Лечение. При отравлении снотворными показана интубация или трахеотомия, налаживание исскуственной вентиляции лёгких, дренаж верхних дыхательных путей, промывание желудка, высокие сифонные клизмы. Внутривенно вводят гемодез, реополиглюкин, глюкоза, физраствор.
Назначаются мочегонные, большие дозы витаминов. В тяжёлых случаях показано проведение гемодиализа.
Лекция №7
Наследственно-дегенеративные болезни
нервной, нервно-мышечной системы.
К наследственным относятся заболевания, возникновение и развитие которых обусловлено нарушениями в клеточном генетическом аппарате.
Учитывая зависимость отхарактера поражения генетического аппарата все наследственные болезни, в т.ч. нервной системы, подразделяются на хромосомные, генные, мультифакториальные (многофакторные).
По клиническим проявлениям наследственные болезни схожи с врождённым заболеваниями, однако последние не наследуются и обусловлены воздействием патогенного фактора на развивающийся плод.
Хромосомные болезни (хромосомные синдромы)
обусловлены нарушениями хромосомов: увеличением или уменьшением их числа, переменой местами отдельных участков хромосом, потерей части хромосомы, изменением её формы.
Примерами хромосомной патологии может служить болезнь Дауна, синдром Клайнфельтера, синдром Шерешевского – Тернера.
Генные болезни
иначе именуются болезнями обмена веществ и обусловлены нарушениями участков ДНК (выпадение, перемещение, удвоение, перевёртывание фрагментов ДНК), регулирующих синтез определённых белков.
Примерами являются миопатии, гепатоцеребральная дегенерация.
Мультифакторные заболевания
также связаны с изменениями в генетическом аппарате, однако для проявления этих изменений в виде болезни крайне важно дополнительное неблагоприятное воздействие внешних факторов (инфекционных, токсических, географических, физических).
Из изучаемых к таким заболеванием относятся рассеянный склероз, боковой амиотрафический склероз, миастения. В неврологии данные заболевания носят название ʼʼхронических прогрессирующих болезней нервной системыʼʼ.
Врождённые заболевания не связаны с патологией генетического аппарата: действие патогенного фактора направлено на развивающиеся ткани и органы плода в период беременности. К таким факторам относятся инфекции, медикаменты, алкоголь. Никотин, гипоксия, витаминная недостаточность, рентгеновское облучение. Из врождённых заболеваний в настоящем разделе учебника описана сирингомиелия, в следующем – детский церебральный паралич, гидроцефалия.
Хромосомные синдромы (болезни).
Болезнь Дауна встречаются с частотой 1,5-4 случая на 1000 новорождённых. Обусловлена она наличием лишней 21-й хромосомы (Трисомия по 21-й хромосоме). Замечено, что чем старше роженица, тем больше вероятность рождения ребёнка с болезнью Дауна.
Дети с описываемым заболеванием имеют короткий нос с плоской широкой переносицей, маленькие деформированные уши, увеличенный язык малинового цвета с резко выраженными бороздами (географический), деформированный череп, широко расставленные раскосые глаза (монголоидный вид), лунообразное лицо. Ладонь с короткими пухлыми пальцами (лопатообразная). Рука может иметь деформированный мизинец и поперечную сплошную полосу на ладони (ʼʼобезьяньяʼʼ линия). Могут быть пороки развития внутренних органов, костно-мышечной системы. У всех больных отмечается умственное недоразвитие различной глубины. Диагностика основывается на клинике и исследовании хромосом (кариотипирование).
Лечение симптоматическое. Прогноз неблагоприятный, большинство таких детей умирает в первые 10 лет, выжившие остаются слабоумными на всю жизнь.
Синдром Клайнфельтера обусловлен наличием у особей мужского пола лишней Х - хромосомы (ХХУ). Встречается с частотой 1 случай на 300-400 новорождённых мальчиков.
Проявляется высоким ростом, недоразвитием вторичных половых признаков, бесплодием. Интеллект чаще не страдает, хотя в некоторых случаях отмечается отставание в умственном развитии.
Диагностика основывается на клинических признаках, исследовании набора хромосом.
Предпринимаются попытки лечения метилтестостероном, который улучшает развитие вторичных половых признаков. Бесплодие, однако, сохраняется. Прогноз для жизни благоприятный.
Синдром Шерешевского – Тернера развивается из-за отсутствия у особей женского пола Х - хромосомы (Х0). Частота – 1 случай на 3000 новорождённых. Симптоматика: половой инфантилизм, отставание в росте, недоразвитие молочных желез, мелкие черты лица, торчащие уши, складки на шее, нарушения менструального цикла, бесплодие. Интеллект в большинстве случаев не страдает.
К врачам обращается чаще из-за нарушения менструального цикла, бесплодия.
Диагностика основана на клинике, исследовании набора хромосом.
Лечение женскими половыми гормонами может повлечь развитие вторичных половых признаков, что даёт эффект в социально-психологическом аспекте.
Генные болезни (болезни обмена веществ).
К настоящему времени описано несколько тысяч болезней обмена веществ. Οʜᴎ характеризуются деструктивными и дегенеративными изменениями в тканях, избирательностью поражения нервной системы, мышц, внутренних органов, и кожи, прогрессирующим течением. Одни из них проявляются с первых дней жизни, другие - спустя много лет после рождения. Имеют различные типы наследования.
referatwork.ru
Среди всех токсических поражений особое место занимают интоксикации алкоголем.
Существующие классификации предусматривают разнообразные проявления токсического воздействия алкоголя на организм.
Согласно классификации Г.А. Лукачера и Т.А. Моховой (1989 г.), все неврологические проявления при алкоголизме делятся на следующие виды:
I. Хронический алкоголизм.
А. Неврологические синдромы, выявленные вне абстинентного синдрома и вне психоза.
1. Синдром вегетативной дистонии.
2. Гипоталамический синдром.
3. Судорожный синдром.
4. Псевдотабетический синдром.
5. Синдром алкогольного энцефаломиелита.
6. Алкогольная миелопатия.
7. Алкогольная миопатия.
8. Алкогольная полинейропатия.
9. Синдром повышенного внутричерепного давления.
10. Гидроцефальный синдром.
Б. Неврологические проявления алкогольного абстинентного синдрома.
1. Синдром вегетативной дистонии.
2. Синдром повышенного внутричерепного давления.
В. Неврологические проявления алкогольного делирия.
1. Выраженный синдром внутричерепного давления, обусловленный гиперпродукцией ликвора и нарушением его оттока.
2. Резко выраженный синдром внутричерепного давления, обусловленный увеличением массы мозга вследствие его набухания и отека.
Г. Алкогольные энцефалопатии.
1. Острая алкогольная энцефалопатия Гайе-Вернике, сверхострая форма энцефалопатии.
2. Хронические алкогольные энцефалопатии: корсаковский психоз, алкогольный псевдопаралич, алкогольная мозжечковая атрофия, алкогольная дегенерация мозолистого тела, центральный некроз моста и др.
II. Алкогольное опьянение (острая алкогольная интоксикация).
1. Синдром вегетативной дистонии.
2. Синдром внутричерепного давления, обусловленный гиперпродукцией ликвора.
3. Синдром внутричерепного давления, обусловленный отеком мозга.
III. Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом). Повышение внутричерепного давления вследствие приема алкоголя на фоне существующей внутричерепной гипертензии у лиц с органическим поражением головного мозга травматической или инфекционной этиологии.
Острое отравление этанолом
Фармакокинетика этанола
Этанол полностью всасывается из желудочно-кишечного тракта за 2 часа. При наличии пищи в желудке всасывание осуществляется несколько медленнее. Основной метаболизм этанола происходит в печени. При регулярном приеме больших доз метаболизм алкоголя ускоряется в связи с индукцией печеночных ферментов (алкогольдегидрогенеза). Смертельная концентрация алкоголя в крови составляет примерно 5000 мг/л. У человека весом 70 кг такая концентрация создается при приеме около 0,5 л 90° спирта. При регулярном употреблении алкоголя смертельная доза может быть выше. В целом токсичность этанола зависит от максимальной концентрации в крови, скорости ее нарастания, привычки к алкоголю и употребления других фармакологических веществ. Принятый этанол метаболизируется в течение 24 часов.
Лечение
При легком опьянении необходимо убедиться, что выпивший не собирается управлять автомобилем и способен добраться до дома. Аналептики (кофеин, теофиллин, амфетамин) не способствуют протрезвлению и не улучшают способность водить автомобиль.
При опьянении средней степени достаточно препроводить больного домой. Если с момента приема алкоголя прошло менее 2 часов, то дальнейшее всасывание алкоголя можно предотвратить с помощью искусственной рвоты, промывания желудка и слабительных. Аналептики не применяют.
При интоксикациях основную опасность представляют дыхательные расстройства. Прогноз благоприятный, если удается предотвратить резкую гипоксию. При первых признаках нарушения дыхания интубируют трахею и проводят ИВЛ. Если с момента приема алкоголя прошло менее 2 часов, проводят промывание желудка. Для поддержания АД и диуреза проводят инфузионную терапию. При подозрении на хронический алкоголизм или поражение печени вводят витамин В1 и глюкозу. Вводятся препараты Калия. При крайне высоких концентрациях этанола в крови (более 7000 мг/л) его можно снизить с помощью перитонеального диализа или гемодиализа.
Абстинентный синдром
Легкий абстинентный синдром проявляется тревожностью, слабостью, тремором конечностей, повышенным потоотделением и тахикардией.
При отсутствии сопутствующих заболеваний (таких как ИБС и инфекция) лечение проводится амбулаторно. Назначается тиамин, 50 мг в/м и поливитамины. Необходим достаточный прием жидкости и пищи. Эффективны бензодиазепиновые транквилизаторы: хлордиазепоксид 25-50 мг каждые 4 часа в течение 3-4 суток или диазепам в дозе 5-10 мг каждые 4-6 часов.
Умеренный абстинентный синдром может протекать с лихорадкой, галлюцинациями и неадекватным поведением. Могут быть абстинентные эпилептические припадки. Генерализованные припадки возникают спустя 12-30 часов после прекращения регулярного приема алкоголя. Обычно они непродолжительны и не повторяются более 1-2 раз. Редко возникают длительные припадки и эпилептические статусы. ЭЭГ вне приступа в норме. Вне периода абстиненции припадков не бывает.
В этих случаях рекомендуется госпитализация больного. При обезвоживании, гипокалиемии, гипомагниемии проводят инфузионную терапию, вводят кристаллоиды. При наличии сопутствующей инфекционной патологии она может провоцировать АС.
Высокий риск кровотечения при алкоголизме вызывается поражением печени и тромбоцитопатией. Поэтому для купирования лихорадки назначают парацетамол, а не аспирин.
Поражение печени приводит к гипогликемии, а голодание к кетоацидозу. Для коррекции этих состояний на ранних стадиях заболевания вводят глюкозу в/в.
Обязательным компонентом лечения является введение тиамина 50 мг в/в или в/м.
Введение транквилизаторов осуществляется в/м или в/в. При в/в введении эффект достигается быстро. Однако, необходимо помнить о возможном чрезмерном угнетении ЦНС и остановке дыхания при быстром введении препарата. Диазепам вводится в дозе 2,5-5 мг каждые 5 минут до прекращения возбуждения, затем 5-10 мг внутрь или в/в каждые 6 часов. Максимальная разовая доза препарата 5 мг.
Для профилактики судорожных припадков назначается дифенин (1 г препарата в течение 1-2 часов, затем 300 мг/сутки в течение 3 дней и постепенная отмена в течение недели) или карбамазепин. Назначение фенобарбитала не рекомендуется.
Энцефалопатия Гайе-Вернике
Это состояние обусловлено гиповитаминозом В1. Возникает на фоне хронического алкоголизма или при тяжелой недостаточности питания, например, при длительном парентеральном питании. Начало острое, после делириозного синдрома. Сначала возникают периоды сонливости или возбуждения. Отрывочные бредовые или галлюцинаторные переживания. Амнезия. Быстро нарастает физическая слабость, анорексия, адинамия. Могут быть гиперкинезы или эпилептические припадки. Затем на фоне сонливости возникают галлюцинации делириозного типа. В неврологическом статусе обнаруживаются нейровегетативные нарушения, расстройства зрительно-моторной координации, нистагм, гиперкинезы, непостоянная мышечная гипертония, патологические рефлексы, мозжечковые расстройства. В целом клиника характеризуется триадой: нарушение сознания, атаксия, офтальмоплегия (чаще поражается VI c одной или двух сторон). При своевременном лечении глазные симптомы проходят через несколько дней, но у 25% больных сохраняется корсаковский психоз. При этом имеются нарушения высших корковых функций, ведущим симптомом является фиксационная амнезия.
Лечение
Вводится тиамин парентерально в дозе 50-100 мг в/в или в/м. Затем тиамин назначается в дозе 50 мг/сутки на протяжении длительного периода. Одновременно назначаются другие витамины группы В.
Глюкоза назначается после введения первой дозы витамина В1.
Алкогольная полинейропатия
Наблюдается у лиц, злоупотребляющих алкогольными напитками, особенно суррогатами алкоголя. Частота полинейропатии составляет 2-3 %.
В патогенезе основное звено принадлежит нарушению обменных процессов в спинальных и черепных нервах и развитию гиповитаминоза.
Клиника
Развивается чаще подостро. Появляются парестезии в дистальных отделах конечностей, боли в икроножных мышцах, усиливающиеся при сдавлении мышц и надавливании на сосудисто-нервные стволы. Затем появляется слабость и параличи всех конечностей, однако наиболее выраженный парез развивается в ногах. Преимущественно поражаются разгибатели стопы. Развиваются атрофии. Нередко сухожильные рефлексы повышены, а зона их расширена. Наблюдается гипотония мышц, расстраивается мышечно-суставное чувство. Расстройство чувствительности носит тип «перчаток» и «носков». Расстройства глубокой чувствительности приводят к возникновению атаксии. Возможны вегетативные нарушения в виде отеков, дистального гипергидроза, нарушения окраски кожных покровов. Из ЧМН чаще поражаются II, III, реже X пары.
В течении заболевания выделяют стадию нарастания симптомов, которая длится недели или месяцы, стационарную стадию; при лечении заболевания наступает стадия обратного развития. При исключении приема алкоголя прогноз благоприятный. Летальный исход наблюдается при вовлечении блуждающего нерва и диафрагмального.
Лечение
Необходимо назначение витаминов группы В. Особенно В1 в дозе 50-100 мг в сутки. Назначается аскорбиновая кислота, стрихнин, при бредовых состояниях нейролептики. В восстановительном периоде прозерин, дибазол, физиолечение.
Отравление угарным газом
Возникает в гаражах с работающими двигателями автомобилей, при авариях в котельных, нарушении санитарно-гигиенических правил в доменных и литейных цехах. В домашних условиях это возможно при преждевременном закрытии заслонкой трубы, до того как топливо полностью прогорит. Окись углерода, соединяясь с гемоглобином, образует карбоксигемоглобин, неспособный переносить кислород. В крови возникает гипоксемия. Возникает кислородное голодание тканей организма. Особенно сильно это сказывается на ткани коры ГМ и подкорковых узлов.
Клиника
При кратковременном воздействии угарного газа на организм возникают преходящие нарушения деятельности ЦНС: самым первым симптомом бывает сонливость, которая может перерасти в кому. Среди других признаков встречается головная боль, тошнота, рвота, головокружение со звоном в ушах, общая слабость, тахикардия, обморок. Главная особенность острого отравления – это гипоксия без цианоза. Классическая вишнево-красная окраска кожи встречается редко. При выведении человека из зоны скопления газа его состояние улучшается.
При высоких концентрациях газа развивается коматозное состояние, продолжающееся до нескольких часов, затем может наступить смерть. Могут произойти кровоизлияния в сетчатку глаза. Нарушаются стволовые функции. В тяжелых случаях развивается ишемия миокарда или мозга. В случае регрессирующего течения кома сменяется кратковременным периодом двигательного возбуждения, агрессивным поведением, дезориентацией в месте и времени. В дальнейшем может быть состояние оглушения, резкое расстройство памяти на ближайшие события. Расстройства памяти могут носить стойкий характер. Иногда после первоначального регресса симптоматики через 1-3 недели развивается подострая демиелинизация головного мозга.
После перенесенного отравления угарным газом может развивается синдром паркинсонизма и полинейропатии. Наиболее стойким является интоксикационный паркинсонизм, который протекает хронически.
Лечение
Необходимо эвакуировать больного и назначить 100% кислород. При тяжелых отравлениях проводится гипербарическая оксигенация. Для снижения потребностей тканей в кислороде назначаются транквилизаторы, пациентам обеспечивается покой. При гипертермии снижают температуру тела. При возникновении паркинсонизма назначают стимуляторы дофаминовых рецепторов (бромокриптин, проноран, мирапекс).
Наркотические анальгетики
При передозировке наркотических анальгетиков возникают типичные клинические проявления. Угнетается сознание, нарушается функция дыхания, у больных наблюдаются точечные зрачки. Возможны также гипотермия, артериальная гипотония, слабость мышц конечностей и жевательной мускулатуры. Введение очень больших доз препаратов сопровождается судорогами и отеком легких.
Лечение. Основные мероприятия направлены на поддержание дыхания. При цианозе, урежении дыхания менее 10 раз в минуту и при опасности западении языка проводят интубацию и ИВЛ. Из медикаментов внутривенно вводят налоксон (антагонист наркотических анальгетиков) с 0,4 мг до 10 мг, увеличивая дозу на 0,4 мг. Налоксон действует в течение 1-4 часов. Поэтому по истечении этого времени возможен возврат некоторых симптомов наркотической интоксикации или комы. Это требует повторного введения налоксона. Чувствительность к налоксону у наркоманов часто оказывается чрезвычайно высокой, поэтому разовая доза налоксона не должна превышать 0,4 мг. Нередко через несколько минут после введения налоксона развивается тяжелый абстинентный синдром. Он не снимается наркотическими анальгетиками. В этом случае не рекомендуется купировать сразу все симптомы наркотической интоксикации. Сначала восстанавливается дыхание и уровень сознания, исключается аспирация языка, и больной занимает в постели удобное положение. Нередко при приеме налоксона возникает рвота.
Отравление свинцом
Отравление свинцом происходит при работе с красками, содержащими свинец, при контакте с тетраэтил-свинцом (он используется для этилирования бензина), при работе на бензохранилищах.
Клинические проявления складываются из энцефалопатии, свинцовой колики, нейропатии.
Свинцовая энцефалопатия проявляется психическими изменениями, заторможенностью и раздражительностью. Затем присоединяется сонливость, атаксия. Могут быть эпилептические припадки, кома и смерть. У 40% больных после прекращения интоксикации остаются органические симптомы: деменция, атаксия, спастичность, эпилептические припадки.
Свинцовая колика чаще встречается у взрослых. Возникает анорексия, запоры, тошнота, рвота. При этом пальпация живота безболезненная.
Свинцовая нейропатия проявляется мышечной слабостью, парестезиями, снижением чувствительности. Сначала слабость распространяется на разгибатели, потом – на сгибатели верхних конечностей.
Длительное воздействие малых доз свинца вызывает синдром нарушения внимания у детей.
В диагностике имеет значение наличие свинцовой каймы десен.
Лечение
В первую очередь необходимо устранить контакт со свинцом. Для связывания молекул свинца используют комплексоны – ЭДТУ, купренил и димеркаптол.
При лечении свинцовой энцефалопатии проводят мероприятия, направленные на восстановление проходимости дыхательных путей, следят за диурезом, снижают внутричерепное давление путем использования осмодиуретиков.
Мышьяковая полинейропатия
Развивается при суицидальном введении в организм препаратов, содержащих мышьяк. Источником могут быть инсектициды, содержащие металл, медицинские препараты, вдыхание паров мышьяка, выделяющихся из красок обоев. Иногда заболевание развивается при контакте с мышьяком на химических заводах, в фармацевтической промышленности, лабораториях, рудниках.
Клиника
При остром отравлении мышьяк вызывает повреждение эндотелия капилляров, а это вызывает геморрагии. Появляются общие симптомы – рвота, понос, боли в желудке, кишечнике, мышечные спазмы. В тяжелых случаях происходит внутрисосудистый гемолиз, который ведет к острой почечной недостаточности. При приеме смертельной дозы возникает шок, кома и смерть.
При хроническом отравлении возникает общая слабость, утомляемость, понижение аппетита, запоры или диарея. В дальнейшем появляются парестезии в стопах, в тяжелых случаях развиваются двигательные расстройства. При хроническом отравлении желудочно-кишечные расстройства выражены слабее, чем при остром. Развивающаяся полинейропатия имеет особенности. Отмечаются сосудистые и трофические расстройства: высыпания на коже, пигментация, шелушение, неправильный рост волос, на ногтях появляются поперечные белые полоски Мееса. Болевой синдром выражен очень остро. Больные принимают вынужденное положение, так называемые анталгические позы. Это в последующем может привести к формированию контрактур, особенно в голеностопных суставах. Снижается глубокая чувствительность, может развиться атаксия. При развитии мышьяковой энцефалопатии у больных появляется утомляемость, сонливость, головная боль, оглушенность, эпилептические припадки, кома и смерть.
Диагностика осуществляется на обнаружении мышьяка в моче, в волосах, и ногтях.
Лечение подразумевает устранение источника интоксикации. Вводят препараты БАЛ или пеницилламин в дозе 250-750 мг в сутки в течение 4-6 дней. При острых отравлениях вводят БАЛ в дозе 2,5 мг на 1 кг массы тела парентерально.
Нейропатия, вызванная действием ФОС
Контакт с ФОС возникает при вдыхании веществ, т. е. через легкие или при всасывании через увлажненную поверхность кожи. ФОС оказывают ингибирующее влияние на холинэстеразу. В результате этого в синапсах ЦНС и ПНС скапливается ацетилхолин. Это ведет к перевозбуждению ЦНС и нарушению проведения нервных импульсов. Чаще всего отравление происходит хлорофосом, тиофосом и др.
Клиника
При остром отравлении после короткого инкубационного периода возникает тошнота, рвота, головная боль, головокружение, резкие боли в животе, повышение пото- и слюноотделения, резко суживаются зрачки. Наблюдается подергивание отдельных мышц, атаксия, артериальная дистония, дизартрия. В тяжелых случаях возможны обмороки, нарушения сознания, галлюцинации, делириозное состояние, злобное настроение, агрессия. При ухудшении состояния – кома и летальный исход. В легких и среднетяжелых случаях при улучшении состояния через 1-2 месяца может развиться полинейропатия. Для нее характерны двигательные расстройства, сопровождающиеся парестезиями. Наблюдаются миофибриллярные подергивания, атрофия мышц кистей, повышаются коленные рефлексы. Картина напоминает боковой амиотрофический склероз.
Лечение острого отравления сводится к введению атропина внутривенно 0.1% - 1-2 мл, терапия полинейропатии ведется по основным принципам лечения нейропатий.
Лекция 12
studfiles.net
Зависит от химического свойства вещества: его физического состояния, дозы, попавшей в организм, продолжительности контакта, пути проникновения. Также на клинику отравления имеет значение проникает ли ч/з ГЭБ, блокирует ли ферменты, влияние на синаптическую передачу ч/з ФОС. Некоторые яды оказывают разное действие: мышьяк вызывает острое отравление в ЖКТ и хроническое в НСи. Токсические вещества: 1) Гепатотропные 2) нейротропные 3) ферментныые 4) гемолитические 5) анемические. Токсические вещества: гербециды, акриламид, ЛП: антилитотические, АБ, пр/малярийные; случайные: окись углерода, пары бензина, наркотики, барбитураты, токсикомании. Действие веществ сказывается комплексом физ-х и биол-х изменений, нарушением гемодинамики и нарушениями в НСи (опосредованно и неопосредованно): РФ и гипоталамус очень чувствительны. Клиника: Острое отравление - неотложное состояние, токсическая кома, дифДС с коматозным состоянием. Децеребрационная ригидность, судорожные припадки, отсутсвие РЗС, снижение АД. Отек мозга, нарушается деятельность СССи. Затем фаза остаточных явлений: Запах спирта изо рта при отравлении этанолом, метанолом; алый цвет слизистых - углеродом; угнетение дыхания - отравление сероуглеродом; коллапс и миоз - ФОС. Подострое и хроническое течение обусловлено накоплением яда в депо (печень - свинец и ртуть, а страдает НСи). Клиника: 1 фаза - повышена возбудимость, эндокринные сдвиги. 2 фаза - гипореактивность, изменения на ЭКГ, снижение АД. При хроническом отравлении : ВСД - отражает адаптационно-приспособительные реакции, потливость, нарушения сна, дыхания, учащение ЧСС. Токсическая неврастения (астеновегетативный СН) - раздражительность, слабость (ртуть вызывает, свинец, тетраэтил) - при прекращении действия все нормализуется. При продолжении действия токсических веществ развивается астено-органический СН - депрессия, энцефалопатия, патологические рефлексы, психоз, отек г/мозга. Гипоталамический СН - п/отравлении тетраэтилсвинцом) - гипотония, гипотермия, брадикардия. Экстрапирамидный СН - как п/паркинсонизме (окислый марганец, этанол, СО2). Мозжечково-вестибулярный СН. Эпилептический СН (ФОС, свинец, мышьяк, СО2). СН корковых нарушений (делирий, псевдопараличи, шизофренободобный СН, корсаковский психоз) - ртуть свинец. СН энцефалополирадикуолневрита - свинец, мышьяк, бромэтил - атаксия, арефлексия, эпиприпадки. Лечение: анальгетики, витамины, сан-курортное лечение, берлитион, вит В (бенфолипин). Профилактика в быту и на производстве.
I. Хронический алкоголизм: А. Неврологические СН вне абстиненции и психоза: 1) СН вегетативной дистонии - гипоталамическиц СН; 2) судорожный СН; 3) псевдотабетический СН; 4) СН алкогольного энцефалита; 5) алкогольная миелопатия; 6) алкогольная миопатия; 7) алкогольная полинейропатия; 8) СН повышенного ВЧД; 9) гидроцефальный СН. Б. Неврологические проявления алкогольного абстинентного СН: 1) СН вегетативной дистонии 2) СН повышенного ВЧД. В. Неврологические проявления алкогольного делирия: Выраженный СН ВЧД, обусловленный гиперпродукцией ликвора и нарушением его оттока. Резко выраженный СН ВЧД, обусловленный увеличением массы мозга вследствие его набухания и отека. Г. Алкогольные энцефалопатии. Острая алкогольная энцефалопатия Гайе-Вернике (рвота, страх, тремор, атаксия, мыш.слабость, бред по ночам, диплопия, эпистатус, косоглазие, анизокария, атетоз, хорея, фибр.подергивания, гиперэстезия, пат.рефлексы, температура 38-41, может заканиваться летально), сверхострая форма энцефалопатии. Хронические алкогольные энцефалопатии: корсаковский психоз (нарушается память на текущие события), алкогольный псевдопаралич, алкогольная мозжечковая атрофия, алкогольная дегенерация мозолистого тела, центральный некроз моста. II Алкогольное опьянение (острая алкогольная интоксикация). СН вегетативной дистонии. СН ВЧД, обусловленный гиперпродукцией ликвора. СН ВЧД, обусловленный отеком мозга. III Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом, острый психоз, бред, галлюцинации). Повышение ВЧД вследствие приема алкоголя на фоне существующей ВЧГ у лиц с органическим поражением головного мозга травматической или инфекционной этиологии. Этилизм/алкогольная болезнь - хроническое проградиентное заболевание, опредляющееся патологически влечением с С2Н5ОН, дисфункциональным состоянием, абстинентным СН при прекращении приема, стойкими соматоневрологическими расстройствами и психической деградацией. Этиловый алкоголь вызывает СИ поощрения (опиоидные пептиды и дофамин накапливаются в г/м), вызывая эйфорию. Негативное действие: - гипогликемия; - белковая недостаточность, гиповитаминозы, микроэлементозы за счет холостых калорий алкоголя - метаболические нарушения: повышается синтез ХЛ, ожирение печени, накопление уратов →подагра, нарушаются свойства мембран нервных клеток, повышается метаболизм ЛП; - нарушается синтез тестостерона, АДГ → импотенция и полиурия; - повышается действие активирующих Си и снижается действие тормозящих. Лечение: Витамины В, С, при бреде - нейролептики. В периоде восстановления - прозерин, дибазол, физиолечение, ильгамма.
4 степени алкогольной интоксикации: 1) 1,5 г/л легкая - Тахикардия, повышение АД, бледность, слабость конвергенции, недоводит глазные яблоки кнаружи, в позе Ромберга неустойчив, нистагм. 2) 2,5 г/л средняя - Нарастает раздражение, атаксия, дизартрия, сон, гипертензионный СН, г/б. 3) 5 г/л тяжелая - Кома, атаксия, атония, эпиприпадки, угнетаются рефлексы, расстройство дыхания. Состояние острой токсической комы. 4) свыше 6 г/л смертельная Помощь:- Удалить слизь из ВДП - интубация трахеи+аппаратное дыхание - промывание желудка - атропин, кофеин, кардиомин, - глюкоза и инсулин в/в - форсированный диурез, 10% маннит в/в - витамины В1, В12 - седуксен при судорогах - гемодиализ, перитонеальный диализ Абстинентный СН - легкий - сопровождается тревожностью, слабостью, тремром конечностей, повышенным потоотделением и тахикардией. При отсутствие соматических заболеваний - лечение амбулаторно: тиамин 50 мг в/м и поливитамины. Достаточный прием жидкости и пищи. Бензодиазепиновые транквилизаторы: диазепам. Умеренный абстинентный СН м/протекать с лихорадкой, галлюцинациями и неадекватным поведением. Эпиприпадки ч/з 12-30 часов после прекращения приема алкоголя. Учитывая поражение печени при купировании температуры назначают парацетамол. Вводят глюкозу для коррекции гипогликемии, кетоацидоза. Тимин 50 мг в/в или в/м. Диазепам 5 мг каждые 6 часов. Д/профилактики судорожных припадков дифенин (1 г в течении 2 часов, затем 300 мг/с 3 дня и постепенная отмена в течение недели) или карбамазепин. Алкогольная полинейропатия - у лиц, злоупотребляющих алкоголем и его суррогатами. Возникает при нарушении метаболизма в спинальных и черепных нервах на фоне гиповитаминоза. Парестези в конечностях, боли в икрах, усиливающиеся при надавливании. Расстройства чувствительности по типу "носок", "перчаток ". При расстройстве глубокой чувствительности возникает атаксия. Чаще поражаются из ЧМН 2,3, 10. Опасно поражение блуждающего и диафрагмального нерва, а так при отмене алкоголя прогноз благоприятный. В течении заболевания выделяют: ст.нарастния СМ, ст. стационарную, ст.обратного развития. Лечение: В1 50-100 мг/с, С, стрихнин, нейролептики при бреде. В восстановительном периоде - прозерин, дибазол, физиолечение.
studfiles.net
Основные синдромы.
Токсическое поражение нервной системы проявляется развитием психоневрологических расстройств, которые встречаются довольно часто и отличаются большим разнообразием. Клиническая картина многих видов острых отравлений нередко складывается из совокупности психических, неврологических и соматовегетативных симптомов вследствие сочетания прямого токсического воздействия на различные структуры центральной и периферической нервной систем (экзогенный токсикоз) и развившихся в результате интоксикации поражений органов и систем организма (эндогенный токсикоз).
В клинике психоневрологических расстройств при острых отравлениях на первый план обычно выступают нарушения психической активности (сознания). Они развиваются в определённой форме, последовательности и направленности. Снижение или повышение психической активности при острых отравлениях зависят от вида и тяжести интоксикации. Они могут сменять друг друга при одном виде острой интоксикации в зависимости от её периода.
Наиболее тяжёлые клинические проявления психоневрологических расстройств при острых отравлениях – развитие токсической комы или острого интоксикационного психоза. Они относятся к категории «критических» состояний и требуют незамедлительного интенсивного лечения.
Почти у всех пациентов с указанными тяжёлыми психоневрологическими расстройствами в периоде реконвалесценции наблюдается астеническое состояние с явлениями раздражительной слабости, эмоциональной лабильности, повышенной утомляемости, снижением аппетита и другими. Длительность астении обусловлена видом, тяжестью интоксикации и присоединением различных осложнений (пневмония, нефропатия и другие).
Экзотоксическая кома.
Экзотоксическая кома чаще всего развивается при отравлении токсичными веществами наркотического действия, угнетающими функции центральной нервной системы. Определённые концентрации наркотических веществ вызывают у человека состояние наркоза.
Результатом непосредственного воздействия наркотических веществ на структуры центральной нервной системы является снижение потребления кислорода мозговой тканью, причём кора головного мозга особенно чувствительна, и поэтому пониженный расход кислорода быстро приводит к потере сознания. Продолговатый и спинной мозги менее чувствительны к недостатку кислорода. Это обеспечивает на определённое время достаточную функцию вегетативных центров центральной нервной системы.
Снижение потребления кислорода мозговой тканью, по-видимому, связано с понижением активности окислительно-восстановительных процессов, так как расход кислорода уменьшается независимо от влияния наркотических веществ на кровоснабжение головного мозга. Больше всего страдает цитохромная система мозгового дыхания. Известно, что энергия, необходимая для поддержания нормальной мозговой деятельности, образуется почти исключительно за счёт окисления глюкозы, то есть гликолиз и цикл Кребса играют основную роль в обменен веществ мозга. Нарушение этих процессов может стать ведущим патогенетическим моментом в изменении деятельности центральной нервной системы при воздействии токсичных веществ экзо- и эндогенного происхождений.
В условиях гипоксии в мозговой ткани начинает преобладать анаэробный путь метаболизма с накоплением в ликворе молочной кислоты и развитием ацидоза, который может привести к нарушению структуры и функций головного мозга. Развитие коматозного состояние с нарушением рефлекторной деятельности наблюдается при отравлениях токсичными веществами, не обладающими наркотическими свойствами, или имеет место резкая гипоксия, например, при экзотоксическом шоке.
Клинические проявления гипоксии мозга начинают развиваться при снижении объёмного кровотока до 60% от нормального. При этом артерии мозга расширяются, что приводит к уменьшению их сопротивления и относительному увеличению притока крови. Вены мозга сужаются и затрудняют отток крови, вследствие чего создаются условия, благоприятствующие поступлению и утилизации кислорода, и мозг испытывает сравнительно меньшую гипоксию, чем другие органы. Однако при большой длительности подобная компенсация способствует возникновению отёка мозга.
В механизме нарушений микроциркуляции при ишемии мозга имеют значение отёк эндотелия сосудов, изменения реологических свойств крови, образование конгломератов эритроцитов, лейкоцитов, тромбоцитов и крупных капель жира, закрывающих доступ крови в отдельные участки мозговой ткани. Таким образом, возникают диссеминированные очаги отсутствия капиллярного кровотока с возможным некрозом нервных клеток даже в условиях восстановления общего кровообращения и устранения гипоксии.
Наряду с токсической комой наркотического характера, с классической неврологической симптоматикой поверхностного и глубокого наркоза встречаются коматозные состояния с выраженной гиперрефлексией, гиперкинезами, судорожным синдромом или двигательным возбуждением. Судорожный синдром может быть результатом специфического воздействия токсичного вещества (тубазид, стрихнин), но чаще развивается как результат тяжёлых нарушений дыхания и глубокой гипоксии мозга.
Для общей неврологической картины токсической комы в ранней токсикогенной фазе острых отравлений характерны отсутствие стойкой очаговой симптоматики и быстрая динамика неврологических данных в ответ на экстренно проводимые лечебные мероприятия по ускоренному выведению токсичных веществ из организма и ликвидации гипоксии.
При токсической коме, вызванной действием определённой группы токсичных веществ (барбитураты, салицилаты, фосфорорганические соединения и другие), наблюдается своя неврологическая симптоматика, связанная с особенностями действия данного вещества.
Наиболее заметными в неврологической картине острых отравлений часто являются соматовегетативные расстройства: симметричные изменения величины зрачков, расстройства потоотделения с нарушением секреции слюнных и бронхиальных желёз. При отравлениях веществами, обладающими м-холиномиметическим действием (фосфорорганические соединения, барбитураты, алкоголь и другие), развивается выраженный «мускариноподобный синдром» (миоз, резкая потливость и явления бронхореи, гипотермия), который свидетельствует о преобладании тонуса парасимпатического отдела вегетативной нервной системы. Для отравления веществами холинолитического действия (алкалоиды беладонны, астматол, фэрон и другими) характерно развитие «атропиноподобного синдрома»: мидриаз, гиперемия и сухость слизистых оболочек, гипертермия и психомоторное возбуждение. При этом обычно отмечаются нарушения функций дыхания и сердечно-сосудистой системы. Большую опасность при тяжёлых отравлениях представляют нарушения нервно-мышечной проводимости, протекающие в виде парезов или параличей (при отравлениях фосфорорганическими соединениями,KCl, мышьяком, триортокрезилфосфатом, курареподобными лекарственными препаратами и другими). Ранним проявлением этих осложнений являются миофибрилляции (при отравлении фосфорорганическими соединениями, пахикарпином, бромистым метилом и так далее), которые сопровождаются выраженной мышечной слабостью («токсическая миастения»).
С диагностической точки зрения важно знать о возможности острого нарушения зрения вплоть до полной слепоты вследствие токсического неврита зрительного нерва (отравления метанолом и хинином), появлении неясного зрения при выраженном миозе (отравления фосфорорганическими соединениями) или мидриазе (атропин, пахикарпин, никотин), «цветного зрения» (салицилаты, сантонин), нарушениях слуха (салицилаты, хинин,некоторые антибиотики – стрептомицин, канамицин, мономицин, неомицин) пи токсическом неврите слухового нерва.
В соматогенной фазе острых отравлений в случаях вторичной (гипоксической) комы неврологическая симптоматика во многом предопределяется отёком мозга и нарушениями мозгового кровообращения. Некоторые возникшие в токсикогенной фазе расстройства, например токсический неврит слухового и зрительного нервов, могут сохраняться в этой фазе заболевания. Пи отдельных видах острых отравлений (фосфорорганическими соединениями, солями таллия, мышьяком, триортокрезилфосфатом, снотворными лекарственными препаратами) развиваются токсические полиневриты, которые отсутствовали в раннем периоде болезни.
Интоксикационные психозы.
При тяжёлых формах «экзогенных» отравлений часто наблюдаются острые интоксикационные психозы, которые носят временный характер (несколько часов или суток) и чрезвычайно богаты психопатологической симптоматикой. Можно выделить два основных вида этих психозов: первичные, возникающие в токсикогенной фазе острого отравления в присутствии вызвавшего отравление вещества и вторичные, в соматогенной фазе, как осложнение отравлений. Кроме того, после перенесённого отравления возможно обострение основного психического заболевания, которым страдает пациент (например, шизофрении).
К первичным психозам относится онейрический синдром (при отравлении атропином, кокаином, мелипрамином и так далее), эмоционально-гиперестетический (при отравлении тубазидом, этиленгликолем), психосенсорный (при отравлении фосфорорганическими соединениями), синдром оглушения (при отравлении барбитуратами и другими снотворными лекарственными препаратами).
Вторичные психозы – это кататоно-шизофренный синдром (при отравлении угарным газом), который протекает наиболее длительно (несколько месяцев) и тяжело.
У пациентов, злоупотребляющих алкоголем, даже лёгкая степень любого отравления может вызвать в соматогенной фазе тяжёлый психоз, протекающий по типу алкогольного галлюциноза или белой горячки. Часто у пациентов с острыми психозами отмечаются различные неврологические расстройства: симметричные нарушения функций черепномозговых нервов, разнообразные изменения мышечного тонуса, гиперкинезы, мозжечковые расстройства, изменения рефлекторной деятельности, а также преходящий судорожный и менингеальный синдромы.
Токсическая энцефалопатия.
Токсическая энцефалопатия – стойкое токсическое поражение головного мозга как клинико-анатомическое понятие. Постоянного соответствия между выраженностью клинических и патоморфологических данных обычно не обнаруживается. При острых отравлениях обращают на себя внимание сосудистые поражения с последующими дегенеративными изменениями мозговой ткани, отёк оболочек мозга и его полнокровие, диссеминированные участка некроза в коре головного мозга и подкорковых образованиях. Обнаруживаемые расстройства свидетельствуют о токсическом и гипоксическом повреждениях мозга, сопровождающихся гемо- и ликвородинамическими нарушениями.
Дифференциальная диагностика.
Особые трудности представляет дифференциальная диагностика коматозных состояний, вызванных отравлением наркотическими веществами, от острой черепно-мозговой травмы и нарушения мозгового кровообращения. Динамическое клинико-лабораторное обследование помогае уточнить диагноз.
Для черепно-мозговой травмы и нарушений мозгового кровообращения характерны постепенное углубление коматозного состояния и появление стойкой очаговой симптоматики: анизокории, центральных пареза и плегии, развития центральных нарушений дыхания при поверхностной коме, гипертонического и гипергликемического синдромов, менингеальных симптомов, которые нехарактерны для для наркотической комы. Рентгенография не всегда позволяет определить травматическое повреждение черепа, большее диагностическое значение имеют данные электроэнцефалографии, спинномозговой пункции, ангиографии. Наиболее сложна диагностика травматических повреждений мозга с локализацией в задней черепной ямке, когда очаговая неврологическая симптоматика нередко отсутствует. Исследование электроэнцефалографии у таких пациентов выявляют области биоэлектрического «молчания» на фоне деформированной и дезорганизованной активности в других отделах головного мозга. Указанные трудности дифференциальной диагностики коматозных состояний диктуют необходимость в сомнительных случаях наблюдения нейрохирурга и проведение компьютерной томографии головного мозга.
Следует учитывать возможность развития комы вследствие сочетанного воздействия нескольких химических веществ или их воздействия в комбинации с травмой черепа. В этих случаях может иметь место синергизм в угнетающем действии наркотических веществ на центральную нервную систему и коматозное состояние может развиться при значительно меньших концентрациях токсичных веществ в крови. Кроме того, при травматологических повреждениях черепа в сочетании с отравлением также возможно развитие коматозного состояния при низком содержании токсичных веществ в крови.
studfiles.net
Зависит от химического свойства вещества: его физического состояния, дозы, попавшей в организм, продолжительности контакта, пути проникновения.
Также на клинику отравления имеет значение проникает ли ч/з ГЭБ, блокирует ли ферменты, влияние на синаптическую передачу ч/з ФОС.
Некоторые яды оказывают разное действие: мышьяк вызывает острое отравление в ЖКТ и хроническое в НСи. Токсические вещества: 1) Гепатотропные 2) нейротропные 3) ферментныые 4) гемолитические 5) анемические.
Токсические вещества: гербециды, акриламид, ЛП: антилитотические, АБ, пр/малярийные; случайные: окись углерода, пары бензина, наркотики, барбитураты, токсикомании.
Действие веществ сказывается комплексом физ-х и биол-х изменений, нарушением гемодинамики и нарушениями в НСи (опосредованно и неопосредованно): РФ и гипоталамус очень чувствительны.
Клиника: Острое отравление - неотложное состояние, токсическая кома, дифДС с коматозным состоянием. Децеребрационная ригидность, судорожные припадки, отсутсвие РЗС, снижение АД. Отек мозга, нарушается деятельность СССи. Затем фаза остаточных явлений: Запах спирта изо рта при отравлении этанолом, метанолом; алый цвет слизистых - углеродом; угнетение дыхания - отравление сероуглеродом; коллапс и миоз - ФОС.
Подострое и хроническое течение обусловлено накоплением яда в депо (печень - свинец и ртуть, а страдает НСи). Клиника: 1 фаза - повышена возбудимость, эндокринные сдвиги. 2 фаза - гипореактивность, изменения на ЭКГ, снижение АД.
При хроническом отравлении :
ВСД - отражает адаптационно-приспособительные реакции, потливость, нарушения сна, дыхания, учащение ЧСС.
Токсическая неврастения (астеновегетативный СН) - раздражительность, слабость (ртуть вызывает, свинец, тетраэтил) - при прекращении действия все нормализуется.
При продолжении действия токсических веществ развивается астено-органический СН - депрессия, энцефалопатия, патологические рефлексы, психоз, отек г/мозга.
Гипоталамический СН - п/отравлении тетраэтилсвинцом) - гипотония, гипотермия, брадикардия.
Экстрапирамидный СН - как п/паркинсонизме (окислый марганец, этанол, СО2).
Мозжечково-вестибулярный СН.
Эпилептический СН (ФОС, свинец, мышьяк, СО2).
СН корковых нарушений (делирий, псевдопараличи, шизофренободобный СН, корсаковский психоз) - ртуть свинец.
СН энцефалополирадикуолневрита - свинец, мышьяк, бромэтил - атаксия, арефлексия, эпиприпадки.
Лечение: анальгетики, витамины, сан-курортное лечение, берлитион, вит В (бенфолипин). Профилактика в быту и на производстве.
I. Хронический алкоголизм:
А. Неврологические СН вне абстиненции и психоза:
1) СН вегетативной дистонии - гипоталамическиц СН;
2) судорожный СН;
3) псевдотабетический СН;
4) СН алкогольного энцефалита;
5) алкогольная миелопатия;
6) алкогольная миопатия;
7) алкогольная полинейропатия;
8) СН повышенного ВЧД;
9) гидроцефальный СН.
Б. Неврологические проявления алкогольного абстинентного СН: 1) СН вегетативной дистонии 2) СН повышенного ВЧД.
В. Неврологические проявления алкогольного делирия: Выраженный СН ВЧД, обусловленный гиперпродукцией ликвора и нарушением его оттока. Резко выраженный СН ВЧД, обусловленный увеличением массы мозга вследствие его набухания и отека. Г. Алкогольные энцефалопатии.
Острая алкогольная энцефалопатия Гайе-Вернике (рвота, страх, тремор, атаксия, мыш.слабость, бред по ночам, диплопия, эпистатус, косоглазие, анизокария, атетоз, хорея, фибр.подергивания, гиперэстезия, пат.рефлексы, температура 38-41, может заканиваться летально), сверхострая форма энцефалопатии. Хронические алкогольные энцефалопатии: корсаковский психоз (нарушается память на текущие события), алкогольный псевдопаралич, алкогольная мозжечковая атрофия, алкогольная дегенерация мозолистого тела, центральный некроз моста.
II Алкогольное опьянение (острая алкогольная интоксикация). СН вегетативной дистонии.
СН ВЧД, обусловленный гиперпродукцией ликвора.
СН ВЧД, обусловленный отеком мозга.
III Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом, острый психоз, бред, галлюцинации). Повышение ВЧД вследствие приема алкоголя на фоне существующей ВЧГ у лиц с органическим поражением головного мозга травматической или инфекционной этиологии.
Этилизм/алкогольная болезнь - хроническое проградиентное заболевание, опредляющееся патологически влечением с С2Н5ОН, дисфункциональным состоянием, абстинентным СН при прекращении приема, стойкими соматоневрологическими расстройствами и психической деградацией.
Этиловый алкоголь вызывает СИ поощрения (опиоидные пептиды и дофамин накапливаются в г/м), вызывая эйфорию.
Негативное действие:
- гипогликемия; - белковая недостаточность, гиповитаминозы, микроэлементозы за счет холостых калорий алкоголя
- метаболические нарушения: повышается синтез ХЛ, ожирение печени, накопление уратов →подагра, нарушаются свойства мембран нервных клеток, повышается метаболизм ЛП; - нарушается синтез тестостерона, АДГ → импотенция и полиурия; - повышается действие активирующих Си и снижается действие тормозящих.
Лечение: Витамины В, С, при бреде - нейролептики. В периоде восстановления - прозерин, дибазол, физиолечение, ильгамма.
studfiles.net
 Лекция № 10 Токсические поражения нервной системы Неврологические проявления при алкоголизме
Лекция № 10 Токсические поражения нервной системы Неврологические проявления при алкоголизме
 Классификация неврологических проявления алкоголизма Г. А. Лукачера и Т. А. Моховой, 1989 I. Хронический алкоголизм. А. Неврологические синдромы, выявленные вне абстинентного синдрома и вне психоза. • Синдром вегетативной дистонии. • Гипоталамический синдром. • Судорожный синдром. • Псевдотабетический синдром. • Синдром алкогольного энцефаломиелита. • Алкогольная миелопатия. • Алкогольная миопатия. • Алкогольная полинейропатия. • Синдром повышенного внутричерепного давления. • Гидроцефальный синдром. 2
Классификация неврологических проявления алкоголизма Г. А. Лукачера и Т. А. Моховой, 1989 I. Хронический алкоголизм. А. Неврологические синдромы, выявленные вне абстинентного синдрома и вне психоза. • Синдром вегетативной дистонии. • Гипоталамический синдром. • Судорожный синдром. • Псевдотабетический синдром. • Синдром алкогольного энцефаломиелита. • Алкогольная миелопатия. • Алкогольная миопатия. • Алкогольная полинейропатия. • Синдром повышенного внутричерепного давления. • Гидроцефальный синдром. 2
 Б. Неврологические проявления алкогольного абстинентного синдрома. • Синдром вегетативной дистонии. • Синдром повышенного внутричерепного давления. В. Неврологические проявления алкогольного делирия. • Выраженный синдром внутричерепного давления, обусловленный гиперпродукцией ликвора и нарушением его оттока. • Резко выраженный синдром внутричерепного давления, обусловленный увеличением массы мозга вследствие его набухания и отека. 3
Б. Неврологические проявления алкогольного абстинентного синдрома. • Синдром вегетативной дистонии. • Синдром повышенного внутричерепного давления. В. Неврологические проявления алкогольного делирия. • Выраженный синдром внутричерепного давления, обусловленный гиперпродукцией ликвора и нарушением его оттока. • Резко выраженный синдром внутричерепного давления, обусловленный увеличением массы мозга вследствие его набухания и отека. 3
 II. Алкогольное опьянение (острая алкогольная интоксикация). • Синдром вегетативной дистонии. • Синдром внутричерепного давления, обусловленный гиперпродукцией ликвора. • Синдром внутричерепного давления, обусловленный отеком мозга. III. Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом). Повышение внутричерепного давления вследствие приема алкоголя на фоне существующей внутричерепной гипертензии у лиц с органическим поражением головного мозга травматической или инфекционной этиологии. 4
II. Алкогольное опьянение (острая алкогольная интоксикация). • Синдром вегетативной дистонии. • Синдром внутричерепного давления, обусловленный гиперпродукцией ликвора. • Синдром внутричерепного давления, обусловленный отеком мозга. III. Патологическое опьянение (сумеречное состояние сознания, спровоцированное алкоголизмом). Повышение внутричерепного давления вследствие приема алкоголя на фоне существующей внутричерепной гипертензии у лиц с органическим поражением головного мозга травматической или инфекционной этиологии. 4
 Острое отравление этанолом Фармакокинетика этанола. • Этанол полностью всасывается из ЖКТ за 2 часа. • При наличии пищи в желудке всасывание осуществляется несколько медленнее. Основной метаболизм этанола происходит в печени. • При регулярном приеме больших доз метаболизм алкоголя ускоряется в связи с индукцией печеночных ферментов (алкогольдегидрогенеза). • Смертельная концентрация алкоголя в крови составляет примерно 5000 мг/л. При регулярном употреблении алкоголя смертельная доза может быть выше. • Принятый этанол метаболизируется в течение 24 часов. 5
Острое отравление этанолом Фармакокинетика этанола. • Этанол полностью всасывается из ЖКТ за 2 часа. • При наличии пищи в желудке всасывание осуществляется несколько медленнее. Основной метаболизм этанола происходит в печени. • При регулярном приеме больших доз метаболизм алкоголя ускоряется в связи с индукцией печеночных ферментов (алкогольдегидрогенеза). • Смертельная концентрация алкоголя в крови составляет примерно 5000 мг/л. При регулярном употреблении алкоголя смертельная доза может быть выше. • Принятый этанол метаболизируется в течение 24 часов. 5
 Лечение • При легком опьянении необходимо убедиться, что выпивший не собирается управлять автомобилем и способен добраться до дома. Аналептики (кофеин, теофиллин, амфетамин) не способствуют протрезвлению и не улучшают способность водить автомобиль. • При опьянении средней степени достаточно препроводить больного домой. Если с момента приема алкоголя прошло менее 2 часов, то целесообразно вызвать искусственную рвоту, промывание желудка и слабительные. Аналептики не применяют. • При интоксикациях основную опасность представляют дыхательные расстройства. При первых признаках нарушения дыхания интубируют трахею и проводят ИВЛ. Для поддержания АД и диуреза проводят инфузионную терапию. При подозрении на хронический алкоголизм или поражение печени вводят витамин В 1 и глюкозу. Вводятся препараты Калия. При крайне высоких концентрациях этанола в крови (более 7000 мг/л) его можно снизить с помощью перитонеального диализа или гемодиализа. 6
Лечение • При легком опьянении необходимо убедиться, что выпивший не собирается управлять автомобилем и способен добраться до дома. Аналептики (кофеин, теофиллин, амфетамин) не способствуют протрезвлению и не улучшают способность водить автомобиль. • При опьянении средней степени достаточно препроводить больного домой. Если с момента приема алкоголя прошло менее 2 часов, то целесообразно вызвать искусственную рвоту, промывание желудка и слабительные. Аналептики не применяют. • При интоксикациях основную опасность представляют дыхательные расстройства. При первых признаках нарушения дыхания интубируют трахею и проводят ИВЛ. Для поддержания АД и диуреза проводят инфузионную терапию. При подозрении на хронический алкоголизм или поражение печени вводят витамин В 1 и глюкозу. Вводятся препараты Калия. При крайне высоких концентрациях этанола в крови (более 7000 мг/л) его можно снизить с помощью перитонеального диализа или гемодиализа. 6
 Абстинентный синдром • Легкий абстинентный синдром проявляется тревожностью, слабостью, тремором конечностей, повышенным потоотделением и тахикардией. • Лечение проводится амбулаторно. Назначается тиамин, 50 мг в/м и поливитамины. Необходим достаточный прием жидкости и пищи. Эффективны бензодиазепиновые транквилизаторы: хлордиазепоксид 25 -50 мг каждые 4 часа в течение 3 -4 суток или диазепам в дозе 5 -10 мг каждые 4 -6 часов. 7
Абстинентный синдром • Легкий абстинентный синдром проявляется тревожностью, слабостью, тремором конечностей, повышенным потоотделением и тахикардией. • Лечение проводится амбулаторно. Назначается тиамин, 50 мг в/м и поливитамины. Необходим достаточный прием жидкости и пищи. Эффективны бензодиазепиновые транквилизаторы: хлордиазепоксид 25 -50 мг каждые 4 часа в течение 3 -4 суток или диазепам в дозе 5 -10 мг каждые 4 -6 часов. 7
 Умеренный абстинентный синдром • Лихорадка • Галлюцинации • Абстинентные эпилептические припадки. Генерализованные припадки возникают спустя 12 -30 часов после прекращения регулярного приема алкоголя. • Редко возникают длительные припадки и эпилептические статусы. ЭЭГ вне приступа в норме. Вне периода абстиненции припадков не бывает. 8
Умеренный абстинентный синдром • Лихорадка • Галлюцинации • Абстинентные эпилептические припадки. Генерализованные припадки возникают спустя 12 -30 часов после прекращения регулярного приема алкоголя. • Редко возникают длительные припадки и эпилептические статусы. ЭЭГ вне приступа в норме. Вне периода абстиненции припадков не бывает. 8
 Лечение • • Госпитализация больного. Инфузионная терапия Для купирования лихорадки назначают парацетамол, а не аспирин. Поражение печени приводит к гипогликемии, а голодание к кетоацидозу. Для коррекции этих состояний на ранних стадиях заболевания вводят глюкозу в/в. Обязательным компонентом лечения является введение тиамина 50 мг в/в или в/м. Транквилизаторры: диазепам вводится в дозе 2, 5 -5 мг каждые 5 минут до прекращения возбуждения, затем 5 -10 мг внутрь или в/в каждые 6 часов. Максимальная разовая доза препарата 5 мг. Для профилактики судорожных припадков назначается дифенин (1 г препарата в течение 1 -2 часов, затем 300 мг/сутки в течение 3 дней и постепенная отмена в течение недели) или карбамазепин. 9
Лечение • • Госпитализация больного. Инфузионная терапия Для купирования лихорадки назначают парацетамол, а не аспирин. Поражение печени приводит к гипогликемии, а голодание к кетоацидозу. Для коррекции этих состояний на ранних стадиях заболевания вводят глюкозу в/в. Обязательным компонентом лечения является введение тиамина 50 мг в/в или в/м. Транквилизаторры: диазепам вводится в дозе 2, 5 -5 мг каждые 5 минут до прекращения возбуждения, затем 5 -10 мг внутрь или в/в каждые 6 часов. Максимальная разовая доза препарата 5 мг. Для профилактики судорожных припадков назначается дифенин (1 г препарата в течение 1 -2 часов, затем 300 мг/сутки в течение 3 дней и постепенная отмена в течение недели) или карбамазепин. 9
 Энцефалопатия Гайе. Вернике В 1. Состояние обусловлено гиповитаминозом • • Возникает на фоне хронического алкоголизма или при тяжелой недостаточности питания, например, при длительном парентеральном питании. Начало острое, после делириозного синдрома. • Периоды сонливости или возбуждения. • Бред, амнезия • Галлюцинации • Эпилептические припадки • Лечение. • Вводится тиамин парентерально в дозе 50 -100 мг в/в или в/м. Затем тиамин назначается в дозе 50 мг/сутки на протяжении длительного периода. Одновременно назначаются другие витамины группы В. • Глюкоза назначается после введения первой дозы витамина В 1. 10
Энцефалопатия Гайе. Вернике В 1. Состояние обусловлено гиповитаминозом • • Возникает на фоне хронического алкоголизма или при тяжелой недостаточности питания, например, при длительном парентеральном питании. Начало острое, после делириозного синдрома. • Периоды сонливости или возбуждения. • Бред, амнезия • Галлюцинации • Эпилептические припадки • Лечение. • Вводится тиамин парентерально в дозе 50 -100 мг в/в или в/м. Затем тиамин назначается в дозе 50 мг/сутки на протяжении длительного периода. Одновременно назначаются другие витамины группы В. • Глюкоза назначается после введения первой дозы витамина В 1. 10
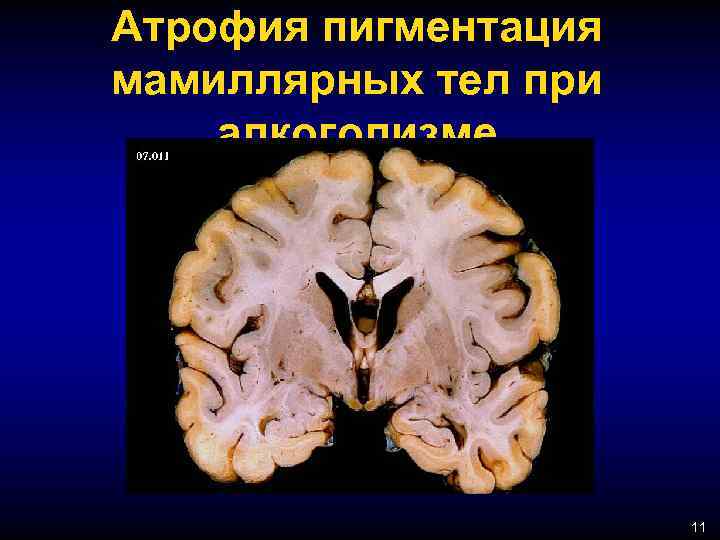 Атрофия пигментация мамиллярных тел при алкоголизме 11
Атрофия пигментация мамиллярных тел при алкоголизме 11
 • • • Алкогольная полинейропатия Клиника. Развивается чаще подостро. Парестезии в дистальных отделах конечностей, Боли в икроножных мышцах, усиливающиеся при сдавлении мышц и надавливании на сосудисто-нервные стволы. Парез развивается в ногах. Преимущественно поражаются разгибатели стопы. Расстройство чувствительности носит тип «перчаток» и «носков» . Расстройства глубокой чувствительности приводят к возникновению атаксии. Вегетативные нарушения в виде отеков, дистального гипергидроза, нарушения окраски кожных покровов. Из ЧМН чаще поражаются II, III, реже X пары. Стадии нарастания симптомов, стационарная стадия. При лечении заболевания наступает стадия обратного развития. Лечение. Необходимо назначение витаминов группы В. Особенно В 1 в дозе 50100 мг в сутки. Назначается аскорбиновая кислота, стрихнин, при бредовых состояниях нейролептики. В восстановительном периоде прозерин, дибазол, физиолечение. 12
• • • Алкогольная полинейропатия Клиника. Развивается чаще подостро. Парестезии в дистальных отделах конечностей, Боли в икроножных мышцах, усиливающиеся при сдавлении мышц и надавливании на сосудисто-нервные стволы. Парез развивается в ногах. Преимущественно поражаются разгибатели стопы. Расстройство чувствительности носит тип «перчаток» и «носков» . Расстройства глубокой чувствительности приводят к возникновению атаксии. Вегетативные нарушения в виде отеков, дистального гипергидроза, нарушения окраски кожных покровов. Из ЧМН чаще поражаются II, III, реже X пары. Стадии нарастания симптомов, стационарная стадия. При лечении заболевания наступает стадия обратного развития. Лечение. Необходимо назначение витаминов группы В. Особенно В 1 в дозе 50100 мг в сутки. Назначается аскорбиновая кислота, стрихнин, при бредовых состояниях нейролептики. В восстановительном периоде прозерин, дибазол, физиолечение. 12
 Отравление угарным газом • При кратковременном воздействии угарного газа : Сонливость, которая может перерасти в кому. • Головная боль, тошнота, рвота, головокружение со звоном в ушах, общая слабость, тахикардия, обморок. • Главная особенность острого отравления это гипоксия без цианоза. Редко классическая вишневокрасная окраска кожи. 13
Отравление угарным газом • При кратковременном воздействии угарного газа : Сонливость, которая может перерасти в кому. • Головная боль, тошнота, рвота, головокружение со звоном в ушах, общая слабость, тахикардия, обморок. • Главная особенность острого отравления это гипоксия без цианоза. Редко классическая вишневокрасная окраска кожи. 13
 Клиника отравления угарным газом газа: • При высоких концентрациях коматозное состояние, смерть мозга кровоизлияния в сетчатку глаза. Нарушаются стволовые функции. В тяжелых случаях развивается ишемия инфаркт миокарда или мозга. • В случае регрессирующего течения кома сменяется кратковременным периодом двигательного возбуждения, агрессивным поведением, дезориентацией в месте и времени с нарушениями памяти. • • 14
Клиника отравления угарным газом газа: • При высоких концентрациях коматозное состояние, смерть мозга кровоизлияния в сетчатку глаза. Нарушаются стволовые функции. В тяжелых случаях развивается ишемия инфаркт миокарда или мозга. • В случае регрессирующего течения кома сменяется кратковременным периодом двигательного возбуждения, агрессивным поведением, дезориентацией в месте и времени с нарушениями памяти. • • 14
 Лечение • 100% кислород. • Гипербарическая оксигенация. • Для снижения потребностей тканей в кислороде назначаются транквилизаторы, пациентам обеспечивается покой. • При гипертермии снижают температуру тела. • При возникновении паркинсонизма назначают стимуляторы дофаминовых рецепторов (бромокриптин, проноран, мирапекс) 15
Лечение • 100% кислород. • Гипербарическая оксигенация. • Для снижения потребностей тканей в кислороде назначаются транквилизаторы, пациентам обеспечивается покой. • При гипертермии снижают температуру тела. • При возникновении паркинсонизма назначают стимуляторы дофаминовых рецепторов (бромокриптин, проноран, мирапекс) 15
 Наркотические анальгетики Клинические проявления: угнетается сознание, нарушается функция дыхания, у больных наблюдаются точечные зрачки. гипотермия, артериальная гипотония, слабость мышц конечностей и жевательной мускулатуры • Введение очень больших доз препаратов сопровождается судорогами и отеком легких • • 16
Наркотические анальгетики Клинические проявления: угнетается сознание, нарушается функция дыхания, у больных наблюдаются точечные зрачки. гипотермия, артериальная гипотония, слабость мышц конечностей и жевательной мускулатуры • Введение очень больших доз препаратов сопровождается судорогами и отеком легких • • 16
 Лечение • Мероприятия направлены на поддержание дыхания. При цианозе, урежении дыхания менее 10 раз в минуту и при опасности западении языка проводят интубацию и ИВЛ. • Медикаменты: внутривенно вводят налоксон (антагонист наркотических анальгетиков) с 0, 4 мг до 10 мг, увеличивая дозу на 0, 4 мг. • Налоксон действует в течение 1 -4 часов. Поэтому по истечении этого времени возможен возврат некоторых симптомов наркотической интоксикации или комы. Это требует повторного введения налоксона. Чувствительность к налоксону у наркоманов часто оказывается чрезвычайно высокой, поэтому разовая доза налоксона не должна превышать 0, 4 мг. . 17
Лечение • Мероприятия направлены на поддержание дыхания. При цианозе, урежении дыхания менее 10 раз в минуту и при опасности западении языка проводят интубацию и ИВЛ. • Медикаменты: внутривенно вводят налоксон (антагонист наркотических анальгетиков) с 0, 4 мг до 10 мг, увеличивая дозу на 0, 4 мг. • Налоксон действует в течение 1 -4 часов. Поэтому по истечении этого времени возможен возврат некоторых симптомов наркотической интоксикации или комы. Это требует повторного введения налоксона. Чувствительность к налоксону у наркоманов часто оказывается чрезвычайно высокой, поэтому разовая доза налоксона не должна превышать 0, 4 мг. . 17
 Отравление свинцом • Клинические проявления: • энцефалопатия, • свинцовая колика, • нейропатия 18
Отравление свинцом • Клинические проявления: • энцефалопатия, • свинцовая колика, • нейропатия 18
 Свинцовая энцефалопатия • Проявляется психическими изменениями, заторможенностью и раздражительностью. • Сонливость, атаксия. • Эпилептические припадки, кома и смерть. • У 40% больных после прекращения интоксикации остаются органические симптомы: деменция, атаксия, спастичность, эпилептические припадки. 19
Свинцовая энцефалопатия • Проявляется психическими изменениями, заторможенностью и раздражительностью. • Сонливость, атаксия. • Эпилептические припадки, кома и смерть. • У 40% больных после прекращения интоксикации остаются органические симптомы: деменция, атаксия, спастичность, эпилептические припадки. 19
 Свинцовая колика • Встречается у взрослых. • Возникает анорексия, запоры, тошнота, рвота. • При этом пальпация живота безболезненная. 20
Свинцовая колика • Встречается у взрослых. • Возникает анорексия, запоры, тошнота, рвота. • При этом пальпация живота безболезненная. 20
 Свинцовая нейропатия • • Мышечная слабость, Парестезии Снижением чувствительности. Сначала слабость распространяется на разгибатели, потом – на сгибатели верхних конечностей. • Длительное воздействие малых доз свинца вызывает синдром нарушения внимания у детей. • В диагностике имеет значение наличие свинцовой каймы десен. 21
Свинцовая нейропатия • • Мышечная слабость, Парестезии Снижением чувствительности. Сначала слабость распространяется на разгибатели, потом – на сгибатели верхних конечностей. • Длительное воздействие малых доз свинца вызывает синдром нарушения внимания у детей. • В диагностике имеет значение наличие свинцовой каймы десен. 21
 • • • Лечение свинцовой интоксикации В первую очередь необходимо устранить контакт со свинцом. Для связывания молекул свинца используют комплексоны – ЭДТУ, купренил и димеркаптол. Мероприятия, направленные на восстановление проходимости дыхательных путей. Контроль диуреза. Снижение внутричерепное давления путем использования осмодиуретиков. 22
• • • Лечение свинцовой интоксикации В первую очередь необходимо устранить контакт со свинцом. Для связывания молекул свинца используют комплексоны – ЭДТУ, купренил и димеркаптол. Мероприятия, направленные на восстановление проходимости дыхательных путей. Контроль диуреза. Снижение внутричерепное давления путем использования осмодиуретиков. 22
 Мышьяковая интоксикация • Острое отравление: • рвота, понос, боли в желудке, кишечнике, мышечные спазмы. При приеме смертельной дозы возникает шок, кома и смерть. 23
Мышьяковая интоксикация • Острое отравление: • рвота, понос, боли в желудке, кишечнике, мышечные спазмы. При приеме смертельной дозы возникает шок, кома и смерть. 23
 Мышьяковая интоксикация • Хроническое отравление: возникает общая слабость, утомляемость, понижение аппетита, запоры или диаррея. • Полинейропатия с трофическими нарушениями (полоски Меса на ногтях), парестезии в стопах, двигательные расстройства. Анталгические установки • Мышьяковая энцефалопатия: утомляемость, сонливость, головная боль, оглушенность, эпилептические припадки, кома и смерть. 24
Мышьяковая интоксикация • Хроническое отравление: возникает общая слабость, утомляемость, понижение аппетита, запоры или диаррея. • Полинейропатия с трофическими нарушениями (полоски Меса на ногтях), парестезии в стопах, двигательные расстройства. Анталгические установки • Мышьяковая энцефалопатия: утомляемость, сонливость, головная боль, оглушенность, эпилептические припадки, кома и смерть. 24
 Нейропатия, вызванная действием ФОС • Контакт с ФОС оказывают ингибирующее влияние на холинэстеразу. В ЦНС и ПНС скапливается ацетилхолин. • Клиника. • Тошнота, рвота, головная боль, головокружение, резкие боли в животе, повышение пото- и слюноотделения, резко суживаются зрачки. Наблюдается подергивание отдельных мышц, атаксия, артериальная дистония. • Лечение острого отравления сводится к введению атропина внутривенно 0. 1% - 1 -2 мл 25
Нейропатия, вызванная действием ФОС • Контакт с ФОС оказывают ингибирующее влияние на холинэстеразу. В ЦНС и ПНС скапливается ацетилхолин. • Клиника. • Тошнота, рвота, головная боль, головокружение, резкие боли в животе, повышение пото- и слюноотделения, резко суживаются зрачки. Наблюдается подергивание отдельных мышц, атаксия, артериальная дистония. • Лечение острого отравления сводится к введению атропина внутривенно 0. 1% - 1 -2 мл 25
present5.com