|
|
|
|
 Far Far |
 WinNavigator WinNavigator |
 Frigate Frigate |
 Norton
Commander Norton
Commander |
 WinNC WinNC |
 Dos
Navigator Dos
Navigator |
 Servant
Salamander Servant
Salamander |
 Turbo
Browser Turbo
Browser |
|
|
 Winamp,
Skins, Plugins Winamp,
Skins, Plugins |
 Необходимые
Утилиты Необходимые
Утилиты |
 Текстовые
редакторы Текстовые
редакторы |
 Юмор Юмор |
|
|
|
File managers and best utilites |
Острый коронарный синдром без подъема сегмента ST (Нестабильная стенокардия, Инфаркт миокарда без подъема сегмента ST). Реферат острый коронарный синдром без подъема сегмента st
Острый коронарный синдром без подъема сегмента ST (Нестабильная стенокардия, Инфаркт миокарда без подъема сегмента ST) > Клинические протоколы МЗ РК
ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИЖалобы и анамнез. Клинические проявления ОКСбпST:
· Продолжительная (>20 мин) ангинозная боль в грудной клетке в покое: типичная боль в области сердца характеризуется дискомфортом или тяжестью за грудиной (стенокардия), иррадиирущей в левую руку, шею или челюсть, которая может быть преходящей (обычно продолжается несколько минут) или более длительной. Боль может сопровождаться потливостью, тошнотой, болью в животе, одышкой и обмороком. Нередко отмечаются атипичные проявления, такие как боль в эпигастральной области, диспепсия или изолированная одышка. Атипичные симптомы чаще отмечаются у пациентов пожилого возраста, у женщин, больных сахарным диабетом, хронической почечной недостаточностью или деменцией.
· Впервые возникшая стенокардия напряжения (II или III ФК) (CCS) с анамнезом заболевания 1-2 месяца с тенденцией к прогрессированию клинической симптоматики. Приступы могут возникать при физической нагрузке и оставаться первое время относительно стереотипными, в других случаях приступы стенокардии быстро нарастают по частоте и интенсивности, вплоть до спонтанных приступов с длительностью от 5 до 15 минут и более.
· Прогрессирующая стенокардия напряжения, по крайней мере, до III ФК: нарастание тяжести приступов стенокардии с прогрессирующим снижением толерантности к физической нагрузке, расширение зоны болей и их иррадиации, удлинение продолжительности приступов, снижение эффективности нитроглицерина, появление новых сопутствующих симптомов (одышки, перебоев в сердце, слабости, страха и т.д.).
· Ранняя постинфарктная стенокардия развившаяся пределах 2-х недель после ИМ.Пациент с прогрессирующей или с впервые возникшей стенокардией давностью в несколько часов или суток потенциально намного более угрожаем в отношении развития ИМ или ВСС, чем пациент с аналогичными жалобами у которого нарастание симптомов произошло в последние 2-4 недели или менее 8 недель.
Пожилой возраст, мужской пол, семейный анамнез ИБС, диабет, гиперлипидемия, гипертензия, почечная недостаточность, предшествующее проявление ИБС, так же как поражения периферических и сонных артерий, повышают вероятность наличия ОКСбпST. Состояния, которые могут усугубить или ускорить развитие ОКСбпST, включают анемию, инфекции, воспалительный процесс, лихорадку, метаболические или эндокринные (в особенности щитовидной железы) нарушения.
Физикальное обследование больных с подозрением на ОКСбпST малоинформативно. Признаки сердечной недостаточности, гемодинамической или электрической нестабильности требуют быстрой диагностики и лечения. Аускультация сердца может выявить систолический шум вследствие ишемической митральной регургитации, которое ассоциировано с плохим прогнозом. Редко систолический шум может указывать на механическое осложнение (например, отрыв папиллярных мышц или дефект межжелудочковой перегородки) подострого и, возможно, недиагностированного ИМ. Физикальное обследование может выявить признаки некоронарных причин болей в грудной клетке (например, ТЭЛА, острый аортальный синдром, миоперикардит, аортальный стеноз) или экстракардиальной патологии (например, пневмоторакс, пневмония или заболевания опорно-двигательного аппарата). В данном случае, наличие боли в грудной клетке, которая может быть воспроизведена пальпацией грудной клетки, имеет относительно высокую отрицательную предсказательную ценность для ОКСбпST. Согласно проявлениям, абдоминальные расстройства (например, спазм пищевода, эзофагит, язва желудка, холецистит, панкреатит) также могут рассматриваться в плане дифференциальной диагностики. Разница АД между верхней и нижней конечностями или между руками, нерегулярный пульс, расширение яремных вен, шумы в сердце, шум трения плевры, боль, воспроизводимая пальпацией грудной клетки или живота, предполагают постановку альтернативного диагноза. Бледность, потливость или тремор могут указывать на такие состояния, как анемия и тиреотоксикоз.
Лабораторные исследования: (в т.ч. определение уровня тропонинов) на этапе скорой медицинской помощи нецелесообразны.
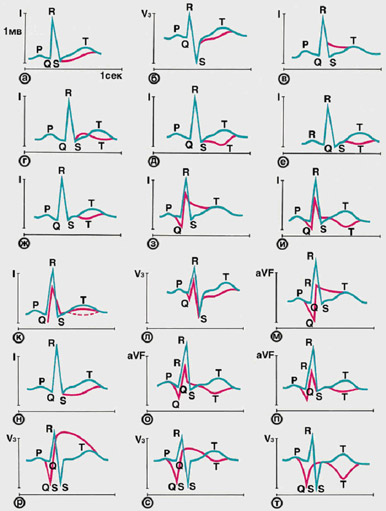
Инструментальные исследования:1. ЭКГ покоя в 12 отведениях - это первый метод диагностики, который используют при подозрении на ОКСбпST (рис. 1). ЭКГ следует зарегистрировать в течение первых 10 минут после первого медицинского контакта с персоналом скорой медицинской помощи на догоспитальном этапе. ЭКГ должна быть немедленно интерпретирована опытным специалистом. Для ОКСбпST характерны депрессия или преходящий подъем сегмента ST и/или изменения зубца Т, в более чем трети случаев ЭКГ может быть нормальной. Если стандартные отведения не являются информативными, а пациент имеет симптомы, указывающие на продолжающуюся ишемию миокарда, должны быть записаны дополнительные отведения. Окклюзия левой огибающей артерии или ИМ правого желудочка могут быть обнаружены только в отведениях V7-V9 и V3R и V4R, соответственно. У пациентов с соответствующими признаками и симптомами выявление стойкого подъема сегмента ST указывает на наличие ИМспST, требующее немедленной реваскуляризации. Важное значение имеет сравнение данной ЭКГ с предыдущими, особенно у пациентов с изменениями на ЭКГ. Рекомендовано регистрировать ЭКГ в 12 отведениях в случае сохранения или появления повторных симптомов, а также в диагностически неясных случаях. У пациентов с блокадой ножек пучка Гиса или ритмом электрокардиостимулятора ЭКГ не помогает в диагностике ОКСбпST.
2. Необходимо обеспечить мониторинг ЭКГ, а также возможность дистанционной передачи и расшифровки ЭКГ особенно для фельдшерских бригад скорой медицинской помощи.
3. Может быть необходимым проведение ЭхоКГ на догоспитальном этапе для дифференциальной диагностики или после проведения реанимационных мероприятий.
Диагностический алгоритм: (схема)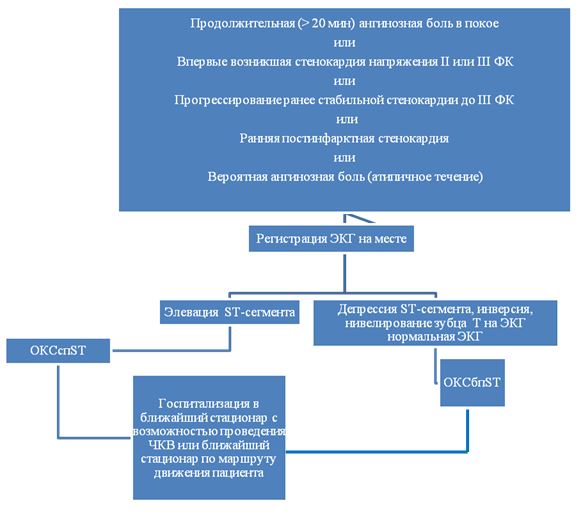
Ранняя стратификация риска при коротком периоде наблюдения при ОКСбпST.1. Пациенты с подозрением на ОКС и признаками высокого риска (длительная загрудинная боль, выраженная одышка, синкопе/предобморочные состояния, тахикардия, гипотензия) должны быть немедленно госпитализированы в отделение интенсивной терапии/кардиореанимации.
2. При наличии менее опасных симптомов пациент может быть направлен в отделение неотложной помощи или другое (специализированное для этой клинической ситуации) отделение с возможностью постоянного мониторинга ритма сердца.
diseases.medelement.com
Острый коронарный синдром без подъема сегмента st
Как уже указывалось ранее, острый коронарный синдром без подъема сегмента ST (ОКСбпST) включает две нозологические формы ИБС:
• нестабильную стенокардию;
• ИМ без подъема сегмента ST.
Нестабильная стенокардия
Нестабильная стенокардия - это одна из клинических форм ИБС, характеризующаяся развитием острой ишемии миокарда, тяжесть и продолжительность которой недостаточна для возникновения некроза миокарда. Нестабильная стенокардия проявляется типичными болями в грудной клетке, во время которых на ЭКГ отмечают признаки ишемии миокарда в виде стойкой либо преходящей депрессии сегмента ST, инверсии, сглаженности или псевдонормализации зубца Т, однако в плазме крови отсутствует повышение уровня биохимических маркеров некроза миокарда (сердечных тропонинов I или Т либо МВ-КФК). Необходимо подчеркнуть, что вне приступа болей ЭКГ может быть нормальной.
Эпидемиология
По данным Национального регистра США, в 1999 г. число больных, перенесших ОКСбпST, составило 1 932 000 человек, при этом 953 000 человек были выписаны из стационаров с диагнозом нестабильной стенокардии, а 530 000 человек - с диагнозом ИМ без зубца Q. Национальные регистры ИМ в США (NRMI I, II и III) показали, что за период 1990-1999 гг. произошло относительное увеличение частоты ОКС без подъема сегментаST с 45 до 63%.
Клиническая картина
Основной жалобой больных с нестабильной стенокардией являются типичные ангинозные боли в грудной клетке, локализующиеся чаще всего в области сердца. Однако уже на первом этапе диагностического поиска можно определить ряд особенностей, заставляющих заподозрить «нестабильность» стенокардии, поэтому в соответствии с клинической картиной нестабильной стенокардии, выделяют следующие ее клинические варианты:
• Впервые возникшая стенокардия напряжения. Под этим термином понимают стенокардию напряжения, возникшую в течение последних 2 мес и имеющую тяжесть не ниже III ФК по классификации Канадского сердечно-сосудистого общества.
• Прогрессирующая стенокардия напряжения, т.е. прогрессирование ранее существовавшей стабильной стенокардии напряжения как минимум на 1 класс (по классификации Канадского сердечно-сосудистого общества) с достижением как минимум III ФК. Ангинозные боли становятся более частыми, более продолжительными, возникают при более низких физических нагрузках.
• Стенокардия покоя, возникшая в течение последних 7 дней, с длительностью приступов до 20-30 мин, в том числе и стенокардия покоя, трансформировавшаяся из стенокардии напряжения.
Все эти варианты клинического течения нестабильной стенокардии могут возникнуть как у пациента, не переносившего ранее ИМ, так и у больного, имевшего в анамнезе ИМ. Все они требуют скорейшей регистрации ЭКГ и решения вопроса о госпитализации. С формальной точки зрения все больные, имеющие ту или иную вышеописанную клиническую картину, должны быть госпитализированы, поскольку у них имеется ОКС без подъема сегмента ST (нестабильная стенокардия). Однако риск смерти и развития ИМ, несомненно, выше у лиц, имевших длительные приступы стенокардии покоя в последние 48 ч, по сравнению с лицами, у которых умеренно выраженная стенокардия напряжения возникла 3-4 нед назад.
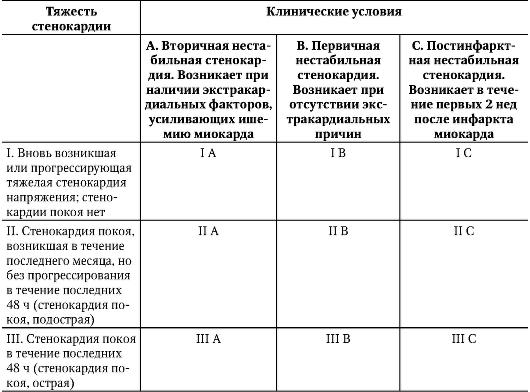
• Ранняя постинфарктная стенокардия. Стенокардия напряжения или покоя, возникшая в ближайшие дни после перенесенного ИМ, особенно после успешной тромболитической терапии у больных с ИМ с подъемом сегмента ST. Данный вариант стенокардии чреват развитием повторного ИМ и требует скорейшего проведения коронароангиографии для решения вопроса о реваскуляризации миокарда. В настоящее время общепринята клиническая классификация нестабильной стенокардии, предложенная E. Braunwald в 1989 г. (табл. 2-10).
Таблица 2-10. Клиническая классификация нестабильной стенокардии
studfiles.net
Острый коронарный синдром без подъема сегмента ST. Клиника. Диагностика. Лечение : этиотропное, патогенетическое.
Острый коронарный синдром без подъема сегмента ST (нестабильная стенокардия и мелкоочаговый инфаркт миокарда).
-при неполной обтурации коронарной артерии.
Характеризуется ангинозными приступами и отсутствием на ЭКГ подъема сегмента ST. К ОКС без подъема сегмента ST относят нестабильную стенокардию и мелкоочаговый ИМ.
Типичным клиническим проявлением является чувство сдавления или тяжести за грудиной (≪грудная жаба≫) с иррадиацией в левую руку, шею или челюсть, которое может быть кратковременным или постоянным.
Традиционно выделяют следующие клинические проявления:
* Длительная (более 20 минут) боль ангинозного характера в покое;
* Впервые возникшая стенокардия II или III функционального класса;
* Недавнее ухудшение течения ранее стабильной стенокардии, по крайней мере до III функционального класса — прогрессирующая стенокардия;
* Постинфарктная стенокардия.
Диагностика.
ЭКГ — метод первой линии при обследовании пациентов с подозрением на ОКС без подъема сегмента ST. Она должна быть сделана незамедлительно после первого контакта с пациентом. Характерна, но не обязательна депрессия сегмента ST ниже изолинии и изменение зубца Т.
Данные первичной ЭКГ являются и предикторами риска. Число отведений с депрессией ST и величина депрессии свидетельствуют о степени и тяжести ишемии и коррелируют с прогнозом. Глубокая симметричная инверсия зубца Т в передних грудных отведениях зачастую связана со значительным стенозом проксимального отдела левой передней нисходящей коронарной артерии или основного ствола левой коронарной артерии.
Нормальная ЭКГ не исключает наличия ОКС без подъема сегмента ST.
Биохимические маркеры. При некрозе миокарда содержимое погибшей клетки поступает в общий кровоток и может быть определено в пробах крови. Сердечные тропонины играют основную роль при установлении диагноза и стратификации риска, а также позволяют различить ОКС без подъема сегмента ST и нестабильную стенокардию. Тест способен с высокой вероятностью исключить и подтвердить ОКС. Для того чтобы дифференцировать хроническое повышение тропонина от острого, большое значение имеет динамика изменения уровня тропонина по сравнению с начальным показателем.
Необходимо помнить о возможных некоронарогенных причинах повышения уровня тропонинов. К ним относятся — ТЭЛА, миокардит, инсульт, расслоение аневризмы аорты, кардиоверсия, сепсис, обширные ожоги.
Любое повышение тропонина при ОКС связано с неблагоприятным прогнозом.
Принципиальной разницы между тропонином Т и тропонином I нет. Сердечные тропонины повышаются через 2,5-3 часа и достигают максимума через 8-10 час. Их уровень нормализуется через 10-14 дней.
— MB КФК повышается через 3 час, достигает максимум — через 12 час.
— Миоглобин повышается через 0,5 час, достигает максимума через 6-12 час.
Маркеры воспаления. В настоящее время большое внимание уделяется воспалению как одной из основных причин дестабилизации атеросклеротической бляшки.
В этой связи широко изучают так называемые маркёры воспаления, в частности С-реактивный белок. Больных с отсутствием биохимических маркёров некроза миокарда, но с повышенным уровнем СРБ также относят к группе высокого риска развития коронарных осложнений.
Эхокардиография необходима всем пациентам с ОКС для оценки локальной и глобальной функции ЛЖ и проведения дифференциальной диагностики. Для определения тактики лечения пациентов с ОКС без подъема сегмента ST, в настоящее время на практике широко используются стратификационные модели определения рисков развития ИМ или смерти: шкалы Grace и TIMI.
TIMI риск:
7 независимых предикторов
- Возраст 65 лет (1 балл)
- Три фактора риска ИБС (холестерин, ИБС в семье, АГ, диабет, курение) (1 балл)
- Известная ранее КБС (1 балл) (стенозы > 50 % при КАГ)
- Аспирин в ближайшие 7 дней (!)
- Два эпизода боли (24 часа) — 1
- Смещения ST (1 балл)
- Наличие сердечных маркеров (КФК-МВ или тропонин) (1 балл)
Риск развития ИМ или смерти по TIMI:
— низкий — (0-2 балла) — до 8,3 %
— средний — (3-4 балла) — до 19.9 %
— высокий — (5-7 баллов) — до 40.9 %
Оценка риска по шкале GRACE
- Возраст
- ЧСС
- Систолическое АД
- Содержание креатинина
- Класс СН по Killip
- Отклонение сегмента ST
- Остановка сердца
- Повышение маркеров некроза миокарда
Лечение
Этиотропная терапия
— доказана высокая эффективность применения статинов для стабилизации покрышки нестабильной фиброзной бляшки. Доза статина должна быть большей, чем типичная, с дальнейшим титрованием для достижения целевого уровня ХС ЛПНП 2,5 ммоль/л. Начальные дозы статинов — розувастатин 40 мг в сутки, аторвастатин 40 мг в сутки, симвастатин 60 мг в сутки.
Эффекты статинов, определяющие их применение при ОКС:
— воздействие на эндотелиальную дисфункцию
— снижение агрегации тромбоцитов
— противовоспалительные свойства
— снижение вязкости крови
— стабилизация бляшки
— подавление образования окисленных ЛПНП.
Современные рекомендации для назначения статинов при ОКС
ААС/АКК (2010): Статины должны назначаться в первые 24 часа, после госпитализации
независимо от уровня ХС.
ЕКО (2009): Липидснижающая терапия должна быть назначена без промедления.
Патогенетическая терапия преследует две цели:
1) Воздействие направлено на предупреждение и торможение развития нарастающего пристеночного тромбоза коронарных артерий — антикоагулянтная и дезагрегантная терапия.
2) Традиционная коронароактивная терапия — бета-адреноблокаторы и нитраты.__
Дезагреганты
Активация тромбоцитов и их агрегация играют доминирующую роль при образовании артериального тромбоза. Тромбоциты можно ингибировать тремя классами препаратов, это: аспирин, ингибиторы P2Y12 и ингибиторы гликопротеина Ilb/IIIa.
1) Ацетилсалициловая кислота. Механизм действия обусловлен ингибированием ЦОГ в тканях и в тромбоцитах, что вызывает блокаду образования тромбоксана А2, одного из главных индукторов агрегации тромбоцитов. Блокада циклооксигеназы тромбоцитов носит необратимый характер и сохраняется в течение всей жизни .
Аспирин у больных с ОКС без подъема ST рассматривается как препарат первой линии, так как непосредственным субстратом заболевания является активация сосудисто-тромбоцитарного и плазменного каскадов коагуляции. Именно поэтому эффект аспирина у данной категории больных выражен даже в большей степени, чем у больных со стабильной стенокардией.
2) Ингибиторы P2Y12.: Клопидогрел, Прасугрел, Тикагрелор, Тиенопиридин, Тиенопиридин ,Триазолопиримидин.
Ингибитор P2Y12 должен быть добавлен к аспирину как можно скорее, прием продолжается в течение 12 месяцев при условии отсутствия риска повышенного кровотечения.
Клопидогрел (плавике, зилт, плагрил) — представитель группы тиенопиридинов, является мощным антиагрегантом, механизм действия которого связан с ингибированием АДФ-индуцированной активации тромбоцитов за счет блокады пуриновых рецепторов P2Y12. Выявлены плейотропные эффекты препарата – противовоспалительные за счет ингибирования продукции тромбоцитарных цитокинов и молекул клеточной адгезии (CD40L, Р-селектина), что проявляется снижением уровня
СРБ. Доказаны преимущества клопидогрела перед аспирином при длительном приеме у больных ИБС высокого и очень высокого риска — с ИМ, инсультом в анамнезе, СД.
Рекомендуемые дозы. Первая доза лекарства (как можно раньше!) составляет 300 мг (4 таблетки) внутрь однократно (нагрузочная доза), далее ежедневная поддерживающая доза — 75 мг (1 таблетка) один раз в сутки вне зависимости от приема пищи на протяжении от 1 до 9 мес. Антитромбоцитарный эффект развивается через 2 ч после приема нагрузочной дозы препарата (снижение агрегации на 40 %). Максимальный эффект (60 % подавления агрегации) отмечается на 4-7 день постоянного приема поддерживающей дозы лекарства и сохраняется на протяжении 7-10 дней (период жизни тромбоцитов). Противопоказания: индивидуальная непереносимость; активное кровотечение; эрозивно-язвенные процессы в ЖКТ; тяжелая печеночная недостаточность; возраст менее 18 лет.
3) Абциксимаб — антагонист гликопротеиновых Ilb/IIIa рецепторов тромбоцитов.
В результате активации тромбоцитов конфигурация этих рецепторов изменяется, что повышает их способность к фиксации фибриногена и других адгезивных белков. Связывание молекул фибриногена с Ilb/IIIa рецепторами различных тромбоцитов приводит к соединению пластинок друг с другом — агрегации. Этот процесс не зависит от типа активатора и является конечным и единственным механизмом агрегации тромбоцитов
При ОКС: внутривенно болюсно (за 10-60 мин. до ЧКВ) в дозе 0,25 мг/кг, затем 0,125 мкг/кг/мин. (максимум 10 мкг/мин.) в течение 12-24 ч.
При внутривенном введении устойчивая концентрация абциксимаба поддерживается только путем непрерывной инфузии, после ее прекращения снижается в течение
6 ч быстро, а затем медленно (на протяжении 10-14 дней) из-за фракции лекарства, связанной с тромбоцитами.
Не рекомендуются пациентам с двойной антитромбоцитарной терапией и планируемой консервативной тактикой лечения (Класс III, Уровень А).
Антикоагулянты
Способны ингибировать систему тромбина и / или его активность, тем самым они снижать вероятность осложнений, связанных с тромбообразованием. Существуют доказательства того, что антикоагулянты эффективны в дополнение к торможению агрегации тромбоцитов, что такая комбинация более эффективна, чем лечение только одним препаратом (Класс I, уровень А).
Препаратом с наиболее благоприятным профилем эффективности- безопасности является фондапаринукс (2,5 мг п/к ежедневно) (Класс I, Уровень А).
Эноксапарин (1 мг /кг два раза в день) рекомендуется в случае отсутствия фондапаринукса (Класс I, Уровень В).
Если фондапаринукс илим эноксапарин не имеются в наличии, показан нефракционированный гепарин с целевым АЧТВ 50-70 сек или другие низкомолекулярные гепарины в конкретных рекомендуемых дозах (Класс I, Уровень С).
Нефракционированный гепарин (НФГ).
Применяя гепарин, необходимо измерять активированное частичное тромбопластиновое время (АЧТВ) и поддерживать его в терапевтическом диапазоне — удлинения АЧТВ в 1,5-2,5 раза выше контрольного. Контрольное (нормальное) значение АЧТВ зависит от чувствительности реактива, используемого в данной лаборатории (обычно 40 секунд). Определение АЧТВ следует проводить каждые 6 часов после каждого изменения дозы гепарина и 1 раз в 24 часа, когда желаемое АЧТВ сохраняется в двух последовательных анализах. В настоящее время по-прежнему рекомендовано введение гепарина внутривенно капельно с помощью дозатора — круглосуточно, вместе с приёмом аспирином под тщательным контролем количества тромбоцитов в сыворотке крови. Прекращение лечения — стабилизация стенокардии (отсутствие приступов стенокардии).
Основной побочный эффект — кровотечения. Возможны аллергические реакции, при длительном приеме — тромбоцитопения.
Уменьшают потребность миокарда в кислороде (уменьшая ЧСС, АД, преднагрузку и сократимость миокарда) и увеличивают обеспечение миокарда кислородом через стимуляцию коронарной вазодилатации.
Антиишемическими препаратами являются нитраты, бета-блокаторы и антагонисты кальция.
alexmed.info
Острый коронарный синдром
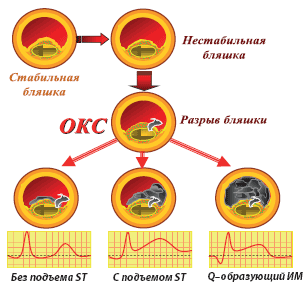
Острый коронарный синдром (ОКС) – любая группа клинических признаков или симптомов, позволяющих подозревать инфаркт миокарда или нестабильную стенокардию.
Подъем сегмента ST — как правило, следствие трансмуральной ишемии миокарда и возникает при развитии полной окклюзии магистральной коронарной артерии.
В случае, когда подъем ST носит кратковременный, транзиторный характер, речь может идти о вазоспастической стенокардии (стенокардия Принцметала).
Такие пациенты также нуждаются в экстренной госпитализации, однако подпадают под тактику ведения ОКС без стойкого подъема ST. В частности, не выполняется тромболитическая терапия.
Стойкий подъем сегмента ST, сохраняющийся более 20 минут, связан с острой полной тромботической окклюзией коронарной артерии.
OKC с подъемом ST диагностируется у больных с ангинозным приступом или дискомфортом в грудной клетке и изменениями на ЭКГ в виде стойкого подъема сегмента ST либо «новой», т.е. впервые (или предположительно впервые) возникшей полной блокады левой ножки пучка Гиса (ЛНПГ) на ЭКГ.
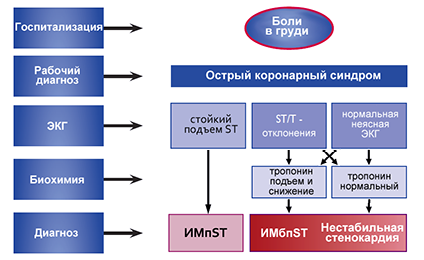
ОКС — это рабочий диагноз, используемый в первые часы и сутки заболевания, тогда как термины инфаркт миокарда (ИМ) и нестабильная стенокардия (НС) применяются для формулирования окончательного диагноза в зависимости от того, будут ли выявлены признаки некроза миокарда.
Диагноз ИМ ставится на основании следующих критериев:
1. 1.Значимое повышение биомаркеров некроза кардиомиоцитов в сочетании хотя бы с одним из следующих признаков:
o симптомы ишемии,
o эпизоды подъема сегмента ST на ЭКГ или впервые возникшая полная блокада левой ножки пучка Гиса,
o появление патологического зубца Q на ЭКГ,
o появление новых зон нарушенной локальной сократимости миокарда,
o выявление интракоронарного тромбоза при ангиографии, или выявление тромбоза при аутопсии.
2. Сердечная смерть, с симптомами, указывающими на ишемию миокарда и предположительно новыми изменениями ЭКГ, когда биомаркеры некроза не определены или еще не повышены.
3. Тромбоз стента, подтвержденный ангиографически или на аутопсии в сочетании с признаками ишемии и значимым изменением биомаркеров некроза миокарда.
| Код по МКБ X | Нозологические формы |
| I21.0 | Острый трансмуральный инфаркт передней стенки миокарда |
| I21.1 | Острый трансмуральный инфаркт нижней стенки миокарда |
| I21.2 | Острый трансмуральный инфаркт миокарда других уточненных локализаций |
| I21.3 | Острый трансмуральный инфаркт миокарда неуточненной локализации |
Классификация(ESC/ACCF/AHA/WHF, 2012):
- Тип 1. Спонтанный ИМ, связанный с ишемией во время первичного коронарного события (эрозия, надрыв, разрыв или диссекция бляшки).
- Тип 2.Вторичный ИМ связанный с ишемией, вызванной дисбалансом между потребностью миокарда в кислороде и его доставкой вследствие коронарного спазма, коронарной эмболии, анемии, аритмии, гипертензии или гипотензии.
- Тип 3. Внезапная коронарная смерть, включая остановку сердца, ассоциированную с симптомами ишемии или верифицированным коронарным тромбозом по данным ангиографии или аутопсии.
- Тип 4а. ИМ, ассоциированный с чрезкожным вмешательством (ЧКВ).
- Тип 4b. ИМ, связанный с верифицированным тромбозом стента.
- Тип 5. ИМ, ассоциированный с коронарным шунтированием (КШ).
В практике врача (фельдшера) скорой медицинской помощи наиболее часто встречается 1 тип инфаркта, на который и ориентирован типичный алгоритм оказания помощи при ОКС с подъемом сегмента ST.
Как правило, ОКС со стойким подъемом сегмента ST завершается развитием инфаркта миокарда.
В случае пролонгированной трансмуральной ишемии развивается инфаркт миокарда с зубцом Q, при восстановлении в достаточно ранние сроки проходимости окклюзированного сосуда развивается инфаркт миокарда без зубца Q, который устанавливается по биомаркерам миокардиального повреждения.
Инфаркт миокарда, диагностированный после регистрации элевации сегмента ST, определяется как ИМпST.
Клиническая картина:
1. Классический вариант
Классический вариант ИМпSТ развивается в 70-80% случаев и проявляется типичным болевым синдромом, более выраженным и продолжительным, чем обычный приступ стенокардии.
Как правило, приступ не купируется нитроглицерином, иногда требуется повторное введение наркотических анальгетиков.
Нередко приступ сопровождается потливостью, возбуждением, страхом смерти.
Встречаются варианты с необычной локализацией боли, например только в левой руке или нижней челюсти.
Существенно различается интенсивность болевого синдрома - от слабо выраженной до невыносимой.
2. Атипичные варианты
2.1. Абдоминальный вариантвстречается при ИМ нижней стенки левого желудочка. Боль или дискомфорт локализуется в верхней части живота, может сопровождаться диспепсическими явлениями - тошнотой, рвотой, метеоризмом, иногда осложняется парезом желудочно-кишечного тракта, при пальпации может обнаруживаться напряжение брюшной стенки.
Таким образом, заболевание имитирует острый живот, поэтому для установки диагноза необходима регистрация ЭКГ.
Выявление на электрокардиограмме изменений ишемического характера позволяет избежать ошибки в выборе врачебной тактики.
2.2. Астматический вариантявляется проявлением острой левожелудочковой недостаточности в виде приступа сердечной астмы или отека легких и обычно наблюдается у пожилых больных, как правило, имеющих предшествующее органическое заболевание сердца.
Дискомфорт в грудной клетке не соответствует классическим характеристикам или может практически отсутствовать.
2.3. Аритмический вариантотличается преимущественными проявлениями нарушений ритма и проводимости, в то время как болевой синдром отсутствует или выражен незначительно. Решающее значение имеет выявление электрокардиографических изменений ишемического характера.
2.4. Цереброваскулярный вариантвстречается у пациентов пожилого возраста, с инсультами в анамнезе или с выраженными хроническими расстройствами мозгового кровообращения.
Наличие интеллектуально-мнестических нарушений или острая неврологическая патология зачастую не позволяют оценить характер болевого синдрома в грудной клетке.
Клинически заболевание проявляется неврологическими симптомами в виде головокружения с тошнотой, рвотой, обмороков либо нарушением мозгового кровообращения.
Учитывая, что тяжелые инсульты даже без развития инфаркта миокарда могут сопровождаться инфарктоподобными изменениями на ЭКГ, решение вопроса о введении тромболитиков или антитромботических препаратов следует отложить до получения результатов визуализирующих исследований.
В остальных случаях алгоритм ведения пациента определяется характером электрокардиографических изменений.
2.5. Безболевая форма инфаркта миокарда чаще наблюдается у больных с сахарным диабетом, у пожилых, после перенесенного нарушения ранее инфаркта и инсульта.
Заболевание обнаруживается как случайная находка при съемке ЭКГ, или выполнении эхокардиографического исследования, иногда только на аутопсии.
Некоторые пациенты при расспросе не описывают загрудинный дискомфорт как боль, или не придают значения учащению кратковременных приступов стенокардии, в то время как это может быть проявлением инфаркта.
Восприятие ангинозных болей может нарушаться при угнетении сознания и введении обезболивающих средств при инсультах, травмах и оперативных вмешательствах.
Своевременно снятая ЭКГ у больного с высокой степенью риска ишемической болезни сердца при любом неясном изменении состояния помогает в установке диагноза.
Похожие статьи:
poznayka.org
Клинические рекомендации (протоколы) оказания скорой медицинской помощи при остром коронарном синдроме с подъемом сегмента ST (ОКС пST) » CardioПланета
Острый коронарный синдром (ОКС) – любая группа клинических признаков или симптомов, позволяющих подозревать инфаркт миокарда или нестабильную стенокардию.

Подъем сегмента ST — как правило, следствие трансмуральной ишемии миокарда и возникает при развитии полной окклюзии магистральной коронарной артерии.
В случае, когда подъем ST носит кратковременный, транзиторный характер, речь может идти о вазоспастической стенокардии (стенокардия Принцметала).
Такие пациенты также нуждаются в экстренной госпитализации, однако подпадают под тактику ведения ОКС без стойкого подъема ST. В частности, не выполняется тромболитическая терапия.
Стойкий подъем сегмента ST, сохраняющийся более 20 минут, связан с острой полной тромботической окклюзией коронарной артерии.
OKC с подъемом ST диагностируется у больных с ангинозным приступом или дискомфортом в грудной клетке и изменениями на ЭКГ в виде стойкого подъема сегмента ST либо «новой», т.е. впервые (или предположительно впервые) возникшей полной блокады левой ножки пучка Гиса (ЛНПГ) на ЭКГ.
ОКС — это рабочий диагноз, используемый в первые часы и сутки заболевания, тогда как термины инфаркт миокарда (ИМ) и нестабильная стенокардия (НС) применяются для формулирования окончательного диагноза в зависимости от того, будут ли выявлены признаки некроза миокарда.
Диагноз ИМ ставится на основании следующих критериев:
- 1.Значимое повышение биомаркеров некроза кардиомиоцитов в сочетании хотя бы с одним из следующих признаков:
- симптомы ишемии,
- эпизоды подъема сегмента ST на ЭКГ или впервые возникшая полная блокада левой ножки пучка Гиса,
- появление патологического зубца Q на ЭКГ,
- появление новых зон нарушенной локальной сократимости миокарда,
- выявление интракоронарного тромбоза при ангиографии, или выявление тромбоза при аутопсии.
|
Код по МКБ X |
Нозологические формы |
|
I21.0 |
Острый трансмуральный инфаркт передней стенки миокарда |
|
I21.1 |
Острый трансмуральный инфаркт нижней стенки миокарда |
|
I21.2 |
Острый трансмуральный инфаркт миокарда других уточненных локализаций |
|
I21.3 |
Острый трансмуральный инфаркт миокарда неуточненной локализации |
Классификация (ESC/ACCF/AHA/WHF, 2012):
- Тип 1. Спонтанный ИМ, связанный с ишемией во время первичного коронарного события (эрозия, надрыв, разрыв или диссекция бляшки).
- Тип 2. Вторичный ИМ связанный с ишемией, вызванной дисбалансом между потребностью миокарда в кислороде и его доставкой вследствие коронарного спазма, коронарной эмболии, анемии, аритмии, гипертензии или гипотензии.
- Тип 3. Внезапная коронарная смерть, включая остановку сердца, ассоциированную с симптомами ишемии или верифицированным коронарным тромбозом по данным ангиографии или аутопсии.
- Тип 4а. ИМ, ассоциированный с чрезкожным вмешательством (ЧКВ).
- Тип 4b. ИМ, связанный с верифицированным тромбозом стента.
- Тип 5. ИМ, ассоциированный с коронарным шунтированием (КШ).
 В
практике врача (фельдшера) скорой медицинской помощи наиболее часто встречается
1 тип инфаркта, на который и
ориентирован типичный алгоритм оказания помощи при ОКС с подъемом сегмента ST.
В
практике врача (фельдшера) скорой медицинской помощи наиболее часто встречается
1 тип инфаркта, на который и
ориентирован типичный алгоритм оказания помощи при ОКС с подъемом сегмента ST.
Как правило, ОКС со стойким подъемом сегмента ST завершается развитием инфаркта миокарда.
В случае пролонгированной трансмуральной ишемии развивается инфаркт миокарда с зубцом Q, при восстановлении в достаточно ранние сроки проходимости окклюзированного сосуда развивается инфаркт миокарда без зубца Q, который устанавливается по биомаркерам миокардиального повреждения.
Инфаркт миокарда, диагностированный после регистрации элевации сегмента ST, определяется как ИМпST.
Клиническая картина:
1. Классический вариант
Классический вариант ИМпSТ развивается в 70-80% случаев и проявляется типичным болевым синдромом, более выраженным и продолжительным, чем обычный приступ стенокардии.
Как правило, приступ не купируется нитроглицерином, иногда требуется повторное введение наркотических анальгетиков.
Нередко приступ сопровождается потливостью, возбуждением, страхом смерти.
Встречаются варианты с необычной локализацией боли, например только в левой руке или нижней челюсти.
Существенно различается интенсивность болевого синдрома - от слабо выраженной до невыносимой.
2. Атипичные варианты
2.1. Абдоминальный вариант встречается при ИМ нижней стенки левого желудочка. Боль или дискомфорт локализуется в верхней части живота, может сопровождаться диспепсическими явлениями - тошнотой, рвотой, метеоризмом, иногда осложняется парезом желудочно-кишечного тракта, при пальпации может обнаруживаться напряжение брюшной стенки.
Таким образом, заболевание имитирует острый живот, поэтому для установки диагноза необходима регистрация ЭКГ.
Выявление на электрокардиограмме изменений ишемического характера позволяет избежать ошибки в выборе врачебной тактики.
2.2. Астматический вариант является проявлением острой левожелудочковой недостаточности в виде приступа сердечной астмы или отека легких и обычно наблюдается у пожилых больных, как правило, имеющих предшествующее органическое заболевание сердца.
Дискомфорт в грудной клетке не соответствует классическим характеристикам или может практически отсутствовать.
2.3. Аритмический вариант отличается преимущественными проявлениями нарушений ритма и проводимости, в то время как болевой синдром отсутствует или выражен незначительно. Решающее значение имеет выявление электрокардиографических изменений ишемического характера.
2.4. Цереброваскулярный вариант встречается у пациентов пожилого возраста, с инсультами в анамнезе или с выраженными хроническими расстройствами мозгового кровообращения.
Наличие интеллектуально-мнестических нарушений или острая неврологическая патология зачастую не позволяют оценить характер болевого синдрома в грудной клетке.
Клинически заболевание проявляется неврологическими симптомами в виде головокружения с тошнотой, рвотой, обмороков либо нарушением мозгового кровообращения.
Учитывая, что тяжелые инсульты даже без развития инфаркта миокарда могут сопровождаться инфарктоподобными изменениями на ЭКГ, решение вопроса о введении тромболитиков или антитромботических препаратов следует отложить до получения результатов визуализирующих исследований.
В остальных случаях алгоритм ведения пациента определяется характером электрокардиографических изменений.
2.5. Безболевая форма инфаркта миокарда чаще наблюдается у больных с сахарным диабетом, у пожилых, после перенесенного нарушения ранее инфаркта и инсульта.
Заболевание обнаруживается как случайная находка при съемке ЭКГ, или выполнении эхокардиографического исследования, иногда только на аутопсии.
Некоторые пациенты при расспросе не описывают загрудинный дискомфорт как боль, или не придают значения учащению кратковременных приступов стенокардии, в то время как это может быть проявлением инфаркта.
Восприятие ангинозных болей может нарушаться при угнетении сознания и введении обезболивающих средств при инсультах, травмах и оперативных вмешательствах.
Своевременно снятая ЭКГ у больного с высокой степенью риска ишемической болезни сердца при любом неясном изменении состояния помогает в установке диагноза.

Диагностика.
Анамнез:
Вероятность инфаркта повышается, если при расспросе обнаруживается, что больной страдает ИБС в виде стенокардии или ранее уже перенес инфаркт миокарда, либо имеет внесердечные проявления атеросклероза, например, перемежающуюся хромоту или церебральный атеросклероз, поражение сосудов шеи и др.
Множественные факторы сердечно-сосудистого риска – курение, дислипидемия, сахарный диабет 2 типа, ожирение, неблагоприятная по ИБС наследственность также указывают на высокую вероятность ИБС.
Особое значение эта информация имеет в случае стертой клинической картины и при неинформативности изначально измененной ЭКГ, например из-за полной БЛНПГ, феномена WPW, электрокардиостимулятора в желудочковой позиции.
Физикальные данные:
В типичных случаях затяжной ишемический эпизод может сопровождаться гипергидрозом, бледностью кожных покровов, тахикардией, иногда акроцианозом, различными проявлениями сердечной недостаточности – от тахипноэ до отека легких в зависимости от продолжительности и обширности ишемии, а также наличия предшествующего поражения миокарда.
При неосложненном инфаркте чаще всего выявляется синусовая тахикардия и повышение АД.
Нижний инфаркт нередко нередко сопровождается развитием брадикардии и рефлекторным снижением АД, причем если снижение АД провоцируется приемом нитроглицерина, следует исключить инфаркт правого желудочка.
При аускультации в неосложненных случаях существенных отклонений от нормы может не обнаруживаться.
Развитие дисфункции миокарда в зависимости от степени выраженности может проявляться ритмом галопа, хрипами в легких, появлением систолического шума митральной регургитации.
Остро развившаяся митральная недостаточность в сочетании с отеком легких или кардиогенным шоком указывает на ишемическую дисфункцию папиллярных мышц.
Грубый систолический шум у пациента с тяжелой острой сердечной недостаточностью может свидетельствовать о внутреннем разрыве сердца.
Такие осложнения развиваются при позднем обращении за медицинской помощью и прогностически крайне неблагоприятны.
Следует особо подчеркнуть, что подробный сбор анамнеза и физикальное обследование не должны быть причиной задержки в выполнении электрокардиографического исследования, которое должно быть незамедлительно выполнено при первом подозрении на острый коронарный синдром.
Электрокардиографическая диагностика
При подозрении на ОКС ЭКГ в 12-ти отведениях следует зарегистрировать в течение 10 минут с момента первого контакта с медицинским персоналом (I, B).
Для ИMпST характерно возникновение подъема сегмента ST как минимум в двух последовательных отведениях, который оценивается относительно изолинии на уровне точки J (начало сегмента ST).
В отведениях V2-V3 диагностически значимым является повышение ST ≥2 мм у мужчин старше 40 лет, ≥2,5 мм у мужчин до 40 лет, ≥1,5 мм у женщин независимо от возраста.
Во всех других грудных и стандартных отведениях диагностически значимым признается подъем сегмента ST ≥1 мм. При этом калибровочный сигнал должен быть стандартным – 10 мм.

Нижнебоковой инфаркт миокарда с реципрокными изменениями в отведениях I, aVL, V1 и V2Данные критерии не распространяются на случаи, когда на ЭКГ регистрируется полная блокада левой ножки пучка Гиса (БЛНПГ) или выраженная гипертрофия левого желудочка, при которых подъем сегмента ST в правых грудных отведениях носит вторичный характер и не имеет отношения к ишемии.
При развитии трансмуральной ишемии в области задней стенки обычные отведения не выявляют повышения ST.
При этом в отведениях V1-V3 может регистрироваться снижение сегмента ST ниже изолинии ≥0,5мм.
Для выявления элевации сегмента ST необходимо снять дополнительные отведения V7-V9, для чего грудные электроды устанавливают на уровне отведений V4-V6 соответственно по задней подмышечной, лопаточной и паравертебральной линиям.
Диагностически значимо повышение сегмента ST в этих отведениях ≥0,5мм ( ≥1 мм у мужчин до 40 лет).
При подозрении на поражение правого желудочка (обычно при инфаркте нижней стенки, реже изолированно) необходимо снять правые грудные отведения V3R и V4R, для чего грудные электроды устанавливают как отведения V3 и V4, но на правую половину грудной клетки. Значимым является подъем сегмента ST ≥1мм.

Обширный циркулярный инфаркт миокарда с зубцом Q: инфаркт миокарда с зубцом Q переднеперегородочной области левого желудочка с распространением на верхушку и боковую стенку левого желудочка, инфаркт миокарда с зубцом Q нижней стенки левого желудочка и правого желудочка; полная блокада правой ножки пучка Гиса.
Одно из самых грозных поражений - окклюзия главного ствола левой коронарной артерии - может проявляться преимущественно депрессией сегмента ST, которая регистрируется в 8 и более грудных и стандартных отведениях, а элевация ≥1мм выявляется только в отведении aVR (иногда и в V1).Регистрация впервые (или предположительно впервые) выявленной полной БЛНПГ у пациента с симптомами ишемии – основание расценить ее как проявление ОКС с подъемом ST.

Блокада ЛНПГ: Широкий комплекс QRS, более 120 мс. Зубец T направлен в сторону, обратную направлению основного зубца комплекса QRS. Электрическая ось сердца нормальная или отклонена влево. Направление основного зубца QRS вниз в отведении V1 и вверх в отведении V6.
Трудности в принятии решения могут возникнуть, если известно, что БЛНПГ выявлялась и ранее, а клинические проявления атипичны.Необходимо отметить, что выраженные вторичные изменения реполяризации в виде элевации сегмента ST в правых грудных и в I, aVL отведениях, а также наличие зубцов типа QS в отведениях V1, III,aVF, равно как и депрессия сегмента ST в левых грудных отведениях не должны рассматриваться как ишемические проявления.
Единственным надежным, но необязательным признаком трансмуральной ишемии является повышение сегмента ST в отведениях с преимущественно положительными комплексами QRS.
В любом случае даже подозрение на ОКС у таких пациентов должно быть основанием для незамедлительной госпитализации.
Следует иметь в виду, что нормальная или малоизмененная ЭКГ не исключает наличия ОКС и поэтому при наличии клинических признаков ишемии больной требует немедленной госпитализации.
В процессе динамического наблюдения (мониторирование или повторная регистрация ЭКГ) типичные изменения могут быть зарегистрированы позднее.
Сочетание выраженного болевого синдрома и стойко нормальной ЭКГ заставляет проводить дифференциальный диагноз с другими, иногда жизнеопасными состояниями.
Мониторирование ЭКГ в динамике (при отсутствии возможности – повторная регистрация ЭКГ) должно быть начато как можно скорее при подозрении на ОКС. (I.B)
Биохимическите маркеры

Наиболее высокой специфичностью и чувствительностью обладают сердечные тропонины I и Т.
По специфичности и чувствительности тропонины превосходят традиционные сердечные ферменты, такие как МВ-фракция креатинфосфокиназы и миоглобин.
У пациентов с инфарктом миокарда уровень тропонина начинает увеличиваться примерно через 3 часа после появления симптомов. К этому времени чувствительность определения тропонина как метода диагностики инфаркта приближается к 100%.
Содержание тропонина может оставаться повышенным в течение 2 недель. При ОКС без подъема сегмента ST уровень тропонина обычно нормализуется через 48-72ч.
Следует отметить, что повышение уровня тропонинов не является высоко специфичным и может быть ложноположительным при некоторых состояниях:
- Хроническая и острая почечная дисфункция
- Тяжелая застойная сердечная недостаточность
- Гипертонический криз
- Тахи- или брадиаритмии
- Тромбоэмболия легочной артерии, высокая легочная гипертензия
- Воспалительные заболевания, например миокардит
- Острые неврологические заболевания, включая инсульт и субарахноидальное кровотечение
- Расслоение стенки аорты, порок аортального клапана или гипертрофическая кардиомиопатия
- Ушиб сердца, аблация, стимуляция, кардиоверсия или биопсия миокарда
- Гипотиреоз
- Кардиомиопатия Такоцубо (стресс-индуцированная кардиомиопатия)
- Инфильтративные заболевания, в том числе амилоидоз, гемохроматоз, саркоидоз, склеродермия
- Токсическое действие лекарств (адриамицин, 5-фторурацил, герцептин, змеиный яд)
- Ожоги >30%площади поверхности тела
- Рабдомиолиз
- Критическое состояние (особенно дыхательная недостаточность или сепсис).
Наряду с тропонинами на миокардиальное повреждение может указывать повышение уровня МВ КФК, определение которой обычно проводится непосредственно при поступлении в стационар.
Определение маркеров повреждения миокарда на догоспитальном этапе позволяет оценить последующую динамику и определить, ограничится ли острый коронарный синдром нестабильной стенокардией, или будет установлен диагноз инфаркт миокарда.
Стойко отрицательный результат станет основанием для расширенного диагностического поиска.
Между тем, для принятия решения о лечебной тактике на момент первого контакта пациента с медицинским работником уровень маркеров повреждения обычно не влияет.
Основное значение имеет выявление клинических признаков ишемии и изменения ЭКГ.
Роль экспресс-определения тропонинов возрастает при неотчетливой клинике и изначально измененной ЭКГ.
При этом отрицательный результат не должен быть основанием для отказа от срочной госпитализации с подозрением на ОКС.
Эхокардиография может помочь в постановке диагноза в определенных ситуациях, однако она не должна задерживать проведение ангиографии в стационаре. (IIb,C). Это исследование практически не выполняется бригадой скорой медицинской помощи, поэтому не может быть рекомендовано к рутинному использованию.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику ИMпST следует проводить с ТЭЛА, расслоением аорты, острым перикардитом, плевропневмонией, пневмотораксом, межреберной невралгией, заболеванием пищевода, желудка и 12-перстной кишки (язвенной болезнью), других органов верхних отделов брюшной полости (диафрагмальная грыжа, печеночная колика при желчно-каменной болезни, острый холецистит, острый панкреатит).
ТЭЛА – в клинике преобладает внезапно возникшая одышка, которая не усугубляется в горизонтальном положении, сопровождается бледностью или диффузным цианозом.
Болевой синдром может напоминать ангинозный. Во многих случаях имеются факторы риска венозной томбоэмболии.
Важны результаты ЭКГ, указывающие на острую перегрузку правых отделов.
Расслоение аорты отличается многочасовым упорным болевым синдромом с локализацией боли по центру грудной клетки, в спине, нередко с распространением вниз вдоль позвоночника.
Возможно появление асимметрии пульса и артериального давления на крупных сосудах, диастолического шума аортальной недостаточности, признаков внутреннего кровотечения. У многих больных в анамнезе имеется артериальная гипертензия.
При вовлечении в процесс расслоения аорты устьев коронарных артерий может развиться типичная картина ИMпST.
Расслоение аорты или спонтанная диссекция коронарных артерий могут вызывать ИMпST у беременных.
Острый перикардит: характерна связь боли с дыханием, кашлем, положением тела. При аускультации может выслушиваться шум трения перикарда.
На ЭКГ выявляется конкордантный подъем сегмента ST и смещение сегмента PR в сторону, противоположную направлению зубцов Р.
Как правило, несмотря на упорный длительный болевой синдром при наличии подъема сегмента ST диагностически значимого повышения биохимических маркеров повреждения миокарда не выявляется, что совершенно не характерно для острой коронарной окклюзии.
Этот признак может иметь значение при обращении пациента за помощью в сроки, когда уже можно рассчитывать на повышение уровня тропонинов.
При плеврите боль острая, режущая, ее интенсивность меняется при дыхании, больной «щадит бок». Выслушивается шум трения плевры.
Пневмоторакс обычно сопровождается острой болью в боковых отделах грудной клетки, имеет характерные физикальные признаки, может приводить к появлению подкожной крепитации.
При развитии напряженного пневмоторакса могут развиться тяжелые гемодинамические расстройства.
На ЭКГ может выявляться снижение вольтажа QRS и значительные позиционные изменения.
При межреберной невралгии боль, как правило, резкая, локализуется по ходу межреберных промежутков, связана с дыханием, положением тела, воспроизводится при пальпации и не сопровождается изменениями ЭКГ.
При спазме пищевода загрудинная боль может напоминать ишемическую, нередко купируется нитратами, но может проходить и после глотка воды. При этом ЭКГ не меняется.
Заболевания органов верхнего отдела брюшной полости обычно сопровождаются различными проявлениями диспепсии (тошнота, рвота) и болезненностью живота при пальпации.
Инфаркт может симулировать прободная язва, поэтому при осмотре следует проводить пальпацию живота, обращая особое внимание на наличие симптомов раздражения брюшины.
Следует подчеркнуть, что в дифференциальной диагностике указанных заболеваний важнейшее значение имеет ЭКГ.
Выбор лечебной тактики
Как только диагноз ОКСпST установлен, требуется срочно определить тактику реперфузионной терапии, т.е. восстановления проходимости окклюзированной коронарной артерии.
Реперфузионная терапия (ЧКВ или тромболизис) показана всем больным с болью/дискомфортом в груди длительностью <12 ч и персистирующим подъемом сегмента ST или новой блокадой левой ножки пучка Гиса (I,А).
- При сохраняющейся ишемии или рецидивировании боли и изменений ЭКГ реперфузионная терапия (предпочтительно ЧКВ) выполняется, даже если симптомы развились в сроки > 12 часов (I,C).
- Если с момента возникновения симптомов прошло более 24 часов и состояние стабильное, рутинное ЧКВ не планируется (III,A).
- При отсутствии противопоказаний и невозможности выполнения ЧКВ в рекомендуемые сроки выполняется тромболизис (I, А), предпочтительно на догоспитальном этапе.
- Тромболитическая терапия проводится, если ЧКВ невозможно выполнить в течение 120 минут от момента первого контакта с медработником (I, А).
- Если с момента появления симптомов прошло менее 2 часов, а ЧКВ не может быть выполнено в течение 90 минут, при большом инфаркте и низком риске кровотечения должна быть проведена тромболитическая терапия (I, А).
- После тромболитической терапии больной направляется в центр с возможностью выполнения ЧКВ (I, А).
Абсолютные противопоказания к тромболитической терапии:
- Геморрагический инсульт или инсульт неизвестного происхождения любой давности
- Ишемический инсульт в предыдущие 6 месяцев
- Травма или опухоли головного мозга, артерио-венозная мальформация
- Большая травма/операция/травма черепа в течение предыдущих 3-х недель
- Желудочно-кишечное кровотечение в течение предыдущего месяца
- Установленные геморрагические расстройства (исключая menses)
- Расслоение стенки аорты
- Пункция несдавливаемого участка (в т.ч. биопсия печени, люмбальная пункция) в предшествующие 24 часа
Относительные противопоказания:
- Транзиторная ишемическая атака в течение предыдущих 6 месяцев
- Терапия оральными антикоагулянтами
- Беременность или состояние после родов в течение 1 недели
- Резистентная гипертония (систолическое АД >180 мм рт. ст. и/или диастолическое АД >110 мм рт. ст.)
- Тяжелое заболевание печени
- Инфекционный эндокардит
- Обострение язвенной болезни
- Продолжительная или травматичная реанимация
Препараты для тромболизиса:
- Алтеплаза (тканевый активатор плазминогена) 15 мг в/в в виде болюса 0,75 мг/кг в течение 30 минут, затем 0,5 мг/кг в течение 60 мин в/в. Суммарная доза не должна превышать 100 мг
- Тенектеплаза - однократно в/в в виде болюса в зависимости от веса тела:
30 мг - <60 кг
35 мг - 60-<70 кг
40 мг - 70-<80 кг
45 мг - 80-<90 кг
50 мг - ≥90 кг
Всем больным с ОКС при отсутствии противопоказаний показана двойная дезагрегантная терапия (I,A):
Если планируется первичное ЧКВ:
- Аспирин внутрь 150-300 мг или в/в 80-150 мг, если прием внутрь невозможен
- Клопидогрель внутрь 600 мг (I,C). (Если есть возможность, предпочтительнее Прасугрель у не принимавших Клопидогрель пациентов моложе 75 лет в дозе 60 мг (I,B) или Тикагрелор в дозе 180 мг (I,B)).
Если планируется тромболизис:
- Аспирин внутрь 150-500 мг или в/в 250 мг, если прием внутрь невозможен
- Клопидогрель внутрь в нагрузочной дозе 300 мг, если возраст ≤75 лет
Если не планируется ни тромболизис, ни ЧКВ:
- Аспирин внутрь 150-500 мг
- Клопидогрель внутрь 75 мг
Прочая лекарственная терапия
- Опиоиды внутривенно (морфин 4-10мг), у пожилых пациентов необходимо развести на 10 мл физиологического раствора и вводить дробно по 2-3 мл.
При необходимости дополнительные дозы 2 мг вводят с интервалами 5-15 минут до полного купирования боли). Возможно развитие побочных эффектов: тошноты и рвоты, артериальной гипотонии с брадикардией и угнетения дыхания.
Одновременно с опиоидами можно ввести противорвотные средства (например, метоклопрамид 5-10 мг внутривенно).
Гипотония и брадикардия обычно купируются атропином в дозе 0,5-1 мг (общая доза до 2 мг) внутривенно;
- Транквилизатор (Диазепам 2,5-10 мг в/в) при появлении выраженной тревоги
- Бета-блокаторы при отсутствии противопоказаний (брадикардии, гипотонии, сердечной недостаточности и др.):
Метопролол - при выраженной тахикардии предпочтительно внутривенно - по 5 мг через каждые 5 минут 3 введения, затем через 15 мин 25-50 мг под контролем АД и ЧСС.
В дальнейшем обычно назначаются таблетированные препараты.
- Нитраты при болях сублингвально: Нитроглицерин 0,5-1 мг в таблетках или Нитроспрей (0,4-0,8 мг). При рецидивирующей стенокардии и сердечной недостаточности
Нитроглицерин вводится внутривенно под контролем артериального давления: 10 мл 0,1% раствора разводится в 100 мл физиологического раствора.
Необходим постоянный контроль ЧСС и АД, не вводить при снижении систолического АД<90 мм рт. ст.
Ингаляции кислорода (2-4 л/мин) при наличии одышки и других признаков сердечной недостаточности
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
Пациенты с ОКС с пST должны сразу направляться в ОРИТ.
При изложении материала использованы классы рекомендаций и уровни доказательности, предложенные АСС/AHA и применяемые в Российских рекомендациях.
Классы рекомендаций
Класс I - Рекомендуемый метод диагностики или лечения несомненно полезен и эффективен
Класс IIа - Имеющиеся сведения больше свидетельствуют о пользе и эффективности метода диагностики или лечения
cardioplaneta.ru
"Обзор рекомендаций ESC 2015 года по ведению пациентов с острым коронарным синдромом без подъёма сегмента St. часть 1"
Выдержка из работы
УДК 616. 132. 2−08(083. 132)Н.Т. Ватутин12, А.С. Смирнова*1, Д.В. Борт2, Л.А. Прокопенко1, Е. С. Узун 11Донецкий национальный медицинский университет им. М. Горького, кафедра госпитальной терапии, г. Донецк, Украина2Институт неотложной и восстановительной хирургии им. В. К. Гусака, г. Донецк, УкраинаОБЗОР РЕКОМЕНДАЦИЙ ESC 2015 ГОДА ПО ВЕДЕНИЮ ПАЦИЕНТОВ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ БЕЗ ПОДЪЁМА СЕГМЕНТА ST. Часть IN.T. Vatutin12, A.S. Smyrnova*1, D.V. Bort2, L.A. Prokopenko1, E.S. Uzun11M. Gorky Donetsk National Medical University, department of hospital therapy, Donetsk, Ukraine 2V.K. Gusak Institute of Urgent and Recovery Surgery, Donetsk, UkraineREVIEW OF RECOMMENDATIONS FOR THE MANAGEMENT OF THE ACUTE CORONARY SYNDROMES IN PATIENTS PRESENTING WITHOUT PERSISTENT ST-SEGMENT ELEVATION (ESC 2015). Part IРезюмеВ конце августа 2015 г. в журнале «European Heart Journal» были опубликованы новые рекомендации Европейского общества кардиологов (ESC) по ведению пациентов с острым коронарным синдромом без подъёма сегмента ST. Целью комитета по написанию рекомендаций являлось обеспечение клиницистов кратким, четко изложенным современным руководством, которое может быть успешно применимо в практике. В данном сообщении мы приводим основные положения документа. Ключевые слова: острый коронарный синдром без подъёма сегмента ST, рекомендации.AbstractIn the August issue of European Heart Journal the guidelines, devoted to a problem of the acute coronary syndromes in patients presenting without persistent ST-segment elevation, which are developed by leading experts of the European Society of Cardiology, were published. The aim of these recommendations is to provide clinicians with brief statement of the modern management that could be successfully applied in practice. In this overview we present basic statements of this document.Keywords: acute coronary syndromes in patients presenting without persistent ST-segment elevation- guidelines. DOI: 10. 20 514/2226−6704−2016−6-2−3-15ESC — Европейское общество кардиологов, АКШ — аортокоронарное шунтирование, АРА — антагонисты рецепторов ангиотензина II, АТФ — аденозинтрифосфат, АЧТВ — активированное частичное тромбопластиновое время, БЛНПГ — блокада левой ножки пучка Гиса, ВАБК — внутриаортальная баллонная контрпульсация, ГКС — глюкокортикостероиды, ДАТ — двойная антитромбоцитарная терапия, ЖКТ — желудочно-кишечный тракт, иАПФ — ингибитор ангиотензинпревращающего фермента, ИБС — ишемическая болезнь сердца, ИГП IIb/IIIa — ингибитор гликопротеина IIb/IIIa, ИМ — инфаркт миокарда, ИМбпST — инфаркт миокарда без подъёма сегмента ST, КВГ — коронаровентрикулография, КМ — кардиомиоциты, КР — классы рекомендаций, ЛЖ — левый желудочек, ЛП — левое предсердие, МВ-КФК — МВ фракция креатинфосфокиназы, МДКТ — мультидетекторная компьютерная томография, МРТ — магнитно-резонансная томография, НМГ — низкомолекулярный гепарин, НОАК — новые оральные антикоагулянты, НПВП — нестероидные противовоспалительные препараты, НФГ — нефракционированный гепарин, ОАК — пероральный антикоагулянт, ОКС — острый коронарный синдром, ОКСбпST — острый коронарный синдром без подъема сегмента ST, СД — сахарный диабет, СКФ — скорость клубочковой фильтрации, СН — сердечная недостаточность, ТИА — транзиторная ишемическая атака, ТЭЛА — тромбоэмболия легочной артерии, УД — уровни доказательности, ФВ ЛЖ — фракция выброса левого желудочка, ФК — функциональный класс, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХПН — хроническая почечная недостаточность, ЦОГ — циклооксигеназа, ЧКВ — чрескожное коронарное вмешательство, ЭКГ — электрокардиограмма, ЭхоКГ — эхокардиография.*Контакты. E-mail: a. smyrnova@mail. ru. Телефон: (8062) 385−05−17В конце августа 2015 г. в журнале «European Heart Journal» были опубликованы новые рекомендации Европейского общества кардиологов (ESC) по ведению пациентов с острым коронарным синдромом без подъема сегмента ST (ОКСбпST). Целью комитета по написанию рекомендаций являлось обеспечение клиницистов кратким, четко изложенным современным руководством, которое может быть успешно применимо в практике.Как обычно, при создании подобных рекомендаций авторы руководствовались доказательной методологией с использованием классов рекомендаций (КР) и уровней доказательности (УД). В данном сообщении мы приводим основные положения этого документа.1. Введение1.1 Определение, патофизиология, эпидемиологияОстрый коронарный синдром (ОКС) является предварительным диагнозом, который отражает острую ишемию миокарда. Ведущим симптомом ОКС выступает боль в груди, развивающаяся, как правило, вследствие резкого снижения коронарного кровотока. Основываясь на данных электрокардиограммы (ЭКГ), ОКС необходимо дифференцировать на две группы:1. ОКС с подъёмом сегмента ST, который характеризуется острой болью в груди (& gt-20 мин) и стойким подъёмом сегмента ST, что отражает острую окклюзию коронарной артерии. У большинства таких пациентов, в конечном счете, развивается крупноочаговый инфаркт миокарда (ИМ), основой лечения которого является немедленная ре-перфузия, первичная ангиопластика или фибри-нолитическая терапия.2. ОКСбп ST характеризуется острой болью в груди без постоянного подъёма сегмента ST. Изменения на ЭКГ при этом могут включать временный подъём сегмента ST, постоянную или временную его депрессию, отрицательный, плоский или псев-до-нормальный зубец Т.Клинический спектр ОКСбпST может варьировать от пациентов без каких-либо симптомов до лиц с постоянной ишемией, электрической или гемоди-намической нестабильностью и остановкой сердца. Как известно, патологическим признаком повреждения миокарда является некроз кардиомиоцитов (КМ) или, в редких случаях, ишемия миокарда может протекать без гибели клеток (нестабильная стенокардия). Следует отметить, что у небольшого числа пациентов ишемия миокарда может проявляться лишь одним из признаков — рецидивирующая или постоянная боль в груди, депрессия ST на ЭКГ, зарегистрированной в 12 отведениях, сердечная недостаточность, гемодинамическая или электрическая нестабильность. В связи с высоким риском разви-тия злокачественных желудочковых аритмий и ИМ, у пациентов с ОКС необходимо проведение корона-ровентрикулографии в ургентном порядке и, при необходимости, реваскуляризации.1.1.1 Универсальное определение инфаркта миокардаПод острым ИМ подразумевается некроз кардиоми-оцитов, клиника которого совпадает с острой ишемией миокарда. Для подтверждения диагноза ИМ необходимо иметь повышение в крови больного уровня сердечных биомаркеров (главным образом, высокочувствительного сердечного тропонина, по крайней мере, выше одного значения уровня, характерного для 99-ой процента или здоровой популяции) и наличие хотя бы одного из следующих признаков:1. Клиника ишемии.2. Появление на ЭКГ, зарегистрированной в 12 отведениях, новых изменений сегмента 8Т-Т или блокады левой ножки пучка Гиса (БЛНПГ).3. Появление патологического зубца Q на ЭКГ.4. Визуальные доказательства потери части жизнеспособного миокарда или аномального сокращения его стенки.5. Зарегистрированный при ангиографии или аутопсии интракоронарный тромб.1.1.1.1 ИМ тип 1Тип 1 ИМ характеризуется разрывом, изъязвлением, трещиной, эрозией или вскрытием атеросклероти-ческой бляшки с последующим образованием тромба в просвете одной или нескольких коронарных артерий, что приводит к снижению кровотока миокарда и, как следствие, некрозу сердечной мышцы. Пациент может иметь в анамнезе ишемическую болезнь сердца (ИБС), но в отдельных случаях (в 5−20%) регистрируется необструктивный коронарный атеросклероз (особенно у женщин).1.1.1.2 ИМ тип 2При И М 2 типа происходит некроз миокарда, к которому приводит дисбаланс между подачей кислорода к миокарду и его потреблением из-за наличия нестабильной атеросклеротической бляшки. Механизмы некроза могут быть разные и включают в себя спазм коронарных артерий, ишемическую дисфункцию эндотелия, тахиаритмию, брадиаритмию, анемию, дыхательную недостаточность, гипотонию и тяжелую гипертонию. Кроме того, у тяжелых больных и у пациентов, имеющих крупные несердечные операции, некроз миокарда может быть связан с отрицательными последствиями фармакологических препаратов или токсинов.Универсальное определение ИМ также включает в себя ИМ тип 3 (ИМ, вызвавший внезапную смерть) и ИМ тип 4 и 5 (возникшие, соответственно, при ангиопластике или аортокоронарном шунтировании).1.1.2 Нестабильная стенокардия в эру высокочувствительного тропонинового тестаНестабильная стенокардия характеризуется ишемией миокарда в покое или при незначительной физической нагрузке. По сравнению с пациентами, имеющими ИМбп8Т, у лиц с нестабильной стенокардией отсутствует явный некроз миокарда, они имеют значительно более низкий риск развития внезапной смерти.2. Диагноз2.1 Клиническая картинаОКСбп8Т может быть представлен в виде:• Длительной (& gt-20 мин) боли в груди в покое• Впервые выявленной (De Novo) стенокардии (II или III класс согласно классификации Canadian Cardiovascular Society)• дестабилизации ранее стабильной стенокардии (как минимум III класс согласно классификации Canadian Cardiovascular Society)• Постинфарктной стенокардииТипичная боль за грудиной зачастую характеризуется ощущением сдавливания или тяжести с иррадиацией в левую руку, шею или челюсть. У пациентов могут присутствовать и дополнительные симптомы заболевания: потливость, тошнота, боль в животе, одышка и обмороки. Нетипичные клинические проявления, в свою очередь, включают боль в эпигастрии, диспепсию или одышку. Следует отметить, что атипичные жалобы чаще наблюдаются у лиц пожилого возраста, женщин, больных с сахарным диабетом, хроническим заболеванием почек или деменцией.Как известно, пожилой возраст, мужской пол, наличие ИБС в семейном анамнезе, сахарный диабет, дислипидемия, артериальная гипертензия, почечная недостаточность, а также заболевания периферических или сонных артерий увеличивают вероятность развития ОКСбпST. Условия, усугубляющие или ускоряющие его возникновение, включают анемию, инфекции, воспаления, лихорадку, метаболические и эндокринные (в частности заболевания щитовидной железы) нарушения.2.2 Физикальный осмотрФизикальный осмотр у больных с подозрением на ОКСбпST, к сожалению, зачастую низко информативен. При аускультации сердца можно выслушать систолический шум ишемической митральной ре-гургитации. В редких случаях систолический шум указывает на органическое поражение сердца (разрыв папиллярных мышц, дефект межжелудочковой перегородки). В процессе физикального обследования можно выявить некоронарную причину болив груди (тромбоэмболия легочной артерии (ТЭЛА), миоперикардит, аортальный стеноз) или экстракар-диальную патологию (пневмоторакс, пневмонию, заболевания опорно-двигательного аппарата).2.3 Инструментальная диагностика2.3.1 ЭлектрокардиограммаПациентам с дискомфортом в грудной клетке или другими симптомами, характерными для ОКС, должна быть записана ЭКГ в 12 отведениях в течение 10 мин после поступления в отделение неотложной помощи. При этом у одной трети пациентов с ОКСбп8Т может регистрироваться нормальная ЭКГ, у остальных — изменения в виде депрессии сегмента БТ, преходящего подъема сегмента БТ или изменения зубца Т.В случае низкой информативности ЭКГ, записанной в стандартных отведениях у пациентов с клиническими проявлениями ОКС, целесообразна регистрация дополнительных её отведений (У7 — У9, УЗЯ, У4Я).2.3.2 БиомаркерыОпределение уровня биомаркеров является дополнительным методом диагностики, оценки степени риска и лечения больных с подозрением на ОКСбпБТ. Соответственно, всем пациентам с его клиническими проявлениями рекомендуется определять уровень сердечного тропонина. При этом динамический подъём сердечного тропонина выше одного значения уровня, характерного для 99-ой процента или здоровой популяции, указывает на диагноз ИМ. У пациентов с ИМ уровень сердечного тропонина возрастает практически сразу после появления симптомов (как правило, в течение 1 ч при использовании высокочувствительного анализа) и остается повышенным в течение нескольких дней.Следует помнить, что к повышению уровня тропо-нина могут привести и другие угрожающие жизни состояния, которые должны рассматриваться в процессе дифференциального диагноза (табл. 1).Среди других биомаркеров диагностики ОКСбпБТ клиническое значение имеют только МВ фракция креатинфосфокиназы (МВ-КФК) и копептин. Поскольку у пациентов с ОКС наблюдается более быстрое снижение уровня МВ-КФК по сравнению с показателями тропонина, этот биомаркер играет важную роль в диагностике давности ИМ и обнаружении повторного ИМ.При оценке показателей копептина (С-терминальная часть прогормона вазопрессина) можно количественно определить уровень эндогенного стресса при некоторых патологических состояниях, включая ИМ. Поскольку в начальном периоде ИМ уровень копеп-тина увеличивается, это имеет дополнительную диагностическую ценность по сравнению с менее чув-Таблица 1. Состояния, кроме острого ИМ типа 1, ассоциированные с повышением показателей сердечного тропонинаТахиаритмияСердечная недостаточность Гипертонический кризКритические состояния (например, шок/сепсис/ожоги) МиокардитКардиомиопатия Тако-ЦубоОрганические поражения сердца (например, аортальный стеноз) Расслоение аортыЛегочная эмболия, легочная гипертензияПочечная дисфункция и связанные с ней болезни сердцаОстрые неврологические события (например, инсульт или субарахноидальное кровоизлияние)Ушиб сердца или операции на сердце (АКШ, абляции, кардиостимуляция, кардиоверсия, или эндомиокардиальная биопсия)Гипо- и гипертиреозОтравления медицинскими препаратами или ядамиЭкстремальные нагрузкиКоронароспазмСистемные заболевания (амилоидоз, гемохроматоз, склеродермия)Рабдомиолизствительными анализами. Таким образом, при отсутствии чувствительных и высокочувствительных тро-пониновых тестов, рекомендуется измерение уровня копептина в качестве дополнительного биомаркера для проведения мероприятий «rule-out» при ИМ.2.3.3 Неинвазивная визуализация2.3.3.1 Функциональная оценкаОтделение неотложной помощи рекомендуется обеспечить ультразвуковым аппаратом с целью проведения трансторакальной эхокардиографии (ЭхоКГ), результаты которой должен интерпретировать квалифицированный специалист. Этот метод визуализации позволяет выявить изменения, указывающие на ишемию миокарда или его некроз (сегментарную гипокинезию или акинезию). При отсутствии значимых отклонений движения стенки миокарда, нарушение его перфузии можно диагностировать контрастной ЭхоКГ, а уменьшение региональной функции — используя данные о скорости деформации изображений. Кроме того, ЭхоКГ может помочь в диагностике альтернативных патологий, связанных с болью в груди, таких как: острое расслоение аорты, перикардит, аортальный стеноз, гипертрофическая кардиомиопатия или дилатация правого желудочка, связанная с тромбоэмболий легочной артерии.У пациентов без ишемически значимых изменений на ЭКГ в 12 отведениях и нормальных показателях сердечных тропонинов (предпочтительно высокойчувствительности) может быть выполнен нагрузочный стресс-тест с записью ЭКГ или визуализацией (последний более информативен).Магнитно-резонансная томография (МРТ) сердца также позволяет оценивать перфузию и движение стенки миокарда. С помощью МРТ можно обнаружить рубцовую ткань (используя позднее окрашивание гадолинием) и проводить дифференциальную диагностику недавно перенесенного ИМ (с помощью T2-взвешенных изображений для визуализации отека миокарда). Оценка перфузии миокарда методом ядерной магнитно-резонансной томографии также может быть полезной.Сцинтиграфия миокарда, выявляющая дефекты перфузии миокарда, иногда используется для первичной сортировки пациентов с болью в грудной клетке без изменений на ЭКГ или при наличии повышенных показателей сердечных тропонинов.2.3.3.2 Оценка анатомииМультидетекторная компьютерная томография (МДКТ) позволяет визуализировать коронарные артерии за счет непрерывного спирального сканирования. Результаты ряда исследований показали, что применение МДКТ ассоциируется с уменьшением расходов в отделении неотложной помощи и продолжительностью пребывания пациента. Было также отмечено, что МДКТ может быть использована с целью исключения диагноза ИБС, в то время как у пациентов с доказанной ИБС ее применять нецелесообразно. Необходимо обратить внимание, что визуализация с помощью КТ помогает исключить другие причины острой боли в грудной клетке, которые связаны с высокой смертностью при несвоевременно начатом лечении, а именно: легочная эмболия, расслоение стенки аорты, напряженный пневмоторакс.2.4 Дифференциальный диагноз.Острая боль в грудной клетке может быть обусловлена ИМ с подъёмом сегмента ST в 5−10%, ИМ без подъёма сегмента ST в 15−20%, нестабильной стенокардией в 10%, другой кардиальной патологией в 15% и не сердечными заболеваниями в 50% случаев. С целью проведения дифференциальной диагностики острой боли в грудной клетке необходимо проведение ряда инструментальных исследований.3. Оценка риска3.1 Клиническая картина, электрокардиограмма и биомаркеры3.1.1 Клиническая картинаВ дополнение к некоторым универсальным клиническим маркерам, таким как пожилой возраст, сахарный диабет и почечная недостаточность, начальнаяклиническая картина обладает высокой информативностью для определения степени риска. Неблагоприятным прогнозом обладают такие признаки как боль за грудиной в покое, тахикардия, артериальная гипотензия, сердечная недостаточность и недостаточность митрального клапана.3.1.2 ЭлектрокардиограммаИсходная ЭКГ является ранним предиктором риска. Пациенты с депрессией сегмента ST имеют неблагоприятный прогноз по сравнением с больными, у которых зарегистрирована нормальная ЭКГ на фоне болевого приступа. При этом количество отведений с наличием депрессии сегмента ST и глубина депрессии свидетельствуют о степени ишемии и влияют на прогноз, а также указывают на необходимость проведения инвазивной стратегии лечения. Депрессия сегмента ST в сочетании с его временными подъёмами идентифицирует подгруппу высокого риска, в то время как изолированная инверсия зубца Т не свидетельствует о неблагоприятном прогнозе.3.1.3 БиомаркерыПоказатели уровня сердечного тропонина несут дополнительную информацию с точки зрения краткосрочного и долгосрочного прогноза. В ходе ряда исследований было выявлено, что с увеличением уровня высокочувствительного тропонина возрастает также риск смерти пациента. Авторы рекомендаций указывают на необходимость определения уровня сывороточного креатинина и скорости клубочко-вой фильтрации всем пациентам с ОКСбпST, т.к. эти показатели также влияют на прогноз и являются ключевыми элементами в расчёте риска с помощью Глобального регистра острых коронарных событий (GRACE 2. 0). Известно, что натрийуретический пептид, C-реактивный белок и ряд новых биомаркеров (срединный про-адреномедуллин, дифференциальный фактор роста-15, копептин) обеспечивают прогностическую информацию при повышении уровня сердечного тропонина. Тем не менее, в сравнении с GRACE 2.0 оценка этих показателей не способствовала улучшению ведения пациентов и прогноза, а регулярное использование этих биомаркеров в прогностических целях не рекомендовано.3.2 Оценка риска ишемииСледует обратить внимание, что при ОКСбпST количественная оценка ишемического риска при помощи подсчёта баллов важнее оценки клинической картины. Шкала риска GRACE обеспечивает наиболее точное определение степени риска как при поступлении, так и во время выписки пациента. Калькулятор GRACE 2.0 (http: //www. gracescore. org/WebSite/default. aspx? ReturnUrl=%2f) обеспечивает непосредственную оценку смертности в больнице, через 6 мес., 1 и 3 г. после выписки. Калькулятор даёт возможность вычислить годовой комбиниро-ванный риск смерти и ИМ. Переменные, используемые при расчете риска GRACE 2. 0, включают в себя: возраст, систолическое артериальное давление, частоту пульса, уровень сывороточного креатинина, класс острой сердечной недостаточности по шкале Killip и остановку сердца при поступлении, уровень повышения сердечных биомаркеров и отклонения сегмента ST. Если класс острой сердечной недостаточности по шкале Killip и показатели креатинина сыворотки крови не доступны, модифицированная оценка может быть рассчитана путем добавления степени почечной недостаточности и использования диуретиков.Шкала риска TIMI использует семь переменных в дополнительной балльной системе: возраст 65 лет, три или более факторов риска ИБС, известная ИБС с приёмом аспирина в течение последних 7 дней, тяжелые приступы стенокардии (два или более раза в течение 24 ч), изменения сегмента ST & gt- 0,5 мм и положительный сердечный маркер (http: //www. timi. org/index. php? page=calculators). Калькулятор шкалы риска TIMI простой в использовании, но его точность заметно уступает шкалам риска GRACE и GRACE 2.0.3.2.1 Оценка острых рисковРекомендуется проводить быструю оценку пациентов с подозрением на ОКСбпST с целью выявления лиц с постоянной ишемией миокарда, которые подвергаются риску возникновения жизнеугрожающих аритмий. Пациенты с подозрением на ОКСбпST должны находиться в специализированных отделениях до тех пор, пока диагноз ИМ не будет подтверждён или исключён.Оценка острого риска позволяет провести первичный осмотр, определить место лечения (например, блок интенсивной терапии, отделение неотложной помощи или обычный блок) и выбор терапии. Степень риска является максимальной во время первичного осмотра пациента и может оставаться повышенной в течение нескольких дней, при этом наблюдается ее быстрое сокращение с течением времени. Это зависит от клинической картины, сопутствующих заболеваний, ишемической анатомии и реваскуляризации. Степени риска должны быть доведены до пациента и членов его семьи.3.2.2 Мониторинг сердечного ритмаПоказано, что проведение ранней реваскуляризации, использование антитромбоцитарных препаратов и в-адреноблокаторов снижает риск возникновения жизнеугрожающих аритмий в острой фазе до & lt-3%.Пациент с ОКСб^Х который доставлен вскоре после появления симптомов и при этом имеет повышение уровня сердечных биомаркеров до легкой или умеренной степени, а также нормальную функциюТаблица 2. Рекомендуемая продолжительность нахождения пациента в блоке и мониторинга в соответствии с клинической картиной после установленного диагноза ОКСбпБТ.Клиническая картина Блок Мониторинг ритмаНестабильная стенокардия Обычная палата или выписка НетИМбпБТ при низком риске развития аритмии1 Промежуточный блок или блок коронарной терапии & lt-24 чИМбпБТ со средним или высоким риском развития аритмии2 Блок интенсивной/коронарной терапии или промежуточный блок & gt-24 чПримечания:1Если отсутствуют следующие критерии: гемодинамическая нестабильность, ФВ ЛЖкрупных сосудов или осложнения, связанные с чрескожной реваскуляризацией.2Если отсутствуют один или два выше перечисленных критерия.ЛЖ, поражение одного сосуда и успешно проведенную ангиопластику, может быть выписан из стационара на следующий день. Естественно, это не касается лиц, имеющих поражение нескольких сосудов, у которых полная реваскуляризация не достигнута. Пациентам с ОКСбп8Т и низким риском развития сердечных аритмий необходимо контролировать ритм на протяжении & lt- 24 ч или до проведения коронарной реваскуляризации, в то время как лицам, имеющим опасность возникновения аритмий от умеренной до высокой степени, рекомендуется проводить мониторинг ритма & gt-24 ч в блоке интенсивной терапии (табл. 2).3.2.3 Долгосрочный рискВ дополнении к краткосрочным, существует ряд факторов, влияющих на долгосрочный риск — тяжелая клиническая картина, систолическая дисфункция ЛЖ, фибрилляция предсердий, тяжелая ИБС, реваскуляризационный статус, данные о наличии ишемии при использовании неинвазивного тестирования, сопутствующие заболевания. Смертность в течение 1 г. после ИМ и рецидива ОКС в современных реестрах ОКСбп8Т составляет & gt-10%. Несмотря на то, что ранние события обычно связаны с разрывом коронарных бляшек и как следствие — тромбозом, большинство последующих событий обусловлены прогрессированием коронарного и системного атеросклероза.3.3 Оценка риска кровотеченийС целью определения риска кровотечений у пациентов с ОКСбп8Т разработаны шкалы CRUSADE (http: //www. crusadebleedingscore. org) и ACUITY. В первой учитываются базовые характеристики пациентов (женский пол, диабет в анамнезе, заболевания периферических сосудов или инсульт), изначальные клинические переменные (частота сердечных сокращений, систолическое артериальное давление, признаки сердечной недостаточности) и лабораторные показатели (гематокрит, клиренс креатинина). Во второй определены шесть независимых базовых предикторов (женский пол, пожилой возраст, повышенный уровень креатинина, количество белых кровяных клеток, анемия и клиника ИМбпST или с подъемом сегмента ST) и один, связанный с лечением (использование нефракционированного гепа-& lt- 40%, неудачная реперфузия, дополнительные критические коронарные стенозырина (НФГ) и ингибитора гликопротеина IIb/IIIa (ИГП IIb/IIIa)).К сожалению, калькулятор риска кровотечений ACUITY не был утвержден в связи с изменениями в инвазивной практике (снижение дозы НФГ, использование бивалирудина, редкое применение ИГП IIb/IIIa, введение более эффективных ингибиторов тромбоцитов АДФ-рецептора P2Y12), что изменяет прогностическую ценность показателей риска. В целом же шкалы CRUSADE и ACUITY имеют достаточную прогностическую ценность для кровотечений у пациентов с ОКС, подвергавшихся коронарной ангиографии.3.4 Рекомендации по диагностике, стратификации риска и мониторинга ритма у пациентов с подозрением на ОКСбп8ТРекомендации К Р УДС целью диагностики и определения краткосрочных рисков ишемии и кровотечений рекомендуется основываться на совокупности клинических симптомов, жизнеугрожающих признаках, других физикальных исследованиях, результатах ЭКГ и лабораторных данных I AПациентам с дискомфортом в грудной клетке или другими симптомами, характерными для ОКС, рекомендуется записать ЭКГ в 12 отведениях в течение 10 мин после первого медицинского контакта, результаты которой должны быть немедленно интерпретированы квалифицированным специалистом I BВ случае низкой информативности ЭКГ, записанной в стандартных отведениях у пациентов с клиническими проявлениями ОКС, целесообразна регистрация дополнительных отведений ЭКГ (V3R, V4R, V7-V9) I CВсем па ц иен там с к л ини ческ ими проя влени -ями ОКС рекомендуется определять уровень сердечного тропонина с помощью чувствительных или высокочувствительных анализов через 3 и 6 ч от начала появления симптомов и получить результаты в течение 60 мин. I AРекомендуется использовать утвержденные показатели риска для оценки прогноза I BИспользование шкалы CRUSADE может рассматриваться у пациентов, перенесших коронарную ангиографию для определения количественного риска кровотечений IIb BРекомендации К Р УДУ пациентов без рецидива боли в грудной клетке, нормальной ЭКГ и нормальными показателями сердечного тропонина (предпочтительно высокой чувствительности), но с подозрением на ОКС, рекомендуется проводить неинвазив-ный стресс-тест (желательно с визуализацией) для определения ишемии до принятия решения об инвазивной стратегии лечения I AДля оценки глобальной и локальной сократимости ЛЖ и подтверждения или исключения диагноза рекомендуется выполнять ЭхоКГ I CМДКТ-коронарографию следует рассматривать в качестве альтернативы инвазивной ангиографии в случае, когда есть низкая или средняя вероятность ИБС, а показатели анализов сердечного тропонина и/или ЭКГ не являются окончательными1 IIa AРекомендуется проводить непрерывный мониторинг ритма до тех пор, пока диагноз ИМбпБТ не будет установлен или исключен I CПациентам с подозрением на ИМбпБТ рекомендуется находиться в блоках с постоянным наблюдением I CПри низком риске сердечных аритмий у пациентов с ИМбпБТ рекомендуется проводить мониторинг ритма до 24 ч или до проведения ЧКВ2 IIa CУ пациентов с ИМбпБТ и средним или высоким риском аритмий рекомендуется проводить мониторинг ритма & gt-24 ч3 IIa CПри отсутствии признаков или симптомов продолжающейся ишемии может рассматриваться мониторинг ритма при наличии нестабильной стенокардии у отдельных пациентов (например, с подозрением на коронароспазм или при наличии симптомов, свидетельствующих об аритмии) IIb CПримечания:1Не применять для пациентов, которых выписали в этот же день, у которых ИМбпБТ был исключён.2Если нет ни одного из следующих критериев: гемодинамическая нестабильность, крупные аритмии, ФВ ЛЖ & lt-40%, неудачная реперфузия, дополнительные критические коронарные стенозы крупных сосудов или осложнения, связанные с чрескожной реваскуляризацией.3Если отсутствует один или два из вышеуказанных критериев4. Лечение4.1 Антиишемические препараты4.1.1 Общие вспомогательные мерыЦелью фармакологической антиишемической терапии является снижение потребности миокарда в кислороде (уменьшение частоты сердечных сокращений, снижение артериального давления, пред-нагрузки и сократительной способности миокарда) и увеличение доставки кислорода к миокарду (ингаляция кислорода, коронарная вазодилатация). Ок-сигенотерапия показана пациентам при сатурации кислорода в артериальной крови & lt-90%, наличии респираторного дистресс-синдрома или других факторов высокого риска гипоксемии.При сохранении приступов загрудинной боли, несмотря на приём антиишемических лекарственных средств в максимально переносимых дозах, целесо-образно использование опиатов, учитывая при этом, что морфин может замедлить всасывание в кишечнике пероральных ингибиторов агрегации тромбоцитов.В случае, когда после назначенного лечения ишеми-ческие симптомы быстро не купируются, рекомендуется немедленное проведение коронароангио-графии независимо от результатов ЭКГ и показателей сердечного тропонина.4.1.2 НитратыОтмечено, что внутривенный путь введения нитратов более эффективен, чем сублингвальный в отношении облегчения симптомов и регрессии депрессии сегмента БТ. Доза препарата должна титроваться под тщательным контролем артериального давления до тех пор, пока не купируются симптомы, и не нормализуется давление у больных с гипертонической болезнью при отсутствии побочных эффектов. Нитраты не следует назначать пациентам с ОКСбпБТ, которые недавно принимали ингибиторы фосфоди-эстеразы (в течение последних 24 ч для силденафи-ла или варденафила, 48 ч — для тадалафила) в связи с риском выраженной гипотензии.4.1.3 в-адреноблокаторыПероральная терапия в-адреноблокаторами должна быть назначена в течение первых суток пациентам с ОКСбпБТ, у которых нет симптомов декомпенси-рованной СН, низкой фракции выброса, повышенного риска развития кардиогенного шока или других противопоказаний к их приёму. в-адреноблокаторы не следует вводить пациентам с вазоспастической ишемией или связанной с приёмом кокаина, так как они могут усугубить коронарный спазм (путём а-опосредованной вазоконстрикции).4.1.4 Рекомендации по антиишемической терапии в острой фазе ОКСбп8ТРекомендации К Р УДПациентам с OKC6nST рекомендуется раннее назначение ?-адреноблокаторов (при отсутствии противопоказаний к их приёму) I BРекомендуется продолжить приём ?-адреноблокаторов кроме случаев, когда у пациента сохраняется III или выше класс острой сердечной недостаточности по шкале Killip I BС целью облегчения симптомов и регрессии депрессии сегмента ST рекомендовано назначение нитратов1. Внутривенное введение нитроглицерина показано пациентам с ОКСбпST при наличии персистирующей ишемии, сердечной недостаточности или артериальной гипертензии I CПациентам с вазоспастической стенокардией рекомендовано назначение блокаторов кальциевых каналов и нитратов. Использование ?-адреноблокаторов у таких пациентов следует избегать IIa ВПримечания: 1Нитраты не следует назначать пациентам с ОКСбпБТ, которые недавно принимали ингибиторы фосфодиэстеразы (в течение последних 24 ч для силденафила или варденафила, 48 ч — для тадалафила)4.2 Антитромбоцитарная терапия4.2.1 АспиринАспирин (ацетилсалициловая кислота) широко используется в качестве антиагрегантного препарата у пациентов с сердечно-сосудистыми заболеваниями. Он инактивирует циклооксигеназу (ЦОГ) — фермент, который участвует в синтезе мощного активатора тромбоцитов — тромбоксана А2, поэтому влияние аспирина на безъядерные тромбоциты, в которых не происходит транскрипции, продолжается в течение всего жизненного цикла клетки. Терапию аспирином (в нагрузочной дозе 150−300 мг/сут) у пациентов с ОКСбп8Т следует начать как можно скорее.4.2.2 Ингибиторы Р2У12 рецепторов тромбоцитов4.2.2.1 КлопидогрельКлопидогрель представляет собой пролекарство, активный метаболит которого селективно ингибирует связывание АДФ с Р2У12 рецептором тромбоцитов и последующую АДФ-опосредованную активацию комплекса ОРПЬ/Ша, приводя к подавлению агрегации тромбоцитов. Благодаря необратимому связыванию, тромбоциты остаются невосприимчивыми к стимуляции АДФ в течение всего оставшегося срока своей жизни (табл. 3).Стандартом терапии больных с ОКСбп8Т является назначение двух антиагрегантов — аспирина и клопидогреля. Однако, как показали данные многих исследований, даже сочетание этих двух антиагрегантов не всегда обеспечивает надежную профилактику тромбозов. Причина отсутствия реакции на клопидогрель стала в последнее время предметом многочисленных дискуссий. Одним из факторов невосприимчивости к этому препарату видят в генетических особенностях организма, в так называемом полиморфизме гена, ответственного за синтез фермента, превращающего клопи-догрель.4.2.2.2 ПрасугрельПрасугрель так же как клопидогрель является про-лекарством, активный метаболит которого более быстро, полно и тесно связывается с рецепторами тромбоцитов Р2У12, вызывая более выраженную, чем клопидогрель, ингибицию АДФ-индуцированной агрегации тромбоцитов. Результаты исследований, сравнивающих эффективность и безопасность этих двух препаратов, показали, что у больных с ОКС и запланированным ЧКВ терапия прасугрелем ассоциировалась с достоверно более низкой частотой ишемических событий, включая тромбоз стентов, и повышенным риском крупных кровотечений, включая фатальные.Таблица 3. Ингибиторы Р2У12 рецепторов тромбоцитовКлопидогрель Прасугрель Тикагрелор КангрелорХимический класс тиенопиридины тиенопиридины Циклопентил-триазо-ло-пиримидины Стабилизированный аналог АТФНазначение пероральное пероральное пероральное внутривенноеДоза 300−600 мг, затем 75 мг/сут 60 мг, затем 10 мг/сут 180 мг, затем 90 мг 2р/сут 30 мкг/кг болюсно, затем инфузия 4 мкг/кг/минДозирование при ХБПСтадия 3 и 4 (СКФ 30−59 и 1529 мл/мин/1,73 м², соответ-но) Коррекция дозы не производится Коррекция дозы не производится Коррекция дозы не производится Коррекция дозы не производитсяСтадия 5 (СКФ & lt-15 мл/мин/1,73м2) Использовать только по показаниям (профилактика стент-тромбоза) Не рекомендовано назначение Не рекомендовано назначение Коррекция дозы не производитсяХарактер ингибирования Необратимый Необратимый Обратимый ОбратимыйАктивация Пролекарство, метаболизируется в печени Пролекарство, метаболизируется в печени Активное вещество с дополнительным активным метаболитом Активное веществоНачало эффекта нагрузочной дозы 2−6 ч1 30 мин1 30 мин1 2 минДлительность эффекта 3−10 дн 7−10 дн 3−5 дн 1−2 чОтмена перед хирургическим вмешательством 5 дн2 7 дн2 5 дн2 1 чПримечания: возникновение эффекта может быть отложено вследствие нарушения кишечной абсорбции (к примеру, обусловленное приёмом опиатов) 2Сокращение может быть рассмотрено в случае низкого риска кровотеченияТаблица 4. Дозирование ингибиторов ПЬ/Ша гликопротеиновых рецепторов у пациентов с нормальной и нарушенной функцией почекЛекарственный препарат РекомендацииНормальная функция почек или ХБП 1−2 (СКФ & gt- 60 мл/мин/1,73м2) ХБП 3 стадии (СКФ 3059 мл/мин/1,73м2) ХБП 4 стадии (СКФ 1529 мл/мин/1,73м2) ХБП 5 стадии (СКФ & lt- 15 мл/мин/1,73м2)Эптифибатид Болюсно 180 мкг/кг, затем в/в инфузия 2 мкг/кг/мин Коррекция дозы болюса не производится. Снизить дозу инфузии до 1 мкг/кг/мин при СКФ & lt-50мл/мин/1,73 м² Назначение не рекомендовано Назначение не рекомендованоТирофибан Болюсно 25 или 10 мкг/кг, затем в/в инфузия 0,15 мкг/кг/мин Коррекция дозы не производится Коррекция дозы болюса не производится. Снизить дозу инфузии до 0,05 мкг/кг/мин Назначение не рекомендованоАбциксимаб Болюсно 0,25 мкг/кг, затем в/в инфузия 0,125 мкг/кг/мин (макс 10 мкг/мин) Рекомендации об использовании абциксимаба или коррекции его доз у больных с ХБП отсутствуют.4.2.2.3 ТикагрелорТикагрелор представляет собой активное вещество, которое метаболизируется посредством изофермен-та СУР3А4. Обратимый характер ингибирования P2Y12 рецепторов тромбоцитов является неоспоримым преимуществом тикагрелора, что означает более быстрое прекращение антиагрегантного эффекта после отмены препарата. Это обстоятельство представляется важным при инвазивных вмешательствах и перед предстоящей процедурой АКШ.Как и прасугрель, тикагрелор характеризуется быстрым началом терапевтического действия и обеспечивает выраженное и стойкое ингибирование активации тромбоцитов. По результатам многоцентрового исследования PLATO, в сравнении с клопи-догрелем, тикагрелор у больных с ОКСбпБТ достоверно снижал частоту развития ИМ, общей и сердечно-сосудистой смертности без существенного повышения риска кровотечений.4.2.2.4 КангрелорКангрелор является быстродействующим обратимым ингибитором агрегации тромбоцитов и предназначен для внутривенного введения. По данным нескольких слепых рандомизированных исследований, в сравнении с клопидогрелем или плацебо, использование кангрелора при ЧКВ сопровождалось снижением частоты тромботических осложнений при ЧКВ, но увеличивало риск кровотечений.4.2.3 Ингибиторы IIb/IIIa гликопротеиновых рецепторов тромбоцитовЭти ингибиторы блокируют рецепторы, претерпевающие конформационные изменения во время активации тромбоцитов, что предотвращает их агрегацию. При проведении ЧКВ у больных ОКС, ингибиторы IIb/IIIa гликопротеиновых рецепторов преду-преждают развитие неблагоприятных кардиальных исходов (смерть, ИМ). Хотя использование препаратов данной группы ассоциируется с повышением риска серьезных геморрагических осложнений, но это не приводит к увеличению частоты геморрагических инсультов. Дозирование ингибиторов ПЪ/Ша гликопротеиновых рецепторов у пациентов с нарушенной функцией почек представлено в табл. 4.4.2.4 Рекомендации по антитромбоци-тарной терапии у больных с OKC6nSTРекомендации К Р УДТерапию аспирином (в нагрузочной дозе 150 300 мг и поддерживающей — 75−100 мг/сут) рекомендуется начать всем пациентам с ОКСбпБТ без наличия противопоказания к его приему как можно скорее и продолжать неопределенно долго I АВсем пациентам, перенесшим ОКСбпБТ, в добавление к аспирину рекомендуется назначать ингибиторы Р2У12 рецепторов тромбоцитов по меньшей мере на протяжении 12 мес при отсутствии противопоказаний к их приёму • тикагрелор (180 мг нагрузочной дозы, затем 90 мг 2 раза в сутки поддерживающей) рекомендован всем пациентам, имеющим средний/высокий риск ишемических событий • прасугрель (60 мг нагрузочной дозы, затем 10 мг/сут поддерживающей) рекомендован больным, которым показано ЧКВ • клопидогрель (300−600 мг нагрузочной дозы, затем 75 мг/сут поддерживающей) рекомендован больным, которым по каким-либо причинам не может быть назначен тикагре-лор/прасугрель, а также тем, кому необходим приём пероральных антикоагулянтов I АI ВI ВI ВНазначение ингибиторов Р2У12 рецепторов тромбоцитов на более короткий период (3−6 мес.) рекомендовано больным после им-п л анта ци и покрытого стента новог о поколе -ния, имеющим высокий риск кровотечения IIb АРекомендации К Р УДНазначение прасугреля не рекомендуется в случае, когда не известна анатомия коронарных артерий III ВПациентам, которым проводится ЧКВ, в качестве одного из препаратов выбора может использоваться ИГП 11Ь/111а тромбоцитов IIa СКангрелор может быть назначен больным ранее не принимавшим ингибиторы Р2У12 рецепторов тромбоцитов, которым проводится ЧКВ IIb АНазначение ингибиторов Р2У12 рецепторов тромбоцитов в дополнение к аспирину на протяжении 12 мес может быть рассмотрено после оценки риска кровотечения и ишемических событий IIb АНазначение ингибиторов протонной помпы в дополнение к ДАТ рекомендовано больным, имеющим высокий риск желудочно-кишечных кровотечений (язва и кровотечения из ЖКТ в анамнезе, постоянный приём антикоагу-лянтной терапии, НПВП, ГКС или два и более из следующих факторов: возраст & gt- 65 лет, диспепсия, ГЭРБ, хроническое употребление алкоголя) I ВПациентам, которым планируется проведение хирургических вмешательств, необходимо прекратить приём клопидогреля и тикагрело-ра минимум за 5 дн, а празугреля — за 7 дн до операции IIa СВ случае необходимости проведения хирургического вмешательства, которое не может быть отложено, или при развитии кровотечения, возможно прекращение приёма ингибиторов Р2У12 рецепторов тромбоцитов через 1 мес после проведения ЧКВ с имплантацией непокрытого стента и через 3 мес после имплантации покрытого стента нового поколения IIb С4.3 Терапия антикоагулянтамиАнтикоагулянты широко используют в лечении больных с OKC6nST, поскольку эта группа препаратов направлена на ингибирование активности тромбина и предотвращение его генерации, тем самым снижая риск ишемических событий. Дозирование антикоагулянтов у пациентов с нарушенной функцией почек представлено в табл. 5.4.3.1 Нефракционированный гепаринНефракционированный гепарин (НФГ) — это препарат, который опосредованно (за счет взаимодействия с антитромбином III) ингибирует основной фермент свертывающей системы крови тромбин, что приводит к антикоагуляционному и антитром-ботическому эффектам. В большинстве случаев ан-тикоагуляционное свойство препарата достигается ценой увеличения частоты геморрагических осложнений. По этой причине терапия НФГ проводится под строгим контролем его действия. В настоящее время наиболее адекватным способом контроля антикоагулянтной активности НФГ является активированное частичное тромбопластиновое время(АЧТВ), значение которого при терапии НФГ должно увеличиваться не более чем в 2,5 раза по сравнению с нормальным. Другими недостатками являются сравнительно низкая биодоступность НФГ при подкожном введении и короткая продолжительность действия, что определяет необходимость постоянной внутривенной его инфузии. Помимо АЧТВ, при проведении терапии НФГ необходим контроль гемоглобина и числа тромбоцитов как минимум один раз в сутки, поскольку НФГ может вызывать тяжёлое осложнение — гепарин-индуцированную тромбо-цитопению.Пациентам с ОКСбпST рекомендовано внутривенное назначение НФГ: болюсно 60−70 МЕ/кг (максимум 5000 МЕ) с последующей инфузией 1215 МЕ/кг/ч (максимум 1000 МЕ/ч), скорректированные по АЧТВ.4.3.2 Низкомолекулярный гепаринУказанных недостатков практически лишены низ -комолекулярные гепарины (НМГ), полученные путём деполимеризации НФГ. Антикоагулянтное действие НМГ обусловлено в наибольшей степени инактивацией факторов Ха, Х1а и калликреина. Слабое влияние НМГ на фактор 11а значительно уменьшает частоту развития геморрагических осложнений по сравнению с НФГ, а предсказуемый антикоагулянтный эффект, обусловленный 90 100% биодоступностью при подкожном введении и низким связыванием с белками плазмы, объясняет отсутствие строгой необходимости в лабораторном контроле, за исключением случаев почечной недостаточности и выраженного ожирения. В сравнении с НФГ, применение НМГ (эноксапарина) при ОКСб^Т снижает и риск развития других неблагоприятных исходов.Эноксапарин вводят подкожно в дозе 1 мг/кг каждые 12 ч (у пациентов с клиренсом креатинина & lt-30 мл/мин дозу снижают до 1 мг/кг подкожно 1 р/сут) в течение всего срока госпитализации больных или в период ЧКВ.4.3.3 ФондапаринуксФондапаринукс представляет собой синтетический пентасахарид, который селективно ингибирует активность фактора Ха, прерывая активацию тромбина и образование тромба. Эффект фондапаринукса наступает опосредованно, через связывание с антитромбином III и индуцирование необратимой кон-формации молекулы последнего. В результате анти-коагулянтная активность антитромбина III возрастает примерно в 300 раз по сравнению с нативной. После активации антитромбина III молекула фонда-паринукса высвобождается из связи с ним и становится доступной для активации следующей его молекулы. Благодаря обратимому механизму связывания антикоагулянтный эффект препарата реализуетсяТаблица 5. Дозирование антикоагулянтов у пациентов с нормальной и нарушенной функцией почекЛекарственный препарат Нормальная функция почек или ХБП 1−3 стадии (СКФ & gt- 30 мл/мин/1,73м2) ХБП 4 стадии (СКФ 15−29 мл/мин/1,73м2) ХБП 5 стадии (СКФ & lt-15 мл/мин/1,73м2)Нефракционированный гепарин Перед проведением КВГ: в/в 60−70 МЕ/кг (max 5000 МЕ) с последующей инфузией 12−15 МЕ/кг/ч (max 1000 МЕ/ч), скорректированной по АЧТВ. В период проведения ЧКВ: в/в 70−100 МЕ/кг (50−70 МЕ/кг при назначении ИГП IIb/IIIa тромбоцитов) Коррекция дозы не производится Коррекция дозы не производитсяЭноксапарин 1 мг/кг п/к каждые 12 ч в течение всего срока госпитализации или в период проведения ЧКВ 1 мг/кг подкожно 1 р/сут Назначение не рекомендованоФондапаринукс 2,5 мг п/к 1 р/сут в течение всего времени пребывания в стационаре или в период проведения ЧКВ Назначение не рекомендовано при СКФ & lt- 20 мл/мин/1,73 м² Назначение не рекомендованоБивалирудин Болюсно 0,75 мг/кг с последующей инфузией в дозе 1,85 мг/кг/ч Коррекция дозы болюса не производится. Снизить дозу инфузии до 1 мкг/кг/мин Коррекция дозы болюса не производится. Снизить дозу инфузии до 0,25 мкг/кг/минпосредством небольшой дозы, при назначении которой нет необходимости ориентироваться на массу тела больного и проводить её коррекцию в зависимости от клиренса креатинина.Абсолютная биодоступность фондапаринукса при подкожном введении составляет 100%. Препарат имеет линейную фармакокинетику, низкую вариабельность действия у разных пациентов и период полувыведения, равный 15−17 ч, что позволяет его назначать в виде однократной подкожной инъекции в фиксированной дозировке 2,5 мг. Назначение фондапаринукса не рекомендовано при СКФ & lt- 20 мл/мин/1,73 м².Фундаментальная доказательная база, убедительно продемонстрировавшая высокую эффективность и безопасность фондапаринукса по сравнению со стандартными антикоагулянтами, была получена лишь относительно недавно, в исследованиях программы OASIS. В двойном слепом плацебо-контро-лируемом рандомизированном исследовании фон-дапаринукс сравнивался с эноксапарином у пациентов с нестабильной стенокардией и ИМбпST. На девятый день исследования оценивались смертность, количество ИМ или рефрактерной ишемии (первичные конечные точки), а также количество больших кровотечений и комбинация этих факторов. Средний период наблюдения составил шесть месяцев. По его результатам число пациентов, достигших первичных конечных точек, было сопоставимо в обеих подгруппах, но частота больших кровотечений на 9-й день была достоверно ниже в подгруппе фондапаринукса.4.3.4 БивалирудинДругим относительно новым препаратом, рекомендованным для лечения ОКС, является бивалирудин. Этот препарат представляет собой синтетическийаналог гирудина, являющийся прямым ингибитором тромбина и действующий как на циркулирующий (свободный), так и на связанный с фибрином тромбин. Бивалирудин сохраняет активность под действием веществ, высвобождаемых тромбоцитами, не присоединяется к белкам плазмы и потому обладает достаточно предсказуемым антикоагулянтным эффектом.По данным крупных исследований, бивалирудин в комбинации с ингибитором гликопротеиновых рецепторов 1ГЬ/Ша тромбоцитов обладает сопоставимой эффективностью, но большей безопасностью при проведении ЧКВ по сравнению с комбинацией НФГ и ингибитора гликопротеиновых рецепторов ГГЬ/ГГГа тромбоцитов, что выражается в снижении частоты больших интра- и послеоперационных кровотечений. Этот эффект прослеживается при лечении всех форм ОКС и стабильной ИБС и потому, согласно рекомендациям, бивалирудин, наряду с НФГ и эноксапарином, показан при интервенционной тактике лечения.4.3.5 Рекомендации по антикоагулянтной терапии у больных с OKC6nSTРекомендации К Р УДВсем пациентам с ОКСбпБТ в дополнение к антитромбоцитарной рекомендуется антикоагулянтная терапия независимо от первоначальной стратегии лечения в виде п/к инъекций фондапаринукса в дозе 2,5 мг ежедневно (в виду наиболее благоприятно профиля эффективность-безопасность) I ВБивалирудин в нагрузочной дозе 0,75 мг/кг с последующим введением в дозе 1,75 мг/кг/ч рекомендован в качестве альтернативы комбинации НФГ и ИГП ГГЬ/ГГГа тромбоцитов в период проведения диагностической ангиография или ЧКВ I АРекомендации К Р УДНФГ в нагрузочной дозе 70−100 МЕ/кг (50−70 МЕ/кг при комбинации с ИГП IIb/IIIa тромбоцитов) рекомендован при ЧКВ больным, не получающим другого антикоагулянта I ВЕсли ЧКВ выполняется на фоне подкожного введения фондапаринукса (2,5 мг/сут), с целью снижения риска катетерного тромбоза необходимо дополнительно назначить НФГ (70−85 МЕ/кг внутривенно или 5070 МЕ/кг в случае комбинации с ИГП IIb/IIIa тромбоцитов) I ВЭноксапарин (в дозе 1 мг/кг подкожно каждые 12 ч) или НФГ рекомендованы в случае, когда не возможно назначение фондапаринукса I ВУ пациентов с ОКСбпБТ после проведення ЧКВ антикоагулянтная терапия должна быть прекращена, если нет причины для ее продолжения IIa СПациентам с ОКСбпБТ без наличия инсульта/ТИА в анамнезе, имеющим высокий ишемический риск и низкий риск кровотечений, после прекращения парентеральной антикоагулянтной терапии в дополнение к аспирину и клопидогрелю может быть назначен ривароксабан в дозе 2,5 мг 2р/сут на протяжении 1 г IIb В4.4 Назначение антитромбоцитарных препаратов пациентам, нуждающимся в длительном приёме пероральных антикоагулянтов 4.4.1 Пациенты, нуждающиеся в чрескожном коронарном вмешательстве Около 6−8% пациентов, перенесших ЧКВ, нуждаются в долгосрочном приёме пероральных антикоагулянтов вследствие наличия фибрилляции предсердий (ФП), механических клапанов сердца или венозной тромбоэмболии.Выбор типа стента (нового поколения DES или BMS) у таких пациентов является спорным. Результаты исследований показали, что пациентам, которые по каким-либо причинам (например, высокий риск кровотечения) не могут длительно принимать двойную антитромбоцитарную терапию, следует отдавать предпочтение DES стентам нового поколения. На сегодняшний день нет данных о сроках прекращения приёма любого антиагреганта у стен-тированных пациентов, требующих постоянного назначения перорального антикоагулянта. Однако в соответствии с рекомендациями текущего документа в данной популяции пациентов может быть рассмотрено прекращение приёма любого антиа-греганта через 12 мес вне зависимости от типа стента (рис. 1).Пациенты с ОКСбпБТ и ФП неклапанной этиологииТактика веденияРиск кровотечениярсКСте лесо п я?е рM4 нед. 6 мес ¦12 iНеопределенно_долгоЧКВZМедикаментозная терапия/АКШ/¦ Низкий/средний (HAS-BLED = 0−2) V J С Высокий (HAS-BLED & gt-3) V J
Тройная или двойная терапия1 О + А+ КДвойная терапия2 О + А/КМонотерапия3 О0 — оральный антикоагулянт, А — аспирин 75−100 мг,К — клопидогрель 75мгПримечания:1 Двойная терапия оральным антикоагулянтом и клопидогрелем может быть назначена пациентам с низким ишеми-ческим риском.2 Аспирин как альтернатива клопидогре-лю может быть назначен пациентам, принимающим двойную терапию (пе-роральный антикоагулянт + антитром-боцитарный препарат) — тройная терапия может быть назначена до 12 мес пациентам с высоким ишемическим риском.3 Двойная терапия (пероральный антикоагулянт + антитромбоцитарный препарат) на протяжении 12 мес может быть назначена пациентам с очень высоким ишемическим риском. Больным, которым был установлен стент, двойная антитромбоцитарная терапия может быть альтернативой тройной. Также этой группе пациентов может быть назначена комбинация антикоагулянт + антитромбоцитарный препарат в случае, когда результаты по шкале СНА2082-УА8с составляют 1 балл для мужчин и 2 балла для женщин.Рисунок 1. Антитромбоцитарная стратегия у пациентов с ОКСбпБТ на фоне фибрилляции предсердий неклапанной этиологиио4.4.2 Пациенты, нуждающиесяв аортокоронарном шунтированииПациенты, нуждающиеся в АКШ и принимающие антикоагулянтную терапию, подвержены высокому риску кровотечений. Перед плановым АКШ им необходима отмена антагонистов витамина К. В ургентных ситуациях показано введение комбинации концентрата четырех инактивирующих факторов (25 МЕ/кг) протромбинового комплекса и приём пероральной формы витамина К для быстрой нормализации гемостаза во время операции.Опыт проведения ургентного АКШ у пациентов, принимающих новые оральные антикоагулянты (НОАК), ограничен. Считается, что назначение концентрата факторов протромбинового комплекса будет способствовать нормализации гемостаза. В плановых ситуациях рекомендуется отмена НОАК за 48 ч до проведения АКШ. Пациентам с ОКС, которые нуждаются в назначении ОАК, необходимо возобновить приём антитромбоцитар-ного препарата (аспирин) и антикоагулянта после выполнения АКШ как только установится контроль над возможным кровотечением, в то время как тройная терапия должна быть отменена.4.4.3 Рекомендации по назначению антитромбоцитарных препаратов пациентам с ОКСбп8Т, нуждающимся в постоянном приёме ОАКРекомендации К Р УДПри низком риске кровотечения (НАБ-ВЬЕБ & lt-2) на протяжении 6 мес должна быть назначена тройная терапия с ОАК, аспирином (75−100 мг/сут) и клопидогрелем (75 мг/сут), а в последующем — комбинация ОАК с аспирином (75−100 мг/сут) или клопидогрелем (75 мг/сут) до 12 мес IIa CПри высоком риске кровотечения (НА8-ВЬЕО & gt-3) на протяжении 1 мес должна быть назначена тройная терапия ОАК, аспирином (75−100 мг/сут) и клопидогрелем (75 мг/сут), а в последующем — комбинация ОАК с аспирином (75−100 мг/сут) или клопидогрелем (75 мг/сут) до 12 мес независимо от типа стента. IIa CУ пациентов с высоким риском кровотечения (НА8-ВЬЕО & gt-3) и низким риском развития стент-тромбоза двойная терапия ОАК с клопидогрелем (75 мг/сут) может быть рассмотрена в качестве альтернативы тройной антитромбоцитарной терапии IIb BНе рекомендуется использование тикагрело-ра или празугреля как части тройной анти-тромбоцитарной терапии III CРадиальный доступ имеет преимущество перед феморальным во время проведения ЧКВ I АПациентам, требующим приём ОАК, необходимо устанавливать стенты с лекарственным покрытием нового поколения IIa В4.5 Рекомендации по ведению пациентов с OKC6nST и острым кровотечениемРекомендации К Р УДПациентам с кровотечением, ассоциированным с приёмом антагонистов витамина К, показано назначение концентрата четырех факторов протромбинового комплекса и внутривенное введение витамина К (10 мг) IIa СПациентам с жизнеугрожающим кровотечением, ассоциированным с приёмом НОАК, показано назначение концентрата протромбинового комплекса IIa СПациентам с анемией и недоказанным активным кровотечением может быть назначено переливание крови при уровне гематокрита & lt-25% или гемоглобина & lt-70 г/л. IIb С-®Список литературы:Roffi M., Patrono C., Collet J-P. et al. 2015 ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Heart Journal. 2015. http: //dx. doi. org/10. 1093/eurheartj/ehv320Продолжение читайте в следующем номере журналаАвторы заявляют, что данная работа, её тема, предмет и содержание не затрагивают конкурирующих интересовРекомендации К Р УДПациентам, имеющим строгие показания к назначению ОАК (ФП с СНА2Б82-УА8о & gt-2, венозные тромбоэмболии в анамнезе, тромбы в ЛЖ либо протезированные клапаны), рекомендован их приём в сочетании с анти-тромбоцитарными препаратами I СРанняя КВГ (в течение 24 ч) должна быть выполнена у пациентов со средним и высоким риском, независимо от назначения ОАК, с целью определения тактики лечения (ЧКВ или АКШ) и подбора оптимальных антитромботических препаратов IIa СНе рекомендуется назначать двойную анти-тромбоцитарную терапию (аспирин + ингибитор Р2У12 рецепторов) в сочетании с ОАК перед проведением КВГ III CВо время проведения ЧКВ рекомендуется дополнительное назначение парентерального антикоагулянта, независимо от времени приёма последней дозы НОАК и в случае, если уровень МНО составляет & lt-2,5 у пациентов, принимающих антагонисты витамина К I СДля больных с ОКСбпБТ, ФП и результатами по шкале СНА2Э82-УА8о 1 балл (для мужчин) и 2 балла (для женщин), которым был установлен стент, альтернативой тройной антитромбоцитарной терапии является двойная (включая ингибитор Р2У12 рецепторов) IIa С
Показать Свернутьwestud.ru
Острый коронарный синдром — реферат
Острый коронарный синдром»
Классификация, патогенез, клинка, тактика лечения.
Выполнил реферат: Врач-ординатор 1-ого года
Пазюков Е.А.
ИРКУТСК 2012
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ
Введение.
Говоря о какой-то проблеме, необходимо определиться, что она из себя представляет. В проблеме острого коронарного синдрома нам дает возможность определиться руководство Американской коллегии кардиологов и Американской ассоциации сердца от 2000 года понятие «острый коронарный синдром» включает в себя любые симптомы, позволяющие подозревать ОИМ или нестабильную стенокардию. Там же определены основные клинические варианты этого синдрома.
К ним относятся:
ИМ с подъемом сегмента ST;
ИМ без подъема сегмента ST;
ИМ, диагностированный по изменениям ферментов или биомаркерам;
ИМ, диагностированный по поздним ЭКГ–признакам;
Нестабильная стенокардия.
Классификация нестабильной стенокардии в зависимости от остроты её возникновения
Класс I. Недавнее начало тяжелой или прогрессирующей стенокардии напряжения. Анамнез обострения ИБС менее 2 месяцев.
Класс II. Стенокардия покоя и напряжения подострая. Больные с ангинозными приступами в течение предшествующего месяца, но не в течение последних 48 ч.
Класс III. Стенокардия покоя острая. Больные с одним или несколькими ангинозными приступами в покое на протяжении последних 48 ч.
Классификация нестабильной стенокардии в зависимости от условий возникновения
Класс А. Вторичная нестабильная стенокардия. Больные, у которых НС развивается при наличии факторов, усугубляющих ишемию (анемия, лихорадка, инфекция, гипотензия, неконтролируемая гипертензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность).
Класс В. Первичная нестабильная стенокардия. Больные, у которых НС развивается при отсутствии факторов, усугубляющих ишемию.
Класс С. Ранняя постинфарктная нестабильная стенокардия. Больные, у которых НС развилась в течение первых 2 недель после ОИМ.
Классификация нестабильной стенокардии в зависимости от наличия лечебных мероприятий в период её возникновения
1 — при отсутствии или минимальном лечении.
2 — на фоне адекватной терапии.
3 — на фоне терапии всеми тремя группами антиангинальных препаратов, включая внутривенное введение нитроглицерина.
Эти состояния характеризуются стремительным развитием патологического процесса, представляют угрозу для жизни больного, отличаются высокой летальностью, требуют быстрой точной диагностики и экстренного, адекватного лечения.
Принципиальным моментом является то, что диагноз ОКС является рабочим, временным и используется для выделения категории больных с высокой вероятностью ИМ или НС при первом контакте с ними. Лечение больных с ОКС начинают до уверенной постановки нозологического диагноза. После идентификации какого–либо из перечисленных выше клинических состояний на основе результатов диагностических тестов производится коррекция терапии.
Патогенез.
ОКС является следствием тромбоза, возникающего в следствие разрыва атеросклеротической бляшки в пораженной атеросклерозом коронарной артерии. Содержимое атеросклеротической бляшки, обладая высокой тромбогенностью, само по себе обеспечивает окклюзию участка коронарной артерии, на фоне присоединяющегося спазма артерий в месте расположения атеросклеротической бляшки данный процесс усугубляется. В зависимости от характера нарушения проходимости по коронарной артерии развивается различная клиническая картина:
Спазм коронарной артерии и/или формирование тромбоцитарного агрегата (обратимые процессы) – картина нестабильной стенокардии
Образование красного тромба, не полностью перекрывающего просвет сосуда – ИМ без зубца Q.
Полная тромботическая окклюзия коронарной артерии – ИМ с зубцом Q.
Клинические проявления ОКСТипичные Атипичные
Ангинозная боль в покое более 20 мин Разнохарактерные болевые ощущения в грудной клетке, возникающие в покое
Впервые возникшая стенокардия III ФК Боль в эпигастрии
Прогрессирующая стенокардия Острые расстройства пищеварения
Боль, характерную для поражения плевры
Нарастающую одышку
Впервые возникшая стенокардия напряжения характеризуется появлением приступов стенокардии впервые в жизни (длительность анамнеза ангинозных приступов в течение 1 месяца), особенно, если они нарастают по частоте, длительности, интенсивности и при этом снижается эффект от нитроглицерина. Дебют ИБС может иметь несколько вариантов: первые приступы коронарной боли могут возникнуть при физической нагрузке и оставаться относительно стереотипными; в других случаях приступы стенокардии быстро нарастают по частоте и интенсивности, сочетаясь с болями в покое; третий вариант характеризуется появлением спонтанных приступов коронарной боли, длительностью 5-15 минут; не исключены и затяжные ангинозные приступы.
Возможны следующие исходы впервые возникшей стенокардии (Гасилин В.С., Сидоренко Б.А., 1987):
инфаркт миокарда;
внезапная коронарная смерть;
прогрессирующая стенокардия;
спонтанная стенокардия;
стабильная стенокардия напряжения;
регрессия симптомов.
Впервые возникшая стенокардия требует дифференциальной диагностики со следующими заболеваниями: инфаркт миокарда, болевой вариант инфекционного миокардита, острый фибринозный перикардит, тромбоэмболия лёгочной артерии, нейроциркуляторная дистония кардиального типа, фибринозный плеврит.
Прогрессирующая стенокардия напряжения — увеличение числа и тяжести имевшихся в течение длительного времени приступов стенокардии напряжения и покоя. Обычно больные указывают дату (день) увеличения частоты, длительности, интенсивности ангинозных приступов; отмечают снижение эффекта от нитроглицерина и увеличение потребности в нём. Имеется определённая сложность при оценке временного интервала когда необходимо дифференцировать нестабильную прогрессирующую стенокардию от стабильной стенокардии напряжения, протекающей с увеличением функционального класса. В клинической практике, устанавливая диагноз прогрессирующей стенокардии напряжения, очевидно, целесообразно ориентироваться на временной промежуток, не превышающий одного месяца с момента начала обострения симптомов ИБС.
Вариантная стенокардия (стенокардия Принцметала) встречается у 5% больных ИБС. В основе этой формы НС лежит спазм неизмененных коронарных артерий. Для неё типичны приступы ангинозной боли, возникающей в покое, сопровождающейся преходящими изменениями ЭКГ. Характерным является тяжесть и продолжительность приступа стенокардии — 10-15 и более минут, появление их в одно и то же время суток (чаще ночью). Важным ЭКГ признаком данного вида НС является куполообразный подъём сегмента ST во время болевого приступа, что отражает трансмуральную ишемию миокарда. ЭКГ-изменения исчезают спонтанно после прекращения болевого синдрома. Приступы нередко сопровождаются бледностью, профузным потом, сердцебиением, иногда — обмороком. Нитроглицерин эффективен не всегда. Возможны пароксизмальные нарушения сердечного ритма (чаще наблюдаются мерцание и трепетание предсердий, желудочковая экстрасистолия, желудочковая тахикардия, иногда — фибрилляция желудочков). Для диагностики вариантной стенокардии в межприступный период используют пробу с в/в струйным введением эргометрина с интервалами в 5 мин в дозах 0.05; 0.1; 0.2 мг. ЭКГ регистрируется как в период введения препарата, так и в течение 15 мин после введения последней дозы. Критерии положительной пробы: смещение сегмента ST кверху от изолинии, а также приступ стенокардии. В последние годы рекомендуют селективное введение эргометрина или ацетилхолина в коронарную артерию при катетеризации коронарных артерий. Стенокардию Принцметала необходимо дифференцировать в первую очередь от инфаркта миокарда, скользящей грыжи пищеводного отверстия диафрагмы.
Ранняя постинфарктная нестабильная стенокардия — возникновение приступов стенокардии через 24 часа и до 2 недель (по критериям Нью-Йоркской Ассоциации Сердца, NYHA) от начала развития инфаркта миокарда. Согласно традиционным отечественным представлениям, о ранней постинфарктной НС говорят в тех случаях, когда возобновление синдрома стенокардии соответствует временному промежутку от 3-х суток до конца 4-й недели от начала инфаркта миокарда. Раннюю постинфарктную НС необходимо дифференцировать с синдромом Дрейслера, но особенно важно — с рецидивом инфаркта миокарда, в пользу которого свидетельствуют повторный подъем уровня кардиоспецифических ферментов в крови; появление ЭКГ-признаков свежего некроза миокарда на фоне изменений, обусловленных предшествующим повреждением; ложноположительная динамика ЭКГ (Максимов В.А., 1993).
Диагноз «мелкоочаговый инфаркт миокарда» ставится при исходном смещении (чаще повышении) интервала S-T с последующим приближением к изолинии, формированием отрицательного зубца Т и при наличии повышения кардиоспецифических ферментов, но не более чем на 50% от исходного уровня.
Диагностика.
Распознавание ОКС основывается на 3 группах критериев:
1 – расспрос и физикальное исследование;
2 – данные инструментальных исследований;
3 – результаты лабораторных тестов.
Физикальное исследование больных с ОКС нередко не выявляет каких–либо отклонений от нормы. Его результаты важны не столько для диагностики ОКС, сколько для обнаружения признаков возможных осложнений ишемии миокарда, выявления заболеваний сердца неишемической природы и определения экстракардиальных причин жалоб больного.
2 – Инструментальная диагностика
Основным методом диагностики является ЭКГ-исследование.
При наличии соответствующей симптоматики характерным является:
для НС — депрессия сегмента ST не менее чем на 1 мм в двух и более смежных отведениях, а также инверсия зубца T глубиной более 1 мм в отведениях с преобладающим зубцом R;
для развивающегося ИМ c зубцом Q — стойкая элевация сегмента ST,
для стенокардии Принцметала и развивающегося ИМ без зубца Q – преходящий подъем сегмента ST. (см. рис. 1).
Рисунок 1. Варианты ОКС в зависимости от изменений ЭКГ
Помимо обычной ЭКГ в покое, для диагностики ОКС и контроля эффективности лечения применяется холтеровское мониторирование электрокардиосигнала.
3 – Лабораторная диагностика
Из биохимических тестов предпочтительны (в порядке убывания релевантности):
Определение тропонина T и I;
Увеличение содержания МВ-КФК в крови более, чем вдвое по сравнению с верхней границей нормы (через 4-6 часов от начала формирования очага некроза миокарда).
Миоглобин (наиболее ранний маркер) – через 3-4 часа после развития ИМ.
Лейкоцитоз более 9×1012
Вышеперечисленные маркеры фактически единственные среди биохимических тестов, которые рекомендуются для лабораторной диагностики ОКС, учитывая их специфичность.
Перечисленные тесты приобретают особенно важное значение при дифференциальной диагностике ИМ без зубца Q и НС.
Оценка риска.
В течение первых 8–12 часов после появления клинической симптоматики ОКС необходимо обеспечить сбор диагностической информации в объеме, достаточном для стратификации риска. Определение степени непосредственного риска смерти или развития ИМ принципиально важно для выбора лечебной тактики в отношении больного с ОКС без стойкого подъема сегмента ST.
Критерии высокого непосредственного риска смерти и развития ИМ:
Повторные эпизоды ишемии миокарда (повторяющиеся ангинозные приступы в сочетании и без сочетания с преходящей депрессией или подъемом сегмента ST).
Повышение содержания сердечных тропонинов (при невозможности определения их – МВ-КФК) в крови.
Гемодинамическая нестабильность (артериальная гипертензия, застойная сердечная недостаточность).
Пароксизмальные желудочковые нарушения ритма сердца (желудочковая тахикардия, фибрилляция желудочков).
Ранняя постинфарктная стенокардия.
Отсутствие вышеперечисленных признаков стратифицируется как низкий непосредственный риск смерти и развития ИМ. Пациентам с низким непосредственным риском смерти и развития ИМ рекомендуется выполнение стресс-теста спустя 3-5 дней спустя эпизода с симптоматикой ОКС, для больных с высоким риском – выполнение стресс теста не ранее 5-7 дней после стойкой стабилизации состояния.
Стресс-тест – тест с физической нагрузкой. Для пациентов, использование физической нагрузки на тредмиле или велоэргометре для которых не представляется возможным, — стрессэхокардиография.
Критерии высокого риска неблагоприятного исхода по результатам стресс–тестов:
Развитие ишемии миокарда при низкой толерантности к физической нагрузке;
Обширный стресс–индуцированный дефект перфузии;
Множественные стресс–индуцированные дефекты перфузии небольшого размера;
Выраженная дисфункция левого желудочка (фракция выброса менее 35%) в покое или при нагрузке;
Стабильный или стресс–индуцированный дефект перфузии в сочетании с дилатацией левого желудочка.
Пациентам, отнесенным к категории высокого риска по клиническим признакам, данным инструментальных и лабораторных тестов, а также больным с НС, перенесшим ранее коронарную баллонную ангиопластику (КБА) или коронарное шунтирование (КШ), показана коронарография. На результатах последней основывается выбор дальнейшей тактики лечения больного – в частности, оценка целесообразности выполнения и определение вида операции реваскуляризации миокарда. Больным с упорно рецидивирующим болевым синдромом и выраженной гемодинамической нестабильностью коронарографическое исследование рекомендуется проводить в максимально сжатые сроки после появления клинической симптоматики ОКС без предварительного проведения стресс–тестов.
referat911.ru
|
|
..:::Счетчики:::.. |
|
|
|
|
|
|
|
|


