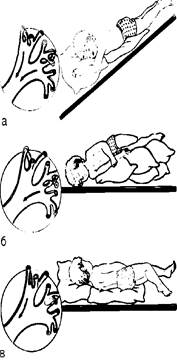
 Рис. 37.Постуральный дренаж: а - обоих главных бронхов; б - левого главного бронха; в - правого главного бронха
Рис. 37.Постуральный дренаж: а - обоих главных бронхов; б - левого главного бронха; в - правого главного бронхаЗаболевания органов дыхания занимают первое место среди всех болезней, встречающихся в детском возрасте. Чаще всего дети болеют острыми респираторными вирусными инфекциями, бронхитами, пневмониями, несколько реже - аллергическими заболеваниями (респираторные аллергозы, бронхиа льная астма) и др.
Дети с заболеваниями органов дыхания обычно жалуются на одышку, кашель, иногда боли в грудной клетке.
При поступлении в больницу детей с заболеваниями органов дыхания помещают в светлые, просторные и хорошо проветриваемые палаты. Дети грудного возраста, особенно новорожденные, госпитализируются в боксы или полубоксы на 1-2 койки. Температура воздуха в этих помещениях должна быть 18-20 °С, без резких колебаний. Не допускаются сквозняки. При отсутствии системы принудительной вентиляции проветривать палаты и боксы необходимо не менее 4-5 раз в день в зимний период, а в другое время года - еще чаще.
Кровати должны быть подобраны по возрасту, при необходимости отгорожены друг от друга переносными ширмами. Влажная уборка в палатах и боксах проводится ежедневно. Для облегчения дыхания приподнимают головной конец кровати или под спину ребенка подкладывают подушку (свернутое одеяло). Детей грудного возраста берут на руки, чаще изменяют положение их в кровати. Обращают внимание на одежду, которая должна быть теплой, свободной и не затруднять дыхание. Тщательно следят за чистотой кожи и слизистых оболочек, а также в течение дня осуществляют уход за носовыми ходами, по мере необходимости - за ушными раковинами, полостью рта и волосами.
Пища должна быть легкоусвояемой, соответствующей кулинарной обработки. Как правило, у больных детей аппетит снижен, поэтому объем пищи должен быть небольшим, а количество жидкости, наоборот, увеличивают. Дают жидкость преимущественно в виде морсов, фруктовых соков, компотов, подслащенной воды.
Большое значение в лечении и выхаживании детей с заболеваниями органов дыхания имеют строгое и регламентированное выпол-
нение врачебных назначений, а также оказание больным помощи, включая неотложную.
В период выздоровления ребенку разрешают подготовку уроков, необременительные занятия и игры.
При насморкеперед кормлением проводят туалет носа, очищая носовые ходы с помощью ватного жгутика, смоченного вазелиновым или другим маслом. В отдельных случаях, главным образом у детей раннего возраста, слизь из носовых ходов и полости рта удаляют при помощи электроотсоса или вакуумного приспособления. При наличии густой слизи в носовых ходах и носоглотке рекомендуется вначале механическое ее удаление или промывание носа теплым изотоническим раствором натрия хлорида или морской воды. Использование изотонического раствора морской воды (препараты типа Маример и др.) особенно показано при риносинуситах, аллергических и вазомоторных ринитах, аденоидитах.
Применение устройства для промывания носа. В настоящее время применяется несколько устройств, предназначенных для носового душа. Например, устройство «Ринолайф» состоит из контейнера емкостью 250 мл, крышка которого выполнена в виде оливы, полностью подходящей для перекрытия носового дыхания. В крышке имеется отверстие. Внутри контейнера олива соединена с трубкой, второй конец которой доходит до донышка контейнера. В качестве раствора используется 0,9 % раствор хлорида натрия при температуре 36-37 °С. Во время носового душа раствор полностью заполняет всю половину носа, доходит до носоглотки и перетекает в противоположную половину носа. Благодаря процедуре эффективно удаляются патологические выделения и пылевые частицы, размягчаются корки, восстанавливается носовое дыхание.
Применение сосудосуживающих капель (галазолин, санорин, нафтизин и др.) возможно после очищения носовых ходов, обычно у детей старше 5 лет. В качестве местного сосудосуживающего препарата используют α-адреномиметик оксиметазолин (називин и др). Его безопасность сопоставима с безопасностью изотонического солевого раствора. По показаниям используют протаргол или колларгол.
У грудных детей можно использовать капли Отривин® 0,05 % «Увлажняющая формула», обладающие двойным действием. Низкая концентрация активного вещества (ксилометазолина) устраняет заложенность носа, а увлажняющие компоненты смягчают слизистую оболочку носа. Отривин действует с первых минут, довольно долго - до 10 ч.
При сухости в носу смазывают слизистую оболочку масляным раствором витамина А, мазью календулы и др. Закапывание жидких масел (вазелинового, шиповника и т.д.) не рекомендуется. Один и тот же лекарственный препарат не следует использовать более 1 нед.
При назофарингитерекомендуется полоскание горла настоем листьев шалфея, малины, мать-и-мачехи или цветков ромашки (1 столовая ложка на стакан крутого кипятка).
При хроническом тонзиллите, остром фарингите, ангине (в комплексном лечении) используют спрей для горла (например, АКВА МАРИС - препарат на основе гипертонического стерильного раствора морской воды для очищения, снятия раздражения и защиты слизистой оболочки горла). Перед использованием распылитель приводят в горизонтальное положение. Проводят по 3-4 впрыскивания в направлении задней стенки глотки, 4-6 раз в сутки.
При ларингитецелесообразны укутывание, согревающие компрессы шеи, теплое питье (молоко с боржомом, с добавлением натрия гидрокарбоната), ножные и ручные горячие ванны, горчичники на икроножные мышцы, паровые ингаляции с 2 % раствором натрия гидрокарбоната, цветков ромашки, настоем эвкалипта.
Немедленная помощь нужна ребенку при ларингоспазме, который возникает вследствие внезапного закрытия голосовой щели. Ребенок перестает дышать, кожные покровы синеют, затем цианоз сменяется бледностью, и появляются капли пота на лице. Приступ заканчивается расслаблением мускулатуры гортани, ребенок делает глубокий вдох, сопровождающийся «икотой», и постепенно дыхание восстанавливается. При ларингоспазме необходимо опрыскивать лицо холодной водой, проводить похлопывание по щекам. Если дыхание не восстанавливается, то язык отдавливают вниз и вытягивают. Срочно вызывают врача и начинают искусственную вентиляцию легких (ИВЛ).
При икотепроисходит непроизвольный вдох, который сопровождается своеобразным звуком, обусловленным внезапным сокращением диафрагмы. Кратковременная икота может быть у здоровых детей вследствие употребления сухой пищи; чаще она наблюдается при заболеваниях пищеварительной и других систем (сердечно-сосудистая, центральная нервная). При появлении икоты необходимо дать ребенку воды или попросить несколько раз глубоко вдохнуть. Упорные случаи икоты требуют применения лекарственных средств (транквилизаторы) и обязательной консультации врача.
Воспаление среднего уха (отит)- осложнение заболеваний органов дыхания, особенно у детей раннего возраста. При катаральном отите на область уха обычно накладывают сухой или полуспиртовой компресс, закапывают «ушные» капли, обладающие обезболивающим и антимикробным действием (отипакс и др.). В случае гноетечения из слухового прохода необходимо провести соответствующий туалет. Для этого сухим или смоченным в растворе фурацилина жгутиком удаляют гнойное содержимое.
Серные пробки- это скопление ушной серы, секрета сальных желез и чешуек слущенного эпителия, имеющее вид коричневато-бурой или почти черной массы довольно мягкой консистенции. В норме ушная сера удаляется из слухового прохода благодаря движениям передней его стенки при разговоре и жевании. Около 4 % населения РФ страдает от серных пробок, при этом до 25 % новорожденных и около 6 % детей школьного возраста.
Сера вырабатывается в наружном перепончато-хрящевом отделе слухового прохода. Избыточное накопление ушной серы может вызвать расстройства, связанные с закупоркой слухового прохода и давлением на его стенки. Пока серная пробка не закрывает полностью просвет слухового прохода, она не вызывает никаких симптомов. При полной его закупорке появляются чувство заложенности и снижение слуха. Полная закупорка чаще всего происходит при случайном попадании в слуховой проход воды во время мытья, купания, что приводит к разбуханию серной пробки. В этих случаях могут появиться шум в ушах, кашель, рефлекторные головные боли и даже головокружение.
Следует знать: ватные палочки предназначены для гигиены слухового прохода, а при попытке удаления ими серы происходит проталкивание ее вглубь. Использование острых предметов нежелательно из-за возможности травм стенок слухового прохода и барабанной перепонки.
Основные методы удаления серных пробок: промывание, использование свечей (фитоволонок), церуменолизис с различными веществами (морская вода, масла). Промывание и использование свечей - технически более сложные и менее эффективные процедуры, имеют противопоказанием хронический средний отит.
Для удаления серных пробок из наружного уха у детей используют А-Церумен. Это водная эмульсия из сурфактантов, которые, «приклеиваясь» к поверхности серной пробки, разрушают и уменьшают степень ее приклеивания к стенке слухового прохода. При наличии серных пробок, повышенном серообразовании или риске серообразо-
вания (пользование слуховыми аппаратами, вкладными гарнитурами) А-Церумен закапывают дважды в день в течение 3-5 дней (утром и вечером). При этом происходит постепенный лизис и нормализация секреции серы, без риска вестибулярных и слуховых расстройств. Флакон желательно использовать в течение суток. Как средство профилактики достаточно закапывать препарат 2 раза в неделю.
При одышке,представляющей собой затрудненное дыхание с нарушением ритма и силы дыхательных движений, помощь заключается в том, что ребенку придают в постели приподнятое положение. Под спину подкладывают 2-3 подушки, освобождают от тяжелого одеяла и стесняющей одежды. Необходим постоянный приток свежего воздуха, по показаниям проводят ингаляции, оксигенотерапию.
При кашле,который может быть как сухим, так и влажным с отделением мокроты, проводят мероприятия, способствующие ее отхождению. Детям с сухим кашлем дают обильное теплое питье, в том числе молоко с бикарбонатом натрия (в стакан теплого молока на кончике ножа добавляют питьевую соду). Воздух в помещении, где находится ребенок, должен иметь повышенную влажность.
Отхаркивающие препараты растительного происхождения (отвары и настои корня алтея и корня солодки, термопсиса и др.) следует принимать каждые 2 ч. Для симптоматического лечения детей с кашлем разной этиологии часто используют пакселадин (окселадина цитрат): 1 мерная ложка (5 мл соответствуют дозе 10 мг на 10 кг массы тела в сутки), кратность приема - 2-3 раза в сутки. Оправдано применение аэрозольных ингаляций (воды, физраствора) у детей с мучительным кашлем при помощи ручного ингалятора, полоскание горла 1-2 % раствором натрия гидрокарбоната и (или) хлорида, настоем эвкалипта, смазывание зева раствором Люголя, орошение зева препаратом «Ингалипт». Употребление драже «Фалиминт», леденцов «ХОЛС», «ВИКС» приносят субъективное улучшение.
При наличии у ребенка влажного кашля для лучшего отхаркивания назначают N-ацетилцистеин (флуимуцил), гексапневмин, настои из корня девясила, травы термопсиса, травы мать-и-мачехи или минеральную воду боржом с теплым молоком. Муколитики способствуют разжижению мокроты и ее отхождению, поэтому их назначают только при наличии мокроты. Препараты выбора: мукалтин, бромгексин, амброксол (амбробене, амброгексал и др.), грудной эликсир, нашатырно-анисовые капли (столько капель на прием, сколько лет ребенку), детская микстура от кашля и др.
Ацетилцистеин обладает мощным муколитическим действием, что представляет опасность при сниженном кашлевом рефлексе.
Внимание! Если ребенок получает муколитические средства, то после их применения происходит резкое разжижение бронхиального секрета, и требуются дренажные мероприятия - отсасывание секрета из дыхательных путей, дыхательная гимнастика и т.д.
Для уменьшения воспалительных изменений верхних дыхательных путей необходимо использовать горчичники, банки. Лекарственные средства, направленные на подавление кашлевого рефлекса (глауцин, либексин, тусупрекс, стоптуссин), применяют только по назначению врача.
При появлении мокроты медицинская сестра должна обращать внимание на количество отделяемого, консистенцию, запах и цвет. Наличие свежей крови или ее прожилок свидетельствует о легочном кровотечении либо кровохарканьи. Эти сведения необходимо немедленно сообщать врачу. Для лучшего отхождения мокроты применяют так называемый постуральный дренаж: больному создают вынужденное положение тела («дренаж положением тела»). При одностороннем процессе, например в верхней доле легкого, больного кладут на здоровый бок, в нижней доле - на живот с опущенным головным концом (рис. 37). В дренажном положении полезно делать массаж грудной клетки путем поглаживания, растирания, разминания и легкого поколачивания мышц спины. Постуральный дренаж проводят 2-3 раза в день по 20-30 мин. У малышей стимуляция активного кашля достигается путем раздражения корня языка шпателем.
 Рис. 37.Постуральный дренаж: а - обоих главных бронхов; б - левого главного бронха; в - правого главного бронха
Рис. 37.Постуральный дренаж: а - обоих главных бронхов; б - левого главного бронха; в - правого главного бронха
Для улучшения дыхания, предотвращения застойных явлений в легких, появления ателектазов и других осложнений детям с заболеваниями верхних и нижних дыхательных путей даже в острый период показаны вибрационный массаж и физические упражнения. Комплекс физических упражнений выглядит следующим образом:
1. Исходное положение (и.п.) - вертикально на руках массажиста-инструктора. Ритмичные надавливания на спину ребенка в конце выдоха с передвижением ладони от шеи до поясницы (4 раза - рис. 38, а).
2. И.п. - лежа на спине. Ритмичные надавливания на грудную клетку в конце выдоха, ее передние и боковые поверхности, обходя грудину (рис. 38, б).
3. И.п. - лежа на боку. Ритмичные надавливания на грудную клетку, ее боковую и заднюю поверхности, поочередно на левом и правом боку в конце выдоха (рис. 38, в). Ребенок должен лежать в удобной позе спящего.
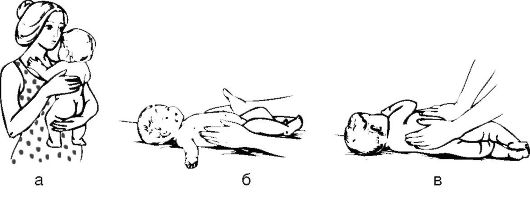 Рис. 38.Положение рук при надавливании на спину (а), боковые (б) и заднюю поверхности грудной клетки (в)
Рис. 38.Положение рук при надавливании на спину (а), боковые (б) и заднюю поверхности грудной клетки (в)
Вибрационный массаж и постуральный дренаж уже со 2-го дня позволяют улучшить эвакуацию мокроты и снизить выраженность бронхоспазма у больных детей.
Боли в грудной клетке во время глубокого вдоха могут указывать на поражение плевры. Для уменьшения болей ребенка чаще всего кладут на больной бок, хорошо укрывают. Если заподозрен плеврит, то в диагностических целях проводится рентгеноскопия грудной клетки, при наличии выпота - пункция, по показаниям - бронхоскопия. Медицинские сестры, выполняя назначения врача, применяют такие
средства отвлекающей, рассасывающей и противовоспалительной терапии, как инъекции антибиотиков, горчичники, озокеритовые аппликации, постановка пластыря, проводят сеансы ультрафиолетового облучения и т.д.
При заболевании гриппом (острая респираторная вирусная инфекция - ОРВИ)ребенку обеспечивают покой, постельный режим, дают горячее молоко и щелочное питье (боржом). При высокой температуре тела назначают холод на голову, применяют жаропонижающие средства. В качестве отвлекающих процедур ставят на переднюю поверхность грудной клетки горчичники, используют ручные и ножные ванны. В первые часы заболевания больному ребенку, а также детям, находившимся в контакте с больным, закапывают интерферон по 2-3 капли в каждую ноздрю каждые 2 ч. В случае неосложненного гриппа ребенок остается дома.
При крупепомощь ребенку осуществляется безотлагательно. Являясь грозным осложнением ОРВИ, ложный круп представляет собой острый стенозирующий ларинготрахеит и чаще всего наблюдается у детей дошкольного возраста. О крупе свидетельствуют появление, как правило, вечером или ночью приступообразного грубого, «лающего» кашля и затрудненного вдоха. Меняется тембр голоса ребенка. При развитии крупа следует немедленно вызвать врача, оказать неотложную помощь: создать спокойную обстановку, обеспечить приток свежего воздуха, дать теплое щелочное питье, провести отвлекающие местные процедуры (ножные ванны, горчичники на верхнюю часть грудной клетки). Эффективны ингаляции теплого влажного воздуха. Используются либо специальные парокислородные палатки, где поддерживаются температура 30 °С, 100 % влажность, подача кислорода в концентрации 50-60 % (рис. 39), либо ингаляторы - ультразвуковые, аэрозольные, паровые. После оказания экстренной помощи показана срочная госпитализация. При развитии удушья немедленно проводят ИВЛ.
При бронхиальной астмеуход заключается в контроле за течением заболевания, исключении контакта с аллергенами (элиминация аллергенов), выполнении назначений врача, обучении родителей и больного ребенка (участие в астма-школе) и т.д.
Контроль за бронхиальной астмой - комплексное понятие, которое включает: динамику клинических показателей, отслеживание количества обострений, определение потребности в β-адреномиметиках и других препаратах, физическую активность, циркадные вариации
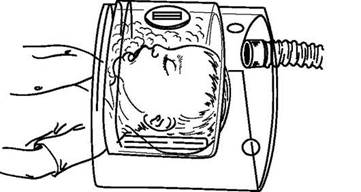 Рис. 39.Парокислородная палатка
Рис. 39.Парокислородная палатка
пиковой скорости выдоха (норма менее 20 % по данным пикфлоуметра), нежелательные лекарственные проявления, качество жизни больного (рекомендации GIN A = Global Initiative For Asthma).
Мониторинг функции дыхания при помощи пикфлоуметра (рис. 40). Измерения позволяют достаточно точно классифицировать тяжесть течения бронхиальной астмы у детей начиная с 4-5 лет. Низкая пиковая (форсированная) скорость выдоха (ПСВ), как правило, бывает рано утром. Процедура проводится утром и вечером перед сном до приема лекарств. В прибор обязательно вставляется индивидуальный мундштук. Детям объясняют, что воздух нужно выдыхать так, будто гасишь свечи на торте по случаю дня рождения. Обычно ребенка просят сделать выдох 3 раза, при этом фиксируется максимальный результат. При правильно подобранном лечении и в фазе ремиссии заболевания «утренний провал» ПСВ незначителен и не превышает 20 %.
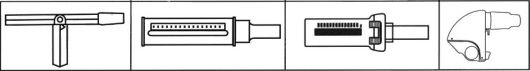 Рис. 40.Различные виды пикфлоуметров, используемые для контроля за бронхиальной астмой у детей
Рис. 40.Различные виды пикфлоуметров, используемые для контроля за бронхиальной астмой у детей
Элиминация триггерных факторов. С целью элиминации проводится влажная уборка, используют очистители воздуха. Поддерживается оптимальная влажность воздуха в помещении. Необходимо полное удаление источников эпидермальных аллергенов из окружения ребенка - домашних животных, птиц, снижение аллергенов микроклещей домашней пыли, уничтожение тараканов. Необходимо отказаться от курения в квартире, где живет ребенок, страдающий астмой. Из рациона исключают пищевые аллергены и продукты, содержащие экзогенные гистаминолибераторы: рыбу, редис, цитрусовые и др. Ограничивают употребление продуктов, содержащих перекрестно-реагирующие аллергены: яблоки, морковь, орехи, мед и др. Противопоказаны кулинарные изделия, изготовленные с употреблением красителей желтого цвета. Все постельные принадлежности еженедельно стирают в горячей (55-60 °С) воде, ковры обрабатывают акарицидными жидкостями и/или таниновой кислотой либо меняют на линолеум или деревянные полы, мягкие игрушки стирают в горячей воде или периодически замораживают. Следует не допускать высокой влажности в квартире в течение всего года (применение домашних ионизаторов воздуха малоэффективно).
Лекарственная терапия подразумевает, прежде всего, средства базисной терапии, которые ребенок получает длительное время (месяца, годы). К ним относятся противовоспалительные препараты (кромоны, глюкокортикоиды, антилейкотриеновые) и средства, улучшающие дыхание, с длительным действием (пролонгированные 32-адреномиметики, препараты теофиллина с медленным высвобождением). Особое внимание уделяется ингаляционным глюкокортикоидам (ИКС), таким как бекотид, фликсотид, ингакорт - очень важно контролировать время их применения и ингалируемую дозу. Недопустимо внезапно отменять ИКС!
При остром приступе назначают селективные р2-агонисты короткого действия: сальбутамол (вентолин, саламол по 100 мкг, сальбен по 200 мкг в 1 ингаляционной дозе), фенотерол (беротек = 100 или 200 мкг в 1 ингаляционной дозе), тербуталин (бриканил = 500 мкг в 1 ингаляционной дозе). Важно использовать оптимальный способ доставки препарата, используя спейсер или небулайзер. Следует помнить, что риск побочных эффектов при пероральном или парентеральном способах доставки препаратов выше, чем при их ингаляции, но важно, чтобы ребенок получил необходимую дозу полностью.
При неотложной терапии для снятия приступов удушья практически всегда используют эуфиллин. Препарат вводится внутривенно в виде 2,4 % раствора капельно в 150-200 мл физиологического раствора в течение 30-60 мин, его назначают внутрь или внутримышечно. Безопасными считаются дозы, при которых достигается его концентрация в плазме на уровне 5-15 мкг/мл. При отсутствии контроля за его концентрацией в плазме возможна передозировка. Побочные явления при применении теофиллина (эуфиллина): со стороны сердечно-сосудистой системы - снижение АД, сердцебиение, кардиалгии, нарушения ритма сердца, со стороны желудочно-кишечного тракта - тошнота, рвота, диарея, со стороны ЦНС - головная боль, головокружение, тремор, судороги.
Специфическая иммунотерапия. Специфическую гипосенсибилизацию в виде парентерального введения аллергена в малых дозах проводят детям с атопической формой астмы в стадии ремиссии и только с тем аллергеном, который вызывает положительную реакцию при проведении кожной пробы. Начальной лечебной дозой для большинства детей является 0,1 мл стандартного аллергена в разведении 10-6. Детям с очень высокой степенью реактивности лечение приходится начинать с разведения 10-7 и даже 10-8. Инъекции делают ежедневно при атопической и с интервалом в 4-5 дней при инфекционно-аллергической форме бронхиальной астмы. Максимальная доза у детей - 0,5 мл стандартного аллергена в разведении 1:10. Конечную дозу обычно вводят еще некоторое время при постепенном увеличении интервала от 1 до 4 нед.
Внимание!После каждой инъекции аллергена ребенок должен находиться под медицинским контролем в течение 45 мин.
Меры по вторичной профилактике бронхиальной астмы у детей включают предупреждение заболеваний ОРЗ. По показаниям назначают поликомпонентную бактериальную вакцину ВП-4, иммуномодуляторы на основе рибосом бактерий (рибомунил), лизатов бактерий (ИРС 19, имудон, бронхомунал, бронховаксом) или химически чистых веществ (галавит, гепон, полиоксидоний и др.). Требуется тщательно соблюдать режим лечения. В период ремиссии помогают закаливание, занятия плаванием, гимнастикой и т.д. Одно из центральных мест в лечении и профилактике бронхиальной астмы занимает образовательная программа для больного ребенка в астма-школе, занятия в которой обычно ведут медицинские сестры.
При попадании инородного телав носовой ход и дыхательные пути медицинский персонал должен быстро оказать квалифицированную помощь, так как малейшее промедление может привести к полной их закупорке и развитию асфиксии (удушье).
Если инородное тело попало в носовые ходы, то ребенку закрывают одну ноздрю и просят высморкаться. Если инородное тело осталось, то его удаление из полости носа проводит врач.
При попадании инородного тела в дыхательные пути ребенка грудного возраста следует перевернуть его вниз головой (рис. 41, а). Помощь ребенку более старшего возраста заключается в следующем: если при кашле инородный предмет удалить не удается, медицинская сестра укладывает ребенка животом на согнутое колено, низко опускает голову и легко постукивает рукой по спине (рис. 41, б). В любом случае необходимо вызвать дежурного врача. При отсутствии эффекта ребенка переводят в реанимационное отделение для бронхоскопии.
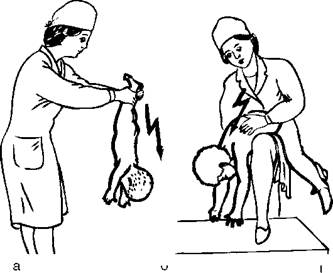
Рис. 41.Удаление инородного тела из дыхательных путей: а - у детей грудного возраста; б - у более старших детей
Отек легкого.При оказании неотложной помощи больному ребенку необходимо придать полусидячее положение и максимально быстро восстановить проходимость дыхательных путей, очистив их от накопившейся жидкости. С целью устранения вспенивания
отечной жидкости в дыхательных путях больному проводят ингаляцию кислородом, увлажненным парами 96 % спирта, подающимся со скоростью 8-12 л/мин. Для уменьшения нагрузки на малый круг кровообращения и легкие можно наложить жгуты на бедра (при этом пульс на нижних конечностях должен определяться). Снимать жгуты одновременно нельзя, поскольку это может привести к перегрузке малого круга кровообращения за счет резкого возрастания притока венозной крови. Кроме того, больному с отеком легких по назначению врача проводится внутривенное введение мочегонных препаратов, сердечных гликозидов и других фармакологических препаратов.
При острой дыхательной недостаточностипомощь заключается в проведении оксигенотерапии, респираторно-ингаляционной терапии, ИВЛ.
Оксигенотерапия является наиболее эффективным способом, с помощью которого можно ликвидировать или уменьшить артериальную гипоксемию (низкое содержание кислорода в крови).
Оксигенотерапию проводят длительно - от нескольких часов до нескольких суток, непрерывно, при постоянной концентрации кислорода во вдыхаемом воздухе, равной 24-44 %. Важнейшее условие оксигенотерапии - соблюдение правил асептики. При применении носовых катетеров (стерильных) лучше использовать двойные изогнутые канюли из мягкого пластика с двумя короткими надставками, которые, измерив предварительно величину вводимого катетера, вводят в носовые ходы и фиксируют с помощью лейкопластыря на щеке (рис. 42, а, б). Подаваемый кислород обязательно должен быть увлажнен, для чего его с помощью аппарата Боброва (рис. 42, в) пропускают через стерильную воду.
Кроме того, используют лицевые маски, создающие определенную концентрацию кислорода. Кислородные палаты малопригодны для контролируемой оксигенотерапии. Более распространены пластмассовые колпаки и тенты для головы. Они могут быть снабжены дозатором кислорода (подсасывающим устройством), обеспечивающим определенную его концентрацию, и увлажнителем (рис. 42, г).
Респираторно-ингаляционная терапия заключается в проведении вспомогательной искусственной вентиляции легких (ВИВЛ) в сочетании с ингаляционной терапией. ВИВЛ проводят с помощью прессоциклических респираторов типа «Хиролог-1», «Bird-Mark-8», «Пневмат». Первые два аппарата снабжены системой «откликания» на
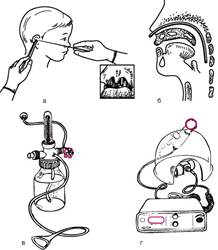 Рис. 42.Оксигенотерапия:
Рис. 42.Оксигенотерапия:
а - определение длины вводимого катетера; б - положение катетера в носоглотке; в - аппарат Боброва; г - дозатор кислорода
собственное усиление вдоха больного и дают возможность осуществлять ВИВЛ в триггерном режиме. Данный метод позволяет проводить направленную оксигенотерапию, ингаляции аэрозолей в режиме положительного давления в конце выдоха. Особое значение респираторно-ингаляционная терапия имеет в профилактике и лечении послеоперационных легочных осложнений.
Искусственная вентиляция легких используется для поддержания газообмена в организме. Для проведения этой процедуры ребенка необходимо уложить на спину с откинутой назад головой, чтобы улучшить проходимость дыхательных путей; расстегнуть одежду, стесняющую грудную клетку. Если в полости ротоглотки имеются рвотные массы или слизь, то их удаляют при помощи электроотсоса. Содержимое из полости рта можно удалить также пальцем, салфеткой и т.п.
Для обеспечения свободной проходимости дыхательных путей голову больного максимально запрокидывают кзади, при необходимости фиксируют язык (рис. 43, а, б). Одну руку подкладывают под шею, вторую кладут на лоб и проводят ИВЛ способом «изо рта в рот» (рис. 43, в) или «изо рта в нос» (рис. 43, г). При ИВЛ первым способом проводящий манипуляцию делает глубокий вдох, плотно прижимает свой рот ко рту ребенка и вдувает воздух, при этом нос зажимают первым и вторым пальцами. Выдох происходит пассивно вследствие эластического строения грудной клетки ребенка. При способе «изо рта в нос» воздух вдувают через носовые ходы. При обоих способах вдыхать через рот и нос надо через платок или марлю. Частота ИВЛ должна быть не менее 40 вдуваний в минуту у новорожденных и 20 - у детей старшего возраста.
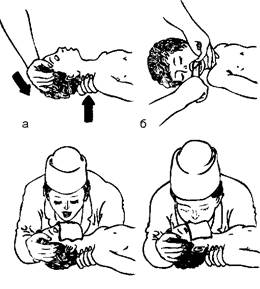
Рис. 43.Техника искусственной вентиляции легких. Объяснение в тексте
Если пострадавший ребенок находится без сознания и у него размозжено лицо или он болен полиомиелитом, бешенством, СПИДом, столбняком, то ИВЛ проводят с помощью метода Холгера - Нильсена (рис. 44, а) или Сильвестра (рис. 44, б). Частота надавливаний на лопатки (грудину) у детей школьного возраста - 16-20 в минуту, а у детей дошкольного возраста - 20-30 в минуту до появления самостоятельного дыхания или прибытия врача.
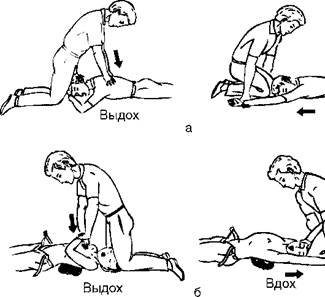 Рис. 44.Ручные методы искусственного дыхания: а - метод Холгера-Нильсена; б - метод Сильвестра
Рис. 44.Ручные методы искусственного дыхания: а - метод Холгера-Нильсена; б - метод Сильвестра
В условиях стационара для поддержания искусственного дыхания используют дыхательный мешок с маской (типа Амбу). Мешок снабжен клапаном, который при надавливании на мешок автоматически закрывается, и весь воздух через маску поступает больному. Маска должна плотно охватывать нос и рот больного (рис. 45). ИВЛ осуществляют ритмичным надавливанием на мешок с интервалом около 2 с для пассивного выдоха.
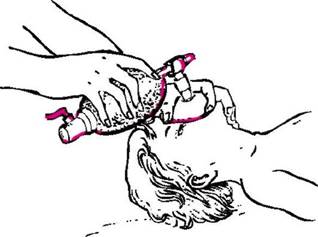 Рис. 45.ИВЛ при помощи дыхательного мешка с маской
Рис. 45.ИВЛ при помощи дыхательного мешка с маской
Критериями эффективности ИВЛ являются движения (экскурсии) грудной клетки при вдохе, «дыхательный» шум при выдохе, исчезновение синюшности и мраморности кожных покровов. Вопрос о целесообразности продолжения ИВЛ ручным методом или подключении больного к аппарату искусственного дыхания решает врач.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. В чем заключаются особенности ухода и соблюдения санитарногигиенического режима у больных с заболеваниями органов дыхания?
2. Как проводят туалет носа?
3. В чем состоит помощь при попадании инородного тела в носовые ходы и дыхательные пути?
4. В чем заключается помощь при одышке, кашле?
5. Как проводится постуральный дренаж?
6. В чем состоит уход за ребенком с плевральными болями?
7. Какова должна быть доврачебная помощь при крупе?
8. В чем состоит уход за ребенком, больным гриппом?
9. Как проводить оксигенотерапию ребенку с дыхательной недостаточностью?
10. В чем заключается техника ИВЛ?
megaobuchalka.ru
Кировский Государственный Медицинский Институт
Кафедра пропедевтики внутренних болезней
с курсом общего ухода
Реферат:
«Наблюдение и уход за больными с
заболеваниями органов дыхания»
Асс. кафедры: Чечерина Е.Н.
1998 г.
План:
Уход за больными и его значение
Введение в легочные заболевания.
Особенности наблюдения и ухода за больными при кашле, кровохарканье и легочном кровотечении.
Наблюдение и уход за больными с дыхательной недостаточностью.
Плевральная пункция.
Литература.
Литература:
1. Гребнев А.Л., Шептулин А.А. «Основы общего ухода за
больными»
2. Баешко А.А., Гайдук Ф.М. «Неотложные состояния»
3. Энциклопедия «Сам себе доктор: как оказать первую
медицинскую помощь в различных
условиях до прибытия врача»
В повседневной жизни под уходом за больными (сравните – ухаживать, заботиться) обычно понимают оказание больному помощи в удовлетворении им различных потребностей. К ним относится еда, питье, умывание, движение, освобождение кишечника и мочевого пузыря. Уход подразумевает также создание больному оптимальных условий пребывания в стационаре или дома – тишины и покоя, удобный и чистой постели, свежего нательного и постельного белья и т.д. Значение ухода за больными трудно переоценить. Нередко успех лечения и прогноз заболевания всецело определяются качеством ухода. Так, можно, безукоризненно выполнить сложную операцию, но затем потерять больного из-за прогрессирования застойных воспалительных явлений в легких, возникших в результате его длительного вынужденного неподвижного положения в постели. Можно добиться значительного восстановления поврежденных двигательных функций конечностей после перенесенного нарушения мозгового кровообращения или полного сращения костных отломков после тяжелого перелома, но больной умрет из-за пролежней, образовавшихся за это время вследствие плохого ухода.
Таким образом, уход за больными является обязательной составной частью всего процесса лечения, влияющей в немалой степени на его эффективность.
странах, наблюдается значительный рост заболеваний дыхательной системы, которые вышли уже на 3-4-е место среди причин смертности населения. Что же касается, например, рака легких, то это патология по ее распространенности опережает у мужчин все остальные злокачественные новообразования. Такой подъем заболеваемости связан в первую очередь с постоянно увеличивающийся загрязненностью окружающего воздуха, курением, растущей аллергизацией населения (прежде всего за счет продукции бытовой химии). Все это в настоящее время обуславливает актуальность своевременной диагностики, эффективного лечения и профилактики болезней органов дыхания. Решением этой задачи занимается пульмонология (от лат. Pulmois – легкое, греч. – logos – учение), являющаяся одним из разделов внутренней медицины.
В своей повседневной практике врачу приходится сталкиваться с различными заболеваниями дыхательной системы. В амбулаторно-поликлинических условиях, особенно в весенне-осенний период, часто встречается такие заболевания, как острый ларингит, острый трахеит, острый и хронический бронхит. В отделениях стационара терапевтического профиля нередко находятся на лечении больные с острой и хронической пневмонией, бронхиальной астмой, сухим и экссудативным плевритом, эмфиземой легких и легочно-сердечной недостаточностью. В хирургические отделения поступают для обследования и лечения больные с бронхоэктатической болезнью, абсцессами и опухолями легких.
Современный арсенал диагностических и лечебных средств, применяемых при обследовании и лечении больных с заболеваниями органов дыхания, является весьма обширным. Сюда относятся различные лабораторные методы исследования (биохимические, иммунологические, бактериологические и др.), функциональные способы диагностики – спирография и спирометрия (определение и графическая регистрация тех или иных параметров, характеризующих функцию внешнего дыхания), вневмотахография и пневмотахометрия (исследование максимальной объемной скорости форсированного вдохы и выдоха), исследование содержания (парциального давления) кислорода и углекислого газа в крови и др.
Весьма информативными являются различные рентгенологические методы исследования дыхательной системы: рентгеноскопия и рентгенография органов грудной клетки, флюорография (рентгенологические исследование с помощью специального аппарата, позволяющего делать снимки размером 70X70 мм, применяющееся при массовых профилактических обследованиях населения),томография (метод прослойного рентгенологического исследования легких, точнее оценивающий характер опухолевидных образований), бронгография, дающая возможность с помощью введения в бронхи через катетер контрастных веществ получить четкое изображение бронхиального дерева.
Важное место в диагностике заболеваний органов дыхания занимают эндоскопические методы исследования, представляющий собой визуальный осмотр слизистой оболочки трахеи и бронхов и помощью введения в них специального оптического инструмента – бронхоскопа. Бронхоскопия позволяет установить характер поражения слизистой оболочки бронхов (например, при бронхитах и бронхоэктатической болезни), выявить опухоль бронха и взять с помощью щипцов кусочек ее ткани (провести биопсию) с последующим морфологическим исследованием, получить промывание воды бронхов для бактериологического или цитологического исследования. Во многих случаях бронхоскопию проводят и с лечебной целью. Например, при бронхоэктатической болезни, тяжелым течении бронхиальной астмы можно осуществить санацию бронхиального дерева с последующим отсасыванием вязкой или гнойной мокроты и введением лекарственных средств.
Уход за больными с заболеваниями органов дыхания обычно включает в себе и ряд общих мероприятий, проводимых при многих заболеваниях других органов и систем организма. Так, при крупозной пневмонии необходимо строго придерживаться всех правил и требований ухода за лихорадящими больными (регулярное измерение температуры тела и ведение температурного листа, наблюдение за состоянием сердечно-сосудистой и центральной нервной систем, уход за полостью рта, подача судна и мочеприемника, своевременная смена нательного белья и т.д.) При длительном пребывании больного и в постели уделяют особое внимание тщательному уходу за кожными покровами и профилактике пролежней. Вместе с тем уход за больными с заболеваниями органов дыхания предполагает и выполнение целого ряда дополнительных мероприятий, связанных с наличием кашля, кровохарканье, одышки и других симптомов.
Кашель представляет собой сложнорефлекторный акт, в котором участвует ряд механизмов (повышение внутригрудного давления за счет напряжения дыхательной мускулатуры, изменения просвета голосовой щели т.д.) и который при заболеваниях органов дыхания обусловлен обычно раздражением рецепторов дыхательных путей и плевры. Кашель встречается при различных заболеваниях дыхательной системы – ларингитах, трахеитах, острых и хронических бронхитах, пневмониях и др. Он может быть связан также с застоем крови в малом кругу кровообращения (при пороках сердца), а иногда имеет центральное происхождение.
Кашель бывает сухим или влажным и выполняет часто защитную роль, способствуя удалению ссодержимого из бронхов (например, мокроты). Однако сухой, особенной мучительный кашель, утомляет больных и требует применения отхаркивающих (препараты термопсиса, и пекакуаны) и противокашлевых средств (либексин, глауцин и др.). В таких случаях больным целесообразно рекомендовать теплое щелочное тепло (горячее молоко с боржомом или с добавлением ½ чайной ложки соды), банки, горчичники).
Нередко кашель сопровождается выделением мокроты: слизистой, бесцветной, вязкой (например, при бронхиальной астме), слизисто-гнойной (при бронхопневмонии), гнойной (при прорыве абсцесса легкого в просвет бронха).
При наличии мокроты необходимо определять ее суточное количество, которое может колебаться от 10-15 мл (при хроническом бронхите) до 1 л и более (при бронхоэктатической болезни). Больной должен сплевывать мокроту в индивидуальную плевательницу, на дно которое наливают небольшое количество 0,5% р-ра хлорамина. Плевательницы ежедневно опорожняют, тщательно промывают, дезинфицируют. Суточное количество каждый день отмечают в температурном листе.
Очень важно добиться свободного отхождения мокроты, поскольку ее задержка (например, при бронхоэктатичской болезни, абсцессе легкого) усиливает интоксикацию организма. Поэтому больному помогают найти положение (так называемое дренажное, на том или ином боку, на спине), при котором мокрота отходит наиболее полно, т.е. осуществляется эффективный дренаж бронхиального дерева. Указанное положение больной должен принимать раз в день в течении 20-30 минут.
При наличии у больного мокроты возникает у необходимость ее повторных исследований – микроскопических, бактериологических и т.д. Наиболее достоверные результаты получаются в тех случаях когда мокроту получают при бронхоскопии. При этом в нее не попадает слюна, микроорганизмы полости рта. Однако часто больной сам сдает мокроту сплевывая ее в чистую стеклянную баночку. Поэтому перед сбором мокроты, таким образом больной должен обязательно почистить зубы и прополоскать рот. Мокроты в количестве 4-5 мл собирают утром, когда она наиболее богата микрофлорой.
Кроме общего исследования мокроты, существуют некоторые обязательные анализы, предусматривающие определенные особенности ее получения и доставке в лаборатория.
Так при взятие мокроты для исследования на микробактерии туберкулеза необходимо иметь ввиду, что они обнаруживаются только в том случае, если содержание в 1мл мокроты составляет не менее 100 тысяч. Поэтому при взятие мокроты на анализ ее накапливают в течении 1-3 сутки, сохраняя в прохладном месте.
Для выявления возбудителей воспалительных заболеваний дыхательной системы и их чувствительности к тем или иным антибактериальным средствам мокроту берут в спец. чашку Петри, заполненную питательной средой – кровянным агаром, сахарным бульоном и др.
При взятие мокроты на атипичные (опухолевые) клетки следует помнить, что эти клетки быстро разрушаются в связи с чем, собранную мокроту нужно сразу направлять в лабораторию. Для большей вероятности попадания опухолевых клеток в мокроту иногда применяют предварительные ингаляции, способствующие выхождению мокроты из наиболее глубоких отделов бронхиального дерева.
Кровохарканье представляет собой выделение мокроты с примесью крови, примешанной равномерно(например, «ржавая» мокрота при крупозной пневмонии, мокрота в виде «малинового желе» при раке легкого) или расположенной отдельными прожилками).Выделения через дыхательных пути значительного количества крови (с кашлевыми толчками, реже – непрерывной струей) носит название легочного кровотечения.
Кровохарканье и легочное кровотечение встречается чаще всего при злокачественных опухолях, гангрене, инфаркте легкого, туберкулезе, бронхоэктатической болезни, травмах и ранениях легкого, а также при митральных пороках сердца.
При наличии легочного кровотечения его иногда приходится дифференцировать с желудочно-кишечным кровотечением, проявляющимися рвотой с примесью крови. В таких случаях необходимо помнить, что легочное кровотечение характеризуется выделением пенистой, алой крови, имеющей щелочную реакцию и свертывающиеся, тогда как при желудочно-кишеном кровотечении (правда, не всегда) чаще выделяются сгустки темной крови, по типу «кофейной гущи» смешанные с кусочками пищи, с кислой реакцией.
Кровохарканье и особенно легочное кровотечение являются весьма серьезными симптомами, требующими срочного установления их причины – проведения рентгенологического исследования органов грудной клетки, с томографией, бронхоскопией, бронхографией, иногда – ангиографии.
Кровохарканье и легочное кровотечение, как правило не сопровождаются явлениями шока или коллапса. Угроза для жизни в таких случаях обычно бывает связанна с нарушением вентиляционной функции легких, в результате попадания крови в дыхательные пути. Больным назначают полный покой. Им следует придать полусидячее положение с наклоном в сторону пораженного легкого во избежание попадание крови в здоровое легкое. На эту же половину грудной клетки кладут пузырь со льдом. При интенсивном кашле, способствующим усилению кровотечения применяют противокашлевые средства. Для остановки кровотечения внутримышечно вводят викасол, внутривенно – хлористый кальций, эпсилон аминокапроновую кислоту. Иногда при срочной бронхоскопии удается тампонировать кровоточащий сосуд специальной кровоостанавливающей губкой. В ряде случаев встает вопрос о срочном хирургическом вмешательстве.
Одним из наиболее частых заболеваний дыхательной системы является одышка, характеризующаяся изменением частоты, глубины и ритма дыхания. Одышка может сопровождаться как резким учащением дыхания, так и его урежением, вплоть до его остановки. В зависимости от того, какая фаза дыхания оказывает затрудненной, различают инспираторную одышку (проявляется затруднением вдоха, например, при сужение трахеи и крупных бронхов), экспираторную одышку (характеризуются затруднением выдоха, в частности, при спазме мелких бронхов и скопление в их просвете вязкого секрета) и смешанную.
Одышка встречается при многих острых и хронических заболеваниях дыхательной системы. Причина ее возникновения в большинстве случаев возникает с изменением газового состава крови – повышением содержания углекислого газа и снижением содержания кислорода, сопровождающимся сдвигом pH крови в кислую сторону, последующим раздражением центральных и периферических хеморецепторов, возбуждение дыхательного центра и изменения частоты и глубины дыхания.
Одышка является ведущим проявлением дыхательной недостаточности – состояние, при котором система внешнего дыхания человека не может обеспечить нормальный газовый состав крови или когда этот состав поддерживается лишь благодаря чрезмерному напряжения всей системы внешнего дыхания. Дыхательная недостаточность может возникать остро (например, при закрытие дыхательных путей инородным телом) или протекать хронически, постепенно нарастая в течение длительного времени (например, при эмфиземе легких).
Внезапно возникающий приступ сильной одышки носит название удушья (астмы). Удушье, которое является следствием острого нарушения бронхиальной проходимости – спазма бронхов, отека их слизистой оболочки, накопления в просвете вязкой мокроты, называется приступом бронхиальной астмы. В тех случаях, когда обращение вследствие слабости левого желудочка принято говорить о сердечной астме, иногда переходящей в отек легких.
Уход за больными, страдающими одышкой, предусматривает постоянный контроль за частотой, ритмом и глубиной дыхания. Определения частоты дыхания (по движению грудной клетки или брюшной стенки) проводят незаметно для больного (в этот момент положением руки можно имитировать определенные частоты пульса). У здорового человека частота дыхания колеблется от 16 до 20 в 1 минуту, уменьшаясь во время сна и увеличиваясь при физической нагрузке. При различных заболеваниях бронхов и легких частота дыхания может достигать 30-40 и более в 1 минуту. Полученные результаты подсчета частоты дыхания ежедневно вносят в температурный лист. Соответствующие точки соединяют синим карандашом, образую графическую кривую частоты дыхания.
При появление одышки больному придают возвышенное (полусидячее) положение освобождая его от стесняющей одежды, обеспечивают приток свежего воздуха за счет регулярного проветривания. При выраженной степени дыхательной недостаточности проводят оксигенотерапию.
Под оксигенотерапией понимают применение кислорода в лечебных целях. При заболеваниях органов дыхания кислородную терапия применяют в случаю острой и хронической дыхательной недостаточности сопровождающейся цианозом (синюшность кожных покровов), учащением сердечных сокращений (тахикардия), снижением парциального давления кислорода в тканях, мене 70 мм рт.ст.
Выдыхание чистого кислорода может оказать токсического действие на организм человека проявляющееся в возникновение сухости во рту, чувство жжения за грудиной, болей в грудной клетке, судорог и т.д., поэтому для лечения используют обычно газовую смесь содержащую до 80% кислорода (чаще всего 40-60%). Современный устройства, позволяющие подавать больному не чистый кислород, а обогащенную кислородом смесь. Лишь при отравление окисью углерода (угарным газом) допускается применение карбогено содержащего 95% кислорода и 5% углекислого газа. В некоторых случаях при лечение дыхательной недостаточности используют ингаляции гелио-кислородные смеси состоящие из 60-70 гелей и 30-40% кислорода. При отеке легких, которые сопровождается пенистой жидкости из дыхательных путей, применяют смесь, содержащую 50% кислорода и 50% этилового спирта, в которой спирт играет роль пеногасителя.
Оксигенотерапия может осуществляться как при естественном дыхание так и при использование аппаратов искусственной вентиляции легких. В домашних условиях с целью оксигенотерапии применяют кислородные подушки. При этом больной вдыхает кислород через трубку или мундштук подушки, который он плотно обхватывает губами. С целью уменьшения потери кислорода в момент выдоха, его подача временно прекращается с помощью пережатия трубки пальцами или поворотом специального крана
В больничных учреждениях оксигенотерапию проводят с использованием баллонов со сжатым кислородом или системы централизованной подачи кислорода в палаты. Наиболее распространенным способом кислородотерапии является его ингаляция через носовые катетеры, которые вводят в носовые ходы на глубину примерно равную расстоянию от крыльев носа до мочки уха, реже используют носовые и ротовые маски, интубационные и трахеостомические трубки, кислородные тенты-палатки.
Ингаляции кислородной смеси проводят непрерывно или сеансами по 30-60 мин. несколько раз в день. При этом необходимо, чтобы подаваемый кислород был обязательно увлажнен. Увлажнение кислорода достигается его пропусканием через сосуд с водой, или применением специальных ингаляторов, образующих в газовой смеси взвесь мелких капель воды.
В настоящее время при многих заболеваниях внутренних органов в том числе и при дыхательной недостаточности сопровождающимися гипоксией, т.е. снижением содержания кислорода в тканях, применяется гипербарическая оксигенация, представляющая собой лечением кислородом под повышенным давлением в специальных барокамерах. Использование этого метода дает значительном увеличением диффузии кислорода в значительные среды организма.
При некоторых заболеваниях органов дыхания в патологический процесс вовлекаются листки плевры. Поражение и трение их друг о друга обуславливают появления более колющего характера, усиливающихся при глубоком дыхании и кашле, и уменьшающихся при положении пациента на больном боку. Ослаблению плевральных болей способствует применение банок, горчичников, согревающих компрессов.
При различных заболеваниях, ранениях, травмах между плевральными листками может скапливать достаточно большое количество воспалительного экссудата (экссудативный плеврит), застойные жидкости (гидроторакс), крови (гемотаракс), гноя (эмпиема плевра), воздуха (пневморатакс). Скопление жидкости в плевральной полости приводит к поджатия соответствующего легкого, что обычно затрудняет нормальное дыхание и способствует развитию –выраженной одышки. Прокол плевральной полости для удаления из нее жидкости с диагностической или лечебной целью называется плевральной пункцией. С ее помощь. Можно ввести в плевральную полость различные лекарственные вещества, а также наложить дренаж для постоянного отсасывания жидкости.
Плевральную пункцию проводят обычно под местной анестезией 0,5% р-ром новокаина в положение больного сидя. После обработки кожных покровов спиртом и йодом и уточнения уровня жидкости, пункцию делают как правило в VII или VII межреберьях по лопаточной или задним подмышечной линиям. Плевральную пункцию необходимо проводить по верхнему краю ребра, чтобы не повредить межреберные сосуды и нервы, проходящего вдоль нижнего края. Пункцию выполняют с помощью длинной толстой иглы, которую затем соединяют со шприцем посредством резиновой трубочки. После отсасывания, перед тем как отсоединить шприц, на резиновую трубочку накладывают зажим. Удаление жидкости производят медленно (в противном случае из-за быстрого смещения органов средостения может развиться коллапс). После окончания пункции иглу извлекают, место прокола смазывают раствором йода и закрывают стерильным марлевым тампоном.
Таким образом, правильный уход за больными с заболеваниями органов дыхания предполагает как хорошее знание общих вопросов ухода, так и овладение некоторыми специальными навыками.
refdb.ru
 » Заболевания детей
» Заболевания детей
Уход за детьми с заболеваниями органов дыхания
Заболевания органов дыхания у детей занимают первое место среди всех прочих болезней, встречающихся в детском возрасте. Чаще всего дети болеют острыми респираторными вирусными инфекциями, пневмониями, бронхитами, несколько реже аллергическими заболеваниями.
Для облегчения дыхания детям приподнимают головной конец кровати или под спину ребенка подкладывают подушку (свернутое одеяло). Детей грудного возраста берут на руки, чаще изменяют положение их в кровати. Необходимо тщательно ухаживать за кожей и слизистыми оболочками, а также ежедневно осуществлять уход за носовыми ходами, ушными раковинами, волосами и полостью рта.
У больных детей аппетит снижен. поэтому объем пищи уменьшают, а количество жидкости, наоборот, увеличивают.
При насморке перед кормлением производят туалет носа, очищая носовые ходы с помощью ватного жгутика, смоченного вазелиновым или другим маслом. При необходимости закапывают назначенное врачом лекарственное средство.
При кашле. который может быть как сухим, так и влажным с отделением мокроты, необходимо способствовать отхождению мокроты. Детям с сухим кашлем дают теплое молоко с бикарбонатом натрия (в стакан теплого молока на кончике ножа добавляют питьевую соду). Показаны также ингаляции настоя зверобоя (1 ст. л. травы настаивают 30 мин в стакане кипятка, затем процеживают и вдыхают при помощи ручного ингалятора), полоскание горла настоем эвкалипта. При наличии влажного кашля для лучшего отхаркивания дают настои из корня девясила, травы термопсиса, травы мать-и-мачехи или «Боржоми» с теплым молоком. Для уменьшения воспалительных изменений дыхательных путей используют горчичники, банки.
При одышке. затруднении дыхания с нарушением ритма и силы дыхательных движений ребенку придают в постели приподнятое положение. Под спину подкладывают подушки, освобождают от тяжелого одеяла и стесняющей одежды. По показаниям проводят оксигенацию с использованием увлажнителя, дозатора кислорода.
Уход за больными с заболеваниями органов дыхательной системы обычно включает в себя помимо особых также и ряд общих мероприятий, проводимых при многих других заболеваниях. Так, в случае крупозной пневмонии необходимо строго придерживаться всех требований и правил ухода за лихорадящими больными, включающими регулярное измерение температуры тела и ведение температурного листа, наблюдение за состоянием сердечнососудистой и центральной нервной систем, уход за полостью рта, подачу судна и мочеприемника, своевременную смену нательного и постельного белья и т. д. и т. п. При длительном пребывании больного в постели необходимо уделять особое внимание уходу за кожными покровами и профилактике пролежней. Вместе с тем предполагается выполнение целого ряда особенных мероприятий, связанных с наличием кашля, кровохарканья, одышки и других специфических симптомов.
Например, учитывая то, что сухой кашель особенно мучителен и утомляющ, он требует применения отхаркивающих (препараты термопсиса, ипекакуаны) или противокашлевых средств (либексин, глауацин и др.). В таких случаях больным целесообразно также рекомендовать теплое щелочное питье (горячее молоко с боржомом или с добавлением чайной ложки соды), банки и горчичники.
Нередко кашель сопровождается выделением мокроты. В этом случае необходимо, чтобы больной сплевывал мокроту в индивидуальную плевательницу, на дно которой предварительно наливают небольшое количество 0,5 % раствора хлорамина. Плевательницы ежедневно опорожняют, тщательно промывают и дезинфицируют. Суточное количество мокроты отмечается в температурном листе.
Очень важно добиться свободного отхождения мокроты, т. к. ее задержка усиливает интоксикацию организма, например при бронхоэктатической болезни или абсцессе легкого. Поэтому больному помогают найти положение, при котором мокрота отходит наиболее полно, т. е. осуществляется эффективный дренаж бронхиального дерева. Указанное положение больной должен принимать несколько раз в день в течение 20-30 мин.
Следующей важной особенностью ухода за легочным больным является необходимость различения легочного и желудочного кровотечения, а также своевременная помощь в случае его возникновения.
Далее необходимо сказать несколько слов об уходе за больными, страдающими одышкой.
Уход за ними предусматривает постоянный контроль частоты, ритма и глубины их дыхания.
При появлении одышки больному придают возвышенное полусидячее положение, освобождают от стесняющей одежды и обеспечивают приток свежего воздуха за счет регулярного проветривания. При выраженной и длительной дыхательной недостаточности проводят несколько раз в день оксигенотерапию - ингаляцию кислородной смеси, при этом необходимо, чтобы подаваемый кислород был обязательно увлажнен, иначе можно обжечь , пересушить слизистую оболочку дыхательных путей. Увлажнение кислорода достигается его пропусканием через сосуд с водой или применением специальных ингаляторов, образующих в газовой смеси взвесь мелких капель воды.
То, что предложено читателю в этой части, - далеко не все, о чем необходимо знать тем, кто хочет вылечиться или берется ухаживать за легочным больным. Однако, полагаю, на этом будет все-таки правильным закончить этот, хотя и нужный, но порядком надоевший даже мне самому раздел, посвященный традиционной терапии респираторных заболеваний и перейти к нетрадиционному рассмотрению причин и механизмов поражения органов дыхательной системы. Читать далее: Часть II Новый взгляд на старые проблемы
Органы дыхания грудного ребенка гораздо более, чем у взрослых, подвержены различным заболеваниям. Носовые полости детей еще не развиты, носовые ходы узкие, слизистая оболочка органов дыхания очень нежная, чувствительная. Поэтому респираторные воспалительные заболевания очень распространены среди детей в возрасте до 1 года. Насморк у детей является довольно болезненным, так как маленький ребенок еще не умеет дышать ртом. Набухшая во время насморка слизистая оболочка носа сильно затрудняет дыхание. Часто ребенок с насморком начинает беспокоиться во время кормления, отказываться от груди или бутылочки, потому что задыхается при сосании. Из-за этого малыш может терять в весе.
С возрастом у ребенка увеличивается длина и ширина носовых ходов благодаря росту и развитию лицевых костей и верхней челюсти.
Грудная клетка ребенка не так подвижна, как у взрослых, потому что дыхательная мускулатура пока недоразвита. По этой причине легкие ребенка при дыхании расширяются в сторону диафрагмы, так как она легко поддается. Такой тип дыхания называется диафрагмальным. Ребенок дышит таким образом до тех пор, пока не начинает ходить, после чего постепенно развивается грудобрюшный или грудной тип дыхания.
Воспалительные процессы в органах дыхания ребенка часто связаны с заболеваниями среднего уха. Вызвано это тем, что евстахиева труба, соединяющая носоглотку с полостью уха, у детей гораздо шире и короче, чем у взрослых, поэтому инфекции намного легче проникнуть из одного органа в другой.
Гортань ребенка воронкообразная, в то время как у взрослых она имеет форму цилиндра. Длина гортани у маленьких детей больше, чем у взрослых, просвет ее уже, слизистая очень чувствительная, и в ней имеется значительное количество кровеносных сосудов. Голосовая щель, которая находится между голосовыми связками, узкая и короткая, из-за чего у детей при воспалительных заболеваниях органов дыхания очень часто возникает стеноз – сужение голосовой щели.
Стеноз приводит к тому, что дыхание ребенка затрудняется, он начинает чувствовать удушье. Симптомами сужения голосовой щели являются хриплое или с присвистом дыхание, сиплый голос, кашель, напоминающий лай собаки. Иногда ребенок, испытывая трудности с дыханием, начинает раздувать ноздри, у него втягиваются межреберные промежутки и подложечная область. В случае появления признаков стеноза необходимо немедленно показать малыша врачу.
Трахея и бронхи маленького ребенка, как и гортань, имеют просвет более узкий, чем у взрослого человека, и нежную слизистую оболочку, которая набухает при воспалительных заболеваниях, затрудняя дыхание.
Легкие ребенка развиваются на протяжении довольно длительного времени. В раннем возрасте ткань легких еще слабо развита, кровенаполнение ее больше, а воздушность меньше. В первые три месяца жизни ребенка процесс развития легких происходит с наибольшей интенсивностью: прослойки соединительной ткани заменяются эластичной тканью, увеличивается количество альвеол, благодаря чему возрастает емкость легких.
Любая мать по плачу своего ребенка может определить его причину – болезнь, голод или дискомфорт. Если вы чувствуете что-то неладное – доверяйте своей интуиции.
В отличие от взрослого человека маленький ребенок дышит неглубоко, поверхностно. Дыхание у детей учащенное: 50–60 вдохов в минуту. Причиной этого является диафрагмальный тип дыхания, при котором в нем не участвуют реберная мускулатура и мышцы живота.
Часто у грудных детей дыхание бывает нерегулярным, сопровождается посторонними звуками или, наоборот, его совершенно не слышно. Не следует беспокоиться, если вы слышите, как ваш ребенок похрапывает, или дыхание совершенно беззвучно – это нормальные явления, связанные с особенностями процесса дыхания у новорожденных. Многие маленькие дети не могут управлять мягким нёбом, поэтому звуки могут появляться не только во время сна, но и во время бодрствования.
Причиной появления храпа у некоторых детей могут быть надгортанники, которые при вдохе вибрируют и издают звук. При этом может возникнуть впечатление, что ребенку трудно дышать и он испытывает неприятные ощущения при дыхании.
Однако это впечатление обманчиво, ребенок чувствует себя вполне нормально. Очень сильный храп появляется, когда ребенок лежит на спине, в другом положении звук становится слабее или совсем исчезает. Несмотря на то что в большинстве случаев храп не является признаком какого-либо заболевания и со временем проходит, ребенка необходимо показать врачу, который точно определит, есть ли патология. Если же вы видите, что при храпе ребенку трудно дышать, особенно если затруднение проявилось неожиданно, нужно немедленно вызвать врача, так как это может быть признаком начинающегося заболевания. Паника, которую многие матери испытывают при малейшем странном звуке, издаваемом ребенком, часто не имеет под собой никакой основы. Храп не причиняет ребенку ни боли, ни дискомфорта, с возрастом он обычно исчезает безо всякого лечения.
Чиханье ребенка не всегда является симптомом простуды или другой инфекции. Часто чиханье может быть вызвано пылью, попавшей в нос, а также повышенной чувствительностью слизистой оболочки. Набухая, слизистая оболочка способствует образованию слизи, от которой ребенок избавляется, чихая.
Некоторые малыши при плаче испытывают трудности с дыханием и даже могут посинеть. Не следует впадать в панику по этому поводу, однако нужно все же проконсультироваться с врачом, так как приступы плача могут быть не только следствием капризов ребенка. Лечить малыша от истерических припадков не требуется, следует просто выработать правильную линию поведения, не давая лишних поводов для них, но и не балуя ребенка без меры, стараясь предотвратить плач.
Источники: http://www.e-reading.mobi/chapter.php/94348/120/Dzhambekova, _Shilov_-_Spravochnik_po_uhodu_za_bolnymi.html, http://www.rusmedserver.ru/med/narodn/legkie/18.html, http://www.telenir.net/zdorove/vash_malysh_uhod_za_rebenkom_ot_rozhdenija_do_goda/p10.php
Комментариев пока нет!zdorovijrebenok.ru