Реферат на тему:
Крапивная лихорадка, Крапивная сыпь, Уртикария, Крапивница (лат. urticaria) кожное заболевание преимущественно аллергического происхождения, характеризующееся быстрым появлением сильно зудящих, плоско приподнятых бледнорозовых волдырей (лат. urtica), сходных по виду с волдырями от ожога крапивой.
Крапивница может быть самостоятельной (обычно аллергической) реакцией на какой-либо раздражитель, либо является одним из проявлений какого-либо заболевания.[1]
Различают острую и хроническую формы крапивницы. Острая форма крапивницы продолжается несколько дней или одну-две недели. Хроническая форма протекает с рецидивами многие месяцы или даже годы, при этом могут чередоваться почти ежедневные высыпания и различные по длительности светлые промежутки.[1]
Выделяют так называемую «искусственную крапивницу» (синонимы: аутографизм, уртикарный дермографизм). Под этим подразумевают появление отёчной волдыреобразной полосы на коже после того, как по ней провели, например, ногтем. У лиц, страдающих обычной крапивницей, часто можно вызвать подобные явления.[1]
Некоторые авторы описывают атипичную форму крапивницы, хроническую стойкую папулёзную крапивницу. Включение этого редко встречающегося дерматоза в понятие «крапивница» оспаривается как малообоснованное.[1]
Кроме того, есть редкое заболевание «мастоцитоз», некоторые формы которого иногда называют «пигментной крапивницей». Пигментная крапивница ничего общего с собственно крапивницей не имеет.[1]
Лечение крапивницы состоит в отыскании аллергена и его устранении. Обычно это легко сделать в отношении острой крапивницы. При хроническом течении крапивницы требуется более тщательное обследование, включающее в себя подробную историю заболевания, анализа крови, мочи и кала, а также в некоторых случаях рентгенологическое исследование. При крапивнице помогают антигистаминные препараты - это главное лечение, холодные компрессы и успокаивающие зуд лосьоны. В тяжелых случаях иногда приходится прибегать к кортикостероидам. Если отек распространяется на большие участки тела и захватывает слизистые оболочки тела, создавая угрозу жизни, то приходится использовать экстренные меры - введение больших доз активных стероидов и адреналина (эпинефрина)
По клинико-патогенетическим вариантам
| Без сопутствующих заболеваний органов пищеварения | В связи с перенесенными ранее гепатотоксическимивоздействиями (инфекции: гепатит А, В, брюшной тиф,дизентерия и др.) |
| С сопутствующими заболеваниями органов пищеварения | В связи с увеличенной чувствительностью кненаркотическим анальгетикам (производные пиразолона,нестероидные противовоспалительные препараты) |
По типу течения
| Продолжается от нескольких часовдо нескольких суток | Продолжается недели и месяцы |
Крапивница - это очень распространенное заболевание. Примерно каждый третий человек перенес крапивницу в течении жизни хотя бы один раз. Наиболее часто заболевание встречается у женщин в возрасте 20-60 лет, что может быть связано с особенностями их нейроэндокринной системы.
Ведущим механизмом развития крапивницы является реагиновый механизм повреждения. В качестве аллергена чаще выступают лекарственные препараты (антибиотики, рентгено-контрастные вещества и др.), сыворотки, гамма-глобулины, бактериальные полисахариды, пищевые продукты, инсектные аллергены. Второй тип механизмов повреждения может включаться при переливании крови. Иммуннокомплексный механизм может включаться при введении ряда лекарственных препаратов, антитоксических сывороток и гамма-глобулина.Псевдоаллергическая крапивница является следствием воздействия либераторов гистамина, активаторов комплимента или калликреин-кининовой системы (антибиотики, рентгеноконтрастные вещества, сыворотки, физические факторы, пищевые продукты, содержащие ксенобиотики).
Общим патогенетическим звеном для всех клинических разновидностей крапивницы является повышенная проницаемость сосудов микроциркуляторного русла и острое развитие отека вокруг этих сосудов. В механизме возникновения волдырей основное значение принадлежит физиологически активным веществам (гистамин, серотонин, брадикинин, интерлейкины, простагландины, ацетилхолин).
2. Самура Б.А., Черных В.Ф., Лепахин В.К. и др.; под ред. Самуры Б.А. Фармакотерапия с фармакокинетикой: Учебное пособие для студентов высш. учеб. заведений . – Харьков: Изд-во НФаУ: Золотые страницы, 2006. – 472 с.3. Самура Б.А., Малая Л.Т., Черных В.Ф. и др.; под ред. Самуры Б.А. Лекции по фармакотерапии - Харьков: Изд-во НФаУ: Золотые страницы, 2004. – 544 с.
wreferat.baza-referat.ru
Лечение псориаза, экземы, атопического дерматита, розацеа и других заболеваний кожи. Тел. для связи: +7 (904) 602-31-33.
Канд. мед. наук, врач дерматовенеролог
«Qui bene dignoscit bene, curat – кто хорошо диагностирует, тот хорошо лечит» |
Медицинский афоризм |
Этиология и патогенез заболевания очень разнообразны. Патогенетически выделяют две основные формы крапивницы – аллергическую и псевдоаллергическую. Такое разделение обусловлено тем, что общим патогенетическим звеном обеих форм крапивницы является повышение проницаемости микроциркуляторного русла и развитие отека окружающей соединительной ткани, которые вызываются воздействием на эндотелиоциты сосудов физиологически активных веществ, содержащихся в базофильных лейкоцитах, тучных клетках, тромбоцитах, плазме крови (гистамин, серотонин, лейкотриены, простагландины, комплемент, кинины). Дегрануляция клеток, высводождение и активация этих веществ осуществляется вследствие как аллергических, так и неаллергических механизмов.
Аллергические механизмы патохимических стадий в развитии крапивницы проявляются, в первую очередь, в реакциях реагинового типа (I тип аллергических реакций по классификации Гелла-Кумбса), при которых дегрануляция базофилов и мастоцитов возникает вследствие взаимодействия аллергена с IgЕ и IgG4-антителами, фиксированными на поверхности этих клеток.
К другой аллергической причине развития крапивницы относятся реакции III типа (повреждения иммунными комплексами), при которых С3а, С4а и С5а–фрагменты комплемента играют роль анафилотоксинов, стимулируя высвобождение гистамина из тучных клеток, базофилов и тромбоцитов. Кроме того, активируя калликреин-кининовую систему, они инициируют образование кининов, также вызывающих расширение сосудов и повышение их проницаемости. К аллергенам, провоцирующим аллергическую крапивницу, относятся антибиотики, антитоксические сыворотки, гамма-глобулин, некоторые пищевые продукты.
Наследственный отек Квинке связан с наследственным дефектом активности ингибитора С1-эстеразы, фермента, инактивирующего С1-фрагмент комплемента, а также активированный фактор Хагемана, калликреин и плазмин, что, в свою очередь приводит к избыточной продукции кининов.
Псевдоаллергические механизмы в патогенезе крапивницы проявляются вследствие того, что различные химические вещества могут быть как либераторами гистамина из мастоцитов и базофилов, так и активаторами комплемента и калликреин-кининовой системы. К таким веществам относятся антибиотики, рентгеноконтрастные вещества, гамма-глобулин, сыворотки, опиаты, салицилаты, производные пирозолона, нестероидные противовоспалительные препараты, гельминты, пищевые продукты, особенно содержащие ксенобиотики. Кроме того, возможен и нейрогенный путь происхождения заболевания, при котором из кожных нервов выделяется субстанция Р, содержащая серотонин, брадикинин, лейкотриены, простагландины и другие вещества, участвующие в механизмах формирования волдыря.
Аллергическая крапивница может быть острой, и протекать в виде приступов длительностью от нескольких часов до нескольких дней, и может быть хронической, характеризующейся приступообразными (один или несколько раз в сутки) высыпаниями, продолжающимися месяцы и годы.
Наиболее частыми причинами острой аллергической крапивницы являются лекарственные препараты (пенициллины, цефалоспорины, сульфаниламиды, салицилаты, изониазид, гризеофульвин, инсулин, анальгетики, барбитураты, витамины В1 и В2, плазма крови, Rh-фактор, антитоксины, вакцины, циклоферон) (рис. 1–5) и пищевые продукты (молоко, яйца, пшеница, рыба, ракообразные, моллюски, мясо, сыр, земляника, черешни, цитрусовые, орехи, помидоры).
 |
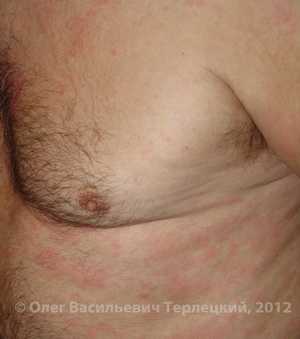
| Рис. 1. Острая крапивница, реакция на пенициллин. |
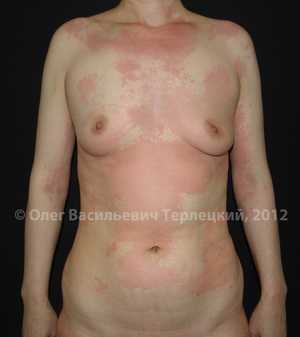
| Рис. 2. Острая крапивница, реакция на пенициллин. | Рис. 3. Острая крапивница, реакция на интерферон. |
 |
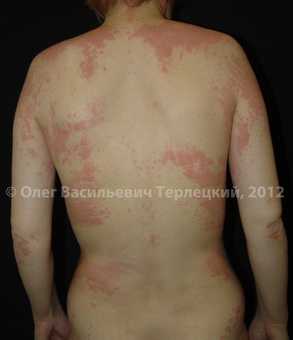 |
| Рис. 4. Острая распространенная крапивница. | Рис. 4.1. Острая распространенная крапивница. |
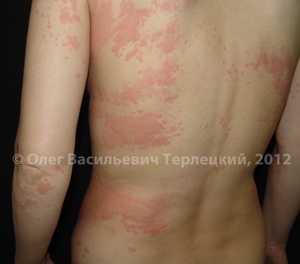 |
| Рис. 4.2. Острая распространенная крапивница. |
Причиной хронической аллергической крапивницы чаще выступают эндогенные аутоаллергены, возникающие вследствие желудочно-кишечных заболеваний (хронические гастриты, энтериты и колиты, хронический аппендицит, лямблиоз, дисбактериоз), очагов хронической инфекции (тонзиллиты, синуситы, зубные гранулемы, простатиты) и эндокринных расстройств (менопауза, климакс, сахарный диабет), которые в 20–30 % случаях инициируют и псевдоаллергические механизмы формирования клинической картины.
Особую форму представляет глубокая крапивница (urticaria profunda) или отек Квинке (oedema Quince, ангионевротический отек, гигантская крапивница), характеризующийся острым внезапным появлением выраженного ограниченного отека дермы и подкожной клетчатки. Очаги поражения чаще локализуются в области лица (губы, веки, щеки) и половых органов (мошонка, малые и большие половые губы), но иногда могут принимать и универсальный характер. Участок поражения имеет плотноэластическую консистенцию и резко выступает над поверхностью кожи. Окраска его варьирует от светло-розовой до фарфорово-белой, но может быть и цвета здоровой кожи. Отек Квинке сопровождается чувством жжения или зуда, иногда он сопровождается обычной крапивницей и эозинофилией. Иногда отек Квинке и крапивница сопровождаются дыхательной недостаточностью, артериальной гипотонией, анафилактическим шоком.
Выделяют лекарственный отек Квинке, периодический отек Квинке с эозинофилией и наследственный отек Квинке.
Лекарственный отек Квинке вызывают некоторые препараты (пенициллины, цефалоспорины, сульфаниламиды, аспирин и др.), которые запускают несколько механизмов развития аллергических реакций: 1) немедленного типа (опосредованы IgЕ) и 2) иммунокомплексных аллергических реакций (активация комплемента с образованием анафилатоксинов, вызывающих дегрануляцию тучных клеток). Клиническая картина может соответствовать ранее описанной, но помимо этого может развиться отек верхних дыхательных путей вплоть до обструкции, что сопровождается одышкой или удушьем. При несвоевременном оказании неотложной медицинской помощи больному, прогноз неблагоприятный.
Периодический отек Квинке с эозинофилией. Для него характерны тяжелый отек Квинке, котрый охватывает лицо, шею, конечности, туловище и лишь иногда сопровождается крапивницей и зудом, лихорадка и значительное увеличение веса (на 10–18%) из-за задержки воды. Заболевание длится 7–10 суток. Внутренние органы не поражены. Лабораторное исследование выявляет высокий лейкоцитоз (от 20 000 до 70 000 мкл-1) и эозинофилию (60–80% эозинофилов). Чем тяжелее протекает заболевание, тем сильнее изменения лабораторных показателей. Семейный анамнез не отягощен. Заболевание редкое. Прогноз благоприятный.
Наследственный отек Квинке относится к тяжелым заболеваниям, с аутосомно-доминантным типом наследования и может начаться после физической травмы или эмоционального потрясения. У некоторых больных его приступы начинаются с детства и регулярно повторяются через определенные промежутки времени. Проявляется отеком лица и конечностей, отеком гортани и острой болью в животе из-за отека слизистой кишечника. Крапивницы обычно нет, но бывают высыпания, напоминающие ревматическую кольцевидную эритему. Возможны угрожающие жизни состояния.
Псевдоаллергическая крапивница проявляется в нескольких клинических формах.
Контактная крапивница развивается вследствие внешнего контакта с кожей экзогенных факторов, провоцирующих появление волдырей. В этом случае очаг поражения ограничен областью воздействия раздражителя. В отдельных случаях эта форма крапивницы может развиваться и под воздействием аллергических механизмов. К ее причинным факторам относятся гистамин, укусы насекомых (рис. 9–11), крапива, медузы и другие агенты.
| Рис. 9. Волдырь от укуса комара. | Рис. 10. Волдырь от укуса осы. |
 |
| Рис. 11. Дерматит от укусов насекомых. |
Физическая крапивница характеризуется развитием волдырной реакции в ответ на физическое воздействие. Искусственная крапивница (urticaria factitia) проявляется развитием уртикарных элементов линейной формы в ответ на проведение по коже тупой палочкой (рис. 7, 8). В отличие от возвышенного дермографизма искусственная крапивница сопровождается ощущением зуда. Механическая крапивница возникает на месте одиночного удара, растяжения или сдавления кожи чаще через 1–4 часа после травмы. Холодовая крапивница развивается в холодное время года в ответ на низкую температуру и проявляется волдырными высыпаниями в области открытых участков тела (лицо, шея, кисти). Тепловая крапивница – редкая форма заболевания, характеризующаяся уртикарной сыпью, появляющейся на месте локального воздействия тепла.
| Рис. 7. Уртикарный дермографизм, у больной острой экземой. | Рис. 8. Уртикарный дермографизм, у больной острой экземой. |
Холинэргическая крапивница проявляется мелкими сильно зудящими волдырями (до нескольких миллиметров в диаметре), появление которых сопровождается некоторым повышением общей температуры тела. Заболевание провоцируется психоневрологическими стрессами, эмоциональными перегрузками (рис. 5). В патогенезе ключевую роль играет накопление ацетилхолина, инициирующего либерализацию гистамина. К редко встречающимся формам холинэргической крапивницы относятся потовая и аквагенная крапивницы, возникающие в результате прямого воздействия на кожу пота или воды.
| Рис. 5. Холинергическая крапивница. |
Лекарственная неаллергическая крапивница характеризуется появлением волдырной реакции в ответ на введение в организм лекарственных препаратов, вызывающих развитие клинической картины под воздействием псевдоаллергических механизмов. Такими препаратами чаще всего выступают аспирин, пенициллин (рис. 1, 2), морфин, атропин, папаверин, тиопентал, альбумин, декстран, рентгеноконтрастные вещества. Клинически острая форма этой крапивницы может проявляться, наряду с уртикарными высыпаниями, генерализованными эритемами и симптомами анафилаксии (конъюнктивит, ринит, ларингеальный отек, бронхоспазм). Эритемы и волдыри сопровождаются выраженным зудом и локализуются преимущественно в области волосистой части головы, лица, верхней части туловища. В тяжелых случаях могут развиться тахикардия и снижение артериального давления, приводящие к анафилактическому шоку.
Диагностика крапивницы основывается на данных анамнеза (непереносимость лекарственных препаратов и пищевых продуктов) и характерной клинической картине. В отдельных случаях прибегают к аллергологическим кожным пробам с различными аллергенами.
Дифференциальный диагноз проводится с уртикарным васкулитом (рис. 6), мастоцитозом (рис. 12, 13), чесоткой, герпетиформным дерматитом, опоясывающим герпесом.
| Рис. 6. Уртикарный васкулит. |
| Рис. 12. Мастоцитоз, симптом Унны положительный. | Рис. 13. Мастоцитз, симптом Унны положительный. |
Профилактика. Попытки устранить провоцирующий фактор – химическое вещество или лекарственное средство (аспирин, пищевые добавки) – редко увенчиваются успехом, особенно при хронической крапивнице. Устранить провоцирующий физический фактор бывает проще. Сенсибилизированным больным рекомендуют всегда иметь при себе список препаратов, вызывающих аллергическую реакцию (карточка в бумажнике или опознавательный браслет).
Лечение всех форм крапивницы включает в себя как проведение мероприятий по прекращению дальнейшего поступления в организм и выведению из него провоцирующих агентов, так и назначение симптоматической терапии, блокирующей образование свежих волдырей.
Общая терапия острой крапивницы заключается в промывании желудка и приеме солевого слабительного (если провоцирующий фактор поступает в организм перорально). Внутривенно назначаются ежедневные инъекции тиосульфата натрия. На весь период лечения используется десенсибилизирующая диета с ограничением приема углеводов, применяются инъекции 10 % глюконата кальция и назначаются антигистаминные препараты - блокаторы Н1-рецепторов к гистамину.
В тяжелых случаях, сопровождающихся признаками анафилаксии, используются глюкокортикостероиды (однократно внутривенно вводится 1 г преднизолона и назначается его пероральный прием по 40–80 мг в сутки). При падении артериального давления и развитии анафилактического шока используются внутривенные инъекции адреналина (1:1000) в количестве 0,1 мл. Для снятия бронхоспазма применяются внутривенные инъекции теофиллина.
Терапия хронической крапивницы включает в себя лечение выявленных желудочно-кишечных и эндокринных заболеваний, санацию очагов хронической инфекции, назначение иммунокорригирующих (интерферон, тималин, пирогенал, аутогемотерапия), десенсибилизирующих (препараты кальция, антигистаминные препараты, включая блокаторы Н2- рецепторов - циметидин) средств, а также препаратов, стабилизирующих мастоциты (кетотифен). При холинэргической крапивнице применяются парасимпатолитики (гидроксизин). Лечение наследственного отека Квинке проводят даназолом. В момент обострения вводят свежезамороженную плазму (400–2000 мл), содержащую высокую концентрацию ингибитора С1-эстеразы.
Физиотерапия. При хронической крапивнице используют индуктотермию надпочечников.
Наружная терапия не проводится.
 |
 |
 |
Литература
1. Терлецкий О. В. Псориаз. Дифференциальная диагностика «псориазоподобных» редких дерматозов. Терапия. – СПб. : ДЕАН, 2007. – 512 с.
2. Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета, рецепты блюд. –СПб.: ДЕАН, 2010. – 384 с.
terletsky.ru
Паспортнаячасть.
МолодцоваЕлена Валерьевна.
Возраст 17лет. (год рождения1983)
Образованиесреднее, студентка I курсаСПбГУ.
Дата поступленияв клинику:12.03.2001г., в плановомпорядке, понаправлениюполиклиники№ 5.
ANAMNESIS.
Основныежалобы припоступлении: больная жалуетсяна периодическивозникающеепокраснениекожи (конечностей, спины, груди, живота), кожныйзуд, жжениекожи, появлениеволдырей разногоразмера.
Anamnesis morbi.
С 3 – хлет после прививкиАКДС возниклипроявлениянейродермита(кривые ногти, трескалисьгубы), послеобращения кврачу быларекомендованнадиета, котораясоблюдаласьбольной до 12лет. Считаетсебя больнойс 12 лет, когдавпервые появилсякожный зуд, жжение кожи, яркая гиперемиялица с мелкимии редкими волдырями, приподнимающимисянад поверхностьюкожи(исчезают бесследно втечении нескольких дней), гиперемияживота, верхнихи нижних конечностей.Такие симптомызаболеванияповторялисьодин – два разав год, до 16,5 лет.После обращенияв гомеопатическуюклинику былрекомендованприем «горошин»(каких не помнит).На фоне приёмапрепарата, жалобы в течение4,5 лет появлялисьредко (один разв год), были слабовыражены. Больнаяотметила, чтопол года назадпосле самостоятельнойотмены гомеопатическогопрепарата“приступы”стали возникатьчаще (один –два раза в месяц), зуд и жжениекожи сталиболее сильными, волдыри сталипоявлятьсяболее крупныеи частые. Больнаяначала самостоятельноприниматьантигистаминныепрепараты(супрастин втечение двухнедель по 1 таб.в день), без эффекта; затем принималатавегил и фонкаролв течение месяца, но улучшенийне наблюдалось.Госпитализированав клиникугоспитальнойтерапии СПбГМУим. акад. И.П.Павлова дляобследованияи подбора терапии.
Anamnesis vitae.
Родиласьв 1983 г. в городеЛенинграде, единственным ребенком всемье. В умственноми физическомразвитии отсверстниковне отставала, в детстве жилас родителями, бабушкой идедушкой, в 3 –х комнатнойквартире. Вшколу пошлас 7 лет, училасьхорошо. С 12 летживет вместес матерью иотчимом в 2 – хкомнатнойквартире. Домашниеживотные –кошка и собака.После окончанияшколы поступилав СпбГУ набиологическийфакультет.
Заболеванияродителей: мать страдаетхроническимбронхитом, отец– заболеваниемглаз (диагнозне знает).
Пренесённыезаболевания.
В детстве: краснуха, ветрянная оспа, эпидемическийпаратит, грипп, ОРВИ (2 – 3 разав год).
Взрослого: кандидозвлагалища(лечение в ТКВДсо слов).
Хроническиеинтоксикации.
Куритв течение последнегополугода по5 сигарет в день.Алкоголь употребляетредко (Кагор1 – 2 раза в месяц.)Профессиональныхвредностейнет.
Аллергологическийанамнез.
У больнойвозникаеталлергическаяреакция в видезуда, ренитана пенициллин.Бытовую, пищевую, эпидермальную, инфекционную, инсектную сенсибилизациюбольная отрицает.
Эпидемиологическийанамнез.
Инфекционныйгепатит, брюшнойи сыпной тифы, кишечные инфекции, дифтерию, скарлатинуотрицает. Туберкулез, сифилис, ивенерическиезаболеванияотрицает.Внутримышечных, внутривенных, подкожныхинъекций небыло за последние6 месяцев. Запределы Ленинградскойобласти последние6 месяцев невыезжала. Осмотруролога, стоматологаотрицает. Дисфункциякишечника09.03.2001 (кашицеобразныйстул 2 раза), осмотргинеколога05.03.2001 г. Контактас инфекционнымибольными небыло.
Гинекологическийанамнез.
Менструациис 14 лет, регулярные.После началаполовой жизнив 16 лет сталивозникать«задержки»до 2 – 4 недель.Замужем, детейнет, родов иабортов небыло.Страховойанамнез.
Больничныхлистов по данному заболеваниюв анамнезенет.За последнийгод два больничныхлистапо поводу ОРВИобщей продолжительностью18 дней. Настоящийбольничныйлист с 12.03.2001 г.
Опрос посистемам иорганам.
ЦНС.
Слабости, недомогания, головных болейнет. Периодическивозникаетснижениеработоспособности, головокружение.Сон хорошийпо 10 – 12 часов всутки, бессонницыне возникает.Слух и зрениев норме. Судорогив икроножныхмышцах возникают редко(1-2 разав месяц), с чем-либоих больная несвязывает.Сердечно-сосудистаясистема:
Болей вобласти сердцав покое не возникает, боли появляютсятолько придлительнойфизическойнагрузке, проходятсамостоятельночерез 15-30 минут.Учащенногосердцебиения, одышки не возникает, перебоев вработе сердца(ощутимыхбольной) нет.Подъемов давленияне наблюдалось.
Дыхательнаясистема
Болей придыхании в груднойклетке не возникает.Дыхание свободное, одышки не возникает.Кашля и хриповнет. Кровохарканьяне бывает.
Системаорганов пищеварения.
Аппетиту больной хороший, любит мясо, овощи, фрукты.Болей в эпигастральнойобласти невозникает.Диспептическиеявления в видеизжоги, связанныес приемом впищу чеснока, купируютсяприемом соды.Тошноты и рвотыне бывает.
Мочевыделительнаясистема.
Мочеиспусканиебезболезненное5-6 раз в день.Дневой диурезпревосходитночной. Мочаярко – желтая, прозрачная.Возникновениеболей впояснице, отеки лица невыявлены.
Опорно-двигательнаясистема.
Движенияво всех суставахполны и сохранны в полном объеме.Деформацийв суставах невыявлено. Болейв суставах невозникает.
STATUS PRESENTS
Cостояниебольной удовлетворительное, положениев постели активное, сознаниеясное. Навнешний видвозраст больнойсоответствуетпаспортному.Телосложениеправильное, нормостеническое.Рост 166см, вес56кг.
Видимыеслизистые, склеры, кожныепокровы бледно– розовые, чистые, влажнось сохранена.Сыпь и расчесыотсутствуют.Кожа эластичная.Волосистыепокровы безособенностей.Состояниеногтей безпатологии.Подкожно –жировая клетчаткавыражена умеренно( толщина жировойскладки надпупком 2 см). Отекине определяются, периферическиелимфатическиеузлы не пальпируются.
Мышечнаясистема развитаобычно, в тонусе.Атрофий иболезненностейнет. Костнаясистема безособенностей.При ощупываниипозвоночника, костей конечностейболезненности, деформацийне наблюдается.Суставы неизменены, ограниченияподвижностинет. Припухлостьи краснотаотсутствуют.Щитовиднаяжелеза непальпируется.Зрачки симметричные, реакция на светбыстрая, живая, содружественная.Ригидностьзатылочныхмышц не определяется.Симптом Кернигаотрицательный, дермографизмкрасный, стойкий.
Сердечно-сосудистаясистема
Пульссимметричный, ритмичный, 68уд/мин., удовлетворительногонаполненияи напряжения.Сосудистаястенка внепульсовой волныне пальпируется, мягкая. Пульсациясосудов стопсохранена.Патологическихпериферическихпульсаций, сердечногогорба, сердечноготолчка не обнаружено.Видимый верхушечныйтолчок отсутствует, верхушечныйтолчок приходитсяна ребро. Эпигастральнаяи ретростернальнаяпульсацияотсутствуют.
Границы относительнойсердечнойтупости
Справа Слева 1мр.L.sternalis dextra 2мрL.sternalis sinistra 2мрL.sternalis dextra 2мрL.sternalis sinistra +0,5см.кнаружи 3мрL. Sternalis dextra+0,5см. кнаружи 3мр.L.parasternalis sinistra 4мр. 1см. кнаружи от L. Sternalis dextra 4мр. 1см. кнаружи от L.parasternalis sinistra 5мр.относительная пече ночная тупость 1см. кнутри отL.medioclavicularis sinistraРазмерыи конфигурация относительной сердечной тупости неизменены.
Границыабсолютнойсердечной тупости.
Правая-L.sternalissinistra.
Верхняя-нижнийкрай IV ребра.
Левая-L.parasternalissinistra.
В пределахнормы. Тонысердца ясные, громкие. Акцентови шумов нет.
АД 120/80мм. Рт. Ст.
Дыхательнаясистема
ЧД18 в 1 мин. Груднаяклетка правильнойформы, симметричная.В акте дыханиявспомогательныемышцы не участвуют.Симптомы Штенбергаи Потенжераотрицательныес обеих сторон.Голосовоедрожание неизменено.Перкуссиялегких: присравнительнойперкуссиилегких над всейповерхностьюлегочных полей определяетсяясный легочныйзвук. Дыханиежесткое, побочныхдыхательныхшумов нет.
Перкуссиялегких: присравнительнойперкуссиилегких над всейповерхностьюлегочных полей определяется ясный легочныйзвук
линия справа слева l.parasternalis 5 ребро - l.medioclavicularis 6 ребро - l.parasternalis 5 ребро - l.medioclavicularis 6 ребро - l.axillaris anterior 7 ребро 7 ребро l.axillaris media 8 ребро 9 реброl.axillaris posterior
9 ребро 9 ребро l. scapulars 10 межреберье 10 межреберье l.paravertebralisна уровне остистого отростка
11 грудного позвонка
на уровне остистого отростка
11 грудного позвонка
Высота стоянияверхушек легких:
слева справа спереди 5 см 5 см сзади
на уровне остистого отростка 7 шейного позвонка
на уровне остистого отростка 7 шейного позвонка
Поля Кренига: справаи слева по 8 см.
Подвижностьлегочных краев
справа 7 см
слева 7 см
Границылегких, высотастояния верхушек, поля Кренигав пределахнормы.
Аускультациялегких: дыханиевезикулярноенад всей поверхностьюлёгких, шуматрения плевры нет.
Системаорганов пищеварения
Осмотрротовой полости: губы сухие, красная каймагуб яркая, сухаяпереход в слизистуючасть губывыражен, языквлажный, необложен. Деснырозовые, некровоточат, без воспалительныхявлений. Миндалины за небные дужкине выступают, чистые. Слизистаяглотки влажная, розовая, чистая.
Осмотрживота: животсимметричныйс обеих сторон, брюшная стенкав акте дыханияне участвует.При поверхностнойпальпациибрюшная стенкамягкая, безболезненная, ненапряженная.
При глубокойпальпации влевой подвздошнойобласти определяетсябезболезненная, ровная, эластическойконсистенциисигмовиднаякишка. Слепаяи поперечно-ободочнаякишка не пальпируются.При ориентировочнойперкуссиисвободный гази жидкость вбрюшной полостине определяются.Симптом висцпроптозаотицительный.Аускультация: перистальтикакишечникаобычная.
Желудок: границы неопределяются, отмечаетсяшум плеска, видимой перистальтикине отмечается.Кишечник: ощупываниепо ходу ободочнойкишки безболезненно, шум плеска неопределяется.Симптомовраздражения брюшины нет.
Печеньи желчный пузырь.Верхняя границаотносительнойпеченочнойтупости в межреберье.Нижний крайпечени из подреберной дугине выступает.Симптомы Мюсси, Мерфи, Ортнераотрицательный.Френикус симптомотрицательный.Селезенка непальпируется.Перкуторныеграницы селезенки: верхняя в 9 инижняя в 11 межреберьепо среднейподмышечнойлинии. Стулоформленный, запоров и поносовнет.
Мочевыделительная система.Почкине пальпируются.Мочеточниковыеточки и поколачиваниепо поясничнойобласти с обеихсторон безболезненны.
Системакрови.
При надавливаниии покалачиваниинад плоскими костями болезненностьне определяется.
Эндокринная система
Щитовидная железа непальпируется
Лимфатическая система
Лимфатицеские узлы всех групп не пальпируются
Представлениео больном
Больная молодого возраста 17лет(1983года рождерия) с вредными привычками(курит по 5 сигаретв день в течение 0,5 лет), периодически употребляет алкоголь), отягощеннымаллергологическиманамнезом(нейродермитпосле прививкиАКДС с 3-х лет, его проявления до 12 лет) поступила в клинику госпитильной терапии 12.03.01 по направлению поликлиники№ 5 При поступлении предъявляет жалобы на
Периодически возникающие приступы кожного зуда, гиперемии, появление редких и мелких волдырей, периодическое снижение работоспособности, такие жалобы возникают у больной с 12 лет.
У больной можно выделить следующие синдромы:
Кожный
Астеновегетативный
На основании анамнестических данных, жалоб больной можно думать о наличии у больнойхронической рецидивирующей крапивницы, для которой характерно:
Образование волдырей, ярко розового цвета, приподнимающихся над уровнем кожи, кожный зуд, гиперемия кожи, жжение кожи. Волдыри исчезают бесследно в течение нескольких дней
Этиология этого заболевания связана :
с пищевыми продуктами(молоко, яйца, орехи, цитрусовые и т. д.)
химическими веществами(соли металлов, бытовая химия, кремы и т. д.)
Азроаллергены(бытовые, эпидермальные, пыльцевые)
Лекарственные препараты(антибиотики, сульфаниламиды, витамины, белковые препараты и т. д.)
Укусы насекомых( ос, шершней, пчел)
Инфекционные агенты(вирусы, бактерии, грибы.)
Физические факторы(давление, холод, тепло, инсоляции.)
Психигенные факторы(нервно-психический стресс), физические нагрузки
Генетические дефекты(дефицит первого фактора С1 комплемента.
В основе патогинеза лежат аллергические реакции (Ig Eзависимый тип, иммунокомплексный тип)
Дифференцироватьэто заболевание необходимос:
Псевдоаллергической крапивницей, для нее характерно: сочетание с заболеваниями пищеварительной системы, нет аллергологического анамнеза, начало заболевания в среднем возрасте, зависимовть от дозы аллергена и способа его введения.
Чесоткой для которой характерно: мучительный зуд усиливающийся ночью, корочки иссадины от рассчесов, заболевают несколько членов семьи, высыпания располагаются на конечностях, бедрах, подмышечных впадинах, диагноз подтверждается при микроскопии соскобов кожи.
Многоформой экссудативной эритемой, для нее характерно поражение кожи, слизистой полости рта, губ и конъюктивы глаз, после нее остается пигментация и шелушение.
Отеком Квинке( характерно внезапное развитие ограниченного отека кожи и подкожной жировой клетчатки-губы, щеки, веки, какие-либо ощущения у больного отсутствуют, через некоторое время может самостоятельно проходить.)
Для постановки окончательного диагноза необходимопровести лабораторныеи инструментальные исследования, дальнейшеенаблюдениеза больной.
Планобследования
Общий анализ крови
Общий анализ мочи(плотность, наличие белка, сахара и т.д.)
Клинический анализ крови(эритроциты.ЦП, лимфоциты, СОЭ, моноциты, лейкоциты и т. д.)
Биохимический анализ крови(холестерин, биллирубин, креатинин, АЛТ, АСТ, сахар
Кровь в иммунологическую лабораторию на иммуноглобулины, циркулирующие иммунные комплексы, комплемент, фагоцитоз нейтрофилов
УЗИ органов брюшной полости
Экг(возможные нарушения ритма, нарушения проведения)
ФГДС(состояние слизистых желудка,12-перстной кишки, сфинктеров желчноо пузыря)
Консультация аллерголога( выявление возможных аллергенов)
Консультация дермотолога
Консультация ЛОР-врача
Консультациястоматолога
Кровь наформу 50, на гепатит
Результатылабораторныхи инструментальныхисследований
Данныелабораторныхисследований:
Клиническийанализ кровиот 13.03.01.
гемоглобин136 г\л
эритроциты4.3 х 10 в 12 степенина литр
цветнойпоказатель0.95
количестволейкоцитов6,5 х 10 в 9 степенина литр
эозинофилы2
сегментоядерные49
лимфоциты49
моноциты6
СОЭ 3мм./вчас
Результатыанализа в норме
Клиническийализ крови от 20.03.01.
гемоглобин117 г\л
эритроциты3.9 х 10 в 12 степенина литр
цветнойпоказатель0.9
количестволейкоцитов4 х 10 в 9 степенина литр
эозинофилы3
базофилы2
сегментоядерные45
лимфоциты48
моноциты2
СОЭ 3 мм\ч
Результатыанализа в норме, за исключениемналичия гипохромной анемии.
Анализмочи 13.03.01.
Цвет- светло-желтый
Реакция-кислая
удельныйвес -1012
белок — нет
сахар- 0
лейкоциты1-2 в поле зрения
эритроциты-нет
эпителийплоский 1-3 в полезрения
Результатыанализа в норме
Биохимическийанализ кровиот13.03.01:
мочевина6.4 — норма
креатинин0,06 — норма
холестерин4.1норма
билирубин15.9 — норма
АЛТ — 27 – норма
АСТ-32-повышена
Общийбелок-74г/л
УЗИ от16.03.01.
Печерь невыступает, структураоднородная.
Почки 10 х 5 см правая, контурыровные, правыечашки 0,5см; левая-гиперэхогенноеобразованиеразмером 0,4см-конкремент.
Заключение: правостороннийнефроптоз.
ФГДСот14.03.01Заключение: хроническийповерхностныйгастрит.Дискинезиясфинктера Одипо
гипотоническомутипу, сфинктера Монмарта, нарушение коллоидной стабильностижелчи.Имеютсякристаллыхолестерина, биллирубина.Лямблийнет.
ЭКГот13.03.01
Заключение: синусовыйритм чредуетсяс предсердным.Нарушениевнутрижелудочковойпроводимостипо правой ножкепучка Гисса.
УЗИот18.03.01Заключение: правостооннийнефроптоз, конкрементыпод вопросом.
Анализна педикулезот12.03.01Педикулезне обнаружен.
Кровьна гепатитот17.03.01HCVAb-отрицательныйHbsAg-отрицательный
Иммунологическое исследованиекрови от 14.03.01
IgE-130,77кЕ/л
Антинуклеарный фактор в титре1:8
Фагоцитоз нейтрофильный 40
Комплемент22,40 ед.
Циркулирующие ИК 0,555 ед.
Увеличение IgE, нейтрофильный фагоцитоз
Кровьна Ф-50 от 16.03.01.Ф-50 отрицательная Копрограммаот 14.03.01Цвет-коричневый Консистенция-каловая
Запах- обычный Эритроцитов-нет
Жир нейтральный-нет
ЖК-нет
Зерна крахмала–единичны вполе зрения
Результатыанализа в норме
Рентгенограмма пазух носа от20.03.01На рентгенограммепередних пазухноса патологических изменений неопределяется.
Осмотраллергологаот 20.03.01
Больнаябыла обследована бытовымиаллергенами.Выявленна повышеннаячувствительностьк аллергену из домашней пыли(S259 ++). Рекомендуется гипоаллергенный быт.
Осмотр гинеколога от 18.03.01Жалобына нарцшение МЦР, предохранение барьерное.При осмотре выявлен хроническийкольпит. Рекомендуется наблюдениеза больной, дальнейшее специализированное обследованиеи лечение.Обоснавание основного диагноза
Учитывая жалобы больной на:
периодически возникающее покраснение кожи (конечностей, спины, груди, живота), кожный зуд, жжение кожи, появление волдырей разного размера.
Результаты лабораторных и инструментальных исследований:
Иммунологический анализ крови- увеличение IgE, нейтрофильный фагоцитоз.
По заключению ФГДС- хронический поверхностный гастрит, дискинезия сфинктера Оди по гипотоническому типу, сфинктера Монмарта, нарушение коллоидной стабильности желчи.Имеются кристаллы холестерина, биллирубина.Лямблий нет.
Консультация аллерголога
Больнаябыла обследована бытовымиаллергенами.Выявленна повышеннаячувствительностьк аллергену из домашней пыли(S259 ++). Рекомендуется гипоаллергенный быт.
Аллергологический анамнез (нейродермит, с 3 – х месяцев после прививки АКДС, продолжавшийся до 12 лет, с 12 лет впервые появился кожный зуд, жжение кожи, яркая гиперемия лица с мелкими и редкими волдырями, приподнимающимися над поверхностью кожи (исчезают бесследно в течении нескольких дней), гиперемия живота, верхних и нижних конечностей.)
Можнопоставитьдиагноз: хроническаярецедивирующаякрапивница, хроническийповерхностныйгастрит.
Дневник курации
Дата
Т утром
Т вечером
Текст дневника
Назначения
23.03
36.80 0С
36.7 0С
Жалоб нет. Состояние удовлетворительное. Гемодинамика стабильная.
Язык не обложен. Живот мягкий, безболезненный. Отёков нет. АД — 118 / 80 мм. рт. ст., пульс 74 уд. / мин.
РежимIII.Диета№ 15(гипоаллергенная).
Налкром 1 кап. х 4 р/д.
#
Преднизалон 0,005 х 2 р/д per os
24.03
36.700С
36.6 0С
Жалобы на плохой сон ночью. Состояние удовлетворительное. Гемодинамика стабильная. Живот мягкий, безболезненный. Отёков нет. АД – 120 / 85 мм. рт. ст., пульс 74 уд. / мин.
То же.
#
Противоаллергический иммуноглобулин.
26.03
36.6 0С
36.8 0С
Жалобы на неинтенсивные, ноющие боли в левой подвздошной области. Язык не обложен. Состояние удовлетворительное. Гемодинамика стабильная. Живот мягкий, умеренно болезненный в левой подвздошной области. Отёков нет. АД — 120 / 80 мм.рт.ст., пульс 72 уд./ мин.
То же.27.03
36.7 0С
36.8 0С
Жалобы на кожный зуд, покраснение кожи рук и живота, на животе при осмотре 2 мелких волдыря нет. Состояние удовлетворительное. Гемодинамика стабильная. Язык не обложен. Живот мягкий, безболезненный. Отёков нет. АД — 129 / 81 мм. рт. ст., пульс 73 уд. / мин.
То же
#
1% спиртовой р-р ментола,
смазывать 3-4 раза в день зудя щие места
28.0336.5 0С
36.7 0С
Жалоб нет. Состояние удовлетворительное. Гемодинамика стабильная. Живот мягкий, безболезненный. Отёков нет. АД — 116 / 78 мм.рт.ст., пульс 70 уд. / мин.
Санация хронических очагов инфекции.
#
Противоаллергический иммуноглобулин.
29.03
36.7 0С
36.5 0С
Жалобы на зубную боль. Состояние удовлетворительное. Гемодинамика стабильная. Язык не обложен. Живот мягкий, безболезненный. Отёков нет. АД — 120 / 78 мм. рт. ст., пульс 77 уд. / мин.
То же
#
Общая ионогальванизация с хлоридом кальция № 5.
03.04
36.8 0С
36.7 0С
Жалоб нет. Состояние удовлетворительное. Гемодинамика стабильная. Живот мягкий, безболезненный. Отёков нет. АД — 134 / 79 мм.рт.ст., пульс 74 уд. / мин.
То же.
#
Противоаллергический иммуноглобулин.
04.04
36.6 0С
36.7 0С
Жалоб нет. Состояние удовлетворительное. Гемодинамика стабильная. Живот мягкий, безболезненный. Отёков нет. АД — 130 / 85 мм.рт.ст., пульс 73 уд. / мин.
.То же. Прогноз заболеванияПрогноз заболевания благоприятный при наличии адекватного лечения, соблюдении рекомендаций(гипоаллергенный быт, гипоаллергенная диета). Выписной эпикризБольная Молодцова Елена Владимировна 1983 года рождения(17 лет) поступила в клинику госпитальной терапии 12.03.01. с жалобами, которые характерны для хронической крапивницы.В клинике больная находиласьв течение 23 дней на обследовании, для подбора базисной терапии. Были проведены следующие исследования:
Общий анализ крови
Клинический анализ крови
Биохимический анализ крови
Иммунологическое исследование крови
ЭКГ
ФГДС
УЗИ малого таза
Выполнены аллергологические пробы( на пыль)
Были проведеныконсультации:
Аллерголога
Гинеколога
Учитывая жалобы больной, результаты лабораторных и инструментальных исследований, данные анамнеза больной был поставлен диагноз- хроническая рецедивирующая крапивница, хронический поверхностный гастрит.
Прогноз заболеванияв дальнейшем благоприятный при соблюдении больной рекомендаций.Больной рекомендовано: диетическое питание( гипоаллергенная диета), ведениепищевого дневника, избеганиесильных физических нагрузок ипсихических стрессов, гипоаллергенный быт, избеганиеинфекций, физическихфакторов ихимических веществ, употребление витиминов, ограничение приема лекарственных препаратов таких как: антибиотики, сульфаниламиды, витамины, белковые препараты ит. д, предупреждение укусов насекомых,
Использованная литература
1. Справочник практическоговрача — под редакцией Ю.Е.Вельтищев, Комаров, Навашин.
2.”Внутренняя медицина “– руководство для врачей под редакцией Б.И. Шулутко.
3.Лекции повнутренним болезням.
4.”Внутренние болезни “-учебник под редакцией Рябова, Алмазова, Шляхто.
Списокиспользованнойлитературы:
Лекция по внутренним болезням “Непроникающий инфаркт миокарда” ( Махнов).
Лекция внутренним болезням “ Симптоматические гипертензии” ( Шулутко).
Лекция по внутренним болезням “ Тахиаритмии” и “ Брадиаритмии”.
Машковский М.Д. Лекарственные средства часть 1 и 2. Москва, “Медицина”, 1987.
Справочник практического врача, 1 и 2 том, под редакцией Воробьева А.И., Москва, Медицина, 1992.
Клиническая фармакология с международной номенклатурой лекарств. В.К.Лепехин, Ю.Б. Белоусов, В.С. Моисеев. Москва, Медицина, 1988.
Алмазов В.А. Чирейкин Л.В. Трудности и ошибки диагностики заболеваний сердечно-сосудистой системы. Л. Медицина, 1985 г.
Минкин Р.Б., Павлов Ю.Д. Электрокардиография и фонокардиография. М. Медицина, 1984.
Виноградов А.В. Дифференциальный диагноз внутренних болезней, М. Медицина, 1980 г.
www.ronl.ru
Введение
Довольно часто можно услышать: «Надоело, сил нет!!! Я чихаю постоянно! Что бы ни съела, сразу аллергическая реакция – чихаю по 50 раз подряд! Нос распух, глаза постоянно слезятся…» И тому подобное. Проблема аллергических заболеваний была, есть и всегда будет актуальной проблемой.
Термин «аллергия» был введен австрийским педиатром К.Пирке в 1906 г. для обозначения необычной, измененной реакции некоторых детей на введение им с лечебной целью противодифтерийной сыворотки. Аллергические заболевания известны с древних времен. Древнегреческий врач Гиппократ (5–4 вв. до н.э.) описал случаи непереносимости некоторых пищевых продуктов, приводящие к желудочным расстройствам. Древнеримский врач Гален (2 в. н.э.) сообщил о насморке, возникающем от запаха розы. В 19 в. была описана сенная лихорадка и доказано, что ее причиной является вдыхание пыльцы растений; было высказано также предположение, что бронхиальная астма может вызываться вдыханием пыли.
Как стало известно, ученые занимаются исследованием аллергических реакций уже с древних времен, так как аллергические болезни очень распространены. Около 35 миллионов российских граждан имеют проявления какой-либо из форм аллергии.Целью и задачами работы являются изучение материала об аллергических заболеваниях, причинах и симптомах отдельных болезней, а также получение знаний о мерах оказания первой помощи и последующего лечения.
Аллергическая реакция – необычная (повышенная) чувствительность организма к воздействию некоторых факторов окружающей среды (химических веществ, микробов и продуктов их жизнедеятельности, пищевых продуктов и др.), называемых аллергенами.
Аллергические реакции делят на две большие группы: реакция немедленного и реакции замедленного типов. Реакциями немедленного типа Кук (1947 г.) назвал кожные и системные аллергические реакции (дыхательной, пищеварительной и других систем), возникающие через 15–20 минут после воздействия на больного специфического аллергена. (Анафилактический шок, крапивница). Реакции замедленного типа, в отличие от реакций немедленного типа, развиваются в течение многих часов и иногда суток. Они возникают при туберкулезе, дифтерии; вызываются вирусом вакцины и др. К реакциям замедленного типа относятся и реакции на растительные, промышленные, лекарственные аллергены.
Механизм развития аллергических реакций немедленного типа можно разделить на три стадии: иммунологическую (взаимодействие аллергенов с аллергическими антителами (большая группа белков крови)), патохимическую (глубокие изменения в биохимизме клеток и тканей), патофизиологическую (функциональные нарушения в организме, развивающимися вследствие реакции аллерген – антитело и освобождения биологически активных веществ.
В развитии аллергических реакций замедленного типа тоже можно выделить три стадии: иммунологическая, патохимическая и патофизиологическая.
Крапивница – заболевание, характеризующееся образованием на коже, а иногда на слизистых оболочках волдырей, имеющих большое сходство с волдырями от ожога крапивой.
Этиология. Острая форма крапивницы возникает от внешних раздражителей – крапивы, укусов комаров, клопов, пчел, ос, муравьев, холода (холодовая крапивница), солнечного света, тепла и др. Крапивница может возникать при непереносимости ряда пищевых продуктов и медикаментов.Причиной хронической формы крапивницы являются очаги хронической инфекции, токсические продукты нарушенного обмена веществ, заболевания желудочно-кишечного тракта, печени и желчных путей. Часто, в особенности у детей, заболевание развивается при глистной инвазии (глисты). Иногда крапивница возникает у больных почечной недостаточностью, сахарным диабетом, при болезнях крови, дисфункции щитовидной железы, яичников. Крапивница может наблюдаться при некоторых инфекционных заболеваниях (грипп), расстройствах женской половой среды и при беременности.
В ряде случаев причину болезни выявить не удается. Иногда крапивница сочетается с бронхиальной астмой или каким-либо другим аллергическим заболеванием, например, с сенной лихорадкой.
Пигментная крапивница – редко встречающееся заболевание – ничего общего с крапивницей не имеет.
Симптомы различных форм крапивницы. Элементы сыпи бледно-розового или фарфорово-белого цвета, разной величины, не имеют определенной локализации (в одних случаях волдыри немногочисленны и расположены рассеянно, в других – увеличиваясь, образуют большие очаги поражений). Иногда отек выражен настолько слабо, что наблюдается лишь высыпание пятен, иногда в форме кольца. Отек может достигать значительного размера, распространяясь вглубь подкожной клетчатки, приводя к образованию больших волдырей (гигантская крапивница). Крайне редко встречаются геморрагическая крапивница, характеризующаяся наличием в центре или по краям волдырей точечных кровоизлияний, а также буллезная крапивница, при которой на поверхности волдыря возникают пузыри. Иногда после исчезновения волдырей на их месте развивается гиперпигментация (усиленная пигментация кожи). Высыпания всегда сопровождаются зудом.
Поражение слизистых оболочек дыхательных путей при крапивнице проявляется затруднением дыханием и приступообразным кашлем с выделением жидкой мокроты. Развитие отека слизистой оболочки желудка может вызвать рвоту (иногда с примесью крови). При поражении кишечника возникает быстро проходящий понос.
Заболевание обычно начинается внезапно и в ряде случаев сопровождается нарушением общего состояния: недомоганием, головной болью, ознобом, болями в суставах, повышением температуры до 38–39º («крапивная лихорадка»). При распространенной крапивнице иногда ощущается напряженность в глазных яблоках, возможно также слезотечение.
Различают острую форму крапивницы, продолжающуюся несколько дней или одну-две недели, и хроническую форму – многие месяцы и даже годы то с почти ежедневными высыпаниями, то с различными по продолжительности светлыми промежутками.
Особую форму представляет искусственная крапивница, когда, проведя ногтем по коже, можно получить волдыреобразную полосу. При этом наблюдается определенная последовательность явлений: Вслед за действием раздражителя через несколько секунд возникает местное покраснение кожи, через 1–3 минуты покрасневшая область начинает припухать. Отек достигает максимального развития через 3–5 минут, постепенно отечный участок становится шире. Подобные явления можно вызвать и у лиц, страдающих обычной формой крапивницы.
Хроническую стойкую папулезную крапивницу рассматривают как атипичную форму крапивницы. В данном случае волдыри сохраняются в течение нескольких дней или даже недель, приобретают желтовато-красный цвет, уплотняются и превращаются в плоские или полушаровидные узелки величиной до ореха, оставляющие после разрешения гиперпигментацию. Иногда узелки возникают сразу, минуя стадию волдыря; в отдельных случаях на узелках могут развиваться бородавчатые разрастания. Одиночные или сгруппированные элементы сыпи возникают преимущественно на лице и верхних конечностях. Заболевание обычно протекает годами и наблюдается чаще у лиц зрелого и преклонного возраста.
Лечение. При острой форме крапивницы, вызванной приемом внутрь пищевых или лекарственных веществ, необходимо прежде всего дать слабительное больному и средства, дезинфицирующие кишечник. Целесообразно назначить на несколько дней молочно-растительную диету, исключить возбуждающие средства (спиртные напитки, кофе), копчености, пряности, ограничить прием поваренной соли, мучных и сладких блюд. Наружно применяют средства, уменьшающие зуд. Также можно пользоваться столовым уксусом, чистым или разведенным спиртом, одеколоном.
При хронической крапивнице необходимо всестороннее обследование больного для выяснения этиологического фактора и исключения действия аллергена. Необходимо лечение обнаруженных очагов хронической инфекции, воспалительных процессов в желудочно-кишечных трактах; благоприятное терапевтическое действие оказывают субаквальные ванны. При глистной инвазии проводится дегельминтизация (комплекс лечебно –профилактических мероприятий, направленных на уменьшение количества паразитических червей в его кишечнике). При дисфункции эндокринных желез назначают соответствующую терапию. Для нормализации центральной нервной системы показаны седативные средства (группа лекарственных веществ растительного или синтетического происхождения, вызывающих успокоение или уменьшение эмоционального напряжения без снотворного эффекта), в частности препараты валерианы и пустырника.
Иногда при крапивнице с невыясненной этимологией оказывается эффектным введение инсулина под кожу.
Немаловажное значение при хронической крапивнице имеет соблюдение диеты, которая должна быть по преимуществу вегетарианской. Для выяснения пищевого аллергена, с которым может быть связано развитие заболевания, назначают исключающую диету, устраняя из питания различные пищевые продукты. Больным хронической крапивницей при наличии функциональных расстройств нервной системы можно рекомендовать лечение в санаториях, расположенных в лесистой местности в умеренном климате. Наружное лечение – то же, что и при острой крапивнице.
Отек Квинке (гигантская крапивница) — быстро развивающееся заболевание, связанное с возникновением отека слизистых оболочек организма или подкожной жировой клетчатки.
Отек Квинке может иметь аллергическое и неаллергическое происхождение.Причиной развития аллергического отека Квинке может быть все, что угодно: укус насекомого, вдыхание пыльцы растений или шерсти животных, употребление в пищу большого количества цитрусовых (а в некоторых случаях достаточно и одного апельсина или мандарина), шоколада, орехов, аллергия на молоко. Значительную роль в развитии неаллергического отека Квинке также играют аллергены, только в данном случае заболевание имеет наследственную природу. Возникновение гигантской крапивницы может быть спровоцировано наличием заболеваний некоторых внутренних органов, проблем в работе щитовидной железы, заражением некоторыми глистными инвазиями.
Самыми распространенными заболеваниями, вызывающие гигантскую крапивницу, являются:
— Гастрит – воспаление слизистой оболочки желудк.. Вследствие неправильной работы желудочно-кишечного тракта вещества, попадающие в кровь из пищи, не растворяются до конца, что может спровоцировать развитие отека Квинке. Возникновение опасного для жизни человека симптома также может быть обусловлено попаданием в желудок вредных химических веществ, используемых для обрабатывания овощей и фруктов.
— Лямблиоз – инфекционное заболевание, вызываемое простейшими, паразитирующими в тонком кишечнике человека. Поселяясь в человеческом организме, лямблии активно размножаются и выделяют в окружающую их среду продукты своей жизнедеятельности. Организм больного, особенно подверженного частым аллергическим реакциям, может реагировать на это возникновением отека Квинке.
— Гипотиреоз – нарушение основной функции щитовидной железы. Отеки при заболеваниях щитовидной железы встречаются довольно часто. Они могут проявляться в виде частого припухания нижних конечностей либо в виде более ярко выраженного отека Квинке.
— Гепатит – общее название группы заболеваний печени, имеющих инфекционное происхождение. Некоторые виды гепатита могут не давать о себе знать на протяжении многих лет, постепенно переходя в стадию цирроза. В некоторых случаях гепатит может иметь слабовыраженные симптомы в виде боли под правым ребром, отека Квинке, снижении аппетита, приступов тошноты.
При наличии какого-либо заболевания отек Квинке обычно приобретает хроническую форму и может возникать спонтанно, без каких-либо видимых причин. В тех случаях, когда установить причину происхождения заболевания не удается, обычно говорится об идиопатическом отеке Квинке.
Симптомы отека Квинке. Отек Квинке имеет массу клинических проявлений. Это могут быть нарушения неврологического характера, поражение системы пищеварения, отек гортани, поражение слизистой оболочки горла. Заболевание может возникнуть спонтанно и продлиться от нескольких часов до нескольких дней.
Можно выделить следующие симптомы отека Квинке:
— возникновение отечности в области губ, щек, глазных век, половых органов, увеличение размера языка, небных миндалин;
— ощущение чувства сдавленности в области отека, отсутствие зуда и каких-либо других проявлений кожных заболеваний;
— затруднение дыхания, развитие асфиксии, кашель, охриплость голоса;
— появление эпилептических припадков (в случае распространения отека на оболочки головного мозга).
В случае поражения отеком слизистых оболочек пищеварительной системы у больного наблюдается режущая боль в области живота, усиление перистальтики кишечника. Наиболее опасен отек Квинке, получивший распространение в область мозговых оболочек. При этом у пациента могут наблюдаться сильные головокружения и рвота. При отсутствии квалифицированной помощи весьма быстро в данном случае наступает летальный исход.
Лечение. Возникновение отека Квинке очень опасно для здоровья и жизни человека, поскольку наиболее часто он сопровождается отеком горла, который приводит к невозможности нормальной работы органов дыхания. При отсутствии должной помощи человек может задохнуться в течение короткого периода времени. Поэтому при появлении первых подозрений на отек следует вызвать специалистов.
Неотложная помощь при отеке Квинке заключается во введении в организм больного некоторых препаратов. Это, как правило, раствор адреналина, преднизолон, антигистамины. Далее проводится госпитализация пациента в аллергологическое отделение поликлиники. В первые часы после поступления больного в медицинское учреждение ему показано капельное введение до полного устранения основных симптомов заболевания. При оказании первой помощи больному действия врача могут различаться в зависимости от места локализации отека.
Лечение отека Квинке проводится в несколько этапов. Сначала специалистом устанавливается причина его возникновения. Во избежание повторения заболевания в последующем следует исключить из своей жизни все возможные контакты с аллергеном. После того, как жизни пациента больше ничто не угрожает, назначаются препараты для улучшения деятельности нервной системы (эфедрин, аскорбиновая кислота). Антигистаминные препараты при отеке Квинке применяются для избавления пациента от его основных симптомов. В качестве вспомогательного лечения также могут быть назначены витаминные комплексы, гормональные препараты.
Основной профилактикой возникновения отека Квинке является ограничение любых контактов с провоцирующими приступ аллергенами, своевременное выявление и лечение заболеваний, способствующих его развитию. Каждому человеку, страдающему аллергией, рекомендуется всегда иметь под рукой какой-либо противоаллергический препарат, отпускаемый из аптеки без рецепта врача В то же время самостоятельное лечение отека Квинке не допускается.
Анафилактический шок – это сильнейшая аллергическая реакция организма на взаимодействие с каким-либо аллергеном. При подобной реакции в кровь выбрасывается целый ряд биологически активных веществ, которые резко повышают проницаемость кровеносных сосудов, нарушают циркуляцию крови, вызывают спазм мышц различных внутренних органов и другие нарушения. Анафилаксия – это очень тяжёлое состояние организма, требующее немедленной госпитализации.
Причины анафилактического шока. В большинстве случаев подобную неадекватную реакцию организма вызывает либо укус насекомого (обычно перепончатокрылых), либо введение в организм лекарственного препарата, редко пищевые продукты.
Анафилаксия является аллергической реакцией немедленного типа, т.е. проявляется либо за считанные секунды и минуты, либо за час-два после контакта. Это значит, что причину возникновения анафилактического шока легко установить. И первый признак (если причиной явилась не пищевая аллергия) – покраснение, припухлость, нестерпимый зуд в месте укуса насекомого или следа от укола.
При анафилактический шоке проявляются в частности следующие симптомы: чувство жара, головные боли, чувство паники, падение артериального давления, непроизвольное мочеиспускание, тошнота, рвота, затрудненное дыхание, асфиксия (резкое развитие), поражение кожных покровов – отёк, покраснение, зуд, судороги, коллапс (разрушение какой-либо структуры).
Первая помощь при анафилактическом шоке. Немедленно следует вызвать скорую, постараться обнаружить и исключить аллерген, то есть прекратить вводить лекарство, повлекшее такую реакцию, или, в случае укуса насекомого, удалить жало, в обязательном порядке наложить тугой жгут выше места укуса, при подозрении на пищевую аллергию – прекратить приём пищи до обследования. Затем, нужно положить человека на спину, голову наклонить на бок – так возможно предупредить возможную асфиксию из-за западания языка или попадания рвотных масс куда не следует. Больному должен быть обеспечен доступ свежего воздуха (открытые форточки, освобождение грудной клетки, горла и живота от одежды, безлюдность вокруг)
Дальнейшее лечение. Лечение анафилактического шока всегда незамедлительное. Каждая минута, и даже секунда, может стать решающей, поэтому проводится целый комплекс действий с использованием адреналина, антигистаминов и др. препаратов, направленных на блокирование поступления аллергена в кровоток, нейтрализацию биологически активных веществ, которые являются причиной нарушения кровотока, спазм и др., выведение больного из коллапса, ликвидацию удушья, уменьшение проницаемости кровеносных сосудов, восстановление нормальных психомоторных функций, предупреждение осложнений (заболевания сердца, печени, почек – последствия анафилактического шока).
В дальнейшем очень важно всегда помнить об аллергене, повлекшем анафилактический шок, и не допускать его повторного попадания в организм. Повторная реакция организма обычно протекает тяжелее, летальных исходов наблюдается больше. Совсем исключить вероятность анафилаксии нельзя, но попытаться снизить эту вероятность до минимального уровня очень легко – следить за собой, реакцией своего организма на те или иные продукты, биологические или физические явления, регулярно посещать врача.
Заключение.
Осуществлено запланированное: был изучен материал об аллергических заболеваниях, рассмотрены понятие, две большие группы, стадии. Получены необходимые знания о таких заболеваниях, как крапивница, отек Квинке, анафилактический шок, их причины, симптомы, меры по оказанию первой помощи и последующего лечения.
Как стало известно, существуют такие аллергические реакции, которые, если не обратиться своевременно к врачу, могут привести к летальному исходу.
Так как многие аллергические реакции имеют внезапный характер, следует соблюдать меры профилактики, которые сводятся к общегигиеническим мероприятиям по улучшению условий труда и быта. Лицам с признаками аллергического диатеза (склонность к возникновению определенных заболеваний) следует ограничить профилактическое введение вакцин и сывороток, проводить медикаментозную терапию только по строгим показаниям. Наличие аллергического диатеза необходимо учитывать при выборе профессии. Путь профилактики аллергических заболеваний – систематическое поликлиническое наблюдение у врача-аллерголога.
Список литературы
Изд. 3-е. [в 30-ти т.] М., «Сов. энциклопедия», 1979. Т. 11 КОАМИД–КРИОТЕРАПИЯ, с. 491-493.
likedoc.ru