
План
Введение
1. Физическая культура в предродовый период
2. Гимнастика при беременности
3. Гимнастика в послеродовый период
Заключение
Список литературы
Введение
Биологические особенности женского организма, характеризующиеся относительно меньшим развитием общей мускулатуры тела, меньшим объемом полостей сердца, меньшей жизненной емкостью легких, большей возбудимостью нервной системы, периодическими изменениями в связи с менструальными циклами, детородной функцией, создают особую необходимость в физической тренировке. Женщина должна иметь хорошо развитый, крепкий мышечно-связочный аппарат тазовой области и промежности. Недостаточная эластичность и прочность мышц тазового дна зачастую приводят к опущению внутренних половых органов после родов. [Пичуев В.П., «Чтобы быть здоровой», М., “Знание”, 2000.]
В период беременности и родов резко повышается внутрибрюшное давление, а чтобы его сдерживать, нужны сильные, упругие мышцы брюшного пресса и тазового дна. У многих женщин из-за слабости мышц брюшного пресса живот становится дряблым и отвислым, это может привести к опущению внутренних органов. Дряблость мышечного аппарата тесно связана со снижением общего жизненного тонуса, и на этом фоне значительно легче развиваются различного рода воспалительные заболевания половых органов, спайки, изменяющие положение матки, нарушения менструального цикла, расстройства нервной системы. [Дим Р.«Спорт и физическая активность: их значимость для досуга женщин» Доклад на конференции «Женский спорт и здоровье», Стокгольм, 1996.]
По статистике Министерства здравоохранения за последние годы репродуктивное здоровье у женщин ухудшилось. За последние пять лет показатели по воспалительным заболеваниям выросли на 30,5%, осложнения беременности, родов и послеродового периода — на 21,8%. Отмечен рост анемии беременных. Число нормальных родов снизилось на 14%. Заболеваемость новорожденных за минувшие пять лет выросла на 16,5%, а в целом дети за последние 6 лет стали болеть в 3-4 раза чаще. В 2005 г. россиянки сделали 1,6 миллиона абортов.
Таковы факты, как это ни печально произносить. А ведь известно, что многие болезни взрослых закладываются в детстве, а подчас - в утробе матери.
Наш век – век значительных социальных, технических и биологических преобразований. Научно-техническая революция внесла в образ жизни женщины наряду с прогрессивными явлениями и ряд неблагоприятных факторов, в первую очередь нервные и физические перегрузки, стрессы профессионального и бытового характера. Все это приводит к нарушению обмена веществ в организме, предрасположению к сердечно-сосудистым заболеваниям, избыточной массе тела и т.п. Влияние неблагоприятных факторов на состояние здоровья молодого организма настолько велико и объемно, что внутренние защитные функции организма не в состоянии с ними справиться. Можно выделить некоторые базовые компоненты, на основе которых и строится ведение здорового образа жизни женщины. К ним относятся:
Рациональное питание.
Физическая активность.
Общая гигиена организма.
Закаливание.
Отказ от вредных привычек.
[Дегтярева Е.И.«Новые виды и формы физической активности среди женщин в зарубежных странах и в России» Канд. дис. ВНИИФК, 1998]
У женщин, занимающихся физкультурой во время беременности, значительно реже расширяются вены, реже появляются отеки на лодыжках и так называемые рубцы беременности (растяжки) на коже живота и бедер. У беременных женщин, занимающихся гимнастикой, продолжительность родов короче на 5-6 часов и меньше осложнений (кровотечения, слабость родовой деятельности и т.п.). [Быховская И.М.Выступление на парламентских слушаниях «Физическая культура и спорт в жизни российских женщин», 9 июня 1998]
Физическая культура в предродовый период.
Здоровье будущего ребенка взаимосвязано с двигательной активностью матери. Однако, взрослый человек ощущает значительно меньшую потребность движения, чем ребенок. Но движение необходимо, как пища и сон. Недостаток пищи и сна улавливается организмом, вызывая целый комплекс тягостных ощущений. Двигательная же недостаточность проходит совершенно незамеченной, а нередко сопровождается даже чувством комфорта. При дефиците двигательной активности снижается устойчивость организма к простуде и действию болезнетворных микроорганизмов. Женщины, ведущие малоподвижный образ жизни, чаще страдают заболеваниями органов дыхания и кровообращения.
Снижение двигательной активности в сочетании с нарушением режима питания и неправильным образом жизни приводит к появлению избыточной массы тела за счет отложения жира в тканях. Занятия физической культурой - это как бы компенсация естественных физических действий, таких как бег, прыжки, плавание, ходьба и т. д. Медицинской наукой установлено, что систематические занятия физической культурой, соблюдение правильного двигательного и гигиенического режима являются мощным средством предупреждения многих заболеваний женщин и поддержания нормального уровня деятельности и работоспособности организма.
В отличие от мужского организма, женский характеризуется менее прочным строением костей, меньшим общим развитием мускулатуры тела, более широким тазовым поясом и более мощной мускулатурой тазового дна. Для здоровья женщин большое значение имеет развитие мышц брюшного пресса, спины и тазового дна. От их развития зависит нормальное положение внутренних органов. [«Физическая культура и спорт в жизни российских женщин» Материалы парламентских слушаний, 9 июня. М., 2001]
Регулярные занятия физическими упражнениями, особенно в сочетании с дыхательной гимнастикой, повышают подвижность грудной клетки и диафрагмы. У занимающихся дыхание становится более редким и глубоким, а дыхательная мускулатура - более крепкой и выносливой. При глубоком и ритмичном дыхании происходит расширение кровеносных сосудов сердца, в результате чего улучшается питание и снабжение кислородом сердечной мышцы. В мышцах в несколько раз увеличивается число функционирующих капилляров, которые в состоянии покоя находятся в спавшемся положении и через них кровь не проходит. При мышечных сокращениях капилляры открываются, в них начинается усиленное движение крови. В результате этого уменьшается венозный застой, увеличивается общее количество циркулирующей крови и улучшается доставки кислорода к органам и тканям. [Дегтярева Е.И.«Новые виды и формы физической активности среди женщин в зарубежных странах и в России» Канд. дис. ВНИИФК, 1998]
Решение задачи вовлечения женщин в занятия физической культурой в начале XXI в. может превратиться в трудновыполнимую задачу, если прежде всего не изменить отношение девочек и девушек школьного возраста к вопросам своего здоровья, роли физической культуры и спорта в здоровом образе жизни, что, несомненно, будет способствовать их вовлечению в регулярные занятия.
Для того чтобы физическая культура и спорт заняли подобающее место в здоровом образе жизни женщин, необходимы понимание их значимости в профилактике и поддержании здоровья, добрая воля, наличие нормальных социально-экономических условий для занятий.
Минздрав определил минимальную норму недельного объема двигательной активности женщин– восемь часов. Надо помнить; занятия физической культурой - не разовое мероприятие, не воскресник и не месячник, это целеустремленное, волевое, регулярное физическое самовоспитание на протяжении всей жизни. [Быховская И.М.Выступление на парламентских слушаниях «Физическая культура и спорт в жизни российских женщин», 9 июня 1998]
Существуют три формы самостоятельных занятий:
1. Ежедневная утренняя гимнастика.
2. Ежедневная физкультпауза.
3. Самостоятельные занятия физкультурой (не реже, чем 2-3 раза в неделю).
Важную роль играет также ежедневное применение различных закаливающих процедур (обтирание, обливание, купание). [Епифанова В.А. «Лечебная физическая культура» Справочник, М., Медицина,1996.]
Гимнастика при беременности
Общим для всех периодов беременности является предпочтение динамических упражнений статическим напряжениям. Большое внимание уделяется постановке дыхания, развитию полного глубокого дыхания, умению расслаблять отдельные мышечные группы и достигать полного расслабления. В занятия включаются все исходные положения, значительное число упражнений выполняется в положении лежа: тренировка брюшного пресса, тазового дна, упражнения в расслаблении мышц живота, спины, ног и т.д. После упражнений, связанных с работой больших мышечных групп, должны выполняться статические дыхательные упражнения с некоторым углублением выдоха при максимальном расслаблении всех мышц и особенно мышц, принимавших участие в предшествующем упражнении. Весьма важным моментом является эмоциональность занятий, поэтому в групповые занятия в консультации можно включать элементы игры, или проводить упражнения под музыку.
Беременные должны заниматься в легких костюмах, не стесняющих движения и максимально обнажающих тело для лучшей аэрации и постепенного закаливания. Весьма целесообразно сочетать физические упражнения с последующим душем или обтиранием. [Пичуев В.П., «Чтобы быть здоровой», М., “Знание”,2000.]
Все общие методические установки конкретизируются соответственно периодам (триместрам) беременности.
Первый триместр (1-16-я неделя). Этот период характеризуется сложной перестройкой организма в связи с зачатием. Ярко выражены нарушения вегетативной нервной системы, женщина недостаточно приспособлена к новым условиям, возрастает обмен и потребность в кислороде. Недостаточное снабжение кислородом может отрицательно сказаться на развитии плода. В этом периоде есть опасность выкидыша, поэтому требуется осторожность в дозировке нагрузки и применении упражнений, повышающих внутрибрюшное давление. Сердечно-сосудистая система беременной женщины в I триместре легковозбудима, поэтому утомление при физической нагрузке наступает быстрее, чем до беременности. [Персианинова Л.С., Ильина И.В. «Справочник по акушерству и гинекологии», М., Медицина,2003.]
Цель занятий в I триместре - научить женщину навыкам полного дыхания, произвольному напряжению и расслаблению мускулатуры, обеспечить оптимальные условия для развития плода и связи его с материнским организмом, начать постепенную адаптацию сердечнососудистой системы матери к физической нагрузке.
Во втором триместре беременности (17-32-я неделя) в организме начинает функционировать новая железа внутренней секреции - плацента. Постепенно нарастает число сердечных сокращений, увеличивается минутный объем сердца, возрастает потребление кислорода, общий объем крови также увеличивается и достигает максимума к 25 - 32-й неделе. Это время самого большого напряжения сердечно-сосудистой системы и самой высокой производительности сердца. Общее состояние женщины в этом триместре значительно улучшается, она легче переносит нагрузку. Укрепляется связь плода с материнским организмом.
Несмотря на значительное изменение в функциональном состоянии женщины во II триместре, она продолжает хорошо справляться с физической нагрузкой.
С 17-й до 23-24-й недели наряду с общим воздействием и постепенным увеличением общей нагрузки необходимо уделить особое внимание тренировке мышц брюшного пресса, тазового дна, увеличить подвижность сочленений малого таза, развить гибкость позвоночника и начать тренировку длинных мышц спины. Используются все исходные положения, кроме положения лежа на животе. Целесообразно продолжать занятия в волевом расслаблении мышц брюшного пресса, тазового дна, ягодичных и бедренных мышц; упражнения в дыхании с преимущественным акцентом на грудное. В это время надо научить беременную женщину расслаблять мышцы тазового дна при напряжении мышц брюшного пресса. [Персианинова Л.С., Ильина И.В. «Справочник по акушерству и гинекологии», М., Медицина,2003.]
Вводный раздел занятия состоит из динамических дыхательных упражнений с участием в движении рук, общеукрепляющих, не имеющих специального назначения упражнений в расслаблении мышц брюшного пресса и тазового дна.
В заключительном разделе занятия гимнастикой используются упражнения с постепенно снижающейся нагрузкой: общеукрепляющие статические дыхательные, динамические дыхательные с неполной амплитудой движения рук, ходьба, упражнения в расслаблении.
Цель занятий - обеспечить хорошее кровоснабжение и оксигенацию плода, укрепить брюшной пресс и повысить эластичность тазового дна, способствовать сохранению и развитию гибкости и пластичности позвоночника и тазовых сочленений, увеличить адаптацию сердечно-сосудистой системы к физической нагрузке. [Дим Р.«Спорт и физическая активность: их значимость для досуга женщин» Доклад на конференции «Женский спорт и здоровье», Стокгольм, 1996.]
В III триместре (32-40-я неделя) продолжается рост и развитие плода и прогрессивно увеличиваются размеры живота и вес беременной женщины. Живот напряжен, брюшная стенка растянута, начинает сглаживаться пупок. Диафрагма максимально оттесняется кверху, селезенка и печень прижаты к диафрагме. В это время при проведении занятий и выполнении упражнений в положении лежа на правом боку беременная может испытывать затруднение дыхания и некоторое неудобство вследствие давления дна матки на печень. В связи с особенностями этого периода общая нагрузка в занятиях остается несколько уменьшенной, изменяется характер распределения нагрузки на мышцы: большее число упражнений приходится на руки и плечевой пояс, меньшее - на мышцы ног.
Упражнения общеукрепляющего и специального характера чередуются со статическими дыхательными упражнениями при расслаблении всех мышц и с паузами отдыха в соответствующем исходном положении при произвольном дыхании.
С 36-й недели и до конца беременности общее состояние беременной несколько улучшается. Опускается дно матки, облегчается деятельность дыхательной системы, уменьшается масса крови, объем сердца, скорость кровотока. [Персианинова Л.С., Ильина И.В. «Справочник по акушерству и гинекологии», М., Медицина,2003.]
В занятиях гимнастикой используются упражнения в глубоком ритмичном дыхании с акцентом на грудной тип его, упражнения и исходные положения, способствующие расслаблению длинных мышц спины и брюшной стенки, упражнения, укрепляющие мышцы свода стопы (в исходном положении сидя и лежа). Основное внимание уделяется упражнениям на расслабление и растягивание мышц тазового дна и упражнениям, увеличивающим подвижность крестцово-подвздошных сочленений, тазобедренных суставов и поясничного отдела позвоночника.
В последние 3-4 недели исключаются упражнения для мышц брюшного пресса в исходном положении лежа на спине.
Цель занятий гимнастикой в III триместре - стимуляция дыхания, кровообращения, борьба с застойными явлениями, стимуляция деятельности кишечника, увеличение эластичности тазового дна, сохранение тонуса мышц брюшной стенки, увеличение подвижности крестцово-подвздошного сочленения, тазобедренных суставов, позвоночника, доведение до автоматизма выполнения физических упражнений при сохранении ритмичного глубокого дыхания, закрепление навыка распределения усилий в предстоящих родах.
В III триместре необходимо завершить психопрофилактическую подготовку беременной к родам. [Епифанова В.А. «Лечебная физическая культура» Справочник, М., Медицина,1996.]
Гимнастика в послеродовый период
С первого дня послеродового периода начинается процесс обратного развития органов и систем родильницы, которые подверглись изменениям во время беременности и родов. После изгнания плода начинается инволюция матки - сокращается маточная мускулатура и восстанавливается эпителиальный покров слизистой оболочки.
Вялость брюшных покровов, сниженный тонус мышц передней брюшной стенки приводят к отвисанию живота и изменению положения внутренних органов. Это обстоятельство приводит к изменению внутрибрюшного давления и увеличению нагрузки на органы малого таза и на тазовое дно. [Персианинова Л.С., Ильина И.В. «Справочник по акушерству и гинекологии», М., Медицина,2003.]
Включение в режим дня родильницы гимнастических упражнений, усиливающих периферическое кровообращение и газообмен, улучшает общее состояние женщины, ускоряет процессы инволюции всего родового аппарата, интенсифицирует обменные процессы, повышает аппетит, сон.
Гимнастику в раннем послеродовом периоде впервые ввел в России в 1922 г.Н.М. Какушкин. В дальнейшем она разрабатывалась С.А. Ягуновым и Л.И. Старцевой, М.А. Синицыной, Ф.Е. Кальницкой и др.
Использование физических упражнений в послеродовом периоде помогает решить ряд важных задач по восстановлению функционального состояния организма родильницы и повышения ее адаптации к предстоящим физическим нагрузкам после выписки из роддома. [«Физическая культура и спорт в жизни российских женщин» Материалы парламентских слушаний, 9 июня. М., 2001]
Использование статических и динамических дыхательных упражнений приведет к восстановлению навыка полного дыхания с участием в нем диафрагмы и передней брюшной стенки. Диафрагмальное дыхание устраняет застой в брюшной полости, ускоряя венозное кровообращение, усиливает приток венозной крови к сердцу и в определенной мере укрепляет стенки брюшной полости.
Упражнения для брюшного пресса и тазового дна будут способствовать быстрому восстановлению растянутых мышц.
У занимающихся гимнастикой родильниц будет повышаться лактационная способность вследствие рефлекторного сокращения мышечного аппарата молочных желез. [Пичуев В.П., «Чтобы быть здоровой», М., “Знание”,2000.]
На вторые и третьи сутки после родов в комплекс гимнастических упражнений включаются упражнения, усиливающие периферическое кровообращение, диафрагмальное дыхание, уменьшающие застойные явления в брюшной полости и в полости таза, упражнения в расслаблении мышц, упражнения для мышц брюшного пресса, в основном косых.
На 4-5-й день после родов при хорошей переносимости предыдущих занятий нагрузка постепенно возрастает в основном за счет введения новых упражнений для мышц брюшного пресса и тазового дна и увеличения числа повторений предыдущих упражнений. Добавляются исходные положения лежа на животе, коленно-кистевое положение.
На 6-7-й день вводятся упражнения в положении стоя, основная цель которых - выработка хорошей осанки, тренировка равновесия. Во все дни занятий обращается внимание на ритмичное дыхание во время выполнения физических упражнений.
После выписки из родильного дома женщина должна продолжать занятия гимнастикой по этому комплексу в домашних условиях под наблюдением врача женской консультации в течение 6-8 недель. После установления регулярного менструального цикла и прекращения кормления ребенка женщина может возобновить занятия спортом, прерванные в связи с беременностью и родами, соблюдая последовательность и постепенность наращивания нагрузки и после определения реакции организма на дозированную физическую нагрузку (функциональная проба). [Пичуев В.П., «Чтобы быть здоровой», М., “Знание”,2000.]
Заключение
Роды – процесс не из легких, как физически, так и морально. Как бы ни заботилась сама природа о будущей роженице, сделать акт рождения ребенка максимально безболезненным и облегчить малышу появление на свет – задача любой женщины. В течение всего срока беременности необходимо обеспечить себе двигательную активность. Женщина должна быть выносливой. Мышцы, задействованные во время родов – тренированными. Роды могут длиться до 18 часов, для чего потребуется серьезная подготовка. С этой задачей позволит справиться физкультура для беременных - комплекс, которой разработан акушерами и квалифицированными инструкторами.
Гимнастика позволяет избежать токсикоза на ранних сроках, варикозного расширения вен, геморроя, разрывов промежности, остеохондроза, часто возникающего на поздних сроках, растяжек, тяжелых родов, травм ребенка в родах и других неприятных явлений. Физкультура для беременных укрепляет кровеносную систему, увеличивает объем сердечной мышцы и циркулирующей крови, стимулируют быстрый рост плаценты и насыщение ее кислородом. Физические упражнения тренируют связки и опорно-двигательную систему. Кроме того, гимнастика поднимает настроение, помогает бороться со стрессами и депрессивными состояниями во время беременности.
Женщина может посещать занятия по физкультуре для беременных в своей женской консультации, а может делать их дома. Главное, грамотно подобрать комплекс упражнений и правильно их выполнять. Для этого нужно внимательно следить за инструктором и точно повторять его движения. Только в этом случае гимнастика принесет результат. [http://virgoclub.ru] Физическая культура в жизни женщины - залог её здоровья и в то же время здоровья её будущего ребенка. С самого раннего детства занятия физической культурой закладывают фундамент здоровья и полноценного развития ребенка. Выражение «движение – это жизнь» в полной мере отражает смысл физической культуры. [Пичуев В.П., «Чтобы быть здоровой», М., “Знание”,2000.]
Список литературы
Быховская И.М.Выступление на парламентских слушаниях «Физическая культура и спорт в жизни российских женщин», 9 июня 1998, с. 38.
Виноградов П.А.,Душанин А.П.,Жолдак В.И.«Основы физической культуры и здорового образа жизни» - М.: Советский спорт, 2000, с.133.
Дегтярева Е.И.«Новые виды и формы физической активности среди женщин в зарубежных странах и в России» Канд. дис. ВНИИФК, 1998, с.120
Дим Р.«Спорт и физическая активность: их значимость для досуга женщин» Доклад на конференции «Женский спорт и здоровье», Стокгольм, 1996.
Епифанова В.А. «Лечебная физическая культура» Справочник, М., Медицина,1996.
Кофман Л.Б. «Настольная книга учителя физической культуры» М., Физкультура и спорт,2001.
Куценко Г.И., Новиков Ю.В. «Книга о здоровом образе жизни». СПб.,2002.
Лещинский Л. А. «Берегите здоровье» М., Физкультура и спорт, 2000.
Персианинова Л.С., Ильина И.В. «Справочник по акушерству и гинекологии», М., Медицина,2003.
Пичуев В.П., «Чтобы быть здоровой», М., “Знание”,2000.
«Физическая культура и спорт в жизни российских женщин» Материалы парламентских слушаний, 9 июня. М., 2001, с.43.
Virgoclub.ru Физкультура беременной женщины
17
studfiles.net
Беременность является нормальным физиологическим процессом, во время которого в организме женщины происходят существенные изменения. Это обязывает будущую мать строго соблюдать под контролем врача гигиенические правила, способствующие сохранению ее здоровья и нормальному развитию плода. Мать в широком смысле слова является окружающей средой для будущего ребенка, и благоприятные условия организма матери, естественно, создают возможности для его роста и нормального развития. Недаром еще в древности говорили: «В здоровом теле женщины — будущее народа». В женском организме все предназначено для воспроизводства потомства. Половые органы выполняют функцию деторождения, молочные железы — функцию питания родившегося малыша. Как же наступает беременность? При половой жизни во влагалище женщины попадает семенная жидкость, вырабатываемая мужскими половыми железами. Она содержит большое количество мужских половых клеток — сперматозоидов, исчисляемых сотнями миллионов. Эти клетки благодаря своему строению обладают подвижностью. Каждый сперматозоид имеет головку, шейку и хвост. Головка несет ядро генетической информации, шейка выделяет энергию для движения, хвост направляет движение вперед. Через канал шейки матки сперматозоид проникает в полость матки, а затем в маточные трубы, где происходит встреча с яйцеклеткой, выделившейся из яичника. Несколько сперматозоидов окружают яйцеклетку, затем происходит разрыв оболочек их головок, и содержимое изливается наружу; выделяющийся при этом фермент используется для размягчения плотной оболочки яйцеклетки, обеспечивая доступ одного сперматозоида внутрь яйцеклетки, при этом ядра их сливаются. Этот процесс называется зачатием или оплодотворением. Оплодотворение происходит обычно во внешней трети фаллопиевой трубы. Затем яйцеклетка продолжает движение к матке, где через несколько дней закрепляется на ее стенке. В процессе развития плода принято различать два периода: 1) эмбриональный, или зародышевый, период, продолжающийся от момента оплодотворения яйцеклетки до 8 нед беременности; 2) фетальный, или плодовый, период, продолжающийся от 8 нед беременности до момента родов. Несмотря на то что эмбриональный период длится всего 2 мес, он является самым важным и самым уязвимым в жизни внутриутробного плода, так как в это время у зародыша происходит формирование всех его основных органов и систем — органогенез (т. е. зарождение органов). В этот период зародыш чрезвычайно чувствителен к воздействию неблагоприятных факторов, которые могут привести к крупным порокам развития. ПЕРВЫЕ ЧЕТЫРЕ НЕДЕЛИ (ОТ ЗАЧАТИЯ ДО ДВУХ НЕДЕЛЬ ЖИЗНИ ПЛОДА) Плод После оплодотворения яйцеклетка быстро преобразуется из одной клетки во множество. Каждые полчаса происходит деление на две клетки, затем на четыре, на восемь, шестнадцать и т. д. К концу вторых суток образуется сгусток клеток, называемый морулой. За пять дней морула проходит свой путь по фаллопиевой трубе в матку и к концу первой недели обычно имплантируется (прикрепляется) в верхней части матки. У образовавшегося бластоцита (так он сейчас называется) развиваются тоненькие «корешки» (ворсины хориона), которые проникают в слизистую оболочку матки и получают оттуда питание. В первые недели беременности слизистая оболочка матки (эндометрий) становится толще и пронизывается кровеносными сосудами, обеспечивая питанием развивающийся бластоцит. К концу первого месяца развития ворсины хориона глубоко проникают в слизистую оболочку матки и образуют примитивную плаценту. Кровь плода циркулирует в «корешках», а ваша кровь циркулирует между ними (в межворсинчатом пространстве). Два потока крови разделены тонкой мембраной и при нормальном ходе беременности не смешиваются. В результате сложного процесса деления и дифференциации клеток формируются плод, плацента, плодный пузырь и околоплодные воды. Плодный пузырь окружает бластоцит; позже заключенная в пузыре жидкость (амниотическая жидкость, или околоплодные воды) будет защищать плод от внешних ударов, поддерживать внутри постоянную температуру и обеспечивать свободу движений плода. С ПЯТОЙ ПО ЧЕТЫРНАДЦАТУЮ НЕДЕЛЮ БЕРЕМЕННОСТИ (С ТРЕТЬЕЙ ПО ДВЕНАДЦАТУЮ НЕДЕЛЮ ЖИЗНИ ПЛОДА) Плод С пятой по четырнадцатую неделю беременности ребенок, называемый сейчас эмбрионом, быстро развивается. Нажинает формироваться примитивная нервная система с головным и спинным мозгом. Развивается Желточный Ворсины также кровеносная система, мешок хориона сердце начинает биться на 25-й день после зачатия. Хотя эмбрион не больше половины горошины, уже имеется голова, начинают формироваться глаза, уши и рот. Есть почки, печень, пищеварительный тракт и примитивная пуповина. На 26-й день появляются зачатки рук, двумя днями позже — зачатки ног.
Пять недель. Хотя пол ребенка определяется в момент зачатия, различия в анатомии мальчика и девочки не проявляются приблизительно до седьмой недели жизни плода. Между зачатками ног имеется щель с кусочком ткани, называемым генитальным бугорком. Внутри живота эмбриона находится пара эмбриональных половых желез. В течение седьмой недели Y-хромосома (у мальчиков) стимулирует эти половые железы к началу производства андрогенов — мужских гормонов, которые заставляют края щели срастись, образуя мошонку, а из генитального бугорка сформироваться пенису. Еще до рождения яички проталкиваются из живота в мошонку. У девочек половые железы начинают производить женские гормоны, и щель превращается в наружные гениталии, а генитальный бугорок развивается в клитор. Эмбриональные половые железы превращаются в яичники. К восьмой неделе жизни плода формирование эмбриона завершено: имеются глаза, нос, уши и рот с губами, языком и зачатками зубов, кисти рук с пальцами, коленями, лодыжками, стопами и пальцами. Новый организм функционирует: мозг посылает импульсы, которые координируют функции других органов, сердце стучит, желудок выделяет желудочный сок, печень вырабатывает красные кровяные клетки, руки шевелятся. Эмбрион растет приблизительно на один миллиметр в день, каждый день развиваются различные части тела. Между 46-м и 48-м днями первая настоящая костная клетка замещает хрящ в скелете. Появление первых костных клеток в руках эмбриологи называют окончанием периода эмбрионального развития. С этого момента растущий ребенок называется плодом.
В течение первых трех месяцев развития плод становится вполне активным, хотя вы, скорее всего, еще не ощущаете никакого движения. Руки и ноги плода шевелятся. Он может хмуриться и улыбаться, сосать палец, заглатывать околоплодные воды и писать стерильной мочой в околоплодные воды. Жидкость полностью обменивается приблизительно каждые три часа. Сформированы голосовые связки, плод совершает дыхательные движения (грудь поднимается и опускается), но никакого обмена воздуха, конечно, нет, поскольку плод погружен в околоплодные воды. Фактически «вдыхание» околоплодных вод помогает развитию легких. К восьмой—десятой неделе сердцебиение уже достаточно сильно, чтобы обнаруживаться УЗИ. Глаза плода закрыты веками и не открываются до шестого месяца. К концу четырнадцатой недели беременности плод вырастает до 7,5 сантиметров и весит около 30 граммов. Плацента К третьему месяцу беременности плацента полностью сформирована и служит органом, производящим гормоны и обменивающим питательные вещества и продукты жизнедеятельности. Именно через плаценту 1 из вашей крови в кровь плода поступают кислород и питательные вещества — такие, как простые сахара, белки, жиры, вода, витамины и минеральные вещества. Плацента также обеспечивает защиту от большинства бактерий, находящихся в вашей крови, хотя многие медицинские препараты и вирусы достигают плода. Отходы жизнедеятельности плода выводятся через плаценту и удаляются через ваши почки и i легкие. При многоплодной беременности может быть одна или несколько плацент. Большинство однояйцевых близнецов имеют общую плаценту, хотя могут иметь и отдельные. Разнояйцевые близнецы имеют отдельные плаценты, хотя иногда плаценты сливаются в один большой орган. С ПЯТНАДЦАТОЙ ПО ДВАДЦАТЬ СЕДЬМУЮ НЕДЕЛЮ БЕРЕМЕННОСТИ (С ТРИНАДЦАТОЙ ПО ДВАДЦАТЬ ПЯТУЮ НЕДЕЛЮ ЖИЗНИ ПЛОДА) Плод Тринадцатая неделя жизни плода ознаменована началом «периода роста», когда уже сформировавшиеся органы и структуры плода увеличиваются и зреют. Появляются волосы на голове, ресницы и брови. Тонкий пушок (называемый лануго) вырастает на руках, ногах и спине плода. Появляются ногти на руках и ногах. К семнадцатой-восемнадцатой неделе сердцебиение уже достаточно сильно, и его можно услышать обычным стетоскопом. К концу двадцать четвертой недели плод вырастает до 30 сантиметров и весит около 700 граммов. Кожа сморщивается и покрывается маслянистой защитной пленкой, называемой сыровидной смазкой (vernix caseosa). Время от времени в этот период вы можете почувствовать шевеление плода, ощутив при этом легкое постукивание или дрожь, словно выходят пузырьки газа, но слабое движение плода может оказаться и незамеченным до тех пор, пока его активность не станет более сильной. С ДВАДЦАТЬ ВОСЬМОЙ ПО ТРИДЦАТЬ ВОСЬМУЮ НЕДЕЛЮ БЕРЕМЕННОСТИ (С ДВАДЦАТЬ ШЕСТОЙ ПО ТРИДЦАТЬ ШЕСТУЮ НЕДЕЛЮ ЖИЗНИ ПЛОДА) Плод Третий триместр является «финишной прямой» для плода. Дети, рождающиеся в этот период, обычно способны выжить, хотя по мере приближения назначенного срока и шанс выжить, и легкость перехода к автономному существованию значительно увеличиваются. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у вас есть иммунитет. Недоношенные дети получают меньше этой защиты, чем доношенные, следовательно, более подвержены инфекции. В последние три месяца беременности плод дозревает: ногти вырастают до кончиков пальцев и даже могут потребовать стрижки сразу после рождения, отрастают волосы на голове, лануго (пушок) почти исчезает, под кожей откладывается жир, зачатки постоянных зубов появляются под зачатками молочных. В это время вы можете многое узнать о вашем ребенке. Плод спит и бодрствует, реагирует на яркий свет и громкий шум. Ребенок слышит и начинает узнавать ваш голос, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца, циркуляцию крови в матке, другие внешние звуки, например музыку или голос вашего партнера. Ребенок после рождения явно предпочитает знакомые голоса и звуки. Эти знакомые или похожие на знакомые звуки (например, ритмичный шум пылесоса или стиральной машины) часто успокаивают ревущего новорожденного. В какой-то момент во время последнего триместра ребенок принимает наилучшее для родов положение вниз головой. Во время предродового осмотра врач или акушерка прощупывает руками ваш живот (пальпация), чтобы определить, какое положение принял плод. Эти процедуры называются приемами Леопольда. По мере роста и увеличения веса ребенка, его активность уменьшается, поскольку остается мало места для движения. Вы можете ощущать скорее движения ручек и ножек, чем всего тела. Когда вы чувствуете серию ритмичных толчков, возможно, ваш ребенок икает. Малыш может начать сосать палец еще в утробе. За этот период плод набирает полтора килограмма и вырастает на 14 сантиметров. Плацента Плацента и оболочки плода являются частью сложной детородной системы. К концу беременности изменения в этой системе помогают вам физически и психологически подготовиться к родам и кормлению вашего малыша. Они также готовят ребенка к схваткам, рождению и выживанию вне материнской утробы. Разносторонний процесс, ведущий к родам и включающий их, понят лишь в общих чертах. Здесь мы можем коснуться лишь некоторых жизненно важных элементов готовности к родам. В результате изменения выработки гормонов плацентой увеличивается соотношение эстрогена и прогестерона. Эстроген делает матку более чувствительной к окситоцину (гормону, вызывающему сокращение матки), из-за чего вы начинаете замечать более сильные сокращения к концу беременности. Взаимодействие эстрогена и окситоцина, по-видимому, «запускает» выделение простагландинов, размягчающих шейку матки. Количество околоплодных вод в последние недели беременности уменьшается с полутора литров на седьмом месяце до приблизительно литра к сроку родов.
ТРИДЦАТЬ ДЕВЯТАЯ И СОРОКОВАЯ НЕДЕЛИ БЕРЕМЕННОСТИ (ТРИДЦАТЬ СЕДЬМАЯ И ТРИДЦАТЬ ВОСЬМАЯ НЕДЕЛИ ЖИЗНИ ПЛОДА) Плод В эти последние недели органы плода продолжают развиваться и готовить ребенка к жизни вне материнской утробы. Плод наращивает жир и прибавляет около полкилограмма веса. При рождении средний ребенок весит от 3,100 до 3,400 килограмма, хотя нормальный вес доношенного ребенка может находиться в пределах от 2,500 до 4,500 килограммов. Средний рост новорожденного 51 сантиметр, но рост от 46 до 56 сантиметров — также в пределах нормы. За время беременности вес оплодотворенной яйцеклетки увеличивается в шесть миллионов раз! За последующие двадцать лет вес вашего ребенка увеличится лишь в двадцать раз. Плацента Зрелая плацента плоская и круглая, диаметром 15—20 сантиметров и толщиной около 2,5 сантиметров; ее вес составляет около седьмой части веса ребенка. Вес и размеры меняются пропорционально размерам ребёнка. Сторона плаценты, имплантированная в стенку матки (материнская сторона), шершавая и выглядит кровавой; она разделена на дольки, называемые котиледонами. Но мере старения в плаценте начинают появляться твердые включения (отложения кальция). Со стороны плода плацента гладкая, бледная, блестящая и покрыта амниотической оболочкой. Амниотическая и хориональная оболочки простираются от края плаценты и образуют мешок, содержащий околоплодные воды и плод. Со стороны плода можно увидеть разветвления пупочной вены и артерий, отходящие от пуповины и проникающие в плаценту в различных местах. Пуповина Пуповина (пупочный канатик) соединяет плаценту с еще не родившимся ребенком. Она тянется от пупка плода приблизительно к центру плаценты. Средняя длина пуповины около 50 сантиметров, но и длина от 30 до 90 сантиметров также считается нормальной. Влажный белый тяж имеет вид скрученного канатика; внутри проходят две артерии и одна вена. Кровь плода течет со скоростью около семи километров в час, поддерживая пуповину твердой, почти как поливочный шланг, полный воды. При рождении, когда ваш ребенок начинает дышать, его кровообращение изменяется, перекрывая поток крови к пупку и перенаправляя его к легким.
ПОСЛЕ НАЗНАЧЕННОГО СРОКА — СОРОК ПЕРВАЯ НЕДЕЛЯ БЕРЕМЕННОСТИ И ДАЛЕЕ Плод Средняя продолжительность беременности составляет сорок недель, но часто оказывается больше. Иногда причиной оказывается ошибочное определение сроков; в других случаях плод еще не готов к рождению через сорок недель и требует дополнительного времени для роста и созревания. Иногда плод оказывается готов к рождению, но по необъяснимым причинам роды не начинаются вовремя. В этом случае плод может стать переношенным и не получать достаточного питания и кислорода от стареющей плаценты. Чтобы определить, не переношен ли ребенок после назначенного срока, проводятся анализы состояния плода и функции плаценты. Плацента Во многих случаях беременности после назначенного срока плацента продолжает поддерживать рост и здоровье плода, и роды почти всегда начинаются до истечения сорока трех недель. При истинной переношенности функции плаценты слабеют, объем околоплодных вод падает, и плод оказывается угнетен. В этих обстоятельствах действительно требуется помощь при родах. ИЗМЕНЕНИЯ, ПРОИСХОДЯЩИЕ В ОРГАНИЗМЕ ЖЕНЩИНЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ Гормоны, выделяемые плацентой во время беременности, вызывают в организме матери многочисленные физиологические изменения, которые обеспечивают правильное развитие плода, подготавливают организм к предстоящим родам и кормлению. Нервная система беременной перестраивается так, что подчиняет весь организм одной цели — вынашиванию плода. В соответствии с этим происходят физиологические изменения в основных его системах. Сердечно - сосудистая система во время беременности выполняет более напряженную работу, так как в организме фактически появляется «второе» сердце — это плацентарный круг кровообращения. Здесь кровоток так велик, что каждую минуту через плаценту проходит 500 мл крови. Сердце здоровой женщины во время беременности легко приспосабливается к дополнительным нагрузкам: увеличиваются масса сердечной мышцы и сердечный выброс крови. Для обеспечения возрастающих потребностей плода в питательных веществах, кислороде и строительных материалах в организме матери начинает увеличиваться объем крови, достигая максимума в 7 мес беременности. Вместо 4000 мл крови теперь в организме циркулирует 5300 — 5500 мл. Если сердце здоровой женщины легко справляется с такой работой, то у беременных с заболеваниями сердца эта нагрузка вызывает осложнения; вот почему им в сроке 27—28 нед рекомендуется госпитализация в стационары, где проводимое лечение подготовит сердце к усиленной работе. Артериальное давление при беременности практически не изменяется. Наоборот, у женщин, имеющих его повышение до или в ранние сроки беременности, оно обычно снижается в середине беременности, что обусловлено снижением тонуса периферических кровяных сосудов под действием гормона прогестерона. Однако за 2—3 мес до родов артериальное давление у таких беременных, как правило, вновь повышается. У молодых здоровых женщин оно находится в пределах 100/70—120/80 мм рт. ст. Верхние цифры показывают давление во время сокращения сердца — это систолическое давление; нижние — в момент паузы — это диастолическое давление. Показатель диастолического давления наиболее важен, поскольку отражает кровяное давление во время «отдыха» сердца. Артериальное давление у беременной считается повышенным, если оно более 130/80 мм рт. ст. или систолическое давление повышается на 30, а диастолическое на 15 мм рт. ст. по сравнению с исходным. В связи с увеличением потребности организма женщины в кислороде во время беременности усиливается деятельность легких. Несмотря на то, что по мере развития беременности диафрагма поднимается кверху и ограничивает дыхательное движение легких, тем не менее, их емкость возрастает. Это происходит за счет расширения грудной клетки и увеличения проходимости воздуха через бронхи, которые расширяются под действием гормонов плаценты. Повышение объема вдыхаемого воздуха во время беременности облегчает выведение использованного кислорода плодом через плаценту. Частота дыхания во время беременности не изменяется, остается 16—18 раз в минуту, слегка увеличиваясь к концу беременности. Поэтому при появлении одышки или других нарушений дыхания беременная обязательно должна обратиться к врачу. Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200— 1600 мл мочи, при этом 950—1200 мл мочи выделяется в дневное время и остальная порция — ночью. Под влиянием гормона прогестерона тонус мочевого пузыря снижается, он становится более вытянутым и вялым, что часто приводит к застою мочи, чему способствует также придавливание мочевого пузыря головкой плода. Эти условия облегчают занос инфекции в мочевые пути, что нередко отмечается у беременных. Помимо этого, матка во время беременности, слегка поворачиваясь вправо, затрудняет отток мочи из правой почки, и здесь чаще всего повышается гидронефроз, т. е. скопление жидкости в лоханке почки в большем объеме, чем нужно. При появлении в анализах мочи лейкоцитов более 10— 12 в поле зрения можно думать об инфекции в мочевыводящих путях, тогда рекомендуется произвести посев мочи на микробиологическую флору. В этих случаях требуется дополнительно медицинское обследование мочевых путей и при необходимости — лечение. У многих женщин в первые 3 мес беременности наблюдаются изменения в органах пищеварения: появляется тошнота и нередко рвота по утрам, изменяются вкусовые ощущения, появляется тяготение к необычным веществам (глина, мел). Как правило, эти явления проходят к 3—4 месяцу беременности, иногда в более поздние сроки. Под влиянием гормонов плаценты снижается тонус кишечника, что часто приводит к запорам. Кишечник отодвигается беременной маткой вверх, желудок также смещается кверху и сдавливается, при этом часть его содержимого может забрасываться в пищевод и вызывать изжогу. В таких случаях рекомендуется прием небольших порций щелочных растворов (питьевая сода, боржоми), прием пищи за 2 ч до сна и положение в кровати с приподнятым головным концом. Печень во время беременности работает также с большей нагрузкой, так как обезвреживает продукты обмена беременной и ее плода. Может наблюдаться сгущение желчи, что нередко вызывает зуд кожи. Появление сильного кожного зуда, а тем более рвоты и болей в животе требует немедленной врачебной помощи. Во время беременности у женщин расслабляются связки в суставах, особенно подвижными становятся сочленения таза, что облегчает прохождение плода через таз во время родов. Иногда размягчение тазовых сочленений настолько выраженное, что наблюдается небольшое расхождение лонных костей. Тогда у беременной появляются боли в области лона, «утиная» походка. Об этом необходимо сообщить врачу и получить соответствующие рекомендации. Во время беременности молочные железы подготавливаются к предстоящему кормлению. В них увеличивается число молочных железок, жировой ткани, возрастает кровоснабжение. Сами молочные железы увеличиваются в размерах, нагрубают, и уже в начале беременности можно выдавить из них капельки молозива. Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7—8 см вне беременности, масса возрастает до 1000—1200 г (без плода) вместо 50— 100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз. Изменение размеров матки происходит за счет увеличения размеров мышечных волокон под влиянием гормонов плаценты. Кровеносные сосуды расширяются, число их возрастает, они как бы оплетают матку. Наблюдаются сокращения матки, которые к концу беременности становятся более активными и ощущаются как «сжатие». Такие нормальные сокращения матки можно рассматривать как тренировочные упражнения ее перед предстоящей работой в родах. Положение матки меняется в соответствии с ее ростом. К концу 3 мес беременности она выходит за пределы таза и ближе к родам достигает подреберья. Матка удерживается в правильном положении связками, которые утолщаются и растягиваются во время беременности. Боли, возникающие по сторонам живота, особенно во время изменения положения тела, зачастую вызваны натягиванием связок. Кровоснабжение наружных половых органов усиливается, и здесь могут появиться варикизно расширенные вены. За счет затруднения оттока крови на ногах также могут появляться варикозные вены, что требует проведения определенных мероприятий. Рост плода и физиологические изменения в организме беременной влияют на ее массу тела. У здоровой женщины к концу беременности масса тела увеличивается в среднем на 12 кг с колебаниями от 10 до 14 кг. Обычно в первую половину беременности она увеличивается на 4 кг, во вторую половину — в 2 раза больше. Еженедельная прибавка массы тела до 20 нед равна примерно 300+30 г, с 21 до 30 нед — 330±40 г и после 30 нед до родов — 340+30 г. У женщин с дефицитом массы тела до беременности еженедельные прибавки массы могут быть еще больше. К беременности адаптируются не только физические функции организма, но и психология женщины. На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др. Это отношение зависит и от особенностей личности самой беременной. Как правило, у женщин при беременности изменяется эмоциональное состояние. Если в первой половине беременности большинство женщин беспокоят забота и тревога о собственном здоровье, то во второй половине, особенно после шевеления плода, все мысли и заботы направлены на благополучие плода, который начинает восприниматься как отдельно существующее лицо. Будущая мать часто обращается к нему с ласковыми словами, она фантазирует, наделяя ребенка индивидуальными особенностями. Наряду с этим у женщины появляется чувство утраты своих прошлых привязанностей и привычек в угоду предстоящему материнству, возникают сомнения относительно потери привлекательности, изменений во взаимоотношениях с мужем. Преодоление этих опасений и страхов зачастую осуществляется путем демонстрации регрессивного поведения (т. е. возвращение к детскому поведению). Цель такого поведения — бессознательное желание беременной найти в окружающих защиту и преодолеть боязнь. Прежде всего близкие родственники должны предоставить надежную опору для психологического комфорта беременной. При чрезмерно тревожном отношении к беременности надо обратиться за советом к врачу. Таким образом, физические и психические изменения в организме беременной являются приспособительными и необходимыми для удовлетворения потребностей растущего плода.
ПИТАНИЕ БЕРЕМЕННЫХ Прежде всего необходимо позаботиться о правильном питании. Рекомендации по рациональному питанию при беременности обычно учитывают интересы двух существ — матери и плода. Для построения своего организма плод получает из организма матери те необходимые вещества: белки, жиры, углеводы, минеральные вещества, витамины. Указанные элементы мать получает с пищей. Поэтому во время беременности пища должна быть разнообразной, содержащей достаточное количество белков, углеводов, витаминов и др. Установлено, что недостаточное питание приводит к выкидышам, малому росту, недостаточной массе тела, ухудшает жизнеспособность плода, увеличивает частоту потерь детей как во время беременности, так в родах и после родов. Избыточное потребление нищи вызывает усиление образования жировой ткани как у матери, так и у плода, что в свою очередь приводит к увеличению осложнений беременности и особенно родов как в отношении матери, Так и в отношении ребенка. Плод на каждом этапе своего развития нуждается в определенном составе пищевых веществ. В ранние сроки беременности плодное яйцо использует для питания собственные запасы. Поэтому в первой половине беременности питание женщины не должно существенно отличаться от питания до беременности. Однако оно должно быть полноценным (содержать белки, жиры, углеводы, витамины, микроэлементы), не одержать продуктов и напитков, вредно влияющих на плод (алкоголь, очень крепкий чай, кофе). Безусловно, при формировании своего рациона питания женщина должна учитывать национальные привычки, климатические условия, свой рост и массу, условия труда. При нормальном течении беременности в первые месяцы есть следует не менее 4 раз в день. Это не значит, что есть надо «за двоих». Пищу следует принимать в одни и те же часы, и она должна состоять из разнообразных продуктов. Для женщины средней массы тела (55—60 кг) и среднего роста (158—165 см) ежедневный пищевой рацион должен составлять 2400—2700 ккал и содержать 110 г белка, 75 г жиров и 350 г углеводов. Во второй половине беременности целесообразно перейти на 5- и даже 6-разовoe питание. Необходимость такого режима диктуется возрастанием потребностей плода и самого организма матери в «строительном материале», так как в это время наряду с увеличением массы плода и матки возрастают размеры плаценты, молочных желез, масса крови и др. Поэтому количество белков у женщин средних массы и роста во вторую половину беременности должно возрасти до 120 г, жиров — до 85 г и углеводов — до 400 г, а общая энергетическая ценность суточного рациона — до 2800 — 3000 ккал. Следует стремиться к тому, чтобы в дневном рационе было 50—60 % белков животного происхождения, из них около 25 % должны составлять мясо и рыба и около 20 % — молоко и молочные продукты и 5 % — яйца. Остальные белки могут быть растительного происхождения. К продуктам, содержащим полноценные белки, относятся молоко, простокваша, кефир, нежирный творог, неострый сыр, отварное мясо и рыба, картофель, капуста, бобы, пшеница, рис, гречневая и овсяная крупа и др. Значительный удельный вес в пище человека составляют угле- воды, поскольку они возмещают энергетические затраты в организме человека (500 г углеводов в результате полного их сгорания в организме до воды и углекислого газа составляют около 2000 ккал, что соответствует 2/3 потребности суточной энергии). Доказана прямая связь между количеством потребляемых углеводов и массой плода Поступление в организм беременной излишка углеводов приводит к увеличению массы плода сверх нормы, что может вызвать осложнения в родах. Целесообразно получать углеводы в продуктах, богатых клетчаткой: хлеб из муки грубого помола, овощи, фрукты, крупы и др. Эти продукты, кроме угле- водов, содержат и витамины. Особенно полезен хлеб «Здоровье», в котором есть примесь отрубей, богатых витаминами группы В 1 и благоприятно влияющих на функцию кишечника. В структуру всех тканей организма входят жиры, которые являются также важным энергетическим резервом, так как они дают в 2,5 раза больше тепловой энергии по сравнению с угле- водами и белками. Жиры участвуют в пластических процессах, оказывают влияние на функции центральной нервной системы, эндокринных желез, уменьшают отдачу тепла и смягчают влияние колебаний внешней температуры на организм. В рационе беременной должно быть до 40 % жиров растительного происхождения. К ним относятся подсолнечное, оливковое, хлопковое мае ло и др. Из жиров животного происхождения следует употреблять сливочное и топленое масло. Рекомендуется воздержаться от бараньего и говяжьего сала, маргарина. Благоприятное течение беременности, родов, нормальное развитие плода и новорожденного обеспечиваются питанием с достаточным количеством витаминов группы В, С, A, D, Е и др. Они выступают регуляторами процессов обмена веществ. Доказана роль витаминов в повышении защитных сил организма. Во время беременности потребность в витаминах возрастает в 2 раза. Изделия из муки грубого помола, крупы, бобовые культуры, всевозможная зелень и овощи, фрукты, ягоды, печень, мясо, молочные продукты, как правило, обеспечивают потребность беременной в витаминах. В зимние и ранние весенние месяцы беременной следует после согласования с врачом принимать витаминные препараты. Однако нужно помнить что вреден не только недостаток витаминов, но и их избыток. Беременным желательно принимать поливитаминные препараты «Гендевит» или «Ундевит» в течение всего периода беременности по 1 драже 1—2 раза в день. В отличие от «Гендевита», в котором присутствует витамин D, в «Ундевите» его нет. Поэтому в зимне-весенний сезон, а также в северных местах, где солнечны и период короткий, желательно принимать «Гендевит» или " Ундевит», дополнив его витамином D по назначению врача. Велика роль жидкости в организме человека, она составляет основную массу крови и часть вещества тканей (около 70 % к общей массе тела). Суточная потребность человека в жидкости — 2—2,5 л. Беременная должна получать 1—1,2 л свободной жидкости (вода, молоко, чай, компот, суп и др.). Соль можно употреблять по вкусу, однако в первой половине беременности она не должна превышать 10—12 г в сутки, во второй половине беременности — уменьшаться до 7—8 г. При склонности к отекам рекомендуется прием препарата «Санасол», который имеет вкус поваренной соли, однако в нем содержатся в основном соли калия, которые не задерживают жидкость в организме, как поваренная соль. Помимо этого, санасол показан для больных с заболеваниями сердечно-сосудистой системы (гипертоническая болезнь, сердечная аритмия и др.) и почек (нефрит). Добавляют его в пищу непосредственно перед употреблением. Доза 1,5—2,5 г в сутки. Организм человека, особенно беременной, нуждается также минеральных веществах (кальций, калий, натрий, фосфор и др.) и микроэлементах (железо, кобальт, йод и др.), которые в достаточном количестве содержатся в пище. До сих пор мы писали о том, какую пищу рекомендуется употреблять во время беременности. Вместе с тем следует знать, что некоторые продукты необходимо исключить из пищевого рациона, особенно во второй половине беременности. Нужно отказаться от жирной, острой, чрезмерно соленой пищи, острых специй и приправ; не употреблять консервы, копчености, мясо и рыбу в жареном виде, крепкие мясные бульоны, ограничить изделия из белой муки и сдобного теста, различные сладости. Категорически запрещается прием любых спиртных напитков, включая сладкие вина и пиво. В заключение нужно сказать, что важна не только разнообразная пища, но и сам режим питания. В первой половине беременности при 4-разовом питании рекомендуется: завтрак в 7—8 ч (30% энергетической ценности), обед в 13—14 ч (40%), ужин в 18—19 ч (20%), в 21 ч—стакан кефира, отвара ягод, содержащих витамины. Последний прием пищи должен быть не позже 1/2—2 ч до сна. На ужин лучше готовить молочно-растительную пищу. Во второй половине беременности 5—6-разовое питание устанавливается за счет дополнительного второго завтрака в 11— 12 ч (молоко, клюквенный мусс, творог, молочная каша, омлет) и полдника в 16—17 ч (фрукты, ягоды, сок, творог нежирный, мусс и др.). Обратимся к примерному перечню пищевых продуктов на 1 день и меню на неделю, который рекомендуется женщинам преимущественно во второй половине беременности (табл. 1, 2).
РЕЖИМ ТРУДА И ОТДЫХА . Во время беременности нужно разумно относиться к режиму труда и отдыха. В нашей стране уделяется большое внимание охране труда беременных. Законодательством предусмотрено освобождение их с момента установления беременности от сверхурочных работ, ночных смен, командировок, работ в выходные дни. В соответствии с врачебным заключением женщина переводится на время беременности на другую, более легкую работу с сохранением среднего заработка по прежней работе. На некоторых предприятиях для беременных выделяют специальные места для работы и даже цехи. Многие промышленные предприятия предоставляют беременным бесплатное диетическое питание, а также путевки в санатории-профилактории. Женщинам предоставляются полностью оплачиваемые отпуска по беременности и родам продолжительностью 56 календарных дней до родов и 56 — после родов. В случае осложненных родов или рождения двух или более детей отпуск после родов увеличивается до 70 дней. I Умеренный труд во время беременности необходим — он тренирует мышцы, улучшает деятельность внутренних органов и тем самым повышает общий тонус. Однако даже в домашних условиях нужно установить разумный режим труда и отдыха, особенно во второй половине беременности. Целесообразно чередовать труд с отдыхом через каждые 40—45 мин. Нежелательно выполнять домашнюю работу, связанную со значительным физическим напряжением, вынужденной неудобной позой, требующей частых сгибаний туловища. Во время сидячей работы ноги следует удобно поставить на скамеечку или несколько раз в день положить на рядом стоящий стул. Это предохранит их от затрудненного оттока крови и появления варикозного расширения вен, что нередко наблюдается во время беременности. Обо всем этом должна помнить не только сама женщина, но и ее близкие и по возможности создавать все благоприятные условия для отдыха беременной. Обычно при беременности у женщины наблюдается быстрая утомляемость, сонливость. Полноценный сон очень полезен, поэтому продолжительность его должна быть не менее 8—9 ч, лучше с 22 до 7 ч. При нарушении сна можно по совету врача принять снотворное средство. Комната должна хорошо проветриваться. Потребность в кислороде при беременности повышается на 25—30 %. Особенно насыщается кровь кислородом во время прогулок. Целесообразно по возможности гулять несколько раз в день, обязательно перед сном, в конце беременности в сопровождении кого-либо из близких. Прогулки не следует совмещать с хозяйственными заботами. Выше уже упоминалось о значении благоприятной эмоциональной обстановки для будущей матери. Это крайне важно не только для нее, но и для благополучного развития плода. Во время беременности у каждой женщины происходит изменение психоэмоционального поведения, способствующее приспособлению ее психики к наступившей беременности. Нередко беременная начинает бессознательно демонстрировать поведение, напоминающее детское (регрессивное поведение). Цель его заключается в том, чтобы найти защиту со стороны окружающих и преодолеть тревоги за себя и будущего ребенка. Все это обусловливает необходимость психологической подготовки беременных к родам и материнству. Ведущая роль в этой подготовке отведена женским консультациям, в которых проводятся групповые занятия по психопрофилактической подготовке к родам, начиная с момента ухода беременных в дородовой отпуск. Нельзя забывать и о психологическом комфорте внутриутробного малыша. Настроение матери, ее эмоциональное напряжение небезразлично для него. Установлено, что формирование эмоционального поведения взрослых организмов во многом определяется бывшими условиями внутриутробного развития. В настоящее время доказано, что плод способен воспринимать настроение матери, слышать ее голос, музыку. Сильный и внезапный звук пугает плод, у него появляется такая же реакция, как у испуганного ребенка, и он на это отвечает движением тела, которое мать воспринимает, как толчок. Поэтому для беременной в семье должен быть создан покой, благоприятный психологический климат. Особенно об этом следует помнить мужу.
Правила личной гигиены беременной Потребности растущего плода и «двойная» нагрузка на организм будущей матери предъявляют особую ответственность к выполнению самых элементарных, но важных для благополучного течения беременности правил личной гигиены. Поскольку плод использует минеральные соли матери, в том числе кальций и фосфор, на построение своих органов и систем, у беременных часто появляется заболевание зубов. Вот почему необходимо особенно тщательно следить за гигиеной полости рта. Рекомендуется чистить зубы утром и вечером, обязательно полоскать рот после еды. Каждая беременная должна пройти осмотр у врача-стоматолога. Больные зубы нужно вылечить, так как они могут являться источником инфекции для матери и плода. Это же относится и к больным миндалинам: при хроническом тонзиллите или гнойных пробках нужно обратиться к врачу-отоларингологу. Кожа беременных усиленно выделяет продукты обмена, поэтому необходимо ее поры освобождать от загрязнения, обращая особое внимание на чистоту подмышечных впадин, паховых складок и наружных половых органов. Волосы в подмышечных впадинах желательно сбрить. Рекомендуется утром и вечером принимать теплый душ, а при отсутствии условий — обтираться теплой водой до пояса. Обилие сальных желез в области половых органов и усиленный к ним прилив крови способствуют увеличению секрета из влагалища, где могут размножаться болезнетворные микробы. С целью профилактики воспалительных заболеваний рекомендуется 2—3 раза в день теплой водой обмывать наружные половые органы. При появлении обильных белей следует немедленно обратиться к врачу женской консультации, так как в этих случаях могут поражаться оболочки плодного пузыря и вызывать внутриутробное инфицирование околоплодных вод и самого плода. Многих женщин интересует вопрос, можно ли им загорать и купаться во время беременности, не причинит ли это вред будущему ребенку. Загорать и купаться можно, если беременность протекает без осложнений и женщина систематически наблюдается у врача акушера-гинеколога. Однако длительность принятия солнечных ванн в утренние часы (8—11 ч) и дневные (17—19 ч) целесообразно сократить до 10—15 мин. В другое время полезны воздушные ванны и прогулки в местах, защищенных от солнца. К будущему кормлению желательно подготовить молочные железы. После приема душа нужно растирать их жестким полотенцем. Если соски нормальной формы, то специальной подготовки не требуется, при втянутых или плоских сосках необходимо их вытягивать большим и указательным пальцами 2—3 раза в день в течение 3—4 мин. Соски предварительно следует смазать ланолином или жирным косметическим кремом. Бюстгальтер должен быть полотняным, поддерживать молочные железы, а не сдавливать грудь. Наступившая беременность диктует необходимость изменения ритма половых сношений. В первые 2 мес беременности, когда происходит имплантация плодного яйца и формирование плаценты, от них следует воздержаться. Противопоказана половая жизнь также и в последние 2 мес беременности, поскольку это может привести к преждевременным родам и инфицированию половых путей женщины. В другие сроки беременности ритм половых сношений будет зависеть от состояния здоровья женщины. Учитывая предрасположенность беременной к инфицированию половых путей, разумно при половом сношении использовать презервативы. Одежда беременной. Женщина всегда остается женщиной. Потому и во время беременности она хочет быть элегантно одетой. Вместе с тем одежда в этот период должна соответствовать ее физиологическому состоянию. Зачастую женщины полагают, что и период беременности вопрос одежды является второстепенным, особенно в домашних условиях. Это не совсем верно. Со вкусом одетая женщина легче переносит многие проблемы беременности. В то же время к одежде беременной предъявляется ряд требований. Прежде всего она должна быть свободной, удобной и чистой. Желательно носить нательное белье из натуральных тканей. Бюстгальтер лучше сшить из хлопчатобумажной ткани, менять ежедневно или через день. Верхнюю одежду нужно подобрать таким образом, чтобы она удерживалась на плечах и не давила в поясе. Такая одежда скрывает увеличивающийся живот. При беременности передние мышцы живота растягиваются, полому для их укрепления рекомендуется ношение специального бандажа, начиная с 26—27 нед, размер которого поможет определить врач или акушерка. Надевают бандаж лежа, шнуруют в соответствии с объемом живота. В связи с увеличением массы тела женщины значительно увеличивается нагрузка на ноги. Поэтому для устойчивости, уменьшения нагрузки на сгибы стоп следует носить обувь на низком или расширенном каблуке. Обувь на высоком каблуке, кроме неустойчивости походки, может вызвать развитие плоскостопия. Чулки надо пристегивать к резинкам пояса или специального бандажа. Трусы также не должны иметь тугих резинок и сдавливать тело. ГИМНАСТИКА ДЛЯ БЕРЕМЕННЫХ Предстоящие роды потребуют от женщины большого физического напряжения. Чтобы лучше подготовиться к ним, рекомендуем специальный комплекс упражнений, который повысит работоспособность и защитные силы организма для выполнения физических нагрузок в родах. В первую половину беременности большинство упражнений направлено на укрепление мышц рук, ног, спины, брюшного пресса. Во второй половине беременности нужно укреплять мышцы стопы, так как смещается центр тяжести тела. Полезны вращательные упражнения, способствующие увеличению гибкости позвоночника и тазовых сочленений. В конце беременности очень важно выполнять гимнастику для дыхания: глубокие задержки вдоха чередовать с последующим расслаблением тела. Умение управлять своим дыханием понадобится в родах. Большинство упражнений в поздние сроки беременности выполняются с палкой или сидя на стуле. Во Время гимнастики рекомендуется надевать спортивные трико и майку. Занятия проводятся в медленном темпе, каждое упражнение повторяется 3—5 раз. Нужно помнить, что после гимнастики не должна ощущаться физическая усталость, пульс должен быть в пределах нормы (60—80 ударов в минуту).
ОСЛОЖНЕНИЯ ПРИ БЕРЕМЕННОСТИ Знакомство женщины с наиболее часто развивающимися осложнениями во время беременности может помочь в формировании у нее ответственного отношения к этому периоду жизни. Многие женщины узнают о наступлении беременности не только no отсутствию менструации, но и по появлению извращенного вкуса к пище, тошноты и рвоты по утрам. Это так называемый ранний токсикоз беременных. Тошнота и рвота, как правило, самостоятельно прекращаются к 12-й неделе беременности, в редких случаях продолжаются до 18—20 нед. В легких случаях раннего токсикоза, когда беременную беспокоит тошнота и рвота в основном по утрам, временами днем облегчение принесет соблюдшие режима питания. Рекомендуется утром, не вставая с постели, выпить теплого сладковатого чая. Пищу лучше принимать часто и небольшими порциями, в полужидком виде. При частой рвоте, приводящей к обезвоживанию организма, необходима обязательная госпитализация. Многочисленные наблюдения показывают, что при тяжелых заболеваниях матери нередко у плода возникают расстройства функций тех органов и систем, которые поражены у матери. Так, "рожденные пороки сердца наблюдаются чаще у новорожденных, матери которых больны этим недугом. В настоящее время пороки сердца встречаются у 2—5 % беременных. Успехи кардиальной хирургии привели к увеличению числа беременных, перенесших операцию на сердце при пороках, при которых ранее беременность считалась противопоказанной. Частым осложнением беременности при пороках сердца является недонашивание и рождение детей с малой массой тела. Гипертоническая болезнь также оказывает неблагоприятное влияние на развитие плода. Колебания артериального давления вызывают нарушения кровотока в плаценте, и плод не обеспечивается в достаточном объеме питательными веществами и кислородом, поэтому нередко рождается с малой массой или недоношенным. На фоне сердечно-сосудистых заболеваний, болезней почек или других заболеваний матери часто развиваются поздние токсикозы, которые до настоящего времени являются одним из наиболее грозных осложнений беременности, встречаясь у 8—10 % женщин. Поздний токсикоз развивается обычно во второй половине беременности и проявляется несколькими симптомами, к которым относятся: повышение артериального давления, появление белка в моче и отеков, чаще на руках и ногах. Если поздний токсикоз не начать лечить, то у беременной могут появиться судороги, потеря сознания и даже может наступить смерть. Поздние токсикозы часто вызывают хроническое кислородное голодание плода. При среднетяжелых формах токсикозов из 1000 детей погибает 40, а при тяжелых формах смертность возрастает до 100 и в 20 % дети рождаются недоношенными. Нарушения развития плода и новорожденного часто развиваются при эндокринных заболеваниях матери, особенно сахарном диабете и при заболеваниях щитовидной железы. До тех пор, пока не сформирована плацента как железа, секретирующая гормоны железы внутренней секреции плода находятся под влиянием аналогичных желез матери. Так, в первые недели беременности щитовидная железа плода формируется под влиянием гормонов щитовидной железы матери. Когда плацента начинает выбрасывать собственные гормоны, плод уже становится менее зависимым. В связи с этим очень важно женщине с различными гормональными нарушениями обратиться к врачу в ранние сроки беременности для лечения ее пораженного органа. Кроме того, частой причиной повреждения внутриутробного плода и новорожденного являются инфекционные заболевания матери во время беременности. Инфекция на сравнительно раннем этапе беременности иногда приводит к уродству плода, несовместимому с жизнью. Возбудители инфекции проникают к плоду наиболее часто через плаценту и поражают его, а затем, выделяясь через почки плода в мочу, оказываются в околоплодных водах. В результате заглатывания плодом инфицированных вод, контакта их со слизистой оболочкой развивается ряд новых инфекционных патологических процессов, таких как конъюнктивит, бронхопневмония, отит, поражения кишечника и др. Существуют прямые доказательства того, что многие вирусы легко проникают к плоду через плаценту. К ним относятся вирусы краснухи, энтеровирус, цитомегаловирус, вирус герпеса, эпидемического паротита, вирусного гепатита и др. Особую агрессивность в отношении повреждающего воздействия на плод оказывает вирус краснухи. Однако надо помнить, что у человека, переболевшего краснухой, в организме создается иммунитет против ее вируса и контакт такой беременной с больным краснухой, как правило, неопасен. При отсутствии иммунитета и заболевании краснухой в первые 3 мес беременности, когда формируются органы и системы плода, поражение плода в виде врожденных пороков сердца, глухоты и катаракты наблюдается почти в 60— 70 % случаев. При заболевании краснухой в поздние сроки беременности пороки развития плода обычно не возникают. В случае контакта с больным беременной, не болевшей краснухой, необходимо обследовать кровь на антитела к вирусу с последующим контролем за их уровнем, и кроме того, получить инъекцию специфического иммуноглобулина. Во время беременности у женщин нередко развивается анемия (малокровие). Она вызвана тем, что часть железа матери расходуется на построение органов кроветворения плода. Особенно потребность плода в железе возрастает в 16—20 нед, когда активно строится его костномозговое кроветворение. Поэтому при снижении гемоглобина необходимо пройти лечение антианемическими средствами, а также усилить питание продуктами, богатыми железом. Успехи в развитии медицины за последние годы позволили напить много сведений о внутриутробной жизни плода. В настоящее время плод из «немого» объекта наблюдения врача превратился во внутриутробного «пациента», который нуждается в медицинской помощи на современном уровне, как любой другой пациент. Ребенок наследует от родителей не только черты внешнего сходства, но и факторы, определяющие состояние его здоровья. Выше мы упоминали о том, что при слиянии женских и мужских половых клеток оплодотворенная яйцеклетка снова получает полный набор хромосом — 23 пары, из которых половина материнского и половина отцовского происхождения. Однако при некоторых неблагоприятных факторах, связанных либо с внешней средой либо с пожилым возрастом родителей, воздействием обучения, заболеваниями, наблюдается нарушение в расхождении какой-либо пары хромосом. В таких случаях оплодотворенная яйцеклетка содержит избыток или недостаток хромосомного комплекта и тогда в клетках развивающегося зародыша содержится 45 или 47 хромосом. Болезни, при которых наблюдается нарушение хромосомного комплекта, называются хромосомными болезнями человека. Обычно пораженный зародыш абортируется или рождается ребенок с физическими и умственными дефектами развития. Нередко такие дети встречаются в потомстве пожилых родителей, так как у них чаще, чем у молодых, наблюдается неполноценность в хромосомном комплекте ввиду старения половых клеток. Результаты работы медико-генетических центров ряда стран позволили установить, что частота пороков развития плода при возрасте матери от 35 до 39 лет наблюдается у одной из 60 супружеских пар, а при возрасте от 40 до 44 лет — у одной из 40 пар. Оптимальным возрастом для рождения первого ребенка является возраст родителей от 20 до 25 лет. При повреждении у родителей переносчика наследственной информации — гена, возникают генные или наследственные болезни. Каждая хромосома объединяет сотни и тысячи генов. Действие генов состоит в том, что они задают программу для синтеза ферментов при биологической постройке будущего организма. Ряд физических и химических факторов внешней среды при действии на половые клетки родителей вызывают необратимые изменения в генах. Наиболее сильное повреждающее действие оказывают радиоактивные изотопы, рентгеновские, космические и гамма - лучи. Поврежденный Вен, переданный при оплодотворении яйцеклетки, перестает ведать по-настоящему теми или иными процессами, например обменом веществ в организме, и тогда обмен веществ нарушается, что приводит к ненормальному развитию органов зрения, слуха, различным аномалиям нервной системы у плода. Для большинства наследственных заболеваний типичен семейный характер распространения, т. е. повторения того же заболевания среди родственников на протяжении ряда поколений. При браках, заключенных между отдаленными родственниками, или среди населения, живущего в местности, где миграция людей незначительная, вероятность рождения детей с пороками развития значительно повышается. В настоящее время некоторые наследственные болезни, если они своевременно обнаруживаются (особенно в первые дни и недели жизни), успешно лечатся. Большая роль в патологии плода и новорожденного принадлежит иммунологической несовместимости крови матери и плода по резус-фактору или группе крови. При резус-отрицательной крови беременной и резус-положительной крови, полученной плодом от отца, за счет попадания в материнский кровоток эритроцитов плода в организме женщины вырабатываются противо - резусные антитела. Они проникают через плаценту в кровь плода и, будучи направлены против эритроцитов, вызывают их разрушение и анемию. У плода развивается гемолитическая болезнь. Такое заболевание плода может развиваться даже и в тех случаях, когда женщине с резус-отрицательной кровью была перелита резус-положительная донорская кровь до беременности. Женщине с резус-отрицательной кровью необходимо воздерживаться от производства искусственных абортов, так как во время этой операции резус-положительные эритроциты крови плода могут проникать в кровь матери и вызывать образование антител, гибельных для плода при- последующем сохранении беременности. Среди многочисленных факторов внешней среды, способных вызвать нарушения в развитии плода, непоследнее место принадлежит лекарственным средствам. В настоящее время около 80 % женщин во время беременности получают различные лекарственные препараты, в том числе такие активные, как гормональные средства, антибиотики транквилизаторы и др. В ряде стран проводятся специальные исследования по выявлению тератогенных, т. е. вызывающих уродства, свойств лекарственных средств, поэтому большинство из рекомендуемых беременным препаратов безвредны для плода. Более того, лекарственные средства оказывают положительное влияние на развитие плода при тяжелых болезнях матери. Наряду с этим имеется немало лекарственных средств, применение которых во время беременности должно быть ограничено и даже запрещено. Так, некоторые антибиотики отрицательно влияют на плод в силу их проницаемости через плаценту. К таковым относятся антибиотики тетрациклинового ряда. Нередко под влиянием тетрациклина у плода наблюдается катаракта, изменение цвета зубов и накопление препарата в костях. Длительный прием беременной другого антибиотика — стрептомицина может привести к поражению слухового нерва у плода и вызвать глухоту. Применение левомицетина вызывает изменения в печени плода и влияет на его кроветворную систему. Таблетки противозачаточных препаратов, принимаемых во время беременности, могут вызвать у плода пороки развития конечностей, позвоночника и внутренних органов. Учитывая вредное воздействие на плод некоторых лекарственных средств, беременная должна придерживаться только одного правила — никакого самолечения, даже приема на первый взгляд самых «безобидных» лекарств без назначения врача. Эффективной профилактической мерой является применение специального препарата — иммуноглобулина анти - резус, который вводят женщинам с резус-отрицательной кровью сразу после родов или искусственного аборта, что предупреждает образование антител в организме матери при последующей беременности. Особенно неблагоприятное влияние на плод оказывает ионизирующая радиация. Непосредственным поводом для такого вывода послужил анализ исходов беременности у женщин, подвергшихся лучевому воздействию атомных бомб в городах Хиросима и Нагасаки. У всех беременных, находившихся в радиусе 1 км от эпицентра взрыва, произошли преждевременные роды или самопроизвольные выкидыши. У других беременных, находившихся дальше от места взрыва, родившиеся дети страдали микроцефалией (маленькая голова) или задержкой роста. Принимая во внимание, что эмбрион человека наиболее чувствителен к лучевому воздействию в течение первых 2—7 нед внутриутробного развития, от рентгенологического обследования в эти сроки необходимо полностью воздержаться, сообщив врачу о возможном наступлении беременности при задержке менструации.
Список литературы.
1. «О вашем здоровье, женщины». Под ред. В. И. Кулакова, М. «Медицина», 1991. 2. «Гид по беременности». Пенни Симкин и др., М., «Гранд», 1998. 3. Большая медицинская энциклопедия. М., ГМИЛ, 1958
www.ronl.ru
works.tarefer.ru
План.
Развитие внутриутробного плода.
Изменение, происходящие в организме женщины при беременности.
Гигиена беременных.
Осложнения при беременности.
Беременность является нормальным физиологическим процессом, во время которого в организме женщины происходят существенные изменения. Это обязывает будущую мать строго соблюдать под контролем врача гигиенические правила, способствующие сохранению ее здоровья и нормальному развитию плода.
Мать в широком смысле слова является окружающей средой для будущего ребенка, и благоприятные условия организма матери, естественно, создают возможности для его роста и нормального развития. Недаром еще в древности говорили: «В здоровом теле женщины — будущее народа».
В женском организме все предназначено для воспроизводства потомства. Половые органы выполняют функцию деторождения, молочные железы — функцию питания родившегося малыша.
Как же наступает беременность? При половой жизни во влагалище женщины попадает семенная жидкость, вырабатываемая мужскими половыми железами. Она содержит большое количество мужских половых клеток — сперматозоидов, исчисляемых сотнями миллионов. Эти клетки благодаря своему строению обладают подвижностью. Каждый сперматозоид имеет головку, шейку и хвост. Головка несет ядро генетической информации, шейка выделяет энергию для движения, хвост направляет движение вперед. Через канал шейки матки сперматозоид проникает в полость матки, а затем в маточные трубы, где происходит встреча с яйцеклеткой, выделившейся из яичника. Несколько сперматозоидов окружают яйцеклетку, затем происходит разрыв оболочек их головок, и содержимое изливается наружу; выделяющийся при этом фермент используется для размягчения плотной оболочки яйцеклетки, обеспечивая доступ одного сперматозоида внутрь яйцеклетки, при этом ядра их сливаются. Этот процесс называется зачатием или оплодотворением.
Оплодотворение происходит обычно во внешней трети фаллопиевой трубы. Затем яйцеклетка продолжает движение к матке, где через несколько дней закрепляется на ее стенке.
В процессе развития плода принято различать два периода:
1) эмбриональный, или зародышевый, период, продолжающийся от момента оплодотворения яйцеклетки до 8 нед беременности;
2) фетальный, или плодовый, период, продолжающийся от 8 нед беременности до момента родов.
Несмотря на то что эмбриональный период длится всего 2 мес, он является самым важным и самым уязвимым в жизни внутриутробного плода, так как в это время у зародыша происходит формирование всех его основных органов и систем — органогенез (т. е. зарождение органов). В этот период зародыш чрезвычайно чувствителен к воздействию неблагоприятных факторов, которые могут привести к крупным порокам развития.
Первые четыре недели (от зачатия до двух недель жизни плода)
Плод
После оплодотворения яйцеклетка быстро преобразуется из одной клетки во множество. Каждые полчаса происходит деление на две клетки, затем на четыре, на восемь, шестнадцать и т. д. К концу вторых суток образуется сгусток клеток, называемый морулой. За пять дней морула проходит свой путь по фаллопиевой трубе в матку и к концу первой недели обычно имплантируется (прикрепляется) в верхней части матки. У образовавшегося бластоцита (так он сейчас называется) развиваются тоненькие «корешки» (ворсины хориона), которые проникают в слизистую оболочку матки и получают оттуда питание.
В первые недели беременности слизистая оболочка матки (эндометрий) становится толще и пронизывается кровеносными сосудами, обеспечивая питанием развивающийся бластоцит. К концу первого месяца развития ворсины хориона глубоко проникают в слизистую оболочку матки и образуют примитивную плаценту. Кровь плода циркулирует в «корешках», а ваша кровь циркулирует между ними (в межворсинчатом пространстве). Два потока крови разделены тонкой мембраной и при нормальном ходе беременности не смешиваются.
В результате сложного процесса деления и дифференциации клеток формируются плод, плацента, плодный пузырь и околоплодные воды. Плодный пузырь окружает бластоцит; позже заключенная в пузыре жидкость (амниотическая жидкость, или околоплодные воды) будет защищать плод от внешних ударов, поддерживать внутри постоянную температуру и обеспечивать свободу движений плода.
Плод
С пятой по четырнадцатую неделю беременности ребенок, называемый сейчас эмбрионом, быстро развивается. Нажинает формироваться примитивная нервная система с головным и спинным мозгом. Развивается Желточный Ворсины также кровеносная система, мешок хориона сердце начинает биться на 25-й день после зачатия. Хотя эмбрион не больше половины горошины, уже имеется голова, начинают формироваться глаза, уши и рот. Есть почки, печень, пищеварительный тракт и примитивная пуповина. На 26-й день появляются зачатки рук, двумя днями позже — зачатки ног.
Пять недель. Хотя пол ребенка определяется в момент зачатия, различия в анатомии мальчика и девочки не проявляются приблизительно до седьмой недели жизни плода. Между зачатками ног имеется щель с кусочком ткани, называемым генитальным бугорком. Внутри живота эмбриона находится пара эмбриональных половых желез. В течение седьмой недели Y-хромосома (у мальчиков) стимулирует эти половые железы к началу производства андрогенов — мужских гормонов, которые заставляют края щели срастись, образуя мошонку, а из генитального бугорка сформироваться пенису. Еще до рождения яички проталкиваются из живота в мошонку. У девочек половые железы начинают производить женские гормоны, и щель превращается в наружные гениталии, а генитальный бугорок развивается в клитор. Эмбриональные половые железы превращаются в яичники.
К восьмой неделе жизни плода формирование эмбриона завершено: имеются глаза, нос, уши и рот с губами, языком и зачатками зубов, кисти рук с пальцами, коленями, лодыжками, стопами и пальцами. Новый организм функционирует: мозг посылает импульсы, которые координируют функции других органов, сердце стучит, желудок выделяет желудочный сок, печень вырабатывает красные кровяные клетки, руки шевелятся. Эмбрион растет приблизительно на один миллиметр в день, каждый день развиваются различные части тела. Между 46-м и 48-м днями первая настоящая костная клетка замещает хрящ в скелете. Появление первых костных клеток в руках эмбриологи называют окончанием периода эмбрионального развития. С этого момента растущий ребенок называется плодом.

Плацента
К третьему месяцу беременности плацента полностью сформирована и служит органом, производящим гормоны и обменивающим питательные вещества и продукты жизнедеятельности. Именно через плаценту 1 из вашей крови в кровь плода поступают кислород и питательные вещества — такие, как простые сахара, белки, жиры, вода, витамины и минеральные вещества. Плацента также обеспечивает защиту от большинства бактерий, находящихся в вашей крови, хотя многие медицинские препараты и вирусы достигают плода. Отходы жизнедеятельности плода выводятся через плаценту и удаляются через ваши почки и i легкие.
При многоплодной беременности может быть одна или несколько плацент. Большинство однояйцевых близнецов имеют общую плаценту, хотя могут иметь и отдельные. Разнояйцевые близнецы имеют отдельные плаценты, хотя иногда плаценты сливаются в один большой орган .
Тринадцатая неделя жизни плода ознаменована началом «периода роста», когда уже сформировавшиеся органы и структуры плода увеличиваются и зреют. Появляются волосы на голове, ресницы и брови. Тонкий пушок (называемый лануго) вырастает на руках, ногах и спине плода. Появляются ногти на руках и ногах. К семнадцатой-восемнадцатой неделе сердцебиение уже достаточно сильно, и его можно услышать обычным стетоскопом.
К концу двадцать четвертой недели плод вырастает до 30 сантиметров и весит около 700 граммов. Кожа сморщивается и покрывается маслянистой защитной пленкой, называемой сыровидной смазкой (vernix caseosa). Время от времени в этот период вы можете почувствовать шевеление плода, ощутив при этом легкое постукивание или дрожь, словно выходят пузырьки газа, но слабое движение плода может оказаться и незамеченным до тех пор, пока его активность не станет более сильной.
Плод
Третий триместр является «финишной прямой» для плода. Дети, рождающиеся в этот период, обычно способны выжить, хотя по мере приближения назначенного срока и шанс выжить, и легкость перехода к автономному существованию значительно увеличиваются. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у вас есть иммунитет. Недоношенные дети получают меньше этой защиты, чем доношенные, следовательно, более подвержены инфекции.
В последние три месяца беременности плод дозревает:
ногти вырастают до кончиков пальцев и даже могут потребовать стрижки сразу после рождения, отрастают волосы на голове, лануго (пушок) почти исчезает, под кожей откладывается жир, зачатки постоянных зубов появляются под зачатками молочных.
В это время вы можете многое узнать о вашем ребенке. Плод спит и бодрствует, реагирует на яркий свет и громкий шум. Ребенок слышит и начинает узнавать ваш голос, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца, циркуляцию крови в матке, другие внешние звуки, например музыку или голос вашего партнера. Ребенок после рождения явно предпочитает знакомые голоса и звуки. Эти знакомые или похожие на знакомые звуки (например, ритмичный шум пылесоса или стиральной машины) часто успокаивают ревущего новорожденного.
В какой-то момент во время последнего триместра ребенок принимает наилучшее для родов положение вниз головой. Во время предродового осмотра врач или акушерка прощупывает руками ваш живот (пальпация), чтобы определить, какое положение принял плод. Эти процедуры называются приемами Леопольда.
По мере роста и увеличения веса ребенка, его активность уменьшается, поскольку остается мало места для движения. Вы можете ощущать скорее движения ручек и ножек, чем всего тела. Когда вы чувствуете серию ритмичных толчков, возможно, ваш ребенок икает. Малыш может начать сосать палец еще в утробе. За этот период плод набирает полтора килограмма и вырастает на 14 сантиметров.
Плацента
Плацента и оболочки плода являются частью сложной детородной системы. К концу беременности изменения в этой системе помогают вам физически и психологически подготовиться к родам и кормлению вашего малыша. Они также готовят ребенка к схваткам, рождению и выживанию вне материнской утробы.
Разносторонний процесс, ведущий к родам и включающий их, понят лишь в общих чертах. Здесь мы можем коснуться лишь некоторых жизненно важных элементов готовности к родам.
В результате изменения выработки гормонов плацентой увеличивается соотношение эстрогена и прогестерона. Эстроген делает матку более чувствительной к окситоцину (гормону, вызывающему сокращение матки), из-за чего вы начинаете замечать более сильные сокращения к концу беременности. Взаимодействие эстрогена и окситоцина, по-видимому, «запускает» выделение простагландинов, размягчающих шейку матки.
Количество околоплодных вод в последние недели беременности уменьшается с полутора литров на седьмом месяце до приблизительно литра к сроку родов.
Плод
В эти последние недели органы плода продолжают развиваться и готовить ребенка к жизни вне материнской утробы. Плод наращивает жир и прибавляет около полкилограмма веса. При рождении средний ребенок весит от 3,100 до 3,400 килограмма, хотя нормальный вес доношенного ребенка может находиться в пределах от 2,500 до 4,500 килограммов. Средний рост новорожденного 51 сантиметр, но рост от 46 до 56 сантиметров — также в пределах нормы. За время беременности вес оплодотворенной яйцеклетки увеличивается в шесть миллионов раз! За последующие двадцать лет вес вашего ребенка увеличится лишь в двадцать раз.
Зрелая плацента плоская и круглая, диаметром 15—20 сантиметров и толщиной около 2,5 сантиметров; ее вес составляет около седьмой части веса ребенка. Вес и размеры меняются пропорционально размерам ребёнка.
Сторона плаценты, имплантированная в стенку матки (материнская сторона), шершавая и выглядит кровавой; она разделена на дольки, называемые котиледонами. Но мере старения в плаценте начинают появляться твердые включения (отложения кальция). Со стороны плода плацента гладкая, бледная, блестящая и покрыта амниотической оболочкой. Амниотическая и хориональная оболочки простираются от края плаценты и образуют мешок, содержащий околоплодные воды и плод. Со стороны плода можно увидеть разветвления пупочной вены и артерий, отходящие от пуповины и проникающие в плаценту в различных местах.
Пуповина
Пуповина (пупочный канатик) соединяет плаценту с еще не родившимся ребенком. Она тянется от пупка плода приблизительно к центру плаценты. Средняя длина пуповины около 50 сантиметров, но и длина от 30 до 90 сантиметров также считается нормальной. Влажный белый тяж имеет вид скрученного канатика; внутри проходят две артерии и одна вена. Кровь плода течет со скоростью около семи километров в час, поддерживая пуповину твердой, почти как поливочный шланг, полный воды. При рождении, когда ваш ребенок начинает дышать, его кровообращение изменяется, перекрывая поток крови к пупку и перенаправляя его к легким.
Плод
Средняя продолжительность беременности составляет сорок недель, но часто оказывается больше. Иногда причиной оказывается ошибочное определение сроков; в других случаях плод еще не готов к рождению через сорок недель и требует дополнительного времени для роста и созревания. Иногда плод оказывается готов к рождению, но по необъяснимым причинам роды не начинаются вовремя. В этом случае плод может стать переношенным и не получать достаточного питания и кислорода от стареющей плаценты. Чтобы определить, не переношен ли ребенок после назначенного срока, проводятся анализы состояния плода и функции плаценты.
Плацента
Во многих случаях беременности после назначенного срока плацента продолжает поддерживать рост и здоровье плода, и роды почти всегда начинаются до истечения сорока трех недель. При истинной переношенности функции плаценты слабеют, объем околоплодных вод падает, и плод оказывается угнетен. В этих обстоятельствах действительно требуется помощь при родах.
Гормоны, выделяемые плацентой во время беременности, вызывают в организме матери многочисленные физиологические изменения, которые обеспечивают правильное развитие плода, подготавливают организм к предстоящим родам и кормлению.
Нервная система беременной перестраивается так, что подчиняет весь организм одной цели — вынашиванию плода. В соответствии с этим происходят физиологические изменения в основных его системах.
Сердечно - сосудистая система во время беременности выполняет более напряженную работу, так как в организме фактически появляется «второе» сердце — это плацентарный круг кровообращения. Здесь кровоток так велик, что каждую минуту через плаценту проходит 500 мл крови. Сердце здоровой женщины во время беременности легко приспосабливается к дополнительным нагрузкам: увеличиваются масса сердечной мышцы и сердечный выброс крови. Для обеспечения возрастающих потребностей плода в питательных веществах, кислороде и строительных материалах в организме матери начинает увеличиваться объем крови, достигая максимума в 7 мес беременности. Вместо 4000 мл крови теперь в организме циркулирует 5300 — 5500 мл. Если сердце здоровой женщины легко справляется с такой работой, то у беременных с заболеваниями сердца эта нагрузка вызывает осложнения; вот почему им в сроке 27—28 нед рекомендуется госпитализация в стационары, где проводимое лечение подготовит сердце к усиленной работе.
Артериальное давление при беременности практически не изменяется. Наоборот, у женщин, имеющих его повышение до или в ранние сроки беременности, оно обычно снижается в середине беременности, что обусловлено снижением тонуса периферических кровяных сосудов под действием гормона прогестерона. Однако за 2—3 мес до родов артериальное давление у таких беременных, как правило, вновь повышается. У молодых здоровых женщин оно находится в пределах 100/70—120/80 мм рт. ст. Верхние цифры показывают давление во время сокращения сердца — это систолическое давление; нижние — в момент паузы — это диастолическое давление. Показатель диастолического давления наиболее важен, поскольку отражает кровяное давление во время «отдыха» сердца. Артериальное давление у беременной считается повышенным, если оно более 130/80 мм рт. ст. или систолическое давление повышается на 30, а диастолическое на 15 мм рт. ст. по сравнению с исходным.
В связи с увеличением потребности организма женщины в кислороде во время беременности усиливается деятельность легких. Несмотря на то, что по мере развития беременности диафрагма поднимается кверху и ограничивает дыхательное движение легких, тем не менее, их емкость возрастает. Это происходит за счет расширения грудной клетки и увеличения проходимости воздуха через бронхи, которые расширяются под действием гормонов плаценты. Повышение объема вдыхаемого воздуха во время беременности облегчает выведение использованного кислорода плодом через плаценту. Частота дыхания во время беременности не изменяется, остается 16—18 раз в минуту, слегка увеличиваясь к концу беременности. Поэтому при появлении одышки или других нарушений дыхания беременная обязательно должна обратиться к врачу.
Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200— 1600 мл мочи, при этом 950—1200 мл мочи выделяется в дневное время и остальная порция — ночью. Под влиянием гормона прогестерона тонус мочевого пузыря снижается, он становится более вытянутым и вялым, что часто приводит к застою мочи, чему способствует также придавливание мочевого пузыря головкой плода. Эти условия облегчают занос инфекции в мочевые пути, что нередко отмечается у беременных. Помимо этого, матка во время беременности, слегка поворачиваясь вправо, затрудняет отток мочи из правой почки, и здесь чаще всего повышается гидронефроз, т. е. скопление жидкости в лоханке почки в большем объеме, чем нужно. При появлении в анализах мочи лейкоцитов более 10— 12 в поле зрения можно думать об инфекции в мочевыводящих путях, тогда рекомендуется произвести посев мочи на микробиологическую флору. В этих случаях требуется дополнительно медицинское обследование мочевых путей и при необходимости — лечение.
У многих женщин в первые 3 мес беременности наблюдаются изменения в органах пищеварения: появляется тошнота и нередко рвота по утрам, изменяются вкусовые ощущения, появляется тяготение к необычным веществам (глина, мел). Как правило, эти явления проходят к 3—4 месяцу беременности, иногда в более поздние сроки. Под влиянием гормонов плаценты снижается тонус кишечника, что часто приводит к запорам. Кишечник отодвигается беременной маткой вверх, желудок также смещается кверху и сдавливается, при этом часть его содержимого может забрасываться в пищевод и вызывать изжогу. В таких случаях рекомендуется прием небольших порций щелочных растворов (питьевая сода, боржоми), прием пищи за 2 ч до сна и положение в кровати с приподнятым головным концом. Печень во время беременности работает также с большей нагрузкой, так как обезвреживает продукты обмена беременной и ее плода. Может наблюдаться сгущение желчи, что нередко вызывает зуд кожи. Появление сильного кожного зуда, а тем более рвоты и болей в животе требует немедленной врачебной помощи.
Во время беременности у женщин расслабляются связки в суставах, особенно подвижными становятся сочленения таза, что облегчает прохождение плода через таз во время родов. Иногда размягчение тазовых сочленений настолько выраженное, что наблюдается небольшое расхождение лонных костей. Тогда у беременной появляются боли в области лона, «утиная» походка. Об этом необходимо сообщить врачу и получить соответствующие рекомендации.
Во время беременности молочные железы подготавливаются к предстоящему кормлению. В них увеличивается число молочных железок, жировой ткани, возрастает кровоснабжение. Сами молочные железы увеличиваются в размерах, нагрубают, и уже в начале беременности можно выдавить из них капельки молозива.
Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7—8 см вне беременности, масса возрастает до 1000—1200 г (без плода) вместо 50— 100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз. Изменение размеров матки происходит за счет увеличения размеров мышечных волокон под влиянием гормонов плаценты. Кровеносные сосуды расширяются, число их возрастает, они как бы оплетают матку. Наблюдаются сокращения матки, которые к концу беременности становятся более активными и ощущаются как «сжатие». Такие нормальные сокращения матки можно рассматривать как тренировочные упражнения ее перед предстоящей работой в родах.
Положение матки меняется в соответствии с ее ростом. К концу 3 мес беременности она выходит за пределы таза и ближе к родам достигает подреберья. Матка удерживается в правильном положении связками, которые утолщаются и растягиваются во время беременности. Боли, возникающие по сторонам живота, особенно во время изменения положения тела, зачастую вызваны натягиванием связок. Кровоснабжение наружных половых органов усиливается, и здесь могут появиться варикизно расширенные вены. За счет затруднения оттока крови на ногах также могут появляться варикозные вены, что требует проведения определенных мероприятий.
Рост плода и физиологические изменения в организме беременной влияют на ее массу тела. У здоровой женщины к концу беременности масса тела увеличивается в среднем на 12 кг с колебаниями от 10 до 14 кг. Обычно в первую половину беременности она увеличивается на 4 кг, во вторую половину — в 2 раза больше. Еженедельная прибавка массы тела до 20 нед равна примерно 300+30 г, с 21 до 30 нед — 330±40 г и после 30 нед до родов — 340+30 г. У женщин с дефицитом массы тела до беременности еженедельные прибавки массы могут быть еще больше. К беременности адаптируются не только физические функции организма, но и психология женщины. На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др. Это отношение зависит и от особенностей личности самой беременной. Как правило, у женщин при беременности изменяется эмоциональное состояние. Если в первой половине беременности большинство женщин беспокоят забота и тревога о собственном здоровье, то во второй половине, особенно после шевеления плода, все мысли и заботы направлены на благополучие плода, который начинает восприниматься как отдельно существующее лицо. Будущая мать часто обращается к нему с ласковыми словами, она фантазирует, наделяя ребенка индивидуальными особенностями. Наряду с этим у женщины появляется чувство утраты своих прошлых привязанностей и привычек в угоду предстоящему материнству, возникают сомнения относительно потери привлекательности, изменений во взаимоотношениях с мужем.
Преодоление этих опасений и страхов зачастую осуществляется путем демонстрации регрессивного поведения (т. е. возвращение к детскому поведению). Цель такого поведения — бессознательное желание беременной найти в окружающих защиту и преодолеть боязнь. Прежде всего близкие родственники должны предоставить надежную опору для психологического комфорта беременной. При чрезмерно тревожном отношении к беременности надо обратиться за советом к врачу.
Таким образом, физические и психические изменения в организме беременной являются приспособительными и необходимыми для удовлетворения потребностей растущего плода.
Прежде всего необходимо позаботиться о правильном питании. Рекомендации по рациональному питанию при беременности обычно учитывают интересы двух существ — матери и плода. Для построения своего организма плод получает из организма матери те необходимые вещества: белки, жиры, углеводы, минеральные вещества, витамины. Указанные элементы мать получает с пищей. Поэтому во время беременности пища должна быть разнообразной, содержащей достаточное количество белков, углеводов, витаминов и др. Установлено, что недостаточное питание приводит к выкидышам, малому росту, недостаточной массе тела, ухудшает жизнеспособность плода, увеличивает частоту потерь детей как во время беременности, так в родах и после родов. Избыточное потребление нищи вызывает усиление образования жировой ткани как у матери, так и у плода, что в свою очередь приводит к увеличению осложнений беременности и особенно родов как в отношении матери, Так и в отношении ребенка. Плод на каждом этапе своего развития нуждается в определенном составе пищевых веществ. В ранние сроки беременности плодное яйцо использует для питания собственные запасы. Поэтому в первой половине беременности питание женщины не должно существенно отличаться от питания до беременности. Однако оно должно быть полноценным (содержать белки, жиры, углеводы, витамины, микроэлементы), не одержать продуктов и напитков, вредно влияющих на плод (алкоголь, очень крепкий чай, кофе). Безусловно, при формировании своего рациона питания женщина должна учитывать национальные привычки, климатические условия, свой рост и массу, условия труда. При нормальном течении беременности в первые месяцы есть следует не менее 4 раз в день. Это не значит, что есть надо «за двоих». Пищу следует принимать в одни и те же часы, и она должна состоять из разнообразных продуктов. Для женщины средней массы тела (55—60 кг) и среднего роста (158—165 см) ежедневный пищевой рацион должен составлять 2400—2700 ккал и содержать 110 г белка, 75 г жиров и 350 г углеводов. Во второй половине беременности целесообразно перейти на 5- и даже 6-разовoe питание. Необходимость такого режима диктуется возрастанием потребностей плода и самого организма матери в «строительном материале», так как в это время наряду с увеличением массы плода и матки возрастают размеры плаценты, молочных желез, масса крови и др. Поэтому количество белков у женщин средних массы и роста во вторую половину беременности должно возрасти до 120 г, жиров — до 85 г и углеводов — до 400 г, а общая энергетическая ценность суточного рациона — до 2800 — 3000 ккал.
Следует стремиться к тому, чтобы в дневном рационе было 50—60 % белков животного происхождения, из них около 25 % должны составлять мясо и рыба и около 20 % — молоко и молочные продукты и 5 % — яйца. Остальные белки могут быть растительного происхождения. К продуктам, содержащим полноценные белки, относятся молоко, простокваша, кефир, нежирный творог, неострый сыр, отварное мясо и рыба, картофель, капуста, бобы, пшеница, рис, гречневая и овсяная крупа и др.
Значительный удельный вес в пище человека составляют угле- воды, поскольку они возмещают энергетические затраты в организме человека (500 г углеводов в результате полного их сгорания в организме до воды и углекислого газа составляют около 2000 ккал, что соответствует 2/3потребности суточной энергии). Доказана прямая связь между количеством потребляемых углеводов и массой плода Поступление в организм беременной излишка углеводов приводит к увеличению массы плода сверх нормы, что может вызвать осложнения в родах. Целесообразно получать углеводы в продуктах, богатых клетчаткой: хлеб из муки грубого помола, овощи, фрукты, крупы и др. Эти продукты, кроме угле- водов, содержат и витамины. Особенно полезен хлеб «Здоровье», в котором есть примесь отрубей, богатых витаминами группы В 1 и благоприятно влияющих на функцию кишечника.
В структуру всех тканей организма входят жиры, которые являются также важным энергетическим резервом, так как они дают в 2,5 раза больше тепловой энергии по сравнению с угле- водами и белками. Жиры участвуют в пластических процессах, оказывают влияние на функции центральной нервной системы,
эндокринных желез, уменьшают отдачу тепла и смягчают влияние колебаний внешней температуры на организм. В рационе беременной должно быть до 40 % жиров растительного происхождения. К ним относятся подсолнечное, оливковое, хлопковое мае ло и др.
Из жиров животного происхождения следует употреблять сливочное и топленое масло. Рекомендуется воздержаться от бараньего и говяжьего сала, маргарина.
Благоприятное течение беременности, родов, нормальное развитие плода и новорожденного обеспечиваются питанием с достаточным количеством витаминов группы В, С, A, D, Е и др. Они выступают регуляторами процессов обмена веществ. Доказана роль витаминов в повышении защитных сил организма. Во время беременности потребность в витаминах возрастает в 2 раза. Изделия из муки грубого помола, крупы, бобовые культуры, всевозможная зелень и овощи, фрукты, ягоды, печень, мясо, молочные продукты, как правило, обеспечивают потребность беременной в витаминах. В зимние и ранние весенние месяцы беременной следует после согласования с врачом принимать витаминные препараты. Однако нужно помнить что вреден не только недостаток витаминов, но и их избыток. Беременным желательно принимать поливитаминные препараты «Гендевит» или «Ундевит» в течение всего периода беременности по 1 драже 1—2 раза в день. В отличие от «Гендевита», в котором присутствует витамин D, в «Ундевите» его нет. Поэтому в зимне-весенний сезон, а также в северных местах, где солнечны и период короткий, желательно принимать «Гендевит» или " Ундевит», дополнив его витамином D по назначению врача.
Велика роль жидкости в организме человека, она составляет основную массу крови и часть вещества тканей (около 70 % к общей массе тела). Суточная потребность человека в жидкости — 2—2,5 л. Беременная должна получать 1—1,2 л свободной жидкости (вода, молоко, чай, компот, суп и др.). Соль можно употреблять по вкусу, однако в первой половине беременности она не должна превышать 10—12 г в сутки, во второй половине беременности — уменьшаться до 7—8 г. При склонности к отекам рекомендуется прием препарата «Санасол», который имеет вкус поваренной соли, однако в нем содержатся в основном соли калия, которые не задерживают жидкость в организме, как поваренная соль. Помимо этого, санасол показан для больных с заболеваниями сердечно-сосудистой системы (гипертоническая болезнь, сердечная аритмия и др.) и почек (нефрит). Добавляют его в пищу непосредственно перед употреблением. Доза 1,5—2,5 г в сутки.
Организм человека, особенно беременной, нуждается также минеральных веществах (кальций, калий, натрий, фосфор и др.) и микроэлементах (железо, кобальт, йод и др.), которые в достаточном количестве содержатся в пище.
До сих пор мы писали о том, какую пищу рекомендуется употреблять во время беременности. Вместе с тем следует знать, что некоторые продукты необходимо исключить из пищевого рациона, особенно во второй половине беременности. Нужно отказаться от жирной, острой, чрезмерно соленой пищи, острых специй и приправ; не употреблять консервы, копчености, мясо и рыбу в жареном виде, крепкие мясные бульоны, ограничить изделия из белой муки и сдобного теста, различные сладости. Категорически запрещается прием любых спиртных напитков, включая сладкие вина и пиво.
В заключение нужно сказать, что важна не только разнообразная пища, но и сам режим питания. В первой половине беременности при 4-разовом питании рекомендуется: завтрак в 7—8 ч (30% энергетической ценности), обед в 13—14 ч (40%), ужин в 18—19 ч (20%), в 21 ч—стакан кефира, отвара ягод, содержащих витамины. Последний прием пищи должен быть не позже 1/2—2 ч до сна. На ужин лучше готовить молочно-растительную пищу. Во второй половине беременности 5—6-разовое питание устанавливается за счет дополнительного второго завтрака в 11— 12 ч (молоко, клюквенный мусс, творог, молочная каша, омлет) и полдника в 16—17 ч (фрукты, ягоды, сок, творог нежирный, мусс и др.).
Обратимся к примерному перечню пищевых продуктов на 1 день и меню на неделю, который рекомендуется женщинам преимущественно во второй половине беременности (табл. 1, 2).
. Во время беременности нужно разумно относиться к режиму труда и отдыха. В нашей стране уделяется большое внимание охране труда беременных. Законодательством предусмотрено освобождение их с момента установления беременности от сверхурочных работ, ночных смен, командировок, работ в выходные дни. В соответствии с врачебным заключением женщина переводится на время беременности на другую, более легкую работу с сохранением среднего заработка по прежней работе.
На некоторых предприятиях для беременных выделяют специальные места для работы и даже цехи. Многие промышленные предприятия предоставляют беременным бесплатное диетическое питание, а также путевки в санатории-профилактории.
Женщинам предоставляются полностью оплачиваемые отпуска по беременности и родам продолжительностью 56 календарных дней до родов и 56 — после родов. В случае осложненных родов или рождения двух или более детей отпуск после родов увеличивается до 70 дней.
I Умеренный труд во время беременности необходим — он тренирует мышцы, улучшает деятельность внутренних органов и тем самым повышает общий тонус. Однако даже в домашних условиях нужно установить разумный режим труда и отдыха, особенно во второй половине беременности. Целесообразно чередовать труд с отдыхом через каждые 40—45 мин. Нежелательно выполнять домашнюю работу, связанную со значительным физическим напряжением, вынужденной неудобной позой, требующей частых сгибаний туловища.
Во время сидячей работы ноги следует удобно поставить на скамеечку или несколько раз в день положить на рядом стоящий стул. Это предохранит их от затрудненного оттока крови и появления варикозного расширения вен, что нередко наблюдается во время беременности. Обо всем этом должна помнить не только сама женщина, но и ее близкие и по возможности создавать все благоприятные условия для отдыха беременной. Обычно при беременности у женщины наблюдается быстрая утомляемость, сонливость. Полноценный сон очень полезен, поэтому продолжительность его должна быть не менее 8—9 ч, лучше с 22 до 7 ч. При нарушении сна можно по совету врача принять снотворное средство. Комната должна хорошо проветриваться. Потребность в кислороде при беременности повышается на 25—30 %. Особенно насыщается кровь кислородом во время прогулок. Целесообразно по возможности гулять несколько раз в день, обязательно перед сном, в конце беременности в сопровождении кого-либо из близких. Прогулки не следует совмещать с хозяйственными заботами.
Выше уже упоминалось о значении благоприятной эмоциональной обстановки для будущей матери. Это крайне важно не только для нее, но и для благополучного развития плода.
Во время беременности у каждой женщины происходит изменение психоэмоционального поведения, способствующее приспособлению ее психики к наступившей беременности. Нередко беременная начинает бессознательно демонстрировать поведение, напоминающее детское (регрессивное поведение). Цель его заключается в том, чтобы найти защиту со стороны окружающих и преодолеть тревоги за себя и будущего ребенка. Все это обусловливает необходимость психологической подготовки беременных к родам и материнству. Ведущая роль в этой подготовке отведена женским консультациям, в которых проводятся групповые занятия по психопрофилактической подготовке к родам, начиная с момента ухода беременных в дородовой отпуск.
Нельзя забывать и о психологическом комфорте внутриутробного малыша. Настроение матери, ее эмоциональное напряжение небезразлично для него. Установлено, что формирование эмоционального поведения взрослых организмов во многом определяется бывшими условиями внутриутробного развития. В настоящее время доказано, что плод способен воспринимать настроение матери, слышать ее голос, музыку. Сильный и внезапный звук пугает плод, у него появляется такая же реакция, как у испуганного ребенка, и он на это отвечает движением тела, которое мать воспринимает, как толчок. Поэтому для беременной в семье должен быть создан покой, благоприятный психологический климат. Особенно об этом следует помнить мужу.
Потребности растущего плода и «двойная» нагрузка на организм будущей матери предъявляют особую ответственность к выполнению самых элементарных, но важных для благополучного течения беременности правил личной гигиены.
Поскольку плод использует минеральные соли матери, в том числе кальций и фосфор, на построение своих органов и систем, у беременных часто появляется заболевание зубов. Вот почему необходимо особенно тщательно следить за гигиеной полости рта. Рекомендуется чистить зубы утром и вечером, обязательно полоскать рот после еды. Каждая беременная должна пройти осмотр у врача-стоматолога. Больные зубы нужно вылечить, так как они могут являться источником инфекции для матери и плода. Это же относится и к больным миндалинам: при хроническом тонзиллите или гнойных пробках нужно обратиться к врачу-отоларингологу.
Кожа беременных усиленно выделяет продукты обмена, поэтому необходимо ее поры освобождать от загрязнения, обращая особое внимание на чистоту подмышечных впадин, паховых складок и наружных половых органов. Волосы в подмышечных впадинах желательно сбрить. Рекомендуется утром и вечером принимать теплый душ, а при отсутствии условий — обтираться теплой водой до пояса.
Обилие сальных желез в области половых органов и усиленный к ним прилив крови способствуют увеличению секрета из влагалища, где могут размножаться болезнетворные микробы. С целью профилактики воспалительных заболеваний рекомендуется 2—3 раза в день теплой водой обмывать наружные половые органы. При появлении обильных белей следует немедленно обратиться к врачу женской консультации, так как в этих случаях могут поражаться оболочки плодного пузыря и вызывать внутриутробное инфицирование околоплодных вод и самого плода.
Многих женщин интересует вопрос, можно ли им загорать и купаться во время беременности, не причинит ли это вред будущему ребенку. Загорать и купаться можно, если беременность протекает без осложнений и женщина систематически наблюдается у врача акушера-гинеколога. Однако длительность принятия солнечных ванн в утренние часы (8—11 ч) и дневные (17—19 ч) целесообразно сократить до 10—15 мин. В другое время полезны воздушные ванны и прогулки в местах, защищенных от солнца.
К будущему кормлению желательно подготовить молочные железы. После приема душа нужно растирать их жестким полотенцем. Если соски нормальной формы, то специальной подготовки не требуется, при втянутых или плоских сосках необходимо их вытягивать большим и указательным пальцами 2—3 раза в день в течение 3—4 мин. Соски предварительно следует смазать ланолином или жирным косметическим кремом. Бюстгальтер должен быть полотняным, поддерживать молочные железы, а не сдавливать грудь.
Наступившая беременность диктует необходимость изменения ритма половых сношений. В первые 2 мес беременности, когда происходит имплантация плодного яйца и формирование плаценты, от них следует воздержаться. Противопоказана половая жизнь также и в последние 2 мес беременности, поскольку это может привести к преждевременным родам и инфицированию половых путей женщины. В другие сроки беременности ритм половых сношений будет зависеть от состояния здоровья женщины. Учитывая предрасположенность беременной к инфицированию половых путей, разумно при половом сношении использовать презервативы.
Одежда беременной. Женщина всегда остается женщиной. Потому и во время беременности она хочет быть элегантно одетой. Вместе с тем одежда в этот период должна соответствовать ее физиологическому состоянию. Зачастую женщины полагают, что и период беременности вопрос одежды является второстепенным, особенно в домашних условиях. Это не совсем верно. Со вкусом одетая женщина легче переносит многие проблемы беременности. В то же время к одежде беременной предъявляется ряд требований. Прежде всего она должна быть свободной, удобной и чистой. Желательно носить нательное белье из натуральных тканей. Бюстгальтер лучше сшить из хлопчатобумажной ткани, менять ежедневно или через день.
Верхнюю одежду нужно подобрать таким образом, чтобы она удерживалась на плечах и не давила в поясе. Такая одежда скрывает увеличивающийся живот.
При беременности передние мышцы живота растягиваются, полому для их укрепления рекомендуется ношение специального бандажа, начиная с 26—27 нед, размер которого поможет определить врач или акушерка. Надевают бандаж лежа, шнуруют в соответствии с объемом живота.
В связи с увеличением массы тела женщины значительно увеличивается нагрузка на ноги. Поэтому для устойчивости, уменьшения нагрузки на сгибы стоп следует носить обувь на низком или расширенном каблуке. Обувь на высоком каблуке, кроме неустойчивости походки, может вызвать развитие плоскостопия. Чулки надо пристегивать к резинкам пояса или специального бандажа. Трусы также не должны иметь тугих резинок и сдавливать тело.
Предстоящие роды потребуют от женщины большого физического напряжения. Чтобы лучше подготовиться к ним, рекомендуем специальный комплекс упражнений, который повысит работоспособность и защитные силы организма для выполнения физических нагрузок в родах.
В первую половину беременности большинство упражнений направлено на укрепление мышц рук, ног, спины, брюшного пресса.
Во второй половине беременности нужно укреплять мышцы стопы, так как смещается центр тяжести тела. Полезны вращательные упражнения, способствующие увеличению гибкости позвоночника и тазовых сочленений. В конце беременности очень важно выполнять гимнастику для дыхания: глубокие задержки вдоха чередовать с последующим расслаблением тела. Умение управлять своим дыханием понадобится в родах. Большинство упражнений в поздние сроки беременности выполняются с палкой или сидя на стуле. Во Время гимнастики рекомендуется надевать спортивные трико и майку. Занятия проводятся в медленном темпе, каждое упражнение повторяется 3—5 раз. Нужно помнить, что после гимнастики не должна ощущаться физическая усталость, пульс должен быть в пределах нормы (60—80 ударов в минуту).
Знакомство женщины с наиболее часто развивающимися осложнениями во время беременности может помочь в формировании у нее ответственного отношения к этому периоду жизни.
Многие женщины узнают о наступлении беременности не только no отсутствию менструации, но и по появлению извращенного вкуса к пище, тошноты и рвоты по утрам. Это так называемый ранний токсикоз беременных. Тошнота и рвота, как правило, самостоятельно прекращаются к 12-й неделе беременности, в редких случаях продолжаются до 18—20 нед. В легких случаях раннего токсикоза, когда беременную беспокоит тошнота и рвота в основном по утрам, временами днем облегчение принесет соблюдшие режима питания. Рекомендуется утром, не вставая с постели , выпить теплого сладковатого чая. Пищу лучше принимать часто и небольшими порциями, в полужидком виде. При частой рвоте, приводящей к обезвоживанию организма, необходима обязательная госпитализация.
Многочисленные наблюдения показывают, что при тяжелых заболеваниях матери нередко у плода возникают расстройства функций тех органов и систем, которые поражены у матери. Так, "рожденные пороки сердца наблюдаются чаще у новорожденных, матери которых больны этим недугом. В настоящее время пороки сердца встречаются у 2—5 % беременных. Успехи кардиальной хирургии привели к увеличению числа беременных, перенесших операцию на сердце при пороках, при которых ранее беременность считалась противопоказанной. Частым осложнением беременности при пороках сердца является недонашивание и рождение детей с малой массой тела.
Гипертоническая болезнь также оказывает неблагоприятное влияние на развитие плода. Колебания артериального давления вызывают нарушения кровотока в плаценте, и плод не обеспечивается в достаточном объеме питательными веществами и кислородом, поэтому нередко рождается с малой массой или недоношенным.
На фоне сердечно-сосудистых заболеваний, болезней почек или других заболеваний матери часто развиваются поздние токсикозы , которые до настоящего времени являются одним из наиболее грозных осложнений беременности, встречаясь у 8—10 % женщин. Поздний токсикоз развивается обычно во второй половине беременности и проявляется несколькими симптомами, к которым относятся: повышение артериального давления, появление белка в моче и отеков, чаще на руках и ногах. Если поздний токсикоз не начать лечить, то у беременной могут появиться судороги, потеря сознания и даже может наступить смерть. Поздние токсикозы часто вызывают хроническое кислородное голодание плода. При среднетяжелых формах токсикозов из 1000 детей погибает 40, а при тяжелых формах смертность возрастает до 100 и в 20 % дети рождаются недоношенными.
Нарушения развития плода и новорожденного часто развиваются при эндокринных заболеваниях матери, особенно сахарном диабете и при заболеваниях щитовидной железы. До тех пор, пока не сформирована плацента как железа, секретирующая гормоны железы внутренней секреции плода находятся под влиянием аналогичных желез матери. Так, в первые недели беременности щитовидная железа плода формируется под влиянием гормонов щитовидной железы матери. Когда плацента начинает выбрасывать собственные гормоны, плод уже становится менее зависимым. В связи с этим очень важно женщине с различными гормональными нарушениями обратиться к врачу в ранние сроки беременности для лечения ее пораженного органа.
Кроме того, частой причиной повреждения внутриутробного плода и новорожденного являются инфекционные заболевания матери во время беременности. Инфекция на сравнительно раннем этапе беременности иногда приводит к уродству плода, несовместимому с жизнью. Возбудители инфекции проникают к плоду наиболее часто через плаценту и поражают его, а затем, выделяясь через почки плода в мочу, оказываются в околоплодных водах. В результате заглатывания плодом инфицированных вод, контакта их со слизистой оболочкой развивается ряд новых инфекционных патологических процессов, таких как конъюнктивит, бронхопневмония, отит, поражения кишечника и др.
Существуют прямые доказательства того, что многие вирусы легко проникают к плоду через плаценту. К ним относятся вирусы краснухи, энтеровирус, цитомегаловирус, вирус герпеса, эпидемического паротита, вирусного гепатита и др. Особую агрессивность в отношении повреждающего воздействия на плод оказывает вирус краснухи. Однако надо помнить, что у человека, переболевшего краснухой, в организме создается иммунитет против ее вируса и контакт такой беременной с больным краснухой, как правило, неопасен. При отсутствии иммунитета и заболевании краснухой в первые 3 мес беременности, когда формируются органы и системы плода, поражение плода в виде врожденных пороков сердца, глухоты и катаракты наблюдается почти в 60— 70 % случаев. При заболевании краснухой в поздние сроки беременности пороки развития плода обычно не возникают. В случае контакта с больным беременной, не болевшей краснухой, необходимо обследовать кровь на антитела к вирусу с последующим контролем за их уровнем, и кроме того, получить инъекцию специфического иммуноглобулина.
Во время беременности у женщин нередко развивается анемия (малокровие). Она вызвана тем, что часть железа матери расходуется на построение органов кроветворения плода. Особенно потребность плода в железе возрастает в 16—20 нед, когда активно строится его костномозговое кроветворение. Поэтому при снижении гемоглобина необходимо пройти лечение антианемическими средствами, а также усилить питание продуктами, богатыми железом.
Успехи в развитии медицины за последние годы позволили напить много сведений о внутриутробной жизни плода. В настоящее время плод из «немого» объекта наблюдения врача превратился во внутриутробного «пациента», который нуждается в медицинской помощи на современном уровне, как любой другой пациент.
Ребенок наследует от родителей не только черты внешнего сходства, но и факторы, определяющие состояние его здоровья. Выше мы упоминали о том, что при слиянии женских и мужских половых клеток оплодотворенная яйцеклетка снова получает полный набор хромосом — 23 пары, из которых половина материнского и половина отцовского происхождения. Однако при некоторых неблагоприятных факторах, связанных либо с внешней средой либо с пожилым возрастом родителей, воздействием обучения, заболеваниями, наблюдается нарушение в расхождении какой-либо пары хромосом. В таких случаях оплодотворенная яйцеклетка содержит избыток или недостаток хромосомного комплекта и тогда в клетках развивающегося зародыша содержится 45 или 47 хромосом. Болезни, при которых наблюдается нарушение хромосомного комплекта, называются хромосомными болезнями человека. Обычно пораженный зародыш абортируется или рождается ребенок с физическими и умственными дефектами развития. Нередко такие дети встречаются в потомстве пожилых родителей, так как у них чаще, чем у молодых, наблюдается неполноценность в хромосомном комплекте ввиду старения половых клеток.
Результаты работы медико-генетических центров ряда стран позволили установить, что частота пороков развития плода при возрасте матери от 35 до 39 лет наблюдается у одной из 60 супружеских пар, а при возрасте от 40 до 44 лет — у одной из 40 пар.
Оптимальным возрастом для рождения первого ребенка является возраст родителей от 20 до 25 лет. При повреждении у родителей переносчика наследственной информации — гена, возникают генные или наследственные болезни. Каждая хромосома объединяет сотни и тысячи генов. Действие генов состоит в том, что они задают программу для синтеза ферментов при биологической постройке будущего организма. Ряд физических и химических факторов внешней среды при действии на половые клетки родителей вызывают необратимые изменения в генах. Наиболее сильное повреждающее действие оказывают радиоактивные изотопы, рентгеновские, космические и гамма - лучи. Поврежденный Вен, переданный при оплодотворении яйцеклетки, перестает ведать по-настоящему теми или иными процессами, например обменом веществ в организме, и тогда обмен веществ нарушается, что приводит к ненормальному развитию органов зрения, слуха, различным аномалиям нервной системы у плода.
Для большинства наследственных заболеваний типичен семейный характер распространения, т. е. повторения того же заболевания среди родственников на протяжении ряда поколений.
При браках, заключенных между отдаленными родственниками, или среди населения, живущего в местности, где миграция людей незначительная, вероятность рождения детей с пороками развития значительно повышается.
В настоящее время некоторые наследственные болезни, если они своевременно обнаруживаются (особенно в первые дни и недели жизни), успешно лечатся.
Большая роль в патологии плода и новорожденного принадлежит иммунологической несовместимости крови матери и плода по резус-фактору или группе крови. При резус-отрицательной крови беременной и резус-положительной крови, полученной плодом от отца, за счет попадания в материнский кровоток эритроцитов плода в организме женщины вырабатываются противо - резусные антитела. Они проникают через плаценту в кровь плода и, будучи направлены против эритроцитов, вызывают их разрушение и анемию. У плода развивается гемолитическая болезнь. Такое заболевание плода может развиваться даже и в тех случаях, когда женщине с резус-отрицательной кровью была перелита резус-положительная донорская кровь до беременности.
Женщине с резус-отрицательной кровью необходимо воздерживаться от производства искусственных абортов, так как во время этой операции резус-положительные эритроциты крови плода могут проникать в кровь матери и вызывать образование антител, гибельных для плода при- последующем сохранении беременности.
Среди многочисленных факторов внешней среды, способных вызвать нарушения в развитии плода, непоследнее место принадлежит лекарственным средствам.
В настоящее время около 80 % женщин во время беременности получают различные лекарственные препараты, в том числе такие активные, как гормональные средства, антибиотики транквилизаторы и др.
В ряде стран проводятся специальные исследования по выявлению тератогенных, т. е. вызывающих уродства, свойств лекарственных средств, поэтому большинство из рекомендуемых беременным препаратов безвредны для плода. Более того, лекарственные средства оказывают положительное влияние на развитие плода при тяжелых болезнях матери.
Наряду с этим имеется немало лекарственных средств, применение которых во время беременности должно быть ограничено и даже запрещено. Так, некоторые антибиотики отрицательно влияют на плод в силу их проницаемости через плаценту. К таковым относятся антибиотики тетрациклинового ряда. Нередко под влиянием тетрациклина у плода наблюдается катаракта, изменение цвета зубов и накопление препарата в костях. Длительный прием беременной другого антибиотика — стрептомицина может привести к поражению слухового нерва у плода и вызвать глухоту. Применение левомицетина вызывает изменения в печени плода и влияет на его кроветворную систему. Таблетки противозачаточных препаратов, принимаемых во время беременности, могут вызвать у плода пороки развития конечностей, позвоночника и внутренних органов.
Учитывая вредное воздействие на плод некоторых лекарственных средств, беременная должна придерживаться только одного правила — никакого самолечения, даже приема на первый взгляд самых «безобидных» лекарств без назначения врача.
Эффективной профилактической мерой является применение специального препарата — иммуноглобулина анти - резус, который вводят женщинам с резус-отрицательной кровью сразу после родов или искусственного аборта, что предупреждает образование антител в организме матери при последующей беременности.
Особенно неблагоприятное влияние на плод оказывает ионизирующая радиация. Непосредственным поводом для такого вывода послужил анализ исходов беременности у женщин, подвергшихся лучевому воздействию атомных бомб в городах Хиросима и Нагасаки. У всех беременных, находившихся в радиусе 1 км от эпицентра взрыва, произошли преждевременные роды или самопроизвольные выкидыши. У других беременных, находившихся дальше от места взрыва, родившиеся дети страдали микроцефалией (маленькая голова) или задержкой роста. Принимая во внимание, что эмбрион человека наиболее чувствителен к лучевому воздействию в течение первых 2—7 нед внутриутробного развития, от рентгенологического обследования в эти сроки необходимо полностью воздержаться, сообщив врачу о возможном наступлении беременности при задержке менструации.
Список литературы.
«О вашем здоровье, женщины». Под ред. В. И. Кулакова, М. «Медицина», 1991.
«Гид по беременности». Пенни Симкин и др., М., «Гранд», 1998.
Большая медицинская энциклопедия. М., ГМИЛ, 1958
bukvasha.ru
Реферат
«Беременность, гигиена беременности».
Содержание:
Зачатие.
Периоды беременности и состояние матери.
Развитие плода.
Дородовый уход, гигиена питания, физические упражнения.
Влияние алкоголя, курения и лекарственных препаратов на развитие плода.
Осложнения во время беременности.
Роды.
Зачатие.
Зачатие происходит в результате полового акта или, если это невозможно, в результате альтернативных процедур – таких, как искусственное осеменение или оплодотворение in vitro («в пробирке»).
После полового акта или осеменения сперматозоиды движутся из влагалища через шейку в полость матки и далее в фаллопиевы трубы. Зачатие происходит в первые сутки после полового акта или искусственного осеменения, когда единственный сперматозоид проникает в яйцеклетку и оплодотворяет ее; с этого момента женщина беременная. Миллионы сперматозоидов, которые погибли, не достигнув яйцеклетки, делают вагинальную и внутриматочную слизь более восприимчивой к сперме и растворяют вещества, окружающие яйцеклетку, делая возможным проникновение в нее единственного сперматозоида. Как только яйцеклетка оплодотворена, происходит химическая реакция, изменяющая поверхность яйцеклетки и защищающая ее от проникновения других сперматозоидов. Оплодотворение происходит обычно во внешней трети фаллопиевой трубы. Затем яйцеклетка продолжает движение к матке, где через несколько дней закрепляется на ее стенке.
При зачатии закладываются все наследственные характеристики ребенка. Каждая яйцеклетка и сперматозоид содержит по 23 хромосомы, хранящие генетическую информацию. Иногда при овуляции выделяется более одной яйцеклетки; каждая может оплодотворяться отдельным сперматозоидом, в результате получаются неодинаковые близнецы. Иногда единичная оплодотворенная яйцеклетка делится на две и более, в результате получаются одинаковые близнецы.
Периоды беременности и состояние матери.
Беременность подразделяется на 3 триместра, каждый из которых продолжается около трех месяцев.
Первый триместр (первые 3 календарных месяца беременности) называется периодом развития плода, по сколько к концу этого периода все системы органов плода сформированы и функционируют. У будущей матери в первые 4 недели (от зачатия до 2 недель жизни плода) можно заметить лишь некоторое припухание и повышение чувствительности груди или небольшую боль внизу живота. В период с 5-ой по 14-ю неделю беременности (с 3-ей по 12-ю неделю жизни плода) будущая мать может чувствовать необычную усталость и нуждаться в более продолжительном сне. В первые месяцы беременности бывает рвота и тошнота. Также может наблюдаться более частое мочеиспускание. Увеличивается грудь. Наряду с физическими изменениями, первые месяцы беременности часто наполнены эмоциональными взлетами и падениями. Легко появляются слезы. Возможны резкие перепады настроения.
Второй триместр с 15-ой по 27-ю неделю беременности (с 26-ой по 36-ю неделю жизни плода). В эти месяцы беременности будущая мать чувствует себя хорошо, тошнота и утомляемость обычно пропадают или ослабевают. С увеличением плода увеличивается живот, и беременность становится все заметнее. В этот период будущая мать может почувствовать шевеление плода, ощутив при этом легкое постукивание или дрожь. Физические изменения во время развивающейся беременности дают различный психологический отклик. Обостренное ощущение внутреннего роста может сделать женщину более чувствительной: доброе слово, красивый закат, трогательная фотография или нищий ребенок могут вызвать бурные эмоции.
В третьем триместре. С 28-ю по 38-ю неделю беременности (37-я и 38-я недели жизни плода) матка достигает уровня грудины. Давление матки и высокий уровень прогестерона могут вызвать несварение и изжогу. Могут также возникать отдышка и боли в нижних ребрах, когда матка начинает давить на диафрагму и ребра. Иногда из-за возросшего давления в брюшной полости, уменьшения оттока крови из нижних конечностей и влияния прогестерона, расслабляющего стенки кровеносных сосудов, развивается варикозное расширение вен на ногах, геморрой и отек икр. В последние месяцы беременности на коже (в верхней части тела) могут появиться небольшие красные вздутия, называемые сосудистыми пауками. В этот период могут появиться растяжения кожи на животе, бедрах и груди. Эти растяжения, называемые рубцами беременности, имеют красноватый цвет во время беременности и остаются гладкими белыми полосами после родов. 39-я и 40-я недели беременности: примерно за 2 недели до родов профиль живота может измениться, поскольку плод опускается в тазовую полость. Будущая мать может почувствовать меньшее давление на диафрагму. Однако головка плода начинает давить на мочевой пузырь, вызывая еще более частое мочеиспускание. Ближе к концу беременности сокращения матки становится все более явным и частым. Хотя это еще не схватки, они приносят свою пользу, улучшая кровообращение в матке, вдавливая плод глубже в тазовую полость и шейку матки. Полагают, что вместе с простагландинами сокращения размягчают и сглаживают шейку матки.
После назначенного срока (41-я неделя беременности и далее). Физически будущая мать может чувствовать себя, как в последние месяцы беременности. Возможно нервное истощение.
Развитие плода.
Первый триместр.
После оплодотворения яйцеклетка быстро преобразуется из одной клетки во множество. К концу 2-х суток образуется сгусток клеток, называемый морулой. За 5 дней морула проходит свой путь по фаллопиевой трубе в матку и к концу первой недели имплантируется (прикрепляется) в верхней части матки. У образовавшегося бластоцита развиваются тоненькие «корешки» (ворсины хориона), которые проникают в слизистую оболочку матки и получают оттуда питание.
В результате сложного процесса деления и дифференциации клеток формируется плод, плацента, плодный пузырь и околоплодные воды.
С 5-ой по 14-ю неделю беременности эмбрион быстро развивается. Начинает формироваться примитивная нервная система с головным и спинным мозгом. Развивается также кровеносная система, сердце начинает биться на 25-й день после зачатия. Хотя эмбрион не больше половины горошины, уже имеется голова, начинают формироваться глаза, уши и рот. Есть почки, печень, пищеварительный тракт и примитивная пуповина. На 26-й день появляются зачатки рук, двумя днями позже – зачатки ног.
Различия в анатомии мальчика и девочки не проявляются приблизительно до седьмой недели жизни плода.
К 8-й недели жизни плода формирование эмбриона завершено: имеются глаза, нос, уши и рот с губами, языком и зачатками зубов, кисти рук с пальцами, ноги с коленями, лодыжками, стопами и пальцами. Эмбрион растет приблизительно на 1 мм в день, каждый день развиваются различные части тела. Между 46-м и 48-м днями первая настоящая костная клетка замещает хрящ в скелете.
Второй триместр.
Появляются волосы, ресницы и брови. Тонкий пушок вырастает на руках, ногах и спине плода. Появляются ногти на руках и ногах. К 17-ой - 18-ой неделе сердцебиение уже достаточно сильно, и его можно услышать обычным стетоскопом.
К концу 24-й недели кожа плода сморщивается и покрывается маслянистой защитной пленкой, называемой сыровидной смазкой (vernix caseosa).
Третий триместр.
Третий триместр является «финишной прямой» для плода. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у будущей матери есть иммунитет.
В последние 3 месяца беременности плод дозревает: ногти вырастают до кончиков пальцев и даже могут потребовать стрижки сразу после рождения, отрастают волосы на голове, пушок почти исчезает, под кожей откладывается жир, зачатки постоянных зубов появляются под зачатками молочных.
В этот триместр ребенок слышит и начинает узнавать голос матери, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца и другие внешние звуки (музыка, голоса и т.д.). Эти знакомые или похожие на знакомые звуки часто успокаивают ревущего новорожденного.
После назначенного срока.
Средняя продолжительность беременности составляет 40 недель, но часто оказывается больше. Иногда причиной оказывается ошибочное определение сроков; в других случаях плод еще не готов к рождению, через 40 недель и требует дополнительного времени для роста и созревания. Иногда плод оказывается готов к рождению, но по необъяснимым причинам роды не начинаются вовремя. В этом случае плод может стать переношенным и не получать достаточного количества кислорода и питания от стареющей плаценты.
Дородовый уход.
Внимательный дородовый уход способствует рождению здорового ребенка. Вскоре после начала беременности следует начать регулярные визиты к врачу. Во время этих визитов будущая мать пройдет некоторые стандартные анализы.
Во время первых дородовых визитов врач или акушерка выполнят полный медицинский осмотр, проведут некоторые анализы и зададут вопросы об имеющихся у матери и в роду заболеваниях. Во время каждого визита врач будет проверять состояние здоровья матери, рост и самочувствие ребенка.
В течение всей беременности проводятся профилактические анализы для определения возможных проблем у матери и ребенка. Если результаты анализов нормальные, то это вселяет уверенность, но если результаты необычны или указывают на проблему, будущая мать может столкнуться с трудным выбором и большой тревогой.
К сожалению, не каждая беременность происходит без осложнений. Однако ранее обнаружение и лечение намного увеличивают шансы счастливого исхода. Наилучший дородовый уход зависит от сотрудничества между будущими родителями и врачом.
Если у врача или акушерки появляются подозрения на осложнение или потребуется дополнительная информация о возрасте, размере или состоянии народившегося ребенка, назначаются дополнительные исследования.
Гигиена питания.
Выбор пищи, которой питается беременная женщина, должен быть правильным, а сама пища должна вводится в надлежащем количестве. Только такое питание может доставлять растущему плоду материалы, нужные для построения новых тканей, матери возмещать убытки и способствовать восстановлению изношенных тканей.
Беременная нуждается не столько в обильном, сколько в полноценном питании. Пища должна быть как можно более разнообразной: обилие свежих фруктов и овощей, цельно зерновых продуктов, молока и белковых продуктов (мяса, рыбы, орехов, яиц бобовых), немного жира (маргарина, растительного или сливочного масла) и чуть меньше двух литров жидкости в день. Необходимо как можно меньше добавлять в рацион высококалорийных, но бедных питательными веществами продуктов, таких как печенье, пирожные, конфеты и сладкие напитки.
Физические упражнения.
Хорошему физическому самочувствию и душевному состоянию беременной женщины способствуют регулярные физические упражнения.
Хорошими упражнениями является ходьба на свежем воздухе, прогулки, туризм. Необходимо, чтобы беременная женщина ходила в среднем часа два в день.
Для беременных разработан специальный комплекс упражнений способствующий облегчить течение беременности, хорошо подготовиться к родам и быстро поправиться после них. Этот комплекс упражнений назначается врачом в зависимости от общего состояния здоровья будущей матери, течения беременности, физической формы и обычного уровня активности.
Если будущую мать тяготят какие-либо недомогания и ей хочется постоянно полежать, отдохнуть, то необходимо посетить врача, т.к. это не идет впрок ни матери, ни ребенку. Врач же осмотрит вас и поможет вам справиться с этими недомоганиями. Не в коем случае нельзя бросать заниматься упражнениями, ссылаясь недомогания.
Большое количество исследований последних лет посвящено воздействию различных наркотиков и веществ из окружающей среды на еще не родившегося ребенка. Большинство наркотиков и других вредных веществ свободно проникают сквозь плаценту. Некоторые из них вызывают родовые дефекты; другие оказывают опасное воздействие, например замедленный рост, задержку умственного или физического развития, проблемы с развитием органов. Некоторые лекарства могут быть безвредны, другие приносят пользу плоду. По крайней мере, из-за малого размера, быстрого роста и развития плода их воздействие на плод аналогично воздействию на мать или даже сильнее его.
Наркотики.
Во время беременности следует избегать применение наркотиков, т.к. они отрицательно влияют на развитие плода. У матерей, которые принимали наркотики во время беременности, дети рождались с различными патологиями или умирали так и не родившись.
Кофеин.
Кофе, чай, кола, другие напитки, шоколад, некоторые продаваемые без рецепта лекарства содержат кофеин. Ряд проведенных исследований показали связь между потреблением кофеина и определенными врожденными дефектами.
Кофеин увеличивает выделение кальция с мочой и уменьшает его количество для матери и ребенка. Кофеин выводится из организма беременной женщины более медленно. Это значит, что его воздействие на организмы матери и ребенка продлевается. Кофеин также вызывает увеличенную выработку «стрессовых» гормонов – адреналина (эпинефрина) и норадреналина (норэпинефрита). Эти гормоны вызывают сужение периферических кровеносных сосудов, в том числе сосудов матки, что приводит к временному ухудшению снабжения плода кислородом и питательными веществами. Чем больше кофеина, тем сильнее воздействие на плод. Кофеин легко попадает в кровеносную систему плода.
Аспартам.
Аспартам присутствует во многих продуктах, в том числе в диетических напитках, жевательной резинке, десертах и витаминов. Аспартам является комбинацией двух аминокислот – фенилаланина и аспарагиновой кислоты; обе они токсичны в больших дозах. Беременным рекомендуется ограничить или избегать потребления аспартама, поскольку не многим людям нужны искусственные заменители сахара.
Алкоголь.
Алкоголь оказывает прямое токсичное действие на развивающийся плод. Алкоголь быстро проникает в плаценту и оказывается в крови плода в той же концентрации, что и в крови матери. Дети, родившиеся у матерей-алкоголичек, подвержены существенному риску плодного «алкогольного» синдрома, целого набора отклонений, среди которых задержка умственного и физического развития, тремор и характерные черты лица. Даже малое количество спиртного выпитого во время во время беременности может повредить состоянию здоровья ребенка.
Пьянство в начале беременности несет риск врожденных дефектов, пьянство в более поздний период – риск малого размера плода.
Курение.
Табачный дым содержит множество веществ – смолы, никотин, окись углерода (угарный газ), свинец и другие, - опасных для матери, и для ребенка. По сравнению с некурящими, курящие женщины рожают младенцев в среднем меньшего размера и подвержены большому большему риску преждевременного вскрытия плодного пузыря, преждевременных родов, смерти во время родов, аномалий плаценты и кровотечений во время беременности. Число этих расстройств пропорционально числу выкуриваемых сигарет: чем больше беременная женщина курит, тем больше шансы таких осложнений.
Курение также может иметь отдаленные вредные последствия. Частота респираторных заболеваний выше у детей, живущих в доме, где взрослые курят. Дети курящих родителей также с большей вероятностью начинают курить.
Марихуана.
Количество смол и никотина в марихуане значительно выше, чем в табаке, поскольку не предпринимается не каких усилий снизить их содержание. Окись углерода (угарный газ), которая присутствует в любом дыме, в том числе в дыме марихуаны, значительно снижает способность крови переносить кислород.
Кокаин (крэк).
Отчеты о влиянии кокаина во время беременности чрезвычайно тревожны. Его употребление в третьем триместре приводит к внезапному началу сокращений матки и отслойки плаценты. Обнаружена связь между употреблением кокаина во время беременности и выкидышами, меньшем весом новорожденного, большей частотой неправильного формирования плода и мертво рождения. Иногда новорожденные страдают симптомами отмены наркотика (постоянный плач, гиперактивность, плохой аппетит), которые могут продолжаться неделями и месяцами.
Амфетамины (кранк, спид, айс).
Употребление амфетаминов беременными женщинами связывается с задержкой внутриутробного развития (меньший вес, рост и охват головы новорожденного) и недоношенностью. Новорожденному употребление амфетаминов матерью грозит большей частотой сердечных и респираторных заболеваний и измененным поведением.
Лекарства.
Лекарства – такие как обезболивающие, транквилизаторы, седативные и антигистаминные препараты, антациды и противорвотные – применяются во время беременности многими женщинами. Эти лекарства не излечивают болезнь; они просто снимают симптомы, такие как боль, нервное напряжение, бессоницу, насморк, тошноту и т.д. Решая принимать или не принимать медикаменты, необходимо принять во внимание серьезность заболевания, пользу от медикаментов, другие способы лечения и пользу от них, а также риск самого заболевания и его лечения.
Аспирин.
Даже одна таблетка аспирина снижает свертываемость крови и продлевает время кровотечения. Две таблетки, обычная доза для взрослых, удвоят продолжительность кровотечения; их эффект может длиться четыре-семь дней после приема разовой дозы. Есть немалые опасения относительно приема аспирина в конце беременности, поскольку естественное кровотечение после родов может усилиться и продлиться, но разумно избегать аспирина и в начале беременности: его прием может усугубить и продлить любое кровотечение. Постоянный прием аспирина неблагоприятно воздействует на производство простагландинов и может отсрочить начало родов.
Аспирин, присутствующий в крови ребенка в момент родов, увеличивает продолжительность кровотечения у новорожденного, в результате возрастает риск желтухи.
Ацетаминофен.
Ацетаминофен потенциально менее опасен, чем аспирин. При постоянном использовании с превышением рекомендованных доз возможно поражение почек плода.
Ибупрофен.
Ибупрофен – средство для снятия боли, лихорадки и воспаления. Он, как и аспирин, мешает производству простагландинов и может отсрочить начало родов.
Осложнения во время беременности.
К сожалению, не каждая беременность проходит без осложнений. Однако раннее обнаружение и лечение намного увеличивают шансы счастливого исхода. Поскольку врач или акушерка видят беременную женщину только периодически, необходимо держать их в курсе любых проблем. Наилучший дородовый уход зависит от сотрудничества между будущими родителями и врачом.
Выкидыш.
Выкидыш, или самопроизвольный аборт, - неожиданный и непроизвольный выброс эмбриона или плода до 20-ой недели беременности. Сигналами возможного выкидыша являются вагинальные кровотечения и перемежающаяся боль. Боль в животе. Крайне редко выкидыш может быть остановлен. Однако если есть подозрение, что может начаться выкидыш, необходимо обратиться к врачу, чтобы получить совет, подтвердить выкидыш и позже излечиться от физической и эмоциональной травмы.
«Неукротимая» рвота беременных.
Это достаточно редкое состояние (латинское название Hyperemesis gravidarum) характеризуется не проходящей избыточной тошнотой и рвотой (намного более сильной, чем «утренняя тошнота» в начале беременности). Результатом могут стать потеря веса, обезвоживание и изменения химического состава крови.
Высокая температура (лихорадка).
Высокая температура в течение продолжительного времени, особенно в начале беременности, может нанести ущерб ребенку. Если температура держится выше 38°C, непременно необходимо проконсультироваться с врачом или акушеркой до приема любых медикаментов, даже аспирина.
Роды.
Процесс родов подразделяется на 4 периода в соответствии с происходящими физиологическими изменениями.
Первый – период раскрытия начинается с прогрессирующих схваток и заканчивается полным раскрытием матки.
Второй – потужной период начинается с полного раскрытия шейки матки и заканчивается рождением ребенка.
Третий (последовый) – период начинается рождением ребенка и заканчивается изгнанием плаценты.
Четвертый (послеродовой) – период начинается с изгнанием плаценты и заканчивается через несколько часов, когда состояние матери стабилизируется.
Используемая литература при подготовке реферата:
«Наш ребенок» – Д-р Мирка Климава-Фюгнерова. Прага 1972 год.
«Ваш ребенок» – Уильям и Марта Серз. Москва 1996 год.
«Гид по беременности» – Пенни Симкин, Энн Кепплер и Джэнет Вэлли. Москва 1998год.
bukvasha.ru
Зачатие.
Зачатие происходит в результате полового акта или, если это невозможно, в результате альтернативных процедур – таких, как искусственное осеменение или оплодотворение in vitro («в пробирке»). После полового акта или осеменения сперматозоиды движутся из влагалища через шейку в полость матки и далее в фаллопиевы трубы. Зачатие происходит в первые сутки после полового акта или искусственного осеменения, когда единственный сперматозоид проникает в яйцеклетку и оплодотворяет ее; с этого момента женщина беременная. Миллионы сперматозоидов, которые погибли, не достигнув яйцеклетки, делают вагинальную и внутриматочную слизь более восприимчивой к сперме и растворяют вещества, окружающие яйцеклетку, делая возможным проникновение в нее единственного сперматозоида. Как только яйцеклетка оплодотворена, происходит химическая реакция, изменяющая поверхность яйцеклетки и защищающая ее от проникновения других сперматозоидов. Оплодотворение происходит обычно во внешней трети фаллопиевой трубы. Затем яйцеклетка продолжает движение к матке, где через несколько дней закрепляется на ее стенке. При зачатии закладываются все наследственные характеристики ребенка. Каждая яйцеклетка и сперматозоид содержит по 23 хромосомы, хранящие генетическую информацию. Иногда при овуляции выделяется более одной яйцеклетки; каждая может оплодотворяться отдельным сперматозоидом, в результате получаются неодинаковые близнецы. Иногда единичная оплодотворенная яйцеклетка делится на две и более, в результате получаются одинаковые близнецы.
Периоды беременности и состояние матери.
Беременность подразделяется на 3 триместра, каждый из которых продолжается около трех месяцев. > Первый триместр (первые 3 календарных месяца беременности) называется периодом развития плода, по сколько к концу этого периода все системы органов плода сформированы и функционируют. У будущей матери в первые 4 недели (от зачатия до 2 недель жизни плода) можно заметить лишь некоторое припухание и повышение чувствительности груди или небольшую боль внизу живота. В период с 5-ой по14-ю неделю беременности (с 3-ей по 12-ю неделю жизни плода) будущая мать может чувствовать необычную усталость и нуждаться в более продолжительном сне. В первые месяцы беременности бывает рвота и тошнота. Также может наблюдаться более частое мочеиспускание. Увеличивается грудь. Наряду с физическими изменениями, первые месяцы беременности часто наполнены эмоциональными взлетами и падениями. Легко появляются слезы. Возможны резкие перепады настроения. > Второй триместр с 15-ой по 27-ю неделю беременности (с 26-ой по 36-ю неделю жизни плода). В эти месяцы беременности будущая мать чувствует себя хорошо, тошнота и утомляемость обычно пропадают или ослабевают. С увеличением плода увеличивается живот, и беременность становится все заметнее. В этот период будущая мать может почувствовать шевеление плода, ощутив при этом легкое постукивание или дрожь. Физические изменения во время развивающейся беременности дают различный психологический отклик. Обостренное ощущение внутреннего роста может сделать женщину более чувствительной: доброе слово, красивый закат, трогательная фотография или нищий ребенок могут вызвать бурные эмоции. > В третьем триместре. С 28-ю по 38-ю неделю беременности (37-я и 38-я недели жизни плода) матка достигает уровня грудины. Давление матки и высокий уровень прогестерона могут вызвать несварение и изжогу. Могут также возникать отдышка и боли в нижних ребрах, когда матка начинает давить на диафрагму и ребра. Иногда из-за возросшего давления в брюшной полости, уменьшения оттока крови из нижних конечностей и влияния прогестерона, расслабляющего стенки кровеносных сосудов, развивается варикозное расширение вен на ногах, геморрой и отек икр. В последние месяцы беременности на коже (в верхней части тела) могут появиться небольшие красные вздутия, называемые сосудистыми пауками. В этот период могут появиться растяжения кожи на животе, бедрах и груди. Эти растяжения, называемые рубцами беременности, имеют красноватый цвет во время беременности и остаются гладкими белыми полосами после родов. 39-я и 40-я недели беременности: примерно за 2 недели до родов профиль живота может измениться, поскольку плод опускается в тазовую полость. Будущая мать может почувствовать меньшее давление на диафрагму. Однако головка плода начинает давить на мочевой пузырь, вызывая еще более частое мочеиспускание. Ближе к концу беременности сокращения матки становится все более явным и частым. Хотя это еще не схватки, они приносят свою пользу, улучшая кровообращение в матке, вдавливая плод глубже в тазовую полость и шейку матки. Полагают, что вместе с простагландинами сокращения размягчают и сглаживают шейку матки. > После назначенного срока (41-я неделя беременности и далее). Физически будущая мать может чувствовать себя, как в последние месяцы беременности. Возможно нервное истощение.
Развитие плода.
Первый триместр. После оплодотворения яйцеклетка быстро преобразуется из одной клетки во множество. К концу 2-х суток образуется сгусток клеток, называемый морулой. За 5 дней морула проходит свой путь по фаллопиевой трубе в матку и к концу первой недели имплантируется (прикрепляется) в верхней части матки. У образовавшегося бластоцита развиваются тоненькие «корешки» (ворсины хориона), которые проникают в слизистую оболочку матки и получают оттуда питание. В результате сложного процесса деления и дифференциации клеток формируется плод, плацента, плодный пузырь и околоплодные воды. С 5-ой по 14-ю неделю беременности эмбрион быстро развивается. Начинает формироваться примитивная нервная система с головным и спинным мозгом. Развивается также кровеносная система, сердце начинает биться на 25-й день после зачатия. Хотя эмбрион не больше половины горошины, уже имеется голова, начинают формироваться глаза, уши и рот. Есть почки, печень, пищеварительный тракт и примитивная пуповина. На 26-й день появляются зачатки рук, двумя днями позже – зачатки ног. Различия в анатомии мальчика и девочки не проявляются приблизительно до седьмой недели жизни плода. К 8-й недели жизни плода формирование эмбриона завершено: имеются глаза, нос, уши и рот с губами, языком и зачатками зубов, кисти рук с пальцами, ноги с коленями, лодыжками, стопами и пальцами. Эмбрион растет приблизительно на 1 мм в день, каждый день развиваются различные части тела. Между46-м и 48-м днями первая настоящая костная клетка замещает хрящ в скелете.
Второй триместр. Появляются волосы, ресницы и брови. Тонкий пушок вырастает на руках, ногах и спине плода. Появляются ногти на руках и ногах. К 17-ой - 18-ой неделе сердцебиение уже достаточно сильно, и его можно услышать обычным стетоскопом. К концу 24-й недели кожа плода сморщивается и покрывается маслянистой защитной пленкой, называемой сыровидной смазкой (vernix caseosa).
Третий триместр. Третий триместр является «финишной прямой» для плода. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у будущей матери есть иммунитет. В последние 3 месяца беременности плод дозревает: ногти вырастают до кончиков пальцев и даже могут потребовать стрижки сразу после рождения, отрастают волосы на голове, пушок почти исчезает, под кожей откладывается жир, зачатки постоянных зубов появляются под зачатками молочных. В этот триместр ребенок слышит и начинает узнавать голос матери, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца и другие внешние звуки (музыка, голоса и т.д.). Эти знакомые или похожие на знакомые звуки часто успокаивают ревущего новорожденного.
После назначенного срока. Средняя продолжительность беременности составляет 40 недель, но часто оказывается больше. Иногда причиной оказывается ошибочное определение сроков; в других случаях плод еще не готов к рождению, через 40 недель и требует дополнительного времени для роста и созревания. Иногда плод оказывается готов к рождению, но по необъяснимым причинам роды не начинаются вовремя. В этом случае плод может стать переношенным и не получать достаточного количества кислорода и питания от стареющей плаценты.
Дородовый уход.
Внимательный дородовый уход способствует рождению здорового ребенка. Вскоре после начала беременности следует начать регулярные визиты к врачу. Во время этих визитов будущая мать пройдет некоторые стандартные анализы. Во время первых дородовых визитов врач или акушерка выполнят полный медицинский осмотр, проведут некоторые анализы и зададут вопросы об имеющихся у матери и в роду заболеваниях. Во время каждого визита врач будет проверять состояние здоровья матери, рост и самочувствие ребенка. В течение всей беременности проводятся профилактические анализы для определения возможных проблем у матери и ребенка. Если результаты анализов нормальные, то это вселяет уверенность, но если результаты необычны или указывают на проблему, будущая мать может столкнуться с трудным выбором и большой тревогой. К сожалению, не каждая беременность происходит без осложнений. Однако ранее обнаружение и лечение намного увеличивают шансы счастливого исхода. Наилучший дородовый уход зависит от сотрудничества между будущими родителями и врачом. Если у врача или акушерки появляются подозрения на осложнение или потребуется дополнительная информация о возрасте, размере или состоянии народившегося ребенка, назначаются дополнительные исследования.
Гигиена питания.
Выбор пищи, которой питается беременная женщина, должен быть правильным, а сама пища должна вводится в надлежащем количестве. Только такое питание может доставлять растущему плоду материалы, нужные для построения новых тканей, матери возмещать убытки и способствовать восстановлению изношенных тканей. Беременная нуждается не столько в обильном, сколько в полноценном питании. Пища должна быть как можно более разнообразной: обилие свежих фруктов и овощей, цельно зерновых продуктов, молока и белковых продуктов (мяса, рыбы, орехов, яиц бобовых), немного жира (маргарина, растительного или сливочного масла) и чуть меньше двух литров жидкости в день. Необходимо как можно меньше добавлять в рацион высококалорийных, но бедных питательными веществами продуктов, таких как печенье, пирожные, конфеты и сладкие напитки.
Физические упражнения.
Хорошему физическому самочувствию и душевному состоянию беременной женщины способствуют регулярные физические упражнения. Хорошими упражнениями является ходьба на свежем воздухе, прогулки, туризм. Необходимо, чтобы беременная женщина ходила в среднем часа два в день. Для беременных разработан специальный комплекс упражнений способствующий облегчить течение беременности, хорошо подготовиться к родам и быстро поправиться после них. Этот комплекс упражнений назначается врачом в зависимости от общего состояния здоровья будущей матери, течения беременности, физической формы и обычного уровня активности. Если будущую мать тяготят какие-либо недомогания и ей хочется постоянно полежать, отдохнуть, то необходимо посетить врача, т.к. это не идет впрок ни матери, ни ребенку. Врач же осмотрит вас и поможет вам справиться с этими недомоганиями. Не в коем случае нельзя бросать заниматься упражнениями, ссылаясь недомогания.
Большое количество исследований последних лет посвящено воздействию различных наркотиков и веществ из окружающей среды на еще не родившегося ребенка. Большинство наркотиков и других вредных веществ свободно проникают сквозь плаценту. Некоторые из них вызывают родовые дефекты; другие оказывают опасное воздействие, например замедленный рост, задержку умственного или физического развития, проблемы с развитием органов. Некоторые лекарства могут быть безвредны, другие приносят пользу плоду. По крайней мере, из-за малого размера, быстрого роста и развития плода их воздействие на плод аналогично воздействию на мать или даже сильнее его.
Наркотики.
Во время беременности следует избегать применение наркотиков, т.к. они отрицательно влияют на развитие плода. У матерей, которые принимали наркотики во время беременности, дети рождались с различными патологиями или умирали так и не родившись. Кофеин. Кофе, чай, кола, другие напитки, шоколад, некоторые продаваемые без рецепта лекарства содержат кофеин. Ряд проведенных исследований показали связь между потреблением кофеина и определенными врожденными дефектами. Кофеин увеличивает выделение кальция с мочой и уменьшает его количество для матери и ребенка. Кофеин выводится из организма беременной женщины более медленно. Это значит, что его воздействие на организмы матери и ребенка продлевается. Кофеин также вызывает увеличенную выработку «стрессовых» гормонов – адреналина (эпинефрина) и норадреналина (норэпинефрита). Эти гормоны вызывают сужение периферических кровеносных сосудов, в том числе сосудов матки, что приводит к временному ухудшению снабжения плода кислородом и питательными веществами. Чем больше кофеина, тем сильнее воздействие на плод. Кофеин легко попадает в кровеносную систему плода. Аспартам. Аспартам присутствует во многих продуктах, в том числе в диетических напитках, жевательной резинке, десертах и витаминов. Аспартам является комбинацией двух аминокислот – фенилаланина и аспарагиновой кислоты; обе они токсичны в больших дозах. Беременным рекомендуется ограничить или избегать потребления аспартама, поскольку не многим людям нужны искусственные заменители сахара.
Алкоголь.
Алкоголь оказывает прямое токсичное действие на развивающийся плод. Алкоголь быстро проникает в плаценту и оказывается в крови плода в той же концентрации, что и в крови матери. Дети, родившиеся у матерей-алкоголичек, подвержены существенному риску плодного «алкогольного» синдрома, целого набора отклонений, среди которых задержка умственного и физического развития, тремор и характерные черты лица. Даже малое количество спиртного выпитого во время во время беременности может повредить состоянию здоровья ребенка. Пьянство в начале беременности несет риск врожденных дефектов, пьянство в более поздний период – риск малого размера плода.
Курение.
Табачный дым содержит множество веществ – смолы, никотин, окись углерода (угарный газ), свинец и другие, - опасных для матери, и для ребенка. По сравнению с некурящими, курящие женщины рожают младенцев в среднем меньшего размера и подвержены большому большему риску преждевременного вскрытия плодного пузыря, преждевременных родов, смерти во время родов, аномалий плаценты и кровотечений во время беременности. Число этих расстройств пропорционально числу выкуриваемых сигарет: чем больше беременная женщина курит, тем больше шансы таких осложнений. Курение также может иметь отдаленные вредные последствия. Частота респираторных заболеваний выше у детей, живущих в доме, где взрослые курят. Дети курящих родителей также с большей вероятностью начинают курить. Марихуана. Количество смол и никотина в марихуане значительно выше, чем в табаке, поскольку не предпринимается не каких усилий снизить их содержание. Окись углерода (угарный газ), которая присутствует в любом дыме, в том числе в дыме марихуаны, значительно снижает способность крови переносить кислород. Кокаин (крэк). Отчеты о влиянии кокаина во время беременности чрезвычайно тревожны. Его употребление в третьем триместре приводит к внезапному началу сокращений матки и отслойки плаценты. Обнаружена связь между употреблением кокаина во время беременности и выкидышами, меньшем весом новорожденного, большей частотой неправильного формирования плода и мертво рождения. Иногда новорожденные страдают симптомами отмены наркотика (постоянный плач, гиперактивность, плохой аппетит), которые могут продолжаться неделями и месяцами. Амфетамины (кранк, спид, айс). Употребление амфетаминов беременными женщинами связывается с задержкой внутриутробного развития (меньший вес, рост и охват головы новорожденного) и недоношенностью. Новорожденному употребление амфетаминов матерью грозит большей частотой сердечных и респираторных заболеваний и измененным поведением. Лекарства.
Лекарства – такие как обезболивающие, транквилизаторы, седативные и антигистаминные препараты, антациды и противорвотные – применяются во время беременности многими женщинами. Эти лекарства не излечивают болезнь; они просто снимают симптомы, такие как боль, нервное напряжение, бессоницу, насморк, тошноту и т.д. Решая принимать или не принимать медикаменты, необходимо принять во внимание серьезность заболевания, пользу от медикаментов, другие способы лечения и пользу от них, а также риск самого заболевания и его лечения. Аспирин. Даже одна таблетка аспирина снижает свертываемость крови и продлевает время кровотечения. Две таблетки, обычная доза для взрослых, удвоят продолжительность кровотечения; их эффект может длиться четыре-семь дней после приема разовой дозы. Есть немалые опасения относительно приема аспирина в конце беременности, поскольку естественное кровотечение после родов может усилиться и продлиться, но разумно избегать аспирина и в начале беременности: его прием может усугубить и продлить любое кровотечение. Постоянный прием аспирина неблагоприятно воздействует на производство простагландинов и может отсрочить начало родов. Аспирин, присутствующий в крови ребенка в момент родов, увеличивает продолжительность кровотечения у новорожденного, в результате возрастает риск желтухи. Ацетаминофен. Ацетаминофен потенциально менее опасен, чем аспирин. При постоянном использовании с превышением рекомендованных доз возможно поражение почек плода. Ибупрофен. Ибупрофен – средство для снятия боли, лихорадки и воспаления. Он, как и аспирин, мешает производству простагландинов и может отсрочить начало родов.
Осложнения во время беременности.
К сожалению, не каждая беременность проходит без осложнений. Однако раннее обнаружение и лечение намного увеличивают шансы счастливого исхода. Поскольку врач или акушерка видят беременную женщину только периодически, необходимо держать их в курсе любых проблем. Наилучший дородовый уход зависит от сотрудничества между будущими родителями и врачом. Выкидыш. Выкидыш, или самопроизвольный аборт, - неожиданный и непроизвольный выброс эмбриона или плода до 20-ой недели беременности. Сигналами возможного выкидыша являются вагинальные кровотечения и перемежающаяся боль. Боль в животе. Крайне редко выкидыш может быть остановлен. Однако если есть подозрение, что может начаться выкидыш, необходимо обратиться к врачу, чтобы получить совет, подтвердить выкидыш и позже излечиться от физической и эмоциональной травмы. «Неукротимая» рвота беременных. Это достаточно редкое состояние (латинское название Hyperemesis gravidarum) характеризуется не проходящей избыточной тошнотой и рвотой (намного более сильной, чем «утренняя тошнота» в начале беременности). Результатом могут стать потеря веса, обезвоживание и изменения химического состава крови. Высокая температура (лихорадка). Высокая температура в течение продолжительного времени, особенно в начале беременности, может нанести ущерб ребенку. Если температура держится выше 38?C, непременно необходимо проконсультироваться с врачом или акушеркой до приема любых медикаментов, даже аспирина.
Роды.
Процесс родов подразделяется на 4 периода в соответствии с происходящими физиологическими изменениями. Первый – период раскрытия начинается с прогрессирующих схваток и заканчивается полным раскрытием матки. Второй – потужной период начинается с полного раскрытия шейки матки и заканчивается рождением ребенка. Третий (последовый) – период начинается рождением ребенка и заканчивается изгнанием плаценты. Четвертый (послеродовой) – период начинается с изгнанием плаценты и заканчивается через несколько часов, когда состояние матери стабилизируется.
Используемая литература при подготовке реферата:
1. «Наш ребенок» – Д-р Мирка Климава-Фюгнерова. Прага 1972 год. 2. «Ваш ребенок» – Уильям и Марта Серз. Москва 1996 год. 3. «Гид по беременности» – Пенни Симкин, Энн Кепплер и Джэнет Вэлли. Москва 1998год.
www.ronl.ru
План.
Развитие внутриутробного плода.
Изменение, происходящие в организме женщины при беременности.
Гигиена беременных.
Осложнения при беременности.
Беременность является нормальным физиологическим процессом, во время которого в организме женщины происходят существенные изменения. Это обязывает будущую мать строго соблюдать под контролем врача гигиенические правила, способствующие сохранению ее здоровья и нормальному развитию плода.
Мать в широком смысле слова является окружающей средой для будущего ребенка, и благоприятные условия организма матери, естественно, создают возможности для его роста и нормального развития. Недаром еще в древности говорили: «В здоровом теле женщины — будущее народа».
В женском организме все предназначено для воспроизводства потомства. Половые органы выполняют функцию деторождения, молочные железы — функцию питания родившегося малыша.
Как же наступает беременность? При половой жизни во влагалище женщины попадает семенная жидкость, вырабатываемая мужскими половыми железами. Она содержит большое количество мужских половых клеток — сперматозоидов, исчисляемых сотнями миллионов. Эти клетки благодаря своему строению обладают подвижностью. Каждый сперматозоид имеет головку, шейку и хвост. Головка несет ядро генетической информации, шейка выделяет энергию для движения, хвост направляет движение вперед. Через канал шейки матки сперматозоид проникает в полость матки, а затем в маточные трубы, где происходит встреча с яйцеклеткой, выделившейся из яичника. Несколько сперматозоидов окружают яйцеклетку, затем происходит разрыв оболочек их головок, и содержимое изливается наружу; выделяющийся при этом фермент используется для размягчения плотной оболочки яйцеклетки, обеспечивая доступ одного сперматозоида внутрь яйцеклетки, при этом ядра их сливаются. Этот процесс называется зачатием или оплодотворением.
Оплодотворение происходит обычно во внешней трети фаллопиевой трубы. Затем яйцеклетка продолжает движение к матке, где через несколько дней закрепляется на ее стенке.
В процессе развития плода принято различать два периода:
1) эмбриональный, или зародышевый, период, продолжающийся от момента оплодотворения яйцеклетки до 8 нед беременности;
2) фетальный, или плодовый, период, продолжающийся от 8 нед беременности до момента родов.
Несмотря на то что эмбриональный период длится всего 2 мес, он является самым важным и самым уязвимым в жизни внутриутробного плода, так как в это время у зародыша происходит формирование всех его основных органов и систем — органогенез (т. е. зарождение органов). В этот период зародыш чрезвычайно чувствителен к воздействию неблагоприятных факторов, которые могут привести к крупным порокам развития.
Первые четыре недели (от зачатия до двух недель жизни плода)
Плод
После оплодотворения яйцеклетка быстро преобразуется из одной клетки во множество. Каждые полчаса происходит деление на две клетки, затем на четыре, на восемь, шестнадцать и т. д. К концу вторых суток образуется сгусток клеток, называемый морулой. За пять дней морула проходит свой путь по фаллопиевой трубе в матку и к концу первой недели обычно имплантируется (прикрепляется) в верхней части матки. У образовавшегося бластоцита (так он сейчас называется) развиваются тоненькие «корешки» (ворсины хориона), которые проникают в слизистую оболочку матки и получают оттуда питание.
В первые недели беременности слизистая оболочка матки (эндометрий) становится толще и пронизывается кровеносными сосудами, обеспечивая питанием развивающийся бластоцит. К концу первого месяца развития ворсины хориона глубоко проникают в слизистую оболочку матки и образуют примитивную плаценту. Кровь плода циркулирует в «корешках», а ваша кровь циркулирует между ними (в межворсинчатом пространстве). Два потока крови разделены тонкой мембраной и при нормальном ходе беременности не смешиваются.
В результате сложного процесса деления и дифференциации клеток формируются плод, плацента, плодный пузырь и околоплодные воды. Плодный пузырь окружает бластоцит; позже заключенная в пузыре жидкость (амниотическая жидкость, или околоплодные воды) будет защищать плод от внешних ударов, поддерживать внутри постоянную температуру и обеспечивать свободу движений плода.
Плод
С пятой по четырнадцатую неделю беременности ребенок, называемый сейчас эмбрионом, быстро развивается. Нажинает формироваться примитивная нервная система с головным и спинным мозгом. Развивается Желточный Ворсины также кровеносная система, мешок хориона сердце начинает биться на 25-й день после зачатия. Хотя эмбрион не больше половины горошины, уже имеется голова, начинают формироваться глаза, уши и рот. Есть почки, печень, пищеварительный тракт и примитивная пуповина. На 26-й день появляются зачатки рук, двумя днями позже — зачатки ног.
Пять недель. Хотя пол ребенка определяется в момент зачатия, различия в анатомии мальчика и девочки не проявляются приблизительно до седьмой недели жизни плода. Между зачатками ног имеется щель с кусочком ткани, называемым генитальным бугорком. Внутри живота эмбриона находится пара эмбриональных половых желез. В течение седьмой недели Y-хромосома (у мальчиков) стимулирует эти половые железы к началу производства андрогенов — мужских гормонов, которые заставляют края щели срастись, образуя мошонку, а из генитального бугорка сформироваться пенису. Еще до рождения яички проталкиваются из живота в мошонку. У девочек половые железы начинают производить женские гормоны, и щель превращается в наружные гениталии, а генитальный бугорок развивается в клитор. Эмбриональные половые железы превращаются в яичники.
К восьмой неделе жизни плода формирование эмбриона завершено: имеются глаза, нос, уши и рот с губами, языком и зачатками зубов, кисти рук с пальцами, коленями, лодыжками, стопами и пальцами. Новый организм функционирует: мозг посылает импульсы, которые координируют функции других органов, сердце стучит, желудок выделяет желудочный сок, печень вырабатывает красные кровяные клетки, руки шевелятся. Эмбрион растет приблизительно на один миллиметр в день, каждый день развиваются различные части тела. Между 46-м и 48-м днями первая настоящая костная клетка замещает хрящ в скелете. Появление первых костных клеток в руках эмбриологи называют окончанием периода эмбрионального развития. С этого момента растущий ребенок называется плодом.
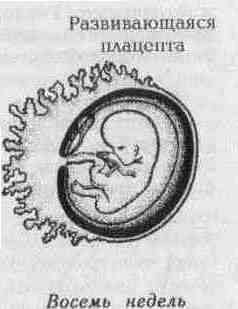
Плацента
К третьему месяцу беременности плацента полностью сформирована и служит органом, производящим гормоны и обменивающим питательные вещества и продукты жизнедеятельности. Именно через плаценту 1 из вашей крови в кровь плода поступают кислород и питательные вещества — такие, как простые сахара, белки, жиры, вода, витамины и минеральные вещества. Плацента также обеспечивает защиту от большинства бактерий, находящихся в вашей крови, хотя многие медицинские препараты и вирусы достигают плода. Отходы жизнедеятельности плода выводятся через плаценту и удаляются через ваши почки и i легкие.
При многоплодной беременности может быть одна или несколько плацент. Большинство однояйцевых близнецов имеют общую плаценту, хотя могут иметь и отдельные. Разнояйцевые близнецы имеют отдельные плаценты, хотя иногда плаценты сливаются в один большой орган .
Тринадцатая неделя жизни плода ознаменована началом «периода роста», когда уже сформировавшиеся органы и структуры плода увеличиваются и зреют. Появляются волосы на голове, ресницы и брови. Тонкий пушок (называемый лануго) вырастает на руках, ногах и спине плода. Появляются ногти на руках и ногах. К семнадцатой-восемнадцатой неделе сердцебиение уже достаточно сильно, и его можно услышать обычным стетоскопом.
К концу двадцать четвертой недели плод вырастает до 30 сантиметров и весит около 700 граммов. Кожа сморщивается и покрывается маслянистой защитной пленкой, называемой сыровидной смазкой (vernix caseosa). Время от времени в этот период вы можете почувствовать шевеление плода, ощутив при этом легкое постукивание или дрожь, словно выходят пузырьки газа, но слабое движение плода может оказаться и незамеченным до тех пор, пока его активность не станет более сильной.
Плод
Третий триместр является «финишной прямой» для плода. Дети, рождающиеся в этот период, обычно способны выжить, хотя по мере приближения назначенного срока и шанс выжить, и легкость перехода к автономному существованию значительно увеличиваются. К концу беременности антитела проникают через плаценту в плод, создавая кратковременную сопротивляемость болезням, к которым у вас есть иммунитет. Недоношенные дети получают меньше этой защиты, чем доношенные, следовательно, более подвержены инфекции.
В последние три месяца беременности плод дозревает:
ногти вырастают до кончиков пальцев и даже могут потребовать стрижки сразу после рождения, отрастают волосы на голове, лануго (пушок) почти исчезает, под кожей откладывается жир, зачатки постоянных зубов появляются под зачатками молочных.
В это время вы можете многое узнать о вашем ребенке. Плод спит и бодрствует, реагирует на яркий свет и громкий шум. Ребенок слышит и начинает узнавать ваш голос, так что после рождения предпочтет его незнакомым голосам. Конечно, ребенок слышит и другие звуки: передвижение пищи по кишечнику, стук сердца, циркуляцию крови в матке, другие внешние звуки, например музыку или голос вашего партнера. Ребенок после рождения явно предпочитает знакомые голоса и звуки. Эти знакомые или похожие на знакомые звуки (например, ритмичный шум пылесоса или стиральной машины) часто успокаивают ревущего новорожденного.
В какой-то момент во время последнего триместра ребенок принимает наилучшее для родов положение вниз головой. Во время предродового осмотра врач или акушерка прощупывает руками ваш живот (пальпация), чтобы определить, какое положение принял плод. Эти процедуры называются приемами Леопольда.
По мере роста и увеличения веса ребенка, его активность уменьшается, поскольку остается мало места для движения. Вы можете ощущать скорее движения ручек и ножек, чем всего тела. Когда вы чувствуете серию ритмичных толчков, возможно, ваш ребенок икает. Малыш может начать сосать палец еще в утробе. За этот период плод набирает полтора килограмма и вырастает на 14 сантиметров.
Плацента
Плацента и оболочки плода являются частью сложной детородной системы. К концу беременности изменения в этой системе помогают вам физически и психологически подготовиться к родам и кормлению вашего малыша. Они также готовят ребенка к схваткам, рождению и выживанию вне материнской утробы.
Разносторонний процесс, ведущий к родам и включающий их, понят лишь в общих чертах. Здесь мы можем коснуться лишь некоторых жизненно важных элементов готовности к родам.
В результате изменения выработки гормонов плацентой увеличивается соотношение эстрогена и прогестерона. Эстроген делает матку более чувствительной к окситоцину (гормону, вызывающему сокращение матки), из-за чего вы начинаете замечать более сильные сокращения к концу беременности. Взаимодействие эстрогена и окситоцина, по-видимому, «запускает» выделение простагландинов, размягчающих шейку матки.
Количество околоплодных вод в последние недели беременности уменьшается с полутора литров на седьмом месяце до приблизительно литра к сроку родов.
Плод
В эти последние недели органы плода продолжают развиваться и готовить ребенка к жизни вне материнской утробы. Плод наращивает жир и прибавляет около полкилограмма веса. При рождении средний ребенок весит от 3,100 до 3,400 килограмма, хотя нормальный вес доношенного ребенка может находиться в пределах от 2,500 до 4,500 килограммов. Средний рост новорожденного 51 сантиметр, но рост от 46 до 56 сантиметров — также в пределах нормы. За время беременности вес оплодотворенной яйцеклетки увеличивается в шесть миллионов раз! За последующие двадцать лет вес вашего ребенка увеличится лишь в двадцать раз.
Зрелая плацента плоская и круглая, диаметром 15—20 сантиметров и толщиной около 2,5 сантиметров; ее вес составляет около седьмой части веса ребенка. Вес и размеры меняются пропорционально размерам ребёнка.
Сторона плаценты, имплантированная в стенку матки (материнская сторона), шершавая и выглядит кровавой; она разделена на дольки, называемые котиледонами. Но мере старения в плаценте начинают появляться твердые включения (отложения кальция). Со стороны плода плацента гладкая, бледная, блестящая и покрыта амниотической оболочкой. Амниотическая и хориональная оболочки простираются от края плаценты и образуют мешок, содержащий околоплодные воды и плод. Со стороны плода можно увидеть разветвления пупочной вены и артерий, отходящие от пуповины и проникающие в плаценту в различных местах.
Пуповина
Пуповина (пупочный канатик) соединяет плаценту с еще не родившимся ребенком. Она тянется от пупка плода приблизительно к центру плаценты. Средняя длина пуповины около 50 сантиметров, но и длина от 30 до 90 сантиметров также считается нормальной. Влажный белый тяж имеет вид скрученного канатика; внутри проходят две артерии и одна вена. Кровь плода течет со скоростью около семи километров в час, поддерживая пуповину твердой, почти как поливочный шланг, полный воды. При рождении, когда ваш ребенок начинает дышать, его кровообращение изменяется, перекрывая поток крови к пупку и перенаправляя его к легким.
Плод
Средняя продолжительность беременности составляет сорок недель, но часто оказывается больше. Иногда причиной оказывается ошибочное определение сроков; в других случаях плод еще не готов к рождению через сорок недель и требует дополнительного времени для роста и созревания. Иногда плод оказывается готов к рождению, но по необъяснимым причинам роды не начинаются вовремя. В этом случае плод может стать переношенным и не получать достаточного питания и кислорода от стареющей плаценты. Чтобы определить, не переношен ли ребенок после назначенного срока, проводятся анализы состояния плода и функции плаценты.
Плацента
Во многих случаях беременности после назначенного срока плацента продолжает поддерживать рост и здоровье плода, и роды почти всегда начинаются до истечения сорока трех недель. При истинной переношенности функции плаценты слабеют, объем околоплодных вод падает, и плод оказывается угнетен. В этих обстоятельствах действительно требуется помощь при родах.
Гормоны, выделяемые плацентой во время беременности, вызывают в организме матери многочисленные физиологические изменения, которые обеспечивают правильное развитие плода, подготавливают организм к предстоящим родам и кормлению.
Нервная система беременной перестраивается так, что подчиняет весь организм одной цели — вынашиванию плода. В соответствии с этим происходят физиологические изменения в основных его системах.
Сердечно - сосудистая система во время беременности выполняет более напряженную работу, так как в организме фактически появляется «второе» сердце — это плацентарный круг кровообращения. Здесь кровоток так велик, что каждую минуту через плаценту проходит 500 мл крови. Сердце здоровой женщины во время беременности легко приспосабливается к дополнительным нагрузкам: увеличиваются масса сердечной мышцы и сердечный выброс крови. Для обеспечения возрастающих потребностей плода в питательных веществах, кислороде и строительных материалах в организме матери начинает увеличиваться объем крови, достигая максимума в 7 мес беременности. Вместо 4000 мл крови теперь в организме циркулирует 5300 — 5500 мл. Если сердце здоровой женщины легко справляется с такой работой, то у беременных с заболеваниями сердца эта нагрузка вызывает осложнения; вот почему им в сроке 27—28 нед рекомендуется госпитализация в стационары, где проводимое лечение подготовит сердце к усиленной работе.
Артериальное давление при беременности практически не изменяется. Наоборот, у женщин, имеющих его повышение до или в ранние сроки беременности, оно обычно снижается в середине беременности, что обусловлено снижением тонуса периферических кровяных сосудов под действием гормона прогестерона. Однако за 2—3 мес до родов артериальное давление у таких беременных, как правило, вновь повышается. У молодых здоровых женщин оно находится в пределах 100/70—120/80 мм рт. ст. Верхние цифры показывают давление во время сокращения сердца — это систолическое давление; нижние — в момент паузы — это диастолическое давление. Показатель диастолического давления наиболее важен, поскольку отражает кровяное давление во время «отдыха» сердца. Артериальное давление у беременной считается повышенным, если оно более 130/80 мм рт. ст. или систолическое давление повышается на 30, а диастолическое на 15 мм рт. ст. по сравнению с исходным.
В связи с увеличением потребности организма женщины в кислороде во время беременности усиливается деятельность легких. Несмотря на то, что по мере развития беременности диафрагма поднимается кверху и ограничивает дыхательное движение легких, тем не менее, их емкость возрастает. Это происходит за счет расширения грудной клетки и увеличения проходимости воздуха через бронхи, которые расширяются под действием гормонов плаценты. Повышение объема вдыхаемого воздуха во время беременности облегчает выведение использованного кислорода плодом через плаценту. Частота дыхания во время беременности не изменяется, остается 16—18 раз в минуту, слегка увеличиваясь к концу беременности. Поэтому при появлении одышки или других нарушений дыхания беременная обязательно должна обратиться к врачу.
Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200— 1600 мл мочи, при этом 950—1200 мл мочи выделяется в дневное время и остальная порция — ночью. Под влиянием гормона прогестерона тонус мочевого пузыря снижается, он становится более вытянутым и вялым, что часто приводит к застою мочи, чему способствует также придавливание мочевого пузыря головкой плода. Эти условия облегчают занос инфекции в мочевые пути, что нередко отмечается у беременных. Помимо этого, матка во время беременности, слегка поворачиваясь вправо, затрудняет отток мочи из правой почки, и здесь чаще всего повышается гидронефроз, т. е. скопление жидкости в лоханке почки в большем объеме, чем нужно. При появлении в анализах мочи лейкоцитов более 10— 12 в поле зрения можно думать об инфекции в мочевыводящих путях, тогда рекомендуется произвести посев мочи на микробиологическую флору. В этих случаях требуется дополнительно медицинское обследование мочевых путей и при необходимости — лечение.
У многих женщин в первые 3 мес беременности наблюдаются изменения в органах пищеварения: появляется тошнота и нередко рвота по утрам, изменяются вкусовые ощущения, появляется тяготение к необычным веществам (глина, мел). Как правило, эти явления проходят к 3—4 месяцу беременности, иногда в более поздние сроки. Под влиянием гормонов плаценты снижается тонус кишечника, что часто приводит к запорам. Кишечник отодвигается беременной маткой вверх, желудок также смещается кверху и сдавливается, при этом часть его содержимого может забрасываться в пищевод и вызывать изжогу. В таких случаях рекомендуется прием небольших порций щелочных растворов (питьевая сода, боржоми), прием пищи за 2 ч до сна и положение в кровати с приподнятым головным концом. Печень во время беременности работает также с большей нагрузкой, так как обезвреживает продукты обмена беременной и ее плода. Может наблюдаться сгущение желчи, что нередко вызывает зуд кожи. Появление сильного кожного зуда, а тем более рвоты и болей в животе требует немедленной врачебной помощи.
Во время беременности у женщин расслабляются связки в суставах, особенно подвижными становятся сочленения таза, что облегчает прохождение плода через таз во время родов. Иногда размягчение тазовых сочленений настолько выраженное, что наблюдается небольшое расхождение лонных костей. Тогда у беременной появляются боли в области лона, «утиная» походка. Об этом необходимо сообщить врачу и получить соответствующие рекомендации.
Во время беременности молочные железы подготавливаются к предстоящему кормлению. В них увеличивается число молочных железок, жировой ткани, возрастает кровоснабжение. Сами молочные железы увеличиваются в размерах, нагрубают, и уже в начале беременности можно выдавить из них капельки молозива.
Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7—8 см вне беременности, масса возрастает до 1000—1200 г (без плода) вместо 50— 100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз. Изменение размеров матки происходит за счет увеличения размеров мышечных волокон под влиянием гормонов плаценты. Кровеносные сосуды расширяются, число их возрастает, они как бы оплетают матку. Наблюдаются сокращения матки, которые к концу беременности становятся более активными и ощущаются как «сжатие». Такие нормальные сокращения матки можно рассматривать как тренировочные упражнения ее перед предстоящей работой в родах.
Положение матки меняется в соответствии с ее ростом. К концу 3 мес беременности она выходит за пределы таза и ближе к родам достигает подреберья. Матка удерживается в правильном положении связками, которые утолщаются и растягиваются во время беременности. Боли, возникающие по сторонам живота, особенно во время изменения положения тела, зачастую вызваны натягиванием связок. Кровоснабжение наружных половых органов усиливается, и здесь могут появиться варикизно расширенные вены. За счет затруднения оттока крови на ногах также могут появляться варикозные вены, что требует проведения определенных мероприятий.
Рост плода и физиологические изменения в организме беременной влияют на ее массу тела. У здоровой женщины к концу беременности масса тела увеличивается в среднем на 12 кг с колебаниями от 10 до 14 кг. Обычно в первую половину беременности она увеличивается на 4 кг, во вторую половину — в 2 раза больше. Еженедельная прибавка массы тела до 20 нед равна примерно 300+30 г, с 21 до 30 нед — 330±40 г и после 30 нед до родов — 340+30 г. У женщин с дефицитом массы тела до беременности еженедельные прибавки массы могут быть еще больше. К беременности адаптируются не только физические функции организма, но и психология женщины. На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др. Это отношение зависит и от особенностей личности самой беременной. Как правило, у женщин при беременности изменяется эмоциональное состояние. Если в первой половине беременности большинство женщин беспокоят забота и тревога о собственном здоровье, то во второй половине, особенно после шевеления плода, все мысли и заботы направлены на благополучие плода, который начинает восприниматься как отдельно существующее лицо. Будущая мать часто обращается к нему с ласковыми словами, она фантазирует, наделяя ребенка индивидуальными особенностями. Наряду с этим у женщины появляется чувство утраты своих прошлых привязанностей и привычек в угоду предстоящему материнству, возникают сомнения относительно потери привлекательности, изменений во взаимоотношениях с мужем.
Преодоление этих опасений и страхов зачастую осуществляется путем демонстрации регрессивного поведения (т. е. возвращение к детскому поведению). Цель такого поведения — бессознательное желание беременной найти в окружающих защиту и преодолеть боязнь. Прежде всего близкие родственники должны предоставить надежную опору для психологического комфорта беременной. При чрезмерно тревожном отношении к беременности надо обратиться за советом к врачу.
Таким образом, физические и психические изменения в организме беременной являются приспособительными и необходимыми для удовлетворения потребностей растущего плода.
www.coolreferat.com