Реферат: Розовый лишай Жибера. Розовый лишай жибера реферат
Реферат: Розовый лишай Жибера
Министерство
Здравоохранения Российской Федерации
Красноярская
государственная медицинская академия
Кафедра кожных и
венерических болезней
Зав. кафедрой: д. м. н.,
проф.
Ассистент:
История болезни
Ф.И.О.
курируемого больного:
Возраст:
23 года
Диагноз:
Розовый лишай Жибера
Куратор:
Дата курации:
Красноярск 2006г
Паспортная
часть
1.
Фамилия,
Имя, Отчество: Васькова Наталья Николаевна
2.
Возраст:
23 года (9.05.1983г)
3.
Пол:
женский
4.
Национальность:
русская
5.
Семейное
положение: не замужем
6.
Образование:
среднее техническое
7.
Место
работы: гостиница «Сибирь»
8.
Детальная
профессия: горничная
9.
Домашний
адрес: г.Красноярск, ул.Тотмина 10А-48
10.
Дата поступления: 10.05.2006
11.
Кем направлен: дежурным врачом
12.
Диагноз при поступлении:
токсидермия
13.
Диагноз клинический: розовый лишай Жибера
14.
Дата курации: 13.05.2006-16.05.2006
15.
Исход заболевания: улучшение
Жалобы на момент
поступления
(со слов больной):
на сыпь розового цвета, сопровождающуюся
зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на
спине, в области поясницы, руках, внутренней поверхности бедер.
Anamnesis
morbi:
Считает себя больной с 20-х чисел апреля 2006
года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища;
высыпаниям предшествовало общее недомогание в течении трех дней (насморк,
температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных
лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в
течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась
к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по
1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось
шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к
врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное
учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза
и подбор адекватной терапии.
Anamnesis
vitae:
Родилась 9 мая 1983 года в г. Красноярске в
полной семье вторым ребенком. Материально-бытовые условия в раннем детстве
удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла
с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет,
безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней.
Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание
регулярное пятикратное, рациональное, сбалансированное. Работает с октября
месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ
не отмечала, за время работы аллергических реакций и высыпаний на коже не
возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного
раза в два года).
Туберкулез, венерические и онкологические
заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и
хирургических вмешательств не было.
Наследственность не отягощена.
Status
praesens:
Общее состояние удовлетворительное,
положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо.
Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос
свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный,
высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое Левое
L.
parasternalis 5 м.р.
-----
L.
mediaclavicularis 6 м.р.
-----
L. ax.
anterior 7 м.р.
7 м.р.
L. ax.
media 8 м.р.
8 м.р.
L. ax.
posterior 9 м.р.
9 м.р.
L.
scapularis 10 м.р.
10 м.р.
L. paravertebralis остистый
отросток 11 грудного позвонка
Подвижность нижних краев легких по
среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не
выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной
сердечной тупости:
Правая - в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости
сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой
окологрудинной.
Границы сосудистого пучка - 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы
отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин,
напряженный ритмичный. АД=120/70 мм.рт.ст.
Запах изо рта отсутствует, язык
розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых
мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная
пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных
вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга
отрицательный.
Результаты глубокой пальпации: в левой
подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка - в виде цилиндра
толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами
выслушивается небольшое урчание, пальпируется в правой подвздошной области.
Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный
тяж, безболезненно для пациента.
При аускультации кишечника
выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный,
плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и
френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне - срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет.
Почки для пальпации недоступны в трех положениях, болезненности по ходу
мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра
отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не
увеличена, безболезненна при пальпации, плотно-эластической консистенции
подвижная.
Вторичные половые признаки полу и
возрасту соответствуют.
Состояние кожных покровов, незатронутых
патологическим процессом:
кожные покровы бледно - розового цвета, имеют
матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и
распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и
других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации,
с подлежащими тканями не спаены.
Status localis:
Кожный процесс носит диссеминированный
характер с локализацией на груди, животе, спине, руках, внутренней поверхности
бедер.
На пораженных участках кожи наблюдаются
элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без
четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть
высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть –
розового оттенка.
Шелушение сопровождается умеренным
зудом, который усиливается в вечернее и ночное время.
Лабораторные и
инструментальные методы исследования.
1. RW(-), ВИЧ(-)
(10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ
крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12
Диагноз и его
обоснование.
На основании жалоб: появление высыпаний,
на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности
бедер; умеренный кожный зуд; шелушение высыпаний.
Данных локального статуса: кожный
процесс носит диссеминированный характер с локализацией на груди, животе,
спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются
элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без
четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть
высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть –
розового оттенка.
Шелушение сопровождается умеренным
зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай
Жибера.
Дифференциальный
диагноз.
Произведена дифференциальная диагностика
с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового
лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporum ovale. Антигенную роль
могут играть так же грибы рода Candida и стафилококки.
Поражается чаще волосистая часть головы, лоб, складки кожи за ушными
раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей.
Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые
чешуйки или чешуйко - корки. В центре очагов - иногда мелкоузловые элементы.
После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны
следующие диагностические феномены – псориатическая триада: 1) феномен
стеаринового пятна: усиление шелушения при поскабливании даже гладких папул,
при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен
псориатической пленки – после полного удаления чешуек дальнейшим поскабливание
отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент;
3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем
поскабливании после отторжения терминальной пленки на обнажившейся влажной
поверхности возникает точечное(капельное) кровотечение. Этой триады мы не
наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут
быть сходны с сифилитическими папулами, но в основании последних всегда имеется
инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от
здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности
сифилитических папул легко обнаруживаются бледные трепонемы; реакция
Вассермана, РИФ и ИФА при вторичном сифилисе положительные.
Этиология и патогенез
заболевания.
Лишай розовый Жибера – инфекционно –
аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология
болезни на основании положительных внутрикожных реакций со стрептококковой
вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне
ОРВИ.
Лечение.
1. Детоксикация:
дексаметазон 4 мг
Физ. раствор
200 мл
№3 через
день
Rp.:Dexametazoni
4,0-200 ml
D.t.d №3
S. В вену
капельно
2.Десенсибирующий: глюконат кальция 10% - 5,0
Два раза
в день,№10
Rp.:Сalcii
gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в
день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь
4. Наружно: мазь Элоком
Rp.:
Ung. “Aelocom”
D.S. на пораженные
участки
кожи 1 раз в день
5. Лакто – Фильтрум
Дневник курации.
|
13.05.06
Состояние
удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся
умеренным зудом.
Аппетит
не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17
раз/мин.
Мочеиспускание
и стул в норме.
St. localis: Кожный процесс
носит диссеминированный характер с локализацией на груди, животе, спине,
руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся,
округлой или овальной формы пятна без четких границ, склонные к слиянию,
бледно – розового цвета.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и
ночное время.
|
Назначения
1. Режим стационарный
2. Глюконат кальция
10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь
Элоком
Один раз в день
5. Лакто – фильтрум.
|
|
15.05.06
Состояние
удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит
не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18
раз/мин.
Мочеиспускание
и стул в норме.
St. localis: Кожный процесс
носит диссеминированный характер с локализацией на груди, животе, спине,
руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся,
округлой или овальной формы пятна без четких границ, склонные к слиянию,
бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
6. Физ. р-р 200 мл
Дексаметазон 4 мг, В/в капельно, №1.
|
|
16.05.06
Состояние
удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит
не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18
раз/мин.
Мочеиспускание
и стул в норме.
St. localis: Кожный процесс
носит диссеминированный характер с локализацией на груди, животе, спине,
руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся,
округлой или овальной формы пятна без четких границ, склонные к слиянию,
бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
|
Прогноз для жизни,
излечения и трудоспособности.
Прогноз
для жизни благоприятный.
Трудоспособность
сохранена.
Этапный эпикриз
Васькова Наталья
Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата
окончания курации 16.05.06.
В стационаре на
основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках,
внутренней поверхности бедер;
данных анамнеза:
высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком,
субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса:
Кожный процесс носит диссеминированный характер с локализацией на груди,
животе, спине, руках, внутренней поверхности бедер.
На пораженных
участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или
овальной формы пятна без четких границ, склонные к слиянию, бледно – розового
цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а
периферическая часть – розового оттенка.
Шелушение
сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен
клинический диагноз: розовый лишай Жибера.
Было
назначено следующее лечение:
1. Дексаметазон 4 мг
+ физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат
10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1
раз в день №5 в/м
4. Лакто-фильтрум 1
таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в
день втирать в кожу
На фоне проводимой
терапии снизилась интенсивность прогрессирования симптомов, кожный зуд.
Лечебные мероприятия переносятся хорошо.
Даны
следующие рекомендации больной:
1. Наблюдение в ККВД
2. Правильный режим
сна(не менее 9-10 часов в сутки)
3. Избегать
переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить
употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе,
шоколада, крепкого чая и других
6. Ограничить прием
водных процедур(запрещение мытья в бане, пользование мочалкой, растирание
жестким полотенцем)
7. Исключить ношение
шерстяного и синтетического белья
www.referatmix.ru
Розовый лишай Жибера - Реферат
Министерство Здравоохранения Российской Федерации
Красноярская государственная медицинская академия
Кафедра кожных и венерических болезней
Зав. кафедрой: д. м. н.,
проф.
Ассистент:
История болезни
Ф.И.О. курируемого больного:
Возраст: 23 года
Диагноз: Розовый лишай Жибера
Куратор:
Дата курации:
Красноярск 2006г
Паспортная часть
1. Фамилия, Имя, Отчество: Васькова Наталья Николаевна
2. Возраст: 23 года (9.05.1983г)
3. Пол: женский
4. Национальность: русская
5. Семейное положение: не замужем
6. Образование: среднее техническое
7. Место работы: гостиница «Сибирь»
8. Детальная профессия: горничная
9. Домашний адрес: г.Красноярск, ул.Тотмина 10А-48
10. Дата поступления: 10.05.2006
11. Кем направлен: дежурным врачом
12. Диагноз при поступлении: токсидермия
13. Диагноз клинический: розовый лишай Жибера
14. Дата курации: 13.05.2006-16.05.2006
15. Исход заболевания: улучшение
Жалобы на момент поступления
(со слов больной):
на сыпь розового цвета, сопровождающуюся зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на спине, в области поясницы, руках, внутренней поверхности бедер.
Anamnesis morbi:
Считает себя больной с 20-х чисел апреля 2006 года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища; высыпаниям предшествовало общее недомогание в течении трех дней (насморк, температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по 1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза и подбор адекватной терапии.
Anamnesis vitae:
Родилась 9 мая 1983 года в г. Красноярске в полной семье вторым ребенком. Материально-бытовые условия в раннем детстве удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет, безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней. Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание регулярное пятикратное, рациональное, сбалансированное. Работает с октября месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ не отмечала, за время работы аллергических реакций и высыпаний на коже не возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного раза в два года).
Туберкулез, венерические и онкологические заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и хирургических вмешательств не было.
Наследственность не отягощена.
Status praesens:
Общее состояние удовлетворительное, положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо. Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный, высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое Левое
L. parasternalis 5 м.р. -----
L. mediaclavicularis 6 м.р. -----
L. ax. anterior 7 м.р. 7 м.р.
L. ax. media 8 м.р. 8 м.р.
L. ax. posterior 9 м.р. 9 м.р.
L. scapularis 10 м.р. 10 м.р.
L. paravertebralis остистый отросток 11 грудного позвонка
Подвижность нижних краев легких по среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной сердечной тупости:
Правая - в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой окологрудинной.
Границы сосудистого пучка - 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин, напряженный ритмичный. АД=120/70 мм.рт.ст.
Запах изо рта отсутствует, язык розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга отрицательный.
Результаты глубокой пальпации: в левой подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка - в виде цилиндра толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами выслушивается небольшое урчание, пальпируется в правой подвздошной области. Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный тяж, безболезненно для пациента.
При аускультации кишечника выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный, плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне - срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет. Почки для пальпации недоступны в трех положениях, болезненности по ходу мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не увеличена, безболезненна при пальпации, плотно-эластической консистенции подвижная.
Вторичные половые признаки полу и возрасту соответствуют.
Состояние кожных покровов, незатронутых патологическим процессом:
кожные покровы бледно - розового цвета, имеют матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации, с подлежащими тканями не спаены.
Status
localis
:
Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Лабораторные и инструментальные методы исследования.
1. RW(-), ВИЧ(-) (10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12
Диагноз и его обоснование.
На
основании жалоб: появление высыпаний, на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности бедер; умеренный кожный зуд; шелушение высыпаний. Данных локального статуса: кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Дифференциальный диагноз.
Произведена дифференциальная диагностика с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporumovale. Антигенную роль могут играть так же грибы рода Candidaи стафилококки. Поражается чаще волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые чешуйки или чешуйко - корки. В центре очагов - иногда мелкоузловые элементы. После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны следующие диагностические феномены – псориатическая триада: 1) феномен стеаринового пятна: усиление шелушения при поскабливании даже гладких папул, при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен псориатической пленки – после полного удаления чешуек дальнейшим поскабливание отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент; 3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем поскабливании после отторжения терминальной пленки на обнажившейся влажной поверхности возникает точечное(капельное) кровотечение. Этой триады мы не наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут быть сходны с сифилитическими папулами, но в основании последних всегда имеется инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности сифилитических папул легко обнаруживаются бледные трепонемы; реакция Вассермана, РИФ и ИФА при вторичном сифилисе положительные.
Этиология и патогенез заболевания.
Лишай розовый Жибера – инфекционно – аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ.
Лечение.
1. Детоксикация: дексаметазон 4 мг
Физ. раствор 200 мл
№3 через день
Rp.:Dexametazoni 4,0-200 ml
D.t.d №3
S. В вену капельно
2.Десенсибирующий: глюконат кальция 10% - 5,0
Два раза в день,№10
Rp.:Сalcii gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь
4. Наружно: мазь Элоком
Rp.: Ung. “Aelocom”
D.S. на пораженные участки
кожи 1 раз в день
5. Лакто – Фильтрум
Дневник курации.
13.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся умеренным зудом.
Аппетит не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
|
15.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
6. Физ. р-р 200мл
Дексаметазон 4 мг, В/в капельно, №1.
|
16.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
|
Прогноз для жизни, излечения и трудоспособности.
Прогноз для жизни благоприятный.
Трудоспособность сохранена.
Этапный эпикриз
Васькова Наталья Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата окончания курации 16.05.06.
В стационаре на основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках, внутренней поверхности бедер;
данных анамнеза: высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком, субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Было назначено следующее лечение:
1. Дексаметазон 4 мг + физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат 10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1 раз в день №5 в/м
4. Лакто-фильтрум 1 таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в день втирать в кожу
На фоне проводимой терапии снизилась интенсивность прогрессирования симптомов, кожный зуд. Лечебные мероприятия переносятся хорошо.
Даны следующие рекомендации больной:
1. Наблюдение в ККВД
2. Правильный режим сна(не менее 9-10 часов в сутки)
3. Избегать переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе, шоколада, крепкого чая и других
6. Ограничить прием водных процедур(запрещение мытья в бане, пользование мочалкой, растирание жестким полотенцем)
7. Исключить ношение шерстяного и синтетического белья
www.litsoch.ru
Реферат: Розовый лишай Жибера
Министерство Здравоохранения Российской Федерации
Красноярская государственная медицинская академия
Кафедра кожных и венерических болезней
Зав. кафедрой: д. м. н.,
проф.
Ассистент:
История болезни
Ф.И.О. курируемого больного:
Возраст: 23 года
Диагноз: Розовый лишай Жибера
Куратор:
Дата курации:
Красноярск 2006г
Паспортная часть
1. Фамилия, Имя, Отчество: Васькова Наталья Николаевна
2. Возраст: 23 года (9.05.1983г)
3. Пол: женский
4. Национальность: русская
5. Семейное положение: не замужем
6. Образование: среднее техническое
7. Место работы: гостиница «Сибирь»
8. Детальная профессия: горничная
9. Домашний адрес: г.Красноярск, ул.Тотмина 10А-48
10. Дата поступления: 10.05.2006
11. Кем направлен: дежурным врачом
12. Диагноз при поступлении: токсидермия
13. Диагноз клинический: розовый лишай Жибера
14. Дата курации: 13.05.2006-16.05.2006
15. Исход заболевания: улучшение
Жалобы на момент поступления (со слов больной):
на сыпь розового цвета, сопровождающуюся зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на спине, в области поясницы, руках, внутренней поверхности бедер.
Anamnesis morbi:
Считает себя больной с 20-х чисел апреля 2006 года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища; высыпаниям предшествовало общее недомогание в течении трех дней (насморк, температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по 1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза и подбор адекватной терапии.
Anamnesis vitae:
Родилась 9 мая 1983 года в г. Красноярске в полной семье вторым ребенком. Материально-бытовые условия в раннем детстве удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет, безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней. Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание регулярное пятикратное, рациональное, сбалансированное. Работает с октября месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ не отмечала, за время работы аллергических реакций и высыпаний на коже не возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного раза в два года).
Туберкулез, венерические и онкологические заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и хирургических вмешательств не было.
Наследственность не отягощена.
Status praesens:
Общее состояние удовлетворительное, положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо. Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный, высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое Левое
L. parasternalis 5 м.р. -----
L. mediaclavicularis 6 м.р. -----
L. ax. anterior 7 м.р. 7 м.р.
L. ax. media 8 м.р. 8 м.р.
L. ax. posterior 9 м.р. 9 м.р.
L. scapularis 10 м.р. 10 м.р.
L. paravertebralis остистый отросток 11 грудного позвонка
Подвижность нижних краев легких по среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной сердечной тупости:
Правая - в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой окологрудинной.
Границы сосудистого пучка - 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин, напряженный ритмичный. АД=120/70 мм.рт.ст.
Запах изо рта отсутствует, язык розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга отрицательный.
Результаты глубокой пальпации: в левой подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка - в виде цилиндра толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами выслушивается небольшое урчание, пальпируется в правой подвздошной области. Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный тяж, безболезненно для пациента.
При аускультации кишечника выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный, плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне - срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет. Почки для пальпации недоступны в трех положениях, болезненности по ходу мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не увеличена, безболезненна при пальпации, плотно-эластической консистенции подвижная.
Вторичные половые признаки полу и возрасту соответствуют.
Состояние кожных покровов, незатронутых патологическим процессом:
кожные покровы бледно - розового цвета, имеют матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации, с подлежащими тканями не спаены.
Status localis :
Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Лабораторные и инструментальные методы исследования.
1. RW(-), ВИЧ(-) (10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12
Диагноз и его обоснование.
На основании жалоб: появление высыпаний, на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности бедер; умеренный кожный зуд; шелушение высыпаний.
Данных локального статуса: кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Дифференциальный диагноз.
Произведена дифференциальная диагностика с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporumovale. Антигенную роль могут играть так же грибы рода Candidaи стафилококки. Поражается чаще волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые чешуйки или чешуйко - корки. В центре очагов - иногда мелкоузловые элементы. После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны следующие диагностические феномены – псориатическая триада: 1) феномен стеаринового пятна: усиление шелушения при поскабливании даже гладких папул, при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен псориатической пленки – после полного удаления чешуек дальнейшим поскабливание отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент; 3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем поскабливании после отторжения терминальной пленки на обнажившейся влажной поверхности возникает точечное(капельное) кровотечение. Этой триады мы не наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут быть сходны с сифилитическими папулами, но в основании последних всегда имеется инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности сифилитических папул легко обнаруживаются бледные трепонемы; реакция Вассермана, РИФ и ИФА при вторичном сифилисе положительные.
Этиология и патогенез заболевания.
Лишай розовый Жибера – инфекционно – аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ.
Лечение.
1. Детоксикация: дексаметазон 4 мг
Физ. раствор 200 мл
№3 через день
Rp.:Dexametazoni 4,0-200 ml
D.t.d №3
S. В вену капельно
2.Десенсибирующий: глюконат кальция 10% - 5,0
Два раза в день,№10
Rp.:Сalcii gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь
4. Наружно: мазь Элоком
Rp.: Ung. “Aelocom”
D.S. на пораженные участки
кожи 1 раз в день
5. Лакто – Фильтрум
Дневник курации.
13.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся умеренным зудом. Аппетит не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
15.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. 6. Физ. р-р 200мл Дексаметазон 4 мг, В/в капельно, №1. |
16.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
Прогноз для жизни, излечения и трудоспособности.
Прогноз для жизни благоприятный.
Трудоспособность сохранена.
Этапный эпикриз
Васькова Наталья Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата окончания курации 16.05.06.
В стационаре на основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках, внутренней поверхности бедер;
данных анамнеза: высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком, субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Было назначено следующее лечение:
1. Дексаметазон 4 мг + физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат 10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1 раз в день №5 в/м
4. Лакто-фильтрум 1 таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в день втирать в кожу
На фоне проводимой терапии снизилась интенсивность прогрессирования симптомов, кожный зуд. Лечебные мероприятия переносятся хорошо.
Даны следующие рекомендации больной:
1. Наблюдение в ККВД
2. Правильный режим сна(не менее 9-10 часов в сутки)
3. Избегать переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе, шоколада, крепкого чая и других
6. Ограничить прием водных процедур(запрещение мытья в бане, пользование мочалкой, растирание жестким полотенцем)
7. Исключить ношение шерстяного и синтетического белья
www.yurii.ru
Розовый лишай Жибера
Министерство Здравоохранения Российской Федерации
Красноярская государственная медицинская академия
Кафедра кожных и венерических болезней Зав. кафедрой: д. м. н.,
проф.
Ассистент: История болезниФ.И.О. курируемого больного: Возраст: 23 годаДиагноз: Розовый лишай Жибера Куратор:
Дата курации:
Красноярск 2006гПаспортная часть1. Фамилия, Имя, Отчество: Васькова Наталья Николаевна
2. Возраст: 23 года (9.05.1983г)
3. Пол: женский
4. Национальность: русская
5. Семейное положение: не замужем
6. Образование: среднее техническое
7. Место работы: гостиница «Сибирь»
8. Детальная профессия: горничная
9. Домашний адрес: г.Красноярск, ул.Тотмина 10А-48
10. Дата поступления: 10.05.2006
11. Кем направлен: дежурным врачом
12. Диагноз при поступлении: токсидермия
13. Диагноз клинический: розовый лишай Жибера
14. Дата курации: 13.05.2006-16.05.2006
15. Исход заболевания: улучшениеЖалобы на момент поступления (со слов больной):на сыпь розового цвета, сопровождающуюся зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на спине, в области поясницы, руках, внутренней поверхности бедер.Anamnesis morbi:
Считает себя больной с 20-х чисел апреля 2006 года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища; высыпаниям предшествовало общее недомогание в течении трех дней (насморк, температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по 1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза и подбор адекватной терапии.Anamnesis vitae:
Родилась 9 мая 1983 года в г. Красноярске в полной семье вторым ребенком. Материально-бытовые условия в раннем детстве удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет, безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней. Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание регулярное пятикратное, рациональное, сбалансированное. Работает с октября месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ не отмечала, за время работы аллергических реакций и высыпаний на коже не возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного раза в два года).
Туберкулез, венерические и онкологические заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и хирургических вмешательств не было.
Наследственность не отягощена.
Status praesens: Общее состояние удовлетворительное, положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо. Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный, высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое ЛевоеL. parasternalis 5 м.р. -----
L. mediaclavicularis 6 м.р. -----
L. ax. anterior 7 м.р. 7 м.р.
L. ax. media 8 м.р. 8 м.р.
L. ax. posterior 9 м.р. 9 м.р.
L. scapularis 10 м.р. 10 м.р.
L. paravertebralis остистый отросток 11 грудного позвонкаПодвижность нижних краев легких по среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной сердечной тупости:
Правая - в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой окологрудинной.
Границы сосудистого пучка - 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин, напряженный ритмичный. АД=120/70 мм.рт.ст. Запах изо рта отсутствует, язык розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга отрицательный.
Результаты глубокой пальпации: в левой подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка - в виде цилиндра толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами выслушивается небольшое урчание, пальпируется в правой подвздошной области. Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный тяж, безболезненно для пациента.
При аускультации кишечника выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный, плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне - срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет. Почки для пальпации недоступны в трех положениях, болезненности по ходу мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не увеличена, безболезненна при пальпации, плотно-эластической консистенции подвижная.
Вторичные половые признаки полу и возрасту соответствуют.
Состояние кожных покровов, незатронутых патологическим процессом:
кожные покровы бледно - розового цвета, имеют матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации, с подлежащими тканями не спаены.Status localis:
Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.Лабораторные и инструментальные методы исследования.
1. RW(-), ВИЧ(-) (10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12Диагноз и его обоснование. На основании жалоб: появление высыпаний, на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности бедер; умеренный кожный зуд; шелушение высыпаний.
Данных локального статуса: кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.Выставлен клинический диагноз: розовый лишай Жибера.Дифференциальный диагноз.
Произведена дифференциальная диагностика с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporum ovale. Антигенную роль могут играть так же грибы рода Candida и стафилококки. Поражается чаще волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые чешуйки или чешуйко - корки. В центре очагов - иногда мелкоузловые элементы. После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны следующие диагностические феномены – псориатическая триада: 1) феномен стеаринового пятна: усиление шелушения при поскабливании даже гладких папул, при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен псориатической пленки – после полного удаления чешуек дальнейшим поскабливание отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент; 3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем поскабливании после отторжения терминальной пленки на обнажившейся влажной поверхности возникает точечное(капельное) кровотечение. Этой триады мы не наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут быть сходны с сифилитическими папулами, но в основании последних всегда имеется инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности сифилитических папул легко обнаруживаются бледные трепонемы; реакция Вассермана, РИФ и ИФА при вторичном сифилисе положительные.Этиология и патогенез заболевания.
Лишай розовый Жибера – инфекционно – аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ.Лечение.
1. Детоксикация: дексаметазон 4 мг
Физ. раствор 200 мл
№3 через день
Rp.:Dexametazoni 4,0-200 ml
D.t.d №3
S. В вену капельно
2.Десенсибирующий: глюконат кальция 10% - 5,0
Два раза в день,№10
Rp.:Сalcii gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь4. Наружно: мазь Элоком
Rp.: Ung. “Aelocom”
D.S. на пораженные участки
кожи 1 раз в день5. Лакто – Фильтрум
Дневник курации.
| 13.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся умеренным зудом. Аппетит не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
| 15.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. 6. Физ. р-р 200 мл Дексаметазон 4 мг, В/в капельно, №1. |
| 16.05.06 Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже. Аппетит не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18 раз/мин. Мочеиспускание и стул в норме. St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер. На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. | Назначения 1. Режим стационарный 2. Глюконат кальция 10% - 5,0 Два раза в день,№10 В/м 3. Супрастин 1 мг В/м один раз в день,№5 4. Наружно: мазь Элоком Один раз в день 5. Лакто – фильтрум. |
Прогноз для жизни, излечения и трудоспособности.
Прогноз для жизни благоприятный.
Трудоспособность сохранена.
Этапный эпикриз
Васькова Наталья Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата окончания курации 16.05.06.
В стационаре на основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках, внутренней поверхности бедер;
данных анамнеза: высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком, субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.Было назначено следующее лечение:1. Дексаметазон 4 мг + физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат 10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1 раз в день №5 в/м
4. Лакто-фильтрум 1 таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в день втирать в кожуНа фоне проводимой терапии снизилась интенсивность прогрессирования симптомов, кожный зуд. Лечебные мероприятия переносятся хорошо.
Даны следующие рекомендации больной:1. Наблюдение в ККВД
2. Правильный режим сна(не менее 9-10 часов в сутки)
3. Избегать переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе, шоколада, крепкого чая и других
6. Ограничить прием водных процедур(запрещение мытья в бане, пользование мочалкой, растирание жестким полотенцем)
7. Исключить ношение шерстяного и синтетического белья
www.coolreferat.com
Реферат: Розовый лишай Жибера - HEKIMA.RU
Министерство Здравоохранения Российской Федерации
Красноярская государственная медицинская академия
Кафедра кожных и венерических болезней
Зав. кафедрой: д. м. н.,
проф.
Ассистент:
История болезни
Ф.И.О. курируемого больного:
Возраст: 23 года
Диагноз: Розовый лишай Жибера
Куратор:
Дата курации:
Красноярск 2006г
Паспортная часть
1. Фамилия, Имя, Отчество: Васькова Наталья Николаевна
2. Возраст: 23 года (9.05.1983г)
3. Пол: женский
4. Национальность: русская
5. Семейное положение: не замужем
6. Образование: среднее техническое
7. Место работы: гостиница «Сибирь»
8. Детальная профессия: горничная
9. Домашний адрес: г.Красноярск, ул.Тотмина 10А-48
10. Дата поступления: 10.05.2006
11. Кем направлен: дежурным врачом
12. Диагноз при поступлении: токсидермия
13. Диагноз клинический: розовый лишай Жибера
14. Дата курации: 13.05.2006-16.05.2006
15. Исход заболевания: улучшение
Жалобы на момент поступления
(со слов больной):
на сыпь розового цвета, сопровождающуюся зудом, усиливающегося в ночное время, локализующуюся на животе, груди, на спине, в области поясницы, руках, внутренней поверхности бедер.
Anamnesis morbi:
Считает себя больной с 20-х чисел апреля 2006 года, когда впервые обнаружила зудящиеся высыпания на боковой стороне туловища; высыпаниям предшествовало общее недомогание в течении трех дней (насморк, температура 37,1-37,3°С, болезненность при глотании, увеличение подчелюстных лимфоузлов). Самостоятельно лечила высыпания мазью бензил бензоат натрия 10% в течении 4-х дней. Улучшения не наблюдалось, заметила усиление зуда. Обратилась к дежурному врачу 26.04.06., врач назначил глюконат кальция №10 и ларатодин по 1 таблетке. Состояние улучшилось, новых высыпаний не наблюдалось, появилось шелушение прежних высыпаний, начинающееся с центра пятна.
10.05.06. обратилась к врачу-дерматовенерологу в ККВД, кем была госпитализирована в данное лечебное учреждение с диагнозом: “Розовый лишай Жибера”.
Цель госпитализации-уточнение диагноза и подбор адекватной терапии.
Anamnesis vitae:
Родилась 9 мая 1983 года в г. Красноярске в полной семье вторым ребенком. Материально-бытовые условия в раннем детстве удовлетворительные. Росла и развивалась соответственно возрасту. В школу пошла с семи лет, окончила 11 классов, после чего окончила политехнический техникум. Mensis с 15 лет, безболезненные, установились сразу, шесть дней, умеренные, цикл 28 дней. Половой жизнь живет с 18 лет, не замужем, беременностей не было. Питание регулярное пятикратное, рациональное, сбалансированное. Работает с октября месяца в гостинице “Сибирь” горничной, воздействия на организм вредных веществ не отмечала, за время работы аллергических реакций и высыпаний на коже не возникало.
Вредных привычек не имеет.
Из детских болезней: ОРВИ редко (до одного раза в два года).
Туберкулез, венерические и онкологические заболевания у себя и близких родственников отрицает.
Аллергических реакций, гемотрансфузий и хирургических вмешательств не было.
Наследственность не отягощена.
Status praesens:
Общее состояние удовлетворительное, положение активное, сознание ясное. Рост 169 см., вес 62 кг.
Мышечная система развита хорошо. Костно-суставная система без деформаций.
ЧДД-16/мин, дыхание через нос свободное, тип дыхания-грудной, форма грудной клетки не изменена.
Перкуторный звук ясный легочный, высота стояния верхушек легких 3 см, ширина полей Кренига 5 см.
Нижние границы легких:
Правое Левое
L. parasternalis 5 м.р. -----
L. mediaclavicularis 6 м.р. -----
L. ax. anterior 7 м.р. 7 м.р.
L. ax. media 8 м.р. 8 м.р.
L. ax. posterior 9 м.р. 9 м.р.
L. scapularis 10 м.р. 10 м.р.
L. paravertebralis остистый отросток 11 грудного позвонка
Подвижность нижних краев легких по среднеключичным линиям-4 см слева и 4 см справа. При аускультации хрипы и патологические шумы невыявлены.
При пальпации сердечный горб не выявлен, верхушечный толчок положительный, локальный, определяется в 5 м.р. слева, на 1,5 см кнутри от левой среднеключичной линии.
При перкуссии границы относительной сердечной тупости:
Правая - в четвертом м.р. на 1 см кнаружи от правого края грудины;
Левая – на 1 см кнутри от левой среднеключичной линии в 5 м.р;
Верхняя – верхний край 3-го ребра.
Поперечник относительной тупости сердца 12 см.
Границы абсолютной тупости сердца:
Правая – 4 м.р. по левому краю грудины;
Левая – 5 м.р. на 1 см кнутри от границы ОТС;
Верхняя – 4 ребро по межгрудинной и левой окологрудинной.
Границы сосудистого пучка - 2 м.р. справа и слева от грудины(поперечник 6 см).
Сердечные тоны ясные, ритмичные, шумы отсутствуют, видимая пульсация артерий отсутствует, пульс 80 уд/мин, напряженный ритмичный. АД=120/70 мм.рт.ст.
Запах изо рта отсутствует, язык розовый с белым налетом в области корня языка. Зев спокоен.
Живот симметричный. Расхождения прямых мышц живота, грыж белой линии живота не выявлено.
Ориентировочная поверхностная пальпация живота безболезненна; паховых, пупочных грыж, расширения подкожных вен на животе не выявлено. Диаметр пупочного кольца 1,5 см.
Симптом Щеткина-Блюмберга отрицательный.
Результаты глубокой пальпации: в левой подвздошной области сигмовидная кишка пальпируется как плотный жгут толщиной 1,5 см, уплотнений, новообразований нет, пальпация безболезненна. Слепая кишка - в виде цилиндра толщиной 4,5 см с гладкой поверхностью, пальпация безболезненна, под пальцами выслушивается небольшое урчание, пальпируется в правой подвздошной области. Восходящая, поперечная, нисходящая ободочная кишка пальпируется как подвижный тяж, безболезненно для пациента.
При аускультации кишечника выслушиваются обычные перестальтические шумы.
Стул регулярный, оформленный.
Пальпация печени: край закругленный, плотный, по краю реберной дуги, безболезненный.
Желчный пузырь не пальпируется.
Симптомы Ортнера, Кера, Курвуазе и френикус-симптом отрицательные.
Перкуссия печени(размеры по Курлову):
по правой среднеключичной линии – 9 см;
по передне - срединной линии – 8 см;
по левой реберной дуге – 7 см.
Припухлости в поясничной области нет. Почки для пальпации недоступны в трех положениях, болезненности по ходу мочеточников нет. Мочевой пузырь не пальпируется. Симптом 12-го ребра отрицательный с обеих сторон. Мочеиспускание безболезненное, не учащено.
Щитовидная железа в размерах не увеличена, безболезненна при пальпации, плотно-эластической консистенции подвижная.
Вторичные половые признаки полу и возрасту соответствуют.
Состояние кожных покровов, незатронутых патологическим процессом:
кожные покровы бледно - розового цвета, имеют матовую поверхность, тургор сохранен. Подкожно – жировая клетчатка развита и распределена равномерно. Видимые слизистые розовые, влажные, без высыпаний и других изменений. Лимфатические узлы не увеличены, безболезненны при пальпации, с подлежащими тканями не спаены.
Status
localis
:
Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Лабораторные и инструментальные методы исследования.
1. RW(-), ВИЧ(-) (10.05.06.)
2. ОАК(10.05.06.)
СОЭ 12мм/ч
Гемоглобин 140 г/л
Лейкоциты 6,8
Палочкоядерных 11
Сегментоядерных 75
Эозинофилов 1
Моноцитов 4
Лимфоцитов 16
3. Биохимический анализ крови(10.05.06)
Белок 9,8 г/л
Билирубин 9,1 ммоль/л
4. ОАМ(10.05.06)
Удельный вес 1032
Лейкоциты 3-4
Эпителий 10-12
Диагноз и его обоснование.
На основании жалоб: появление высыпаний, на фоне перенесенного ОРВИ, на груди, спине, руках, внутренней поверхности бедер; умеренный кожный зуд; шелушение высыпаний.
Данных локального статуса: кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Дифференциальный диагноз.
Произведена дифференциальная диагностика с себорейной экземой, псориазом, вторичным сифилисом, корью, краснухой.
Себорейная экзема, в отличии от розового лишая Жибера, часто ассоциируется с наличием в очагах поражения Pityrosporumovale. Антигенную роль могут играть так же грибы рода Candidaи стафилококки. Поражается чаще волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. Границы очагов четкие, кожа гиперемированна, отечна, по периферии-желтые чешуйки или чешуйко - корки. В центре очагов - иногда мелкоузловые элементы. После снятия чешуек обнажается мокнущая поверхность.
Для высыпаний псориаза характерны следующие диагностические феномены – псориатическая триада: 1) феномен стеаринового пятна: усиление шелушения при поскабливании даже гладких папул, при этом появляется некоторое сходство со стеариновым пятном; 2) Феномен псориатической пленки – после полного удаления чешуек дальнейшим поскабливание отслаивается тончайшая нежная просвечивающая пленка, покрывающая весь элемент; 3) Феномен кровяной росы Полотебнова(Феномен Ауспитца): при дальнейшем поскабливании после отторжения терминальной пленки на обнажившейся влажной поверхности возникает точечное(капельное) кровотечение. Этой триады мы не наблюдаем при розовом лишае Жибера.
Высыпания при розовом лишае Жибера могут быть сходны с сифилитическими папулами, но в основании последних всегда имеется инфильтрация, гиперемия вокруг папул, имеет вид резко отграниченного от здоровой кожи узкого ободка. В материале, взятом при раздражении, с поверхности сифилитических папул легко обнаруживаются бледные трепонемы; реакция Вассермана, РИФ и ИФА при вторичном сифилисе положительные.
Этиология и патогенез заболевания.
Лишай розовый Жибера – инфекционно – аллергическое заболевание кожи, характеризующиеся пятнистыми высыпаниями.
Предполагается инфекционная этиология болезни на основании положительных внутрикожных реакций со стрептококковой вакциной, не исключается вирусный генез. Заболевание часто проявляется на фоне ОРВИ.
Лечение.
1. Детоксикация: дексаметазон 4 мг
Физ. раствор 200 мл
№3 через день
Rp.:Dexametazoni 4,0-200 ml
D.t.d №3
S. В вену капельно
2.Десенсибирующий: глюконат кальция 10% - 5,0
Два раза в день,№10
Rp.:Сalcii gluconatis 10%-5ml
D.t.d. №10
S.В мыщцу 2 раза в день
3.Антигитаминные: супрастин 1 мг
один раз в день,№5
Rp.: Sol. Suprastini 1 ml
D.t.d. №5
S. в мышцу по 1 мл на ночь
4. Наружно: мазь Элоком
Rp.: Ung. “Aelocom”
D.S. на пораженные участки
кожи 1 раз в день
5. Лакто – Фильтрум
Дневник курации.
13.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже, сопровождающиеся умеренным зудом.
Аппетит не нарушен, температура 36,4°С, пульс 76 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 17 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
|
15.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит не нарушен, температура 36,7°С, пульс 80 уд/мин, АД=120/70 мм.рт.ст.,ЧДД 18 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
6. Физ. р-р 200мл
Дексаметазон 4 мг, В/в капельно, №1.
|
16.05.06
Состояние удовлетворительное. Жалобы на шелушащиеся высыпания на коже.
Аппетит не нарушен, температура 36,5°С, пульс 78 уд/мин, АД=120/80 мм.рт.ст.,ЧДД 18 раз/мин.
Мочеиспускание и стул в норме.
St. localis: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета.
|
Назначения
1. Режим стационарный
2. Глюконат кальция 10% - 5,0
Два раза в день,№10 В/м
3. Супрастин 1 мг В/м
один раз в день,№5
4. Наружно: мазь Элоком
Один раз в день
5. Лакто – фильтрум.
|
Прогноз для жизни, излечения и трудоспособности.
Прогноз для жизни благоприятный.
Трудоспособность сохранена.
Этапный эпикриз
Васькова Наталья Николаевна,23 года, поступила в ККВД 10.05.06. с диагнозом: Токсидермия. Дата окончания курации 16.05.06.
В стационаре на основании жалоб: на умеренный кожный зуд, появление высыпаний на груди, спине, руках, внутренней поверхности бедер;
данных анамнеза: высыпаниям предшествовало вирусное заболевание, которое проявлялось насморком, субфебрильной температурой, болью в горле, увеличением подчелюстных лимфоузлов.
данных локального статуса: Кожный процесс носит диссеминированный характер с локализацией на груди, животе, спине, руках, внутренней поверхности бедер.
На пораженных участках кожи наблюдаются элливирующие над кожей, шелушащиеся, округлой или овальной формы пятна без четких границ, склонные к слиянию, бледно – розового цвета. Центральная часть высыпаний слегка западает, имеет желтоватый оттенок, а периферическая часть – розового оттенка.
Шелушение сопровождается умеренным зудом, который усиливается в вечернее и ночное время.
Выставлен клинический диагноз: розовый лишай Жибера.
Было назначено следующее лечение:
1. Дексаметазон 4 мг + физ. р-р. 200мл №3 в/вено капельно, ч/з день
2. Кальция глюконат 10%-5,0 – 2 раза в день №10 в/м.
3. Супрастин 1 мг 1 раз в день №5 в/м
4. Лакто-фильтрум 1 таб. 1 раз в день за 1,5 часа до еды
5. Элоком 1 раз в день втирать в кожу
На фоне проводимой терапии снизилась интенсивность прогрессирования симптомов, кожный зуд. Лечебные мероприятия переносятся хорошо.
Даны следующие рекомендации больной:
1. Наблюдение в ККВД
2. Правильный режим сна(не менее 9-10 часов в сутки)
3. Избегать переохлаждений, профилактика простудных заболеваний
4. Активный отдых
5. Исключить употребление алкоголя, копченостей, соленых и маринованных продуктов, кофе, шоколада, крепкого чая и других
6. Ограничить прием водных процедур(запрещение мытья в бане, пользование мочалкой, растирание жестким полотенцем)
7. Исключить ношение шерстяного и синтетического белья
hekima.ru
Розовый лишай Жибера - причины, симптомы, диагностика и лечение
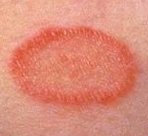
Розовый лишай Жибера (розеола шелушащаяся) — острое дерматологическое заболевание, характеризующееся появлением на коже туловища и конечностей розовых пятен, располагающихся по линиям Лангера и постепенно приобретающих вид медальонов. Типично начало заболевания с возникновения на коже туловища одной материнской бляшки и его завершение в течение 1-1,5 месяцев. Розовый лишай Жибера диагностируется с применением дерматоскопии, соскоба на патогенные грибы, люминесцентной диагностики, исследования крови на сифилис и биопсии. Лечение заключается в исключении раздражающих воздействий на кожу, применении антигистаминных средств, кортикостероидных мазей и индифферентных «болтушек».

Розовый лишай Жибера входит в группу полиэтиологических заболеваний кожи, которых объединяет единое название - «лишай». К данной группе относятся красный плоский лишай, опоясывающий лишай, стригущий и отрубевидный лишай. Типичными элементами при этих заболеваниях являются зудящие пятна, отличающиеся своей формой, расположением, морфологическими особенностями и характером течения.
Розовый лишай Жибера наиболее часто встречается среди людей 20-40 лет. У лиц пожилого возраста и детей младше 10 лет случаи заболевания крайне редки. Для розового лишая Жибера типично значительное повышение уровня заболеваемости в весенний и осенний периоды. Подобная сезонность характерна и для простудных заболеваний, на фоне которых обычно возникает розовый лишай Жибера.
Причины возникновения розового лишая Жибера
Точные причины и патогенез розового лишая Жибера пока не определены. Предполагается инфекционно-аллергическая природа заболевания, в связи с чем современная дерматология относит его к группе инфекционных эритем. Подтверждает инфекционную теорию выявление у пациентов с розовым лишаем Жибера положительной реакции на внутрикожное введение стрептококковой вакцины. Однако большинство авторов склоняется к вирусному генезу заболевания, поскольку его случаи наиболее часто возникают после перенесенной ОРВИ. Отдельные исследователи утверждают, что розовый лишай Жибера вызывает герпевирус 7 типа.
Симптомы розового лишая Жибера
По различным данным у 50-80% заболевших розовый лишай Жибера начинается с появления на коже одной (реже 2-3) материнской бляшки. Для нее характерна ярко-розовая окраска, шелушащаяся поверхность и крупный размер около 3-5 см в диаметре. Примерно через 7-10 дней на коже наблюдаются множественные высыпания в виде мелких розовых пятен, имеющих овальную или округлую форму. Их типичная локализация — кожа конечностей и туловища. Обычно материнская бляшка появляется на груди, затем высыпания распространяются на живот, паховую область, бедра, плечи, руки, ноги и шею. Отличительной особенностью розового лишая Жибера является расположение элементов сыпи по линиям Лангера — условным линиям, вдоль которых возможно достигнуть максимального растяжения кожи.
Пятна розового лишая в течение нескольких дней увеличиваются в размерах до 2 см и более, но при этом они практически не сливаются друг с другом. Их центральная часть становится желтоватой окраски, ее роговой слой начинает отшелушиваться с образованием мелких чешуек. При этом по краю пятна сохраняется его розовый цвет и отсутствует шелушение, что придает элементам розового лишая Жибера вид медальонов. Период появления новых высыпаний занимает в среднем 2-3 недели. Затем пятна постепенно бледнеют и исчезают, оставляя на коже депигментированные участки или гиперпигментации. Со временем кожа в этих местах приобретает нормальный цвет.
У половины пациентов розовый лишай Жибера протекает с легким зудом, 25% заболевших не наблюдают никаких субъективных ощущений. Примерно четверть больных жалуется на достаточно сильный зуд, что может быть обусловлено дополнительным раздражением кожи или повышенной нервно-эмоциональной лабильностью пациента. Иногда в период прогрессирования высыпаний у пациента могут отмечаться небольшие повышения температуры тела, общее недомогание, увеличение поднижнечелюстных и шейных лимфоузлов.
Особенностью течения розового лишая Жибера является его четко ограниченная длительность. При проведении лечения или без него через 6-8 недель происходит выздоровление. Рецидивы, как правило, не отмечаются. Встречаются клинические варианты розового лишая Жибера с пятносто-уртикарным или пятнисто-папулезным характером сыпи. Они обычно протекают более длительно.
В редких случаях возможно развитие осложнений: инфицирование очагов розового лишая Жиьера с развитием пиодермии, гидраденита, фолликулита, остиофолликулита, стрептококкового импетиго или их экзематизация с постепенным переходом в экзему. Чаще всего причиной развития осложнений является частое мытье или трение кожи, нерациональная местная терапия, повышенная потливость, склонность к аллергическим реакциям.
Диагностика розового лишая Жибера
В типичных клинических случаях розового лишая Жибера для диагностики достаточно осмотра дерматолога и дерматоскопии. В случаях, когда высыпания розового лишая Жибера сохраняются дольше 6 недель, берут биопсию кожи и выполняют ее гистологическое исследование для исключения парапсориаза. При инфекционных осложнениях берут соскоб или отделяемое из очага поражения и производят его бакпосев.
Для дифференциальной диагностики розового лишая Жибера от отрубевидного лишая проводят люминесцентную диагностику и исследование соскоба кожи на патогенные грибы. Проявления розового лишая могут быть схожи с вторичным сифилисом. В таких случаях для исключения последнего проводят RPR-тест на сифилис.
Лечение розового лишая Жибера
Розовый лишай Жибера в большинстве случаев проходит самостоятельно и может не нуждаться в лечении. Во избежания осложнений пациентам на время заболевания рекомендуется придерживаться гипоаллергенной диеты, ограничить водные процедуры, исключить трение кожи мочалкой, избегать использования косметических средств для тела, носить только хлопчатобумажное нательное белье.
При выраженном зуде назначают антигистаминные препараты внутрь, кортикостероидные и противозудные мази наружно. Применяют индифферентные водно-взбалтываемые наружные средства (оксид цинка). По данным некоторых дерматологических исследований хороший эффект при розовом лишае Жибера дает применение с первых дней заболевания эритромицина и ацикловира. Такое лечение способствует более быстрому выздоровлению без развития осложнений.
www.krasotaimedicina.ru
Розовый лишай Жибера: симптомы, причины и лечение
 Розовый лишай Жибера – заболевание кожи, которое проявляется в виде зудящих розовых пятен на теле человека, что можно увидеть на фото. Данный лишай может поражать людей вне зависимости от возраста, однако чаще всего лишай Жибера отмечается у молодежи. Заболевание активизируется в холодные периоды, так как именно во время холодов у людей ослаблен иммунитет, особенно у жителей севера. Этот вид лишая не склонен к рецидивам, но в некоторых случаях возможен повтор заболевания.
Розовый лишай Жибера – заболевание кожи, которое проявляется в виде зудящих розовых пятен на теле человека, что можно увидеть на фото. Данный лишай может поражать людей вне зависимости от возраста, однако чаще всего лишай Жибера отмечается у молодежи. Заболевание активизируется в холодные периоды, так как именно во время холодов у людей ослаблен иммунитет, особенно у жителей севера. Этот вид лишая не склонен к рецидивам, но в некоторых случаях возможен повтор заболевания.
Лишай Жибера – болезнь инфекционной природы, которая провоцирует возникновение аллергических реакций. В медицинской практике отмечаются случаи передачи заболевания по наследству, однако официально розовый лишай Жибера не является заразным. Помимо розовых пятен, эта болезнь может влиять на эмоциональное состояние человека. Впрочем, несмотря на все неприятные сопровождающие симптомы, розовый лишай не представляет серьезной опасности. Зачастую заболевание не требует лечения и проходит самостоятельно.
Причины розового лишая
На данный момент причины появления болезни Жибера мало изучены учеными. Неизвестна и природа инфекции, в связи с чем дерматологи относят розовый лишай Жибера к 7 и 6 вирусу герпеса. Это связано с тем, что симптомы этого недуга очень схожи с гриппом, ОРВИ и другими простудными заболеваниями. Тем не менее существуют факторы, которые могут являться причиной розового лишая. К таковым относят:
 Переохлаждение.
Переохлаждение.- Повреждения кожи.
- Нарушенный метаболизм.
- Стресс.
- Перенесенные инфекции.
- Вакцинация.
- Укусы насекомых.
- Сезонные проявления болезни.
- Проблемы кишечника.
- Общее снижение иммунитета.
Более того, лишай Жибера может проявиться из-за чрезмерного контакта с какой-либо химией. Агрессивные вещества разрушают защитный слой кожи, являются причиной ее эрозии, которую можно увидеть на фото. Также нельзя забывать о том, что любое негативное внешнее воздействие на кожный покров нарушает работу желез.
Симптомы заболевания
Розовый лишай всегда протекает одинаково, поэтому любой дерматолог сможет его диагностировать. До появления первых пятен заболевания у человека наблюдается головная боль, слабость, общее подавленное состояние. Далее, появляется первая, так называемая материнская бляшка на спине, груди или животе. От последующих пятен она отличается своим крупным размером и ярко выраженными краями.
После первой бляшки на теле появляются еще несколько розовых пятен. Именно из-за цвета высыпаний розовый лишай получил свое название. Кроме того, в середине каждой бляшки постепенно появляется желтоватый налет, превращающийся в зудящие, шелушащиеся чешуйки. Тем не менее границы каждого пятна остаются гладкими и четкими, поэтому многие специалисты сравнивают высыпания розового лишая с медальоном.
 Спустя 10 дней на теле больного наблюдаются маленькие розовые бляшки, размер которых не превышает 1 см, что можно увидеть на фото. Пятна сохраняют правильную форму, практически никогда не сливаются в единый очаг поражения.
Спустя 10 дней на теле больного наблюдаются маленькие розовые бляшки, размер которых не превышает 1 см, что можно увидеть на фото. Пятна сохраняют правильную форму, практически никогда не сливаются в единый очаг поражения.
Центр каждой розовой бляшки характеризуется складчатой поверхностью, возникают трещины и зуд. Нередко образовываются подкожные пузырьки, в которых находится жидкость. По словам врачей, данная форма заболевания является самой безболезненной и протекает быстрее остальных.
Розовые пятна могут пропадать с тела человека без какого-либо лечения. На их месте кожа становится темной, а затем все оставшиеся симптомы заболевания постепенно пропадают. Для того чтобы розовый лишай прошел самостоятельно, необходимо укреплять иммунитет. При приеме специальных препаратов заболевание может исчезнуть за месяц. Однако если иммунная система человека продолжает оставаться слабой, борьба с основными симптомами розового лишая может затянуться на 5-6 месяцев. Несоблюдение простых правил гигиены способно вызвать рецидивы розового лишая, а неправильное лечение всегда влечет за собой осложнения, которые также затянут ваше лечение.
Лечение лишая Жибера
Розовый лишай требует лечения в редких случаях, например, когда заболевание не проходит уже долгое время. Дерматологи обычно назначают препараты, которые устраняют основные симптомы заболевания: жжение, зуд, шелушение и общий дискомфорт. Основной задачей лечения розового лишая является повышение иммунитета. Кроме того, важную роль в любой терапии играет профилактика, и розовый лишай не исключение. Гигиена и правильное питание также имеют не последнее значение в лечении розового лишая.
Таблетки
Многие врачи считают, что при лечении болезни Жибера необходимо использовать таблеточные препараты. По их мнению, прием аптечных медикаментов не только избавит вас от основных симптомов заболевания, но и не допустит рецидивов в дальнейшем. Стоит сказать, что в этих словах есть много правды.
 Подобная терапия действительно имеет множество плюсов. Во-первых, таблетки против розового лишая сокращают количество пятен и препятствуют их воспалению и нагноению. Во-вторых, таблеточные препараты сушат кожу, избавляют от зуда и отеков, улучшают общее состояние больного. Однако чтобы добиться максимального результата, необходимо использовать наиболее эффективные таблетки, к таковым относят:
Подобная терапия действительно имеет множество плюсов. Во-первых, таблетки против розового лишая сокращают количество пятен и препятствуют их воспалению и нагноению. Во-вторых, таблеточные препараты сушат кожу, избавляют от зуда и отеков, улучшают общее состояние больного. Однако чтобы добиться максимального результата, необходимо использовать наиболее эффективные таблетки, к таковым относят:
- Эритромицин.
- Ацикловир.
- Тавегил.
- Активированный уголь.
- Супрастин.
Мази
Мази против розового лишая также могут похвастаться своей эффективностью. Кроме того, они оказывают воздействие непосредственно на кожу человека, что позволяет лечить кожный покров от симптомов заболевания. Мази, как и таблетки, очищают кожу от высыпаний и борются с зудом и шелушением. Однако мази, как ни странно, могут вызвать очень серьезные осложнения, в отличие от таблеточных препаратов. Исходя из этого, стоит использовать мази, проверенные временем. К таковым относят:
- Лоринден А.
- Синалар.
- Салицилово-цинковая паста.
- Флуцинар.
- Гидрокортизоновая мазь.
Народные средства
Несмотря на то, что мази и таблетки имеют высокую эффективность, люди не готовы подвергать себя лишнему воздействию каких-либо препаратов. Это привело к тому, что народная медицина стала очень популярной при лечении розового лишая. Использование натуральных компонентов способствует устранению зуда и бляшек заболевания, повышает иммунитет. Кроме того, некоторые рецепты получили положительные отзывы многих специалистов. Например:
 Яблочный уксус. Пораженные участки тела нужно обрабатывать 4 раза в день до тех пор, пока высыпания окончательно не покинут кожный покров.
Яблочный уксус. Пораженные участки тела нужно обрабатывать 4 раза в день до тех пор, пока высыпания окончательно не покинут кожный покров.- Настойка из Бузины. Для лечения розового лишая необходимо засушить соцветие этого растения. Далее, 1 столовую ложку бузины залить кипятком и настаивать около получаса. Употреблять 3 раза по 3 столовых ложки в день в течение 40 дней.
- Настойка из чистотела. Водкой заливаются основные части растения. Далее, необходимо 2 недели настаивать в закрытой емкости, а затем разбавить водой 1:5. Можно пить 3 раза в день по 15 капель перед едой или наносить на пораженные участки 2 раза в день.
- Капуста. Для лечения капустный лист смачивают в сметане и прикладывают к болезненным участкам не более, чем на полчаса.
- Гречневый отвар. Необходимо взять 20 гр гречки и сварить их в 400 гр воды, потом дать остыть. Полученным отваром бляшки нужно обрабатывать не менее 3 раз в день в течение 5 недель.
Тем не менее далеко не все народные средства универсальны. Во-первых, не все рецепты помогают одинаково. Во-вторых, при длительном использовании какого-либо народного средства есть риск возникновения аллергических реакций. Кроме того, некоторые настойки и мази вызывают осложнения, особенно если они не подходят вашему организму. Стоит отметить, что действие любого рецепта нужно уточнять у врача.
Общие правила лечения лишая
Помимо применения каких-либо препаратов, необходимо соблюдать личную гигиены и правильное питание. Например, многие врачи рекомендуют больным диеты, которые препятствуют возникновению аллергических реакций. Более того, пациенту запрещается употреблять пищевые добавки, копченое и маринованное, алкогольные напитки, а также кофе и крепкий чай.
 Вместе с тем требуется повременить с водными процедурами. Любое попадание воды на кожу приводит к распространению заболевания по всей поверхности тела. Также категорически нельзя использовать шампуни, мыла, крема и прочие предметы личной гигиены, так как кожа из-за них становится сухой. Кроме того, недопустимо применение косметики, посещение бани, сауны и так далее. Лучше всего мыться под проточной водой, а обтираться бумажными полотенцами. Это сведет риски распространения розового лишая к минимуму.
Вместе с тем требуется повременить с водными процедурами. Любое попадание воды на кожу приводит к распространению заболевания по всей поверхности тела. Также категорически нельзя использовать шампуни, мыла, крема и прочие предметы личной гигиены, так как кожа из-за них становится сухой. Кроме того, недопустимо применение косметики, посещение бани, сауны и так далее. Лучше всего мыться под проточной водой, а обтираться бумажными полотенцами. Это сведет риски распространения розового лишая к минимуму.
Очень важно заботиться о личной гигиене. Для этого требуется ежедневно менять постельное белье. Одежда должна быть из качественной ткани, которая будет легко пропускать воздух и даст вашей коже возможность дышать. Одежда из шерсти и синтетики способствует появлению новых бляшек розового лишая, поэтому не стоит носить ее во время лечения. Некоторые вещи могут стать причиной потливости, которая негативно сказывается на общем состоянии больного. В связи с этим необходимо избегать любых физических нагрузок.
Розовый лишай, как и некоторые другие заболевания кожи, возникает на почве иммунодефицита, поэтому очень важно укреплять свой иммунитет. Витамины, спорт и здоровая пища помогут вам избежать не только болезни Жибера, но и многих других.
olishae.ru
 Розовый лишай Жибера – заболевание кожи, которое проявляется в виде зудящих розовых пятен на теле человека, что можно увидеть на фото. Данный лишай может поражать людей вне зависимости от возраста, однако чаще всего лишай Жибера отмечается у молодежи. Заболевание активизируется в холодные периоды, так как именно во время холодов у людей ослаблен иммунитет, особенно у жителей севера. Этот вид лишая не склонен к рецидивам, но в некоторых случаях возможен повтор заболевания.
Розовый лишай Жибера – заболевание кожи, которое проявляется в виде зудящих розовых пятен на теле человека, что можно увидеть на фото. Данный лишай может поражать людей вне зависимости от возраста, однако чаще всего лишай Жибера отмечается у молодежи. Заболевание активизируется в холодные периоды, так как именно во время холодов у людей ослаблен иммунитет, особенно у жителей севера. Этот вид лишая не склонен к рецидивам, но в некоторых случаях возможен повтор заболевания.

 Переохлаждение.
Переохлаждение. Спустя 10 дней на теле больного наблюдаются маленькие розовые бляшки, размер которых не превышает 1 см, что можно увидеть на фото. Пятна сохраняют правильную форму, практически никогда не сливаются в единый очаг поражения.
Спустя 10 дней на теле больного наблюдаются маленькие розовые бляшки, размер которых не превышает 1 см, что можно увидеть на фото. Пятна сохраняют правильную форму, практически никогда не сливаются в единый очаг поражения. Подобная терапия действительно имеет множество плюсов. Во-первых, таблетки против розового лишая сокращают количество пятен и препятствуют их воспалению и нагноению. Во-вторых, таблеточные препараты сушат кожу, избавляют от зуда и отеков, улучшают общее состояние больного. Однако чтобы добиться максимального результата, необходимо использовать наиболее эффективные таблетки, к таковым относят:
Подобная терапия действительно имеет множество плюсов. Во-первых, таблетки против розового лишая сокращают количество пятен и препятствуют их воспалению и нагноению. Во-вторых, таблеточные препараты сушат кожу, избавляют от зуда и отеков, улучшают общее состояние больного. Однако чтобы добиться максимального результата, необходимо использовать наиболее эффективные таблетки, к таковым относят: Яблочный уксус. Пораженные участки тела нужно обрабатывать 4 раза в день до тех пор, пока высыпания окончательно не покинут кожный покров.
Яблочный уксус. Пораженные участки тела нужно обрабатывать 4 раза в день до тех пор, пока высыпания окончательно не покинут кожный покров. Вместе с тем требуется повременить с водными процедурами. Любое попадание воды на кожу приводит к распространению заболевания по всей поверхности тела. Также категорически нельзя использовать шампуни, мыла, крема и прочие предметы личной гигиены, так как кожа из-за них становится сухой. Кроме того, недопустимо применение косметики, посещение бани, сауны и так далее. Лучше всего мыться под проточной водой, а обтираться бумажными полотенцами. Это сведет риски распространения розового лишая к минимуму.
Вместе с тем требуется повременить с водными процедурами. Любое попадание воды на кожу приводит к распространению заболевания по всей поверхности тела. Также категорически нельзя использовать шампуни, мыла, крема и прочие предметы личной гигиены, так как кожа из-за них становится сухой. Кроме того, недопустимо применение косметики, посещение бани, сауны и так далее. Лучше всего мыться под проточной водой, а обтираться бумажными полотенцами. Это сведет риски распространения розового лишая к минимуму.