Реферат: Корь. Реферат корь
Реферат Корь
скачатьРеферат на тему:
План:
Введение- 1 Причины
- 2 Распространение
- 3 Патогенез и патологическая анатомия
- 4 Клиническая картина типичной кори
- 5 Осложнения
- 6 Атипичная (ослабленная) корь
- 7 Корь у взрослых
- 8 Корь у больных иммунодефицитом
- 9 Лабораторные данные
- 10 Дифференциальный диагноз (ДД)
- 11 Лечение
- 12 Профилактика
Литература
Введение
Корь (лат. Morbilli) — острое инфекционное вирусное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100 %), которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
1. Причины
Возбудителем кори является РНК-вирус рода морбилливирусов, семейства парамиксовирусов, имеет сферическую форму и диаметр 120—230 нм. Состоит из нуклеокапсида — спирали РНК плюс три белка и внешней оболочки образованной матричными белками (поверхностными глюкопротеинами) двух типов — один из них гемагглютинин, другой «гантелеобразный» белок.
Вирус малоустойчив во внешней среде, быстро погибает вне человеческого организма от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами).
Несмотря на нестойкость к воздействию внешней среды известны случаи распространения вируса на значительные расстояния с потоком воздуха по вентиляционной системе — в холодное время года в одном отдельно взятом здании. Ослабленные штаммы коревого вируса используются для производства живой противокоревой вакцины.
2. Распространение
Путь передачи инфекции — воздушно-капельный, вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д.
Источник инфекции — больной корью в любой форме, который заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным.
Корью болеют преимущественно дети в возрасте 2—5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека, без сопутствующей патологии иммунной системы, сомнительно, хотя и такие случаи описаны. Большинство случаев кори наблюдаются в зимне-весенний (декабрь-май) период с подъёмом заболеваемости каждые 2—4 года.
В настоящее время в странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-эпидемий.
3. Патогенез и патологическая анатомия
Проникновение вируса в организм человека происходит через слизистую оболочку верхних дыхательных путей и далее с током крови (первичная виремия) вирус попадает в ретикулоэндотелиальную систему (лимфатические узлы) и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная (вторичная) виремия, с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно непосредственное поражение Т-лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимущественной локализацией процессов в органах дыхания. Вирус возможно вызывает и временный гиповитаминоз витамина А.
Микроскопическая картина: слизистая дыхательных путей — отек, полнокровие сосудов, очаги некроза, участки метаплазии эпителия, очаговая лимфогистиоцитарная инфильтрация в подслизистом слое. Ретикулоэндотелиальная система — клетки Warthin-Finkeldey. Кожа — изменения в сосочковом слое дермы в виде отека, полнокровия сосудов, кровоизлияний с периваскулярной лимфогистиоцитарной инфильтрацией, фокусы некроза в эпидермисе.
4. Клиническая картина типичной кори
пятна Бельского — Филатова — Коплика на внутренней поверхности щеки
Инкубационный период 8—14 дней (редко до 17 дней). Острое начало — подъем температуры до 38—40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у коренных зубов появляются мелкие белесые пятнышки, окруженные узкой красной каймой — пятна Бельского — Филатова — Коплика — патогномоничные для кори. Коревая сыпь (экзантема) появляется на 4—5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул окруженных пятном и склонных к слиянию (в этом ее характерное отличие от краснухи - сыпь при которой не сливается).
Обратное развитие элементов сыпи начинается с 4-го дня высыпаний — температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
5. Осложнения
Ларингит, круп (стеноз гортани), трахеобронхит, отит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит, гепатит, лимфаденит, мезентериальный лимфаденит.
6. Атипичная (ослабленная) корь
наблюдается у привитых детей, детей получавших иммуноглобулин или препараты крови в инкубационный период, протекает легко, стадийность высыпаний нарушена, инкубационный период удлиняется до 21 дня.
7. Корь у взрослых
Наблюдается у молодых людей, не болевших корью раньше и непривитых противокоревой вакциной. Протекает тяжело, часто с коревой пневмонией и бактериальными осложнениями.
8. Корь у больных иммунодефицитом
Имеет тяжелое течение, часто заканчивается смертью.
9. Лабораторные данные
Лимфопения, лейкопения, в случае бактериальных осложнений — лейкоцитоз, нейтрофилез. При коревом энцефалите — повышенное содержание лимфоцитов в спинномозговой жидкости. Через 1—2 дня после высыпаний повышается специфический IgM. Через 10 дней IgG. Для выявления специфических противокоревых антител используется реакция гемагглютинации. В ранние сроки болезни вирус обнаруживается методом иммунофлюоресценции.
10. Дифференциальный диагноз (ДД)
Грипп, вирусная инфекция Coxsackie, аденовирусная инфекция — при классической кори всегда определяются пятна Бельского-Филатова-Коплика; краснуха, скарлатина, синдром токсического шока вызванного стафилококком, аллергическая и медикаментозная сыпь, синдром Кавасаки, синдром Стивена – Джонсона, инфекционный мононуклеоз и другие болезни о которых необходимо помнить при диагностике кори.
11. Лечение
Симптоматическое, в случае развития пневмонии или других бактериальных осложнений показаны антибиотики, в тяжелых случаях крупа используются кортикостероиды. Рибавирин показал свою эффективность in vitro. Для профилактики и лечения могут использоваться большие дозы витамина А.
12. Профилактика
Тотальная двукратная вакцинация детей противокоревой вакциной в возрасте 1 год и 6 лет. Вакцина против кори впервые была создана в 1966 году.
wreferat.baza-referat.ru
Реферат Корь
Реферат
По
Педиатрии:
«Корь»
Выполнил:
Студент III курса,
ММУ № 17, группы 32 М-9,
2 бригады, Степаненко Мирослав Юрьевич.
2006г.
Еще совсем недавно, перед Второй Мировой войной, в нашей стране, так же как и во всех европейских странах и в США, корью обязательно заболевал каждый. Одни раньше, другие позже, но корь поражала всех. Так продолжалось, собственно, до середины 60-х годов, когда после создания вакцин против кори ситуация начала быстро меняться. А до введения прививок корью ежегодно болело 1,5— 2 миллиона детей. Всего 15 лет назад корь ежегодно давала от 20 до 30 процентов всех инфекционных заболеваний, уступая только гриппу и острым респираторным заболеваниям.. Болезнь часто сопровождалась разнообразными осложнениями, которые так типичны для кори. Корь была очень опасной болезнью: от нее умирал каждый третий, каждый пятый заболевший ребенок.
Вирус кори попадает в организм через дыхательные пути и слизистую оболочку глаз. Проникает в местные лимфатические узлы и начинает в них размножаться. Уже на третий день после заражения большие количества вируса начинают непрерывно поступать в кровь. Человек еще здоров, а в крови у него миллионы вирусов. Изучая эту фазу болезни, вирусологи установили очень интересный факт: вирусы кори находятся не в сыворотке крови, а прочно связаны с лейкоцитами. Если такие лейкоциты извлечь из крови, хорошенько отмыть и в виде взвеси ввести восприимчивому человеку, он обязательно заболеет. Получается парадоксальная ситуация: лейкоцит, призванный защищать организм от микробов, клетка, вырабатывающая интерферон для борьбы с вирусами, стала чем-то вроде лошади для наездника — вируса кори, который, «оседлав» лейкоциты, распространяется теперь по всему организму. Более того, вирус даже размножается внутри лейкоцитов. Кровь разносит вирус кори буквально во все органы. Он сразу же внедряется в клетки лимфатических узлов, лимфатических и кровеносных сосудов и начинает в них размножаться. Защитные силы организма не могут воспрепятствовать распространению вирусов кори, как они делают это в отношении большинства других вирусов. Вирус кори внутри лейкоцита, как внутри танка, преодолевает все преграды. Особенно поражаются легкие, пищеварительный тракт и мозг. Поражение легких вызывало обширные воспалительные изменения, развивались тяжелые пневмонии. Раньше они были основной причиной смертности от кори . Попадание вируса в мозг приводит к воспалению мозговой ткани: развивается энцефалит. В прошлом он возникал у многих больных, и это сопровождалось развитием самого неприятного осложнения кори —'умственной отсталости. Обследование больных корью детей уже в наше время с помощью специальных приборов — электроэнцефалографов, которые позволяют судить о функциональной активности головного мозга, показывает, что почти у половины заболевших наступает выраженное изменение функций мозга. Иногда вирус кори надолго задерживается в центральной нервной системе переболевших детей. Он как бы исчезает, маскируется там на долгие годы. И только через 3—7 лет снова активируется и неожиданно вызывает смертельное обострение — панэнцефалит. У ребенка, а чаще уже у подростка, вдруг нарушается координация движений, потом становится трудно читать, он постепенно глупеет, впадает в детство и через несколько месяцев погибает. К счастью, это случается крайне редко. Одним из очень опасных осложнений при кори было и воспаление среднего уха, после которого ребенок оставался частично или полностью глухим. Иногда начиналось воспаление мышцы сердца — миокардит. Корь вызывала изъязвление роговой оболочки глаз, в результате чего ребенок терял зрение, становился слепым. Все это происходило в нашей стране относительно недавно, каких-нибудь 50 лет назад.
Вирус кори — самый летучий и самый заразительный .из всех известных на земле. Достаточно еще не болевшему ребенку или взрослому попасть в одно помещение с зараженным, как он обязательно заболеет. Корь моментально распространялась по всем помещениям, где находился заразный больной. Она настолько легко вырывалась из окон и дверей, что неоднократно описывались случаи заражения детей, находившихся на другом этаже здания. Вирус кори буквально вылетал через форточку комнаты, где играл или жил зараженный ребенок, и током воздуха вовлекался в другие помещения, заражая там всех еще не болевших, восприимчивых к кори детей и взрослых.
Почти до середины нашего века для лечения кори не было никаких медицинских средств или специфических лекарств. Только после изобретения пенициллина и других антибиотиков врачи получили средства борьбы со многими осложнениями кори. Наконец-то врач перестал быть созерцателем болезни, бессильным хотя бы как-то на нее воздействовать. Уже после войны был получен лечебный гамма-глобулин, который врачи стали применять и для предупреждения и для лечения кори. Теперь уже врач мог смягчить тяжесть заболевания и в некоторой степени уменьшить распространение инфекции у ребенка с начавшимся заболеванием, после появления сыпи. Гамма-глобулин готовят из крови донора путем специальной очистки и концентрации. В результате получают жидкость с высоким содержанием различных антител, в том числе и антител против кори. Если здоровым детям гамма-глобулин вводят в первые дни после их контакта с коревым больным, он предупреждает развитие заболевания или в значительной мере ослабляет его. Однако срок профилактического действия гамма-глобулина невелик: всего лишь три-пять недель. Поэтому если его использовать для защиты от возможного заражения, то при каждой новой угрозе заболевания потребуется повторное введение гамма-глобулина, что практически невозможно, ведь производство препарата зависит от количества крови доноров. После изобретения антибиотиков и лечебного гамма-глобулина смертность от кори удалось резко снизить, однако число ежегодно болевших детей оставалось по-прежнему огромным. Осенью во всех странах начинался подъем заболеваемости, а раз в три года возникали обширнейшие эпидемии. К счастью, вирус кори един на всем земном шаре. Это удалось подтвердить вирусологам в разных странах. Они выделяли вирусы от больных, затем пересылали их друг другу и сравнивали в своих лабораториях. Используя самые совершенные методы исследований, они установили, что и «американские», и «русские», и любые другие вирусы кори имеют совершенно одинаковые белки и нуклеиновые кислоты. «Вирусы абсолютно идентичны в антигенном отношении», — записали в конце концов ученые. Это значило, что в любой точке Земли, в любой стране Европы вирус кори вызывает те же самые заболевания, что и в Африке, Азии, Америке. Такое открытие было особенно важным для ученых, которые поставили своей задачей создать вакцину против кори. Можно было работать буквально с любым вирусом, и, если удастся сделать вакцинный препарат, его можно применять в любой стране, на любом континенте земли. Задача казалась особенно заманчивой, потому что, как установили врачи, переболев корью, люди получают прочный иммунитет на всю жизнь. Второй раз корью никто и никогда не болел. Правда, встречались отдельные сообщения, в которых описывались случаи повторной кори, однако все эти данные были весьма сомнительными. Да и при обследовании крови серологическими методами, то есть при выявлении антител, всегда удавалось установить, что такая повторная корь на самом деле не была корью. Болезнь была связана с вирусом краснухи, герпеса или вызвана какой-либо иной причиной. Получить безвредную и эффективную живую вакцину можно было, лишь ослабив выделенный от больных вирус кори до такой степени, чтобы он потерял способность вызывать у привитых детей опасные симптомы болезни. Вначале от больных детей выделили много разных штаммов вируса кори, и все они прошли длительный путь приучения к тем или иным культурам ткани. В результате получили ослабленные вирусы, которые вызывали интенсивное образование антител при введении лабораторным животным, и в частности обезьянам. Казалось бы, после апробации на животных вакцина уже готова к применению на людях. Но именно на этом этапе исследований для авторов вакцины наступала и наибольшая ответственность. Они должны были так провести опыты, чтобы надежно проверить и гарантировать безопасность вакцины для людей, вернее, для очень маленьких детей в возрасте около года, которые еще не болели корью. Именно этот возраст наиболее опасен. К концу первого года жизни у ребенка исчезают из крови материнские антитела, которые защищают его от кори в течение первых месяцев жизни. Вот тут-то при контакте с коревым больным ребенок и заражается, и поэтому в прошлые годы большая часть детей болела именно в возрасте одного — трех лет.
Признаки:
Инкубационный период продолжается 9-11 дней. Заболевание начинается с повышения температуры тела до 38-39 о С, развития насморка, грубого ("лающего") кашля, осиплости голоса, светобоязни, головной боли, общей разбитости и нарушения сна. Появляется одутловатость лица, век, яркая краснота коньюнктив и слизистой оболочки полости рта.Н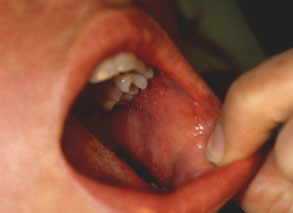 а 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского - Филатова - Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, потом исчезают. На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются. Сыпь, как правило, обильная. Вид к
а 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского - Филатова - Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, потом исчезают. На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются. Сыпь, как правило, обильная. Вид к ожи между элементами сыпи обычный.
ожи между элементами сыпи обычный.
На 5-е сутки сыпь распространяется на туловище и руки, на 6-е – на ноги. Сыпь, как правило, обильная. Особенно много ее на лице, несколько меньше на туловище, еще меньше на ногах. В результате слияния сыпи на лице, оно становится одутловатым, веки утолщаются, черты лица грубеют, и внешний вид лица резко меняется.
П ериод высыпания характеризуется повышением температуры тела до 40 о С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.
ериод высыпания характеризуется повышением температуры тела до 40 о С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.
Симптомы:
Корь начинается с появления неопределенных симптомов, похожих на простудные, которые сохраняются в течение 3-4 дней. Ребенок вял, плаксив, отказывается от еды, у него появляются боли в горле, насморк и сухой кашель, лихорадка, которая может быть очень высокой и не уменьшаться, несмотря на жаропонижающие мероприятия. Глаза краснеют, слезятся, развивается светобоязнь.
На второй или третий день на покрасневшей слизистой оболочке рта появляются серовато-белые пятнышки и температура снижается.
Новый подъем температуры до 40 градусов сопровождается появлением типичной сыпи за ушами, потом на лице и шее. Затем туловище, руки и, в последнюю очередь, ноги покрываются мелкими красными пятнышками, которые приобретают коричнево-фиолетовый цвет и сливаются в большие пятна, между которыми видна здоровая кожа.
Во время распространения сыпи температура продолжает оставаться повышенной. Кашель усиливается.
В последующие 3-5 дней симптомы болезни уменьшаются, температура снижается. Течение кори и интенсивность высыпаний изменяются от легких форм до тяжелых, угрожающих жизни.
Осложнения
В 30% случаев корь приводит к осложнениям. Наиболее часто осложнения встречаются у детей младше 5 лет и лиц старше 20 летнего возраста.
Наиболее распространенные осложнения - пневмония, отит и другие бактериальные инфекции, а также слепота, поражения слуха, умственная отсталость. Больные корью особенно восприимчивы к стрептококковой инфекции.
В одном случае на 1000-2000 заболеваний корью регистрируется энцефалит (обычно через 2-21 день после появления сыпи), часто начинаясь с подъема температуры, судорог и комы.
У одного на сотню тысяч переболевших корью развивается тяжелое хроническое заболевание - подострый склерозирующий панэнцефалит (ПСПЭ). Оно развивается через месяцы и годы после заболевания корью, вызывая интеллектуальную деградацию, судорожные припадки, двигательные нарушения; заканчивается заболевание обычно летально.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около 20%.
Вирулентное действие вируса усиливается плохими социально-экономическими условиями жизни.В мире корь занимает первое место по смертности, особенно высока смертность в развивающихся странах. Смерть от кори в индустриально развитых странах - 1-2 на 1000 случаев заболевания, а развивающихся она может достигать 10%. Всего по данным ВОЗ в 1995 году было зарегистрировано 2 млн. смертей от кори.
Диагноз кори подтверждается результатами исследования крови, которая берется из вены.
Лечение:
-
Диета
-
При неосложненных случаях - лечение симптоматическое
-
Витамин А (200 000-400 000 ед) внутрь в течение первых 2-х дней (всем детям раннего возраста, а также детям старшего возраста при тяжелых сопутствующих заболеваниях)
-
При бактериальных осложнениях и туберкулезе - антибиотики
-
При отеке головного мозга - дегидратирующие и противовоспалительные средства, препараты, улучшающие мозговое кровообращение
-
При дыхательной недостаточности - спазмолитики, оксигенотерапия, глюкокортикоиды.
Больные легкими и среднетяжелыми неосложненными формами кори лечатся дома под наблюдением участкового врача. Больные тяжелыми и осложненными формами этих заболеваний направляются в больницу.
Лечение больного корью проводится также, как больных острыми респираторными вирусными инфекциями. При выраженном воспалении коньюнктив глаз за нижние веки следует закапывать 20% раствор сульфацила натрия по 2 капли 3-4 раза в день, больному придать удобное положение в постели, чтобы в глаза не падал свет. Изоляция больного прекращается через 5 дней с момента появления сыпи.
Предупреждение болезни. Надежным методом предупреждения кори является вакцинация.
Карантин.Общавшиеся с больным непривитые и не болевшие корью дети не допускаются в детский коллектив в течение 17 дней. Им в течение 2 суток после контакта с больным проводится вакцинация для предупреждения заболевания или вводится иммуноглобулин в дозе 0,25 мл/кг в течение 5 дней после контакта для предупреждения или облегчения течения болезни.
Что делать:
вызываете врача при первом подозрении на заболевание вашего ребенка корью и строго выполняйте его рекомендации и назначения
утром и вечером (как минимум) измеряйте температуру тела ребенка
как можно больше давайте ребенку жидкости ( вода, соки, чай, лимонад)
увлажняйте воздух в помещении
ограничьте время просмотра телепередач, чтения книг и выполнения школьных заданий
Помните:
После того, как проявились признаки болезни,- противокоревой гаммаглобулин не эффективен. Антибиотики также “не работают” против вируса кори.
Дети, ослабленные корью, особенно восприимчивы к инфекционным болезням, особенно уха и легких. Если это случается, - антибиотики назначают, чтобы эффективно бороться с бактериальной инфекцией.
Источники: - Справочник-путеводитель практикующего врача. 2000 болезней от А до Я. Москва, "ГЭОТАР Медицина" 1998 - The Merck Manual. Москва "Мир" 1997
Реферат Вирусы X. Статистические данные о вирусных заболеваниях и прививках (вакцинации) по МОСШ №2 г. Валдая Сказочное понятие «царство» прижилось в науке. Есть царство растений, животных и невидимое царство вирусов. Первые два царства относительно мирно сосуществуют друг с другом, а третье невидимое агрессивное и коварное. Его представители не любят жить в мире ни друг с другом, ни с окружающими.
Реферат Болезни цивилизации Инфекционные болезни вызываются определенными живыми возбудителями, передаются от зараженного организма здоровому и способны к массовому (эпидемическому) распространению. Этими возбудителями являются микробы: бактерии, вирусы, риккетсии, спирохеты, а также грибки, простейшие черви, членистоногие. Трудно найти место на земном шаре, где не было бы мельчайших живых существ - бактерий.
Реферат Вакцины Когда ребенок появляется на свет, он обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии, кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер.
Лекции: Микробиология: медленные инфекции Хронические, медленные, латентные вирусные инфекции протекают довольно тяжело, они связаны с поражением центральной нервной системы. Вирусы эволюционируют в сторону равновесия между вирусным и человеческим геномами. Если бы все вирусы были высоковирулентны то создавался бы биологический тупик связанный с гибелью хозяев.
Реферат Вакцинопрофилактика В борьбе с инфекционными заболеваниями все большее значение приобретают методы специфической профилактики. Защита от инфекции при помощи иммунизации известна уже многие сотни лет. Так, с древних времен китайцы с этой целью втягивали в нос высушенные и измельченные корочки оспенных больных.
Реферат Корь, краснуха, скарлатина Корь - заболевание вирусной этиологии, сопровождающееся симптомами интоксикации, катаром верхних дыхательных путей и пятнисто-папулезной сыпью на коже. Исторический аспект. Заболевание встречается во всех климатических зонах и среди представителей всех рас; высокая восприимчивость к кори наблюдается повсеместно.
nreferat.ru
ПЛАН РАБОТЫ - Реферат - Корь
Реферат - Корьскачать (964 kb.)Доступные файлы (1):n1.doc
ПЛАН РАБОТЫ:Введение…………………………………………………………………….…….3
- Характеристика возбудителя………………………………………………...5
- Эпидемиологическая характеристика заболевания…………….…………..7
- Принципы микробиологической диагностики………………………….....14
- Принципы лечения и профилактики заболевания………………………...16
Заключение……………………………………………………………………...19Список использованной литературы………………………………………..…21ВВЕДЕНИЕКорь — это одно из самых распространенных в мире острых вирусных антропонозных заболеваний, сопровождающееся интоксикацией, катаральным поражением верхних дыхательных путей и пятнисто-папулёзной экзантемой. Несмотря на наличие эффективных профилактических мер, она остается проблемой здравоохранения глобального масштаба [2].
Краткие исторические сведения
Заболевание известно со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960) [2].
Возможные осложнения.
В целом, являясь доброкачественным самоограничивающимся заболеванием, корь иногда может быть причиной целого ряда осложнений.
Поражение коревым вирусом слизистой оболочки дыхательных путей может служить причиной крупа, бронхита, бронхиолита или реже интерстициальной гигантоклеточной пневмонии, развивающейся у детей, страдающих тяжелыми системными заболеваниями (лейкоз, врожденный иммунодефицит, тяжелая дистрофия) и характеризующейся выраженными респираторными симптомами, легочной инфильтрацией, а также наличием в легких многоядерных гигантских клеток. Эти симптомы не всегда сопровождаются типичными коревыми высыпаниями. Конъюнктивит, который, как правило, наблюдается при не осложненном течении кори, иногда может привести к изъязвлению роговицы, кератиту и слепоте.
Примерно у 20% больных корью отмечается миокардит, характеризующийся транзиторными изменениями на ЭКГ, однако при этом клинические признаки поражения сердца наблюдаются редко.
Острый транзиторный гломерулонефрит также отмечался в острой фазе болезни. Коревая инфекция у беременных примерно в 20% случаев приводит к гибели плода.
У детей частым осложнением при кори является бактериальный средний отит. В тропических странах течение кори может осложниться стоматитом, вероятно, бактериального генеза и последующим развитием комы.
Клинически выраженный энцефаломиелит отмечается у 1 на 1000 больных корью. Первые признаки болезни проявляются через 5—7 дней после появления высыпаний, однако они могут возникнуть за 10 дней до появления сыпи либо через 24 дня после этого. При коревом энцефаломиелите смертность достигает 10%, и наряду с этим описаны признаки стойких поражений центральной нервной системы, включая психические нарушения, эпилепсию и параличи.
Через 3—15 дней от начала кори может возникнуть тромбоцитопения, приводящая к развитию пурпуры, равно как и к кровотечениям из слизистых оболочек полости рта, кишечника и мочевых путей [1].
2. ХАРАКТЕРИСТИКА ВОЗБУДИТЕЛЯ.
Этиология. Возбудитель - РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae [2]. Вирион имеет диаметр 150-250 нм, окружен оболочкой с гликопротеиновыми шипами. Под оболочкой находится спиральный нуклеокапсид, состоящий из нефрагментированной линейной однонитевой минус РНК, связанной с белками: нуклеопротеином (NP), поддерживающим геномную структуру; полимеразой-фосфопротеином (Р), и большим (L) белком. Нуклеокапсид ассоциирован с матриксным (М) белком, расположенным под оболочкой вириона. Оболочка вириона содержит шипы – два гликопротеина: белок слияния (F – англ. fusion), который вызывает слияние мембран вируса и клетки; прикрепительный белок (гемагглютинин-нейраминидаза [HN], гемагглютинин [H], или [G] белок) [см. рис.]. F-белок активизируется протеолитическим расщеплением с образованием F1-, F2-гликопротеинов [5].
Все известные штаммы вируса принадлежат к одному серовару; антигенная структура сходна с возбудителями парагриппа и эпидемического паротита [4].
Резистентность. Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50°С, поэтому дезинфекцию при кори не проводят. При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре - в течение нескольких недель. Оптимальная температура для сохранения вируса - (-15)-(-20) °С [2].
Культивирование. При размножении вируса в клеточных культурах наблюдается характерный цитопатический эффект (образование гигантских многоядерных клеток – симпластов), появление цитоплазматических и внутриядерных включений, феномен гемадсорбции и бляшкообразование под агаровым покрытием [3].
3. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ЗАБОЛЕВАНИЯ.Эпидемиология
Резервуар и источник инфекции - больной человек, выделяющий вирус с последних 1-2 сут инкубационного периода, в течение всего продромального периода (за 3-4 дня до появления сыпи) и в первые 4 дня высыпаний. При осложнениях, иногда сопровождающих болезнь, возможно удлинение заразного периода до 10 сут с момента появления сыпи. «Здоровое» носительство невозможно. Обнаружение в сыворотке крови части людей специфических противокоревых антител, несмотря на отсутствие указания о перенесении болезни, вероятно связано с дефектами её диагностики.
Механизм передачи - аэрозольный, путь передачи - воздушно-капельный. В составе носоглоточной слизи вирус выделяется из организма при кашле, чихании, разговоре и даже при дыхании. С потоком воздуха может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Вследствие низкой устойчивости во внешней среде передача вируса контактно-бытовым путём невозможна. При заболевании беременной корью возможна реализация вертикального пути передачи инфекции.
Контагиозность людей очень высокая, постинфекционный иммунитет, как правило, пожизненный. Повторные заболевания корью крайне редки.
Основные эпидемиологические признаки. Развитие эпидемического процесса кори определяют следующие основные факторы:
- абсолютная восприимчивость людей;
- пожизненная невосприимчивость у переболевших;
- аэрозольный механизм передачи;
- слабая устойчивость вируса во внешней среде;
- интенсивность и характер общения людей.
ПатогенезВоротами инфекции служат слизистые оболочки верхних дыхательных путей и, возможно, конъюнктивы. После первичной репликации в эпителиальных клетках и регионарных лимфатических узлах возбудитель проникает в кровь, первичная вирусемия развивается уже в инкубационном периоде. В результате вирус диссеминирует, фиксируется в различных органах и вторично накапливается в клетках макрофагальной системы. В органах (лимфатических узлах, миндалинах, лёгких, кишечнике, печени и селезёнке, миелоидной ткани костного мозга) развиваются небольшие воспалительные инфильтраты с пролиферацией ретикулоэндотелия и образованием многоядерных гигантских клеток. В инкубационном периоде количество вирусов в организме ещё сравнительно невелико и может быть нейтрализовано введением противокоревого иммуноглобулина лицам, контактировавшим с больным корью, не позднее 5-го дня после контакта.
С появлением катаральных симптомов заболевания совпадает возникновение второй волны вирусемии. Максимальная концентрация вируса в крови сохраняется в течение всего катарального периода и первого дня высыпаний, затем резко падает. К 5-му дню высыпаний в крови появляются вируснейтрализующие антитела, a вирус уже не обнаруживают.
Обладая тропностью к эпителиальным клеткам слизистых оболочек и ЦНС, вирус в основном поражает верхние отделы дыхательных путей (иногда также бронхи и лёгкие), конъюнктиву, в незначительной степени ЖКТ. Развивается воспаление с появлением гигантских клеток в лимфоидных образованиях кишечника, а также в ЦНС, вследствие чего появляется возможность развития осложнений в виде менингитов и менингоэнцефалитов. Белковые компоненты вируса и биологически активные вещества, высвобождающиеся в ответ на циркуляцию вируса, придают катаральному воспалению в поражённых органах инфекционно-аллергический характер. Специфический воспалительный очаговый процесс с аллергической реакцией, дистрофией эпителия, увеличением проницаемости сосудов, периваскулярной инфильтрацией и отёком лежит в основе формирования коревой энантемы, пятен Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, а позже и экзантемы.
Системное поражение лимфоидной ткани, макрофагальных элементов, отделов ЦНС (ретикулярной формации, подбугровои области и др.) приводит к транзиторному подавлению гуморальных и клеточных иммунных реакций. Ослабление активности неспецифических и специфических факторов защиты, свойственное кори, обширные поражения слизистых оболочек респираторного тракта и ЖКТ, а также снижение витаминного обмена с дефицитом витаминов С и А составляют группу факторов, способствующих возникновению разнообразных бактериальных осложнений.
После выздоровления формируется иммунитет с пожизненным сохранением противокоревых антител в крови. Вместе с тем считают, что вирус может длительно оставаться в организме человека и быть виновником развития медленной инфекции в форме рассеянного склероза, подострого склерозирующего панэнцефалита, а также, возможно, некоторых системных заболеваний - системной красной волчанки, системной склеродермии, ревматоидного артрита [2].
Клиническая картина
Инкубационный период составляет в среднем 1-2 нед, при пассивной иммунизации иммуноглобулином он может удлиняться до 3-4 нед. Существующие клинические классификации выделяют типичную форму кори различных степеней тяжести и атипичную форму. Цикличность течения заболевания в типичной форме позволяет выделить три последовательных периода клинических проявлений кори:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Катаральный период начинается остро. Появляются общее недомогание, головная боль, снижение аппетита, нарушения сна. Повышается температура тела, при тяжёлых формах она достигает 39-40°С. Признаки интоксикации у взрослых больных выражены значительно больше, чем у детей. С первых дней болезни отмечают насморк с обильными слизистыми, иногда слизисто-гнойными выделениями. Развивается навязчивый сухой кашель, у детей он часто становится грубым, «лающим», сопровождается осиплостью голоса и (в ряде случаев) стенотическим дыханием. Одновременно развивается конъюнктивит с отёчностью век, гиперемией конъюнктив, инъекцией склер и гнойным отделяемым. Нередко по утрам веки слипаются. Больного раздражает яркий свет. При осмотре больных корью детей выявляют одутловатость лица, гиперемию слизистой оболочки ротоглотки, зернистость задней стенки глотки. У взрослых эти симптомы выражены незначительно, но наблюдают лимфаденопатию (преимущественно шейных лимфатических узлов), прослушивают жёсткое дыхание и сухие хрипы в лёгких. У части больных отмечают непродолжительный кашицеобразный стул.На 3-5-й день самочувствие больного несколько улучшается, снижается лихорадка. Однако через день вновь усиливаются проявления интоксикации и катарального синдрома, температура тела поднимается до высоких цифр. В этот момент на слизистой оболочке щёк напротив малых коренных зубов (реже на слизистой оболочке губ и дёсен) можно обнаружить кардинальный клинический диагностический признак кори - пятна Филатова-Коплика-Вельского. Они представляют собой несколько выступающие и плотно фиксированные белые пятна, окружённые тонкой каймой гиперемии (вид «манной каши»). У детей элементы обычно исчезают с появлением экзантемы, у взрослых могут сохраняться в течение первых её дней. Несколько раньше пятен Филатова-Коплика-Вельского или одновременно с ними на слизистой оболочке мягкого и частично твёрдого нёба появляется коревая энантема в виде красных пятен неправильной формы, величиной с булавочную головку. Через 1-2 сут они сливаются и теряются на общем гиперемированном фоне слизистой оболочки.
В это же время при нарастании симптомов интоксикации иногда можно наблюдать диспептические явления. В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 сут.
Период высыпания сменяет катаральный период. Характерно появление яркой пятнисто-папулёзной экзантемы, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними.
- В первый день элементы сыпи появляются за ушами, на волосистой части головы, затем в тот же день возникают на лице и шее, верхней части груди.
- На 2-й день высыпания сыпь покрывает туловище и верхнюю часть рук.
- На 3-е сутки элементы экзантемы выступают на нижних конечностях и дистальных отделах рук, а на лице бледнеют.
Нисходящая последовательность высыпаний характерна для кори и служит очень важным дифференциально-диагностическим признаком. У взрослых сыпь бывает обильнее, чем у детей, она крупнопятнисто-папулёзная, часто сливная, при более тяжёлом течении заболевания возможно появление геморрагических элементов.Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни - и максимальная выраженность лихорадки и других признаков токсикоза. При обследовании больных часто выявляют признаки трахеобронхита, умеренно выраженные тахикардию и артериальную гипотензию.
Период реконвалесценции (период пигментации) проявляется улучшением общего состояния больных: их самочувствие становится удовлетворительным, нормализуется температура тела, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и угасают в том же порядке, в каком они появлялись, постепенно превращаясь в светло-коричневые пятна. В последующем пигментация исчезает за 5-7 дней. После её исчезновения можно наблюдать отрубевидное шелушение кожи, в основном на лице. Пигментация и шелушение также служат диагностически важными, хотя и ретроспективными признаками кори.
В этот период отмечают снижение активности неспецифических и специфических факторов защиты (коревая анергия). Реактивность организма восстанавливается медленно, в течение нескольких последующих недель и даже месяцев сохраняется пониженная сопротивляемость к различным патогенным агентам.
Атипичные формы кори.
Митигированная корь, развивается у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею. Отличается более длительным инкубационным периодом, лёгким течением с мало выраженной или совсем не выраженной интоксикацией, сокращённым катаральным периодом. Пятна Филатова-Коплика-Вельского чаще всего отсутствуют. Сыпь типична, но высыпание может возникнуть одновременно по всей поверхности туловища и конечностей или иметь восходящую последовательность.
Абортивная корь также относится к атипичным формам заболевания. Начинается как типичная форма, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры тела наблюдают обычно только в первый день высыпаний.
Также встречают субклинические варианты кори, выявляемые только при серологическом исследовании парных сывороток крови [2].
4. ПРИНЦИПЫ МИКРОБИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ.Дифференциальная диагностика
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Корь отличает комплекс основных клинических проявлений в катаральном периоде: интоксикация, насморке обильными выделениями, навязчивый грубый, «лающий» кашель, осиплость голоса, выраженный конъюнктивит с отёчностью век, инъекцией сосудов склер и гнойным отделяемым, фотофобия, появление кардинального клинического диагностического признака - пятен Филатова-Коплика-Вельского на 3-5-й день болезни. Затем возникает яркая пятнисто-папулёзная экзантема, имеющая тенденцию к слиянию. Очень важным дифференциально-диагностическим признаком, характерным для кори (за исключением митигированной), является нисходящая последовательность высыпаний [2].
Лабораторная диагностика
В продромальном периоде кори часто отмечается лейкопения, а при наличии лейкоцитоза следует подумать о вторичной бактериальной инфекции или о других осложнениях. Выраженная лимфоцитопения (менее 2- Ю^/л лимфоцитов) относится к неблагоприятным прогностическим признакам. В продромальном периоде и на ранней стадии появление сыпи в окрашенных мазках мокроты, носовой слизи или мочи можно обнаружить многоядерные гигантские клетки, кроме того, вирус кори можно выделить путем инокуляции этих же материалов в соответствующие культуры клеток. Коревой антиген выявляют при окраске флюоресцирующими антителами инфицированных эпителиальных клеток дыхательных или мочевых путей. Серологически диагностика кори проводится с применением реакции связывания комплемента (РСК), иммуноферментного анализа (ИФА), реакции иммунофлюоресценции (РИФ) и реакции торможения гемагглютинации (РТГА). В спинномозговой жидкости больных с коревым энцефаломиелитом количество белка колеблется от 48 до 2400 мг/л и лимфоцитов обычно от 5•106/л до 99•106/л , хотя описаны случаи, когда оно достигало 1•109/л. Возбудители вторичных бактериальных инфекций выявляются посредством посевов на соответствующие питательные среды. [1].
5. ПРИНЦИПЫ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ЗАБОЛЕВАНИЯ.Лечение
Неосложнённые формы чаще лечат на дому. Госпитализируют больных с тяжёлыми и осложнёнными формами, а также по эпидемиологическим показаниям. Длительность постельного режима зависит от степени интоксикации и её длительности. Специальной диеты не требуется. Этиотропная терапия не разработана. С интоксикацией борются назначением большого количества жидкости. Проводят уход за полостью рта и глазами. Исключают раздражающее воздействие прямого солнечного и яркого искусственного света. Также назначают антигистаминные и симптоматические препараты. Существуют сообщения о позитивном эффекте интерферона (лейкинферона) при назначении в ранние сроки болезни взрослым больным. В некоторых случаях, при тяжёлом и осложнённом течении кори, возможно назначение антибиотиков. При коревом энцефалите необходимо применять большие дозы преднизолона под прикрытием антибактериальных препаратов [2].
Эпидемиологический надзор
В условиях спорадической заболеваемости важны активный и систематический сбор, анализ и оценка необходимой информации, постоянный обмен ею между всеми заинтересованными службами и ведомствами. Прежде всего эпидемиологический надзор включает отслеживание широты охвата прививками, иммунологический контроль привитости и защищённости детей. Ретроспективный и оперативный анализы заболеваемости направлены на выявление факторов риска заболеваемости населения. Один из принципов эпидемиологического надзора за корью - использование классификации случаев этой инфекции.
- Случай острого заболевания, при котором отмечен один или несколько типичных клинических признаков кори, классифицируют как «подозрительный».
- Случай острого заболевания, при котором выявлены клинические признаки, отвечающие «стандартному определению» случая кори, и эпидемиологическая связь с другим подозрительным или подтверждённым случаем данной болезни классифицируют как «вероятный».
- Случай кори, классифицированный как «подозрительный» или «вероятный», после лабораторного подтверждения диагноза реклассифицируют как «подтверждённый».
Выборочные серологические обследования направлены на получение сведений об иммунологической структуре различных социально-возрастных групп населения. Необходимо также анализировать сведения о биологической активности отдельных серий ЖКВ. В последние годы в связи с перспективой ликвидации кори в глобальном масштабе появилась потребность осуществления вирусологического мониторинга за «дикими» штаммами возбудителя кори [2].Профилактические мероприятия
Для активной иммунопрофилактики кори применяют живую коревую вакцину (ЖКВ). Её готовят из вакцинного штамма Л-16, выращенного в культуре клеток эмбрионов японских перепелов. В Украине разрешено применение ЖКВ «Рувакс» (Авентис-Пастер, Франция), комплексной вакцины против кори, краснухи и паротита ММР (Мерк Шарп Доум, США).
Живую коревую вакцину прививают детям, не болевшим корью, с 12-15-месячного возраста. Ревакцинацию проводят так же, как и вакцинацию, однократно в 6 лет, перед поступлением в школу. Её цель - защита детей, у которых по той или иной причине иммунитет не сформировался. Иммунизация не менее 95% детей обеспечивает хороший защитный эффект. Для контроля за состоянием иммунитета населения проводят выборочные серологические исследования. Региональный комитет ВОЗ для Европы на 48-й сессии (1998) принял в качестве целей программу «Здоровье 21», предусматривающую элиминацию кори из Региона к 2007 г. или раньше. К 2010 г. элиминация заболевания должна быть зарегистрирована и сертифицирована в каждой стране. Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина [2].
Мероприятия в эпидемическом очаге
Больного госпитализируют по клиническим и эпидемиологическим показаниям. На дому изоляцию прекращают через 4 дня после появления сыпи, а при осложнениях - через 10 дней. В организованных коллективах, где выявлены случаи заболевания корью, проводят срочную вакцинацию всем непривитым и не болевшим корью, а также лицам, у которых нет сведений о заболевании корью или вакцинации. Пассивная иммунизация (однократное введение иммуноглобулина в первые 5 дней после контакта с больным) показана детям до 3 лет, беременным, больным туберкулёзом и лицам с ослабленной иммунной системой. В очаге инфекции устанавливают медицинское наблюдение за не болевшими корью с 8-го по 17-й, а для получивших иммуноглобулин - по 21-й день. Длительность разобщения детей дошкольного возраста, не болевших корью, составляет 17 и 21 день (в случае введения иммуноглобулина). Привитые дети и переболевшие разобщению не подлежат. В детских учреждениях группы следует изолировать и разместить с учётом сроков разобщения. При появлении в группе новых случаев заболевания разобщение удлиняют на срок, исчисляемый с момента изоляции последнего заболевшего. При возможности такую группу переводят на круглосуточное пребывание [2].
ЗАКЛЮЧЕНИЕ.
Высокая и всеобщая восприимчивость к кори в сочетании с лёгкостью передачи возбудителя обусловливает её широкое распространение в первую очередь среди детей. В довакцинальный период заболевание было распространено повсеместно и было одной из основных причин смертности детей раннего возраста. В настоящее время корь относят к числу инфекций, подлежащих ликвидации в соответствии с программой ВОЗ. В некоторых странах её уже не регистрируют. В доиммунизационный период отмечали периодические подъёмы заболеваемости с интервалом 2-4 года, высокую очаговость, зимне-весеннюю сезонность и преимущественное поражение детей дошкольного возраста. Эпидемический процесс при кори зависит от уровня коллективного иммунитета, определяемого долей переболевших корью среди населения. Массовая иммунизация внесла изменения в эпидемиологические проявления инфекции: увеличила интервалы между подъёмами заболеваемости до 8-10 лет, сместила сезонность на весенне-летние месяцы, а также способствовала «повзрослению» инфекции. В настоящее время нередки случаи заболевания подростков и взрослых (студентов, военнослужащих и т.д.). Максимум заболеваемости корью приходится на декабрь-май (65% случаев), доля взрослых лиц (старше 14 лет) составляет 70-80%, наивысшие показатели очаговости характерны для вузов, ПТУ, техникумов. «Повзросление» кори привело к увеличению в структуре заболеваемости удельного веса тяжёлых и среднетяжёлых клинических форм.
Несмотря на то что вакцинопрофилактику кори у нас в стране проводят с 1967г., в последнее время на многих территориях страны отмечен рост заболеваемости. Крупные вспышки заболевания зарегистрированы в детских дошкольных учреждениях и школьных организованных коллективах. Весьма реальна возможность возникновения внутрибольничных спорадических заболеваний корью и даже вспышек этой инфекции. Нестабильность эпидемиологической ситуации в значительной мере связана с упущениями в стратегии вакцинопрофилактики [2].ЛИТЕРАТУРА
- Э.Н. Симованьян. Инфекционные болезни у детей. – Ростов н/Дону: Феникс, 2007.
- В.И. Покровский «Инфекционные болезни и эпидемиология», 2007.
- Воробьев А.А., Быков А.С., Пашков Е.П., Рыбакова А.М. Микробиология. – М.: Медицина, 2003.
- Медуницын Н.В. Вакцинология. – М.: Триада-Х, 2004.
- Воробьев А.А., Быков А.С. Атлас по медицинской микробиологии, вирусологии и иммунологии. – М.: Медицинское информационное агенство, 2003.
ПЛАН РАБОТЫnashaucheba.ru
Реферат - Корь - Медицина
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
<span Arial",«sans-serif»">
Реферат
По
Педиатрии:
«Корь»
Выполнил:
Студент IIIкурса,
ММУ№ 17, группы 32 М-9,
2 бригады, СтепаненкоМирослав Юрьевич.
2006г.
Еще совсем недавно, передВторой Мировой войной, в нашей стране, так же как и во всех европейских странахи в США, корью обязательно заболевал каждый. Одни раньше, другие позже, но корьпоражала всех. Так продолжалось, собственно, до середины 60-х годов, когдапосле создания вакцин против кори ситуация начала быстро меняться. А до введенияпрививок корью ежегодно болело 1,5— 2 миллиона детей.Всего 15 лет назад корь ежегодно давала от 20 до 30 процентов всехинфекционных заболеваний, уступая только гриппу и острым респираторнымзаболеваниям… Болезнь часто сопровождалась разнообразными осложнениями,которые так типичны для кори. Корь была очень опасной болезнью: от нее умиралкаждый третий, каждый пятый заболевший ребенок.
Вирус корипопадает в организм через дыхательные пути и слизистую оболочку глаз. Проникаетв местные лимфатические узлы и начинает в них размножаться. Уже на третий деньпосле заражения большие количества вируса начинают непрерывно поступать вкровь. Человек еще здоров, а в крови у него миллионы вирусов.
Изучая эту фазу болезни, вирусологи установили очень интересный факт: вирусыкори находятся не в сыворотке крови, а прочно связаны с лейкоцитами. Если такиелейкоциты извлечь из крови, хорошенько отмыть и в виде взвеси ввестивосприимчивому человеку, он обязательно заболеет.
Получается парадоксальная ситуация: лейкоцит, призванный защищать организм отмикробов, клетка, вырабатывающая интерферон для борьбы с вирусами, стала чем-товроде лошади для наездника — вируса кори, который, «оседлав» лейкоциты,распространяется теперь по всему организму. Более того, вирус даже размножаетсявнутри лейкоцитов.
Кровь разносит вирус кори буквально во все органы. Он сразу же внедряется вклетки лимфатических узлов, лимфатических и кровеносных сосудов и начинает вних размножаться. Защитные силы организма не могут воспрепятствоватьраспространению вирусов кори, как они делают это в отношении большинства другихвирусов. Вирус кори внутри лейкоцита, как внутри танка, преодолевает всепреграды. Особенно поражаются легкие, пищеварительный тракт и мозг. Поражениелегких вызывало обширные воспалительные изменения, развивались тяжелыепневмонии. Раньше они были основной причиной смертности от кори .
Попадание вируса в мозг приводит к воспалению мозговой ткани: развиваетсяэнцефалит. В прошлом он возникал у многих больных, и это сопровождалосьразвитием самого неприятного осложнения кори —'умственной отсталости.Обследование больных корью детей уже в наше время с помощью специальныхприборов — электроэнцефалографов, которые позволяютсудить о функциональной активности головного мозга, показывает, что почти уполовины заболевших наступает выраженное изменение функций мозга.
Иногда вирус кори надолго задерживается в центральной нервной системепереболевших детей. Он как бы исчезает, маскируется там на долгие годы. Итолько через 3—7 лет снова активируется и неожиданно вызывает смертельноеобострение — панэнцефалит. У ребенка, а чаще уже у подростка, вдруг нарушаетсякоординация движений, потом становится трудно читать, он постепенно глупеет,впадает в детство и через несколько месяцев погибает. К счастью, это случаетсякрайне редко.
Одним из очень опасных осложнений при кори было и воспаление среднего уха,после которого ребенок оставался частично или полностью глухим. Иногданачиналось воспаление мышцы сердца — миокардит. Корь вызывала изъязвлениероговой оболочки глаз, в результате чего ребенок терял зрение, становилсяслепым. Все это происходило в нашей стране относительно недавно, каких-нибудь50 лет назад.
Вирус кори — самыйлетучий и самый заразительный.из всех известных на земле. Достаточноеще не болевшему ребенку или взрослому попасть в одно помещение с зараженным,как он обязательно заболеет. Корь моментально распространялась по всемпомещениям, где находился заразный больной. Она настолько легко вырывалась изокон и дверей, что неоднократно описывались случаи заражения детей,находившихся на другом этаже здания. Вирус кори буквально вылетал черезфорточку комнаты, где играл или жил зараженный ребенок, и током воздухавовлекался в другие помещения, заражая там всех еще не болевших, восприимчивыхк кори детей и взрослых.
Почти до середины нашего века длялечения кори не было никаких медицинских средств или специфических лекарств.Только после изобретения пенициллина и других антибиотиков врачи получилисредства борьбы со многими осложнениями кори. Наконец-то врач перестал бытьсозерцателем болезни, бессильным хотя бы как-то на нее воздействовать.
Уже после войны был получен лечебный гамма-глобулин, который врачи сталиприменять и для предупреждения и для лечения кори. Теперь уже врач мог смягчитьтяжесть заболевания и в некоторой степени уменьшить распространение инфекции уребенка с начавшимся заболеванием, после появления сыпи.
Гамма-глобулин готовят из крови донора путем специальной очистки иконцентрации. В результате получают жидкость с высоким содержанием различныхантител, в том числе и антител против кори.
Если здоровым детям гамма-глобулин вводят в первые дни после их контакта скоревым больным, он предупреждает развитие заболевания или в значительной мереослабляет его. Однако срок профилактического действия гамма-глобулинаневелик: всего лишь три-пять недель. Поэтому если его использовать для защитыот возможного заражения, то при каждой новой угрозе заболевания потребуетсяповторное введение гамма-глобулина, что практическиневозможно, ведь производство препарата зависит от количества крови доноров.
После изобретения антибиотиков и лечебного гамма-глобулинасмертность от кори удалось резко снизить, однако число ежегодно болевших детейоставалось по-прежнему огромным. Осенью во всех странах начинался подъемзаболеваемости, а раз в три года возникали обширнейшие эпидемии. К счастью,вирус кори един на всем земном шаре. Это удалось подтвердить вирусологам вразных странах. Они выделяли вирусы от больных, затем пересылали их друг другуи сравнивали в своих лабораториях. Используя самые совершенные методыисследований, они установили, что и «американские», и «русские», и любые другиевирусы кори имеют совершенно одинаковые белки и нуклеиновые кислоты. «Вирусыабсолютно идентичны в антигенном отношении», —записали в конце концов ученые. Это значило, что в любой точке Земли, в любойстране Европы вирус кори вызывает те же самые заболевания, что и в Африке,Азии, Америке. Такое открытие было особенно важным для ученых, которыепоставили своей задачей создать вакцину против кори. Можно было работатьбуквально с любым вирусом, и, если удастся сделать вакцинный препарат, егоможно применять в любой стране, на любом континенте земли.
Задача казалась особенно заманчивой, потому что, как установили врачи, переболевкорью, люди получают прочный иммунитет на всю жизнь. Второй раз корью никто иникогда не болел. Правда, встречались отдельные сообщения, в которыхописывались случаи повторной кори, однако все эти данные были весьмасомнительными. Да и при обследовании крови серологическими методами, то естьпри выявлении антител, всегда удавалось установить, что такая повторная корь насамом деле не была корью. Болезнь была связана с вирусом краснухи, герпеса иливызвана какой-либо иной причиной.
Получить безвредную и эффективную живую вакцину можно было, лишь ослабиввыделенный от больных вирус кори до такой степени, чтобы он потерял способностьвызывать у привитых детей опасные симптомы болезни.
Вначале от больных детей выделили много разных штаммов вируса кори, и все онипрошли длительный путь приучения к тем или иным культурам ткани. В результате получилиослабленные вирусы, которые вызывали интенсивное образование антител привведении лабораторным животным, и в частности обезьянам.
Казалось бы, после апробации на животных вакцина уже готова к применению налюдях. Но именно на этом этапе исследований для авторов вакцины наступала инаибольшая ответственность. Они должны были так провести опыты, чтобы надежнопроверить и гарантировать безопасность вакцины для людей, вернее, для оченьмаленьких детей в возрасте около года, которые еще не болели корью.
Именно этот возраст наиболее опасен. К концу первого года жизни у ребенкаисчезают из крови материнские антитела, которые защищают его от кори в течениепервых месяцев жизни. Вот тут-то при контакте с коревым больным ребенок изаражается, и поэтому в прошлые годы большая часть детей болела именно ввозрасте одного — трех лет.
Признаки:
Инкубационный период продолжается9-11 дней. Заболевание начинается с повышения температуры тела до 38-39 о С,развития насморка, грубого («лающего») кашля, осиплости голоса,светобоязни, головной боли, общей разбитости и нарушения сна. Появляетсяодутловатость лица, век, яркая краснота коньюнктив ислизистой оболочки полости рта.На 2-3-йдень болезни на слизистой оболочке щек появляются высыпания в виде мелких,размером около 1 мм, белого цвета пятнышек, слегка выстоящихнад красной слизистой оболочкой (пятна Бельского — Филатова — Коплика). Обычно они располагаются группами, никогда несливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются втечение 1-3 дней, потом исчезают. На 4-е сутки болезни за ушами и напереносице, затем в течение суток на коже всего лица, шеи и верхней части грудипоявляются пятнышки розового или красного цвета, которые через несколько часовувеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеютнеровные края, сливаются. Сыпь, как правило, обильная. Вид <img src="/cache/referats/21695/image002.jpg" align=«left» hspace=«5» vspace=«5» v:shapes="_x0000_s1027">
На 5-е сутки сыпьраспространяется на туловище и руки, на 6-е – на ноги. Сыпь, как правило,обильная. Особенно много ее на лице, несколько меньше на туловище, еще меньшена ногах. В результате слияния сыпи на лице, оно становится одутловатым, векиутолщаются, черты лица грубеют, и внешний вид лица резко меняется.
<img src="/cache/referats/21695/image004.jpg" align=«left» hspace=«5» vspace=«5» v:shapes="_x0000_s1028"><span Times New Roman",«serif»">Период высыпанияхарактеризуется повышением температуры тела до 40 о С, усилением воспалениядыхательных путей и ухудшением общего состояния больного. Температура теладостигает максимума на 2-3-й день высыпания, а затембыстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется втечение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватыйоттенок в таком же порядке, в каком она появилась. Отцветаниесыпи может сопровождаться шелушением кожи.
<span Times New Roman",«serif»">Симптомы:
<span Times New Roman",«serif»">
Корь начинается с появлениянеопределенных симптомов, похожих на простудные, которые сохраняются в течение3-4 дней. Ребенок вял, плаксив, отказывается от еды, у него появляются боли вгорле, насморк и сухой кашель, лихорадка, которая может быть очень высокой и неуменьшаться, несмотря на жаропонижающие мероприятия. Глаза краснеют, слезятся,развивается светобоязнь.Навторой или третий день на покрасневшей слизистой оболочке рта появляютсясеровато-белые пятнышки и температура снижается.
Новыйподъем температуры до 40 градусов сопровождается появлением типичной сыпи заушами, потом на лице и шее. Затем туловище, руки и, в последнюю очередь, ногипокрываются мелкими красными пятнышками, которые приобретаюткоричнево-фиолетовый цвет и сливаются в большие пятна, между которыми видназдоровая кожа.
Вовремя распространения сыпи температура продолжает оставаться повышенной. Кашельусиливается.
Впоследующие 3-5 дней симптомы болезни уменьшаются, температура снижается.Течение кори и интенсивность высыпаний изменяются от легких форм до тяжелых,угрожающих жизни.
Осложнения
В 30%случаев корь приводит к осложнениям. Наиболее часто осложнения встречаются удетей младше 5 лет и лиц старше 20 летнего возраста.
Наиболеераспространенные осложнения — пневмония, отит и другие бактериальные инфекции,а также слепота, поражения слуха, умственная отсталость. Больные корью особенновосприимчивы к стрептококковой инфекции.
В одномслучае на 1000-2000 заболеваний корью регистрируется энцефалит (обычно через2-21 день после появления сыпи), часто начинаясь с подъема температуры, судороги комы.
Уодного на сотню тысяч переболевших корью развивается тяжелое хроническоезаболевание — подострый склерозирующийпанэнцефалит (ПСПЭ). Оно развивается черезмесяцы и годы после заболевания корью, вызывая интеллектуальную деградацию,судорожные припадки, двигательные нарушения; заканчивается заболевание обычнолетально.
Заболеваниеопасно для беременных. Если беременная женщина заболела корью, то вероятностьвыкидыша и патологий плода составляет около 20%.
Вирулентноедействие вируса усиливается плохими социально-экономическими условиями жизни.В мире корь занимает первое место по смертности,особенно высока смертность в развивающихся странах. Смерть от кори виндустриально развитых странах — 1-2 на 1000 случаев заболевания, аразвивающихся она может достигать 10%. Всего по данным ВОЗ в 1995 году былозарегистрировано 2 млн. смертей от кори.
Диагноз кори подтверждается результатамиисследования крови, которая берется из вены.
Лечение:
·<span Times New Roman"">
Диета ·<span Times New Roman"">
При неосложненных случаях — лечение симптоматическое ·<span Times New Roman"">
Витамин А (200 000-400 000 ед)внутрь в течение первых 2-х дней (всем детям раннего возраста, а также детямстаршего возраста при тяжелых сопутствующих заболеваниях) ·<span Times New Roman"">
При бактериальных осложнениях и туберкулезе — антибиотики ·<span Times New Roman"">
При отеке головного мозга — дегидратирующиеи противовоспалительные средства, препараты, улучшающие мозговое кровообращение·<span Times New Roman"">
При дыхательной недостаточности — спазмолитики,оксигенотерапия, глюкокортикоиды. Больные легкими и среднетяжелыми неосложненными формами кори лечатся дома под наблюдениемучасткового врача. Больные тяжелыми и осложненными формами этих заболеванийнаправляются в больницу.
Лечение больного корью проводитсятакже, как больных острыми респираторными вирусными инфекциями. При выраженномвоспалении коньюнктив глаз за нижние веки следует закапывать20% раствор сульфацила натрия по 2 капли 3-4 раза вдень, больному придать удобное положение в постели, чтобы в глаза не падалсвет.
Изоляция больного прекращается через 5 дней с момента появления сыпи.
Предупреждение болезни.Надежным методом предупреждения кори является вакцинация.
Карантин.Общавшиесяс больным непривитые и не болевшие корью дети недопускаются в детский коллектив в течение 17 дней. Им в течение 2 суток послеконтакта с больным проводится вакцинация для предупреждения заболевания иливводится иммуноглобулин в дозе 0,25 мл/кг в течение 5 дней после контакта дляпредупреждения или облегчения течения болезни.
Что делать:
вызываете врача при первомподозрении на заболевание вашего ребенка корью и строго выполняйте егорекомендации и назначения
утром и вечером (как минимум)измеряйте температуру тела ребенка
как можно больше давайте ребенкужидкости ( вода, соки, чай, лимонад)
увлажняйте воздух в помещении
ограничьте время просмотрателепередач, чтения книг и выполнения школьных заданий
Помните:
После того, как проявилисьпризнаки болезни,- противокоревой гаммаглобулин неэффективен. Антибиотики также “не работают” против вируса кори.
Дети, ослабленные корью, особенновосприимчивы к инфекционным болезням, особенно уха и легких. Если этослучается, — антибиотики назначают, чтобы эффективно бороться с бактериальнойинфекцией.
Источники:
— Справочник-путеводитель практикующего врача. 2000 болезней от А до Я. Москва,"ГЭОТАР Медицина" 1998
— TheMerck Manual. Москва«Мир» 1997
www.ronl.ru
 а 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского - Филатова - Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, потом исчезают. На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются. Сыпь, как правило, обильная. Вид к
а 2-3-й день болезни на слизистой оболочке щек появляются высыпания в виде мелких, размером около 1 мм, белого цвета пятнышек, слегка выстоящих над красной слизистой оболочкой (пятна Бельского - Филатова - Коплика). Обычно они располагаются группами, никогда не сливаются между собой и по внешнему виду напоминают манную крупу. Сохраняются в течение 1-3 дней, потом исчезают. На 4-е сутки болезни за ушами и на переносице, затем в течение суток на коже всего лица, шеи и верхней части груди появляются пятнышки розового или красного цвета, которые через несколько часов увеличиваются в размерах, превращаются в крупные пятна пурпурного цвета, имеют неровные края, сливаются. Сыпь, как правило, обильная. Вид к ожи между элементами сыпи обычный.
ожи между элементами сыпи обычный.  ериод высыпания характеризуется повышением температуры тела до 40 о С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.
ериод высыпания характеризуется повышением температуры тела до 40 о С, усилением воспаления дыхательных путей и ухудшением общего состояния больного. Температура тела достигает максимума на 2-3-й день высыпания, а затем быстро снижается до нормы, и наступает выздоровление. Сыпь сохраняется в течение 3-4 дней, затем начинает бледнеть и приобретать бурый или желтоватый оттенок в таком же порядке, в каком она появилась. Отцветание сыпи может сопровождаться шелушением кожи.