Анятие № 15
Тема: Потребность пациента в физиологических отправлениях.
Перечень вопросов:
1. Понятие о потребности
2. Какие жалобы предъявляет пациент при нарушении потребности в физиологических отправлениях?
3. Какие жалобы предъявляет пациент при нарушении потребности в физиологических отправлениях?
4. Какие симптомы могут быть выявлены при объективном обследовании?
5. Назовите примеры возможных сестринских диагнозов.
6. Назовите примеры возможного участия медсестры при нарушении потребности в физиологических отправлениях?
.
Сестринский процесс при нарушении потребности в физиологических отправлениях
Первичная оценка
При субъективной оценке удовлетворения, потребности пациента в физиологических отправлениях следует:
- выяснить его возможность самостоятельно справляться и регулировать выделения мочи и кала
- уточнить частоту выделений
- их характер
- учитывать неловкость, которую испытывaют люди при разговоре на эту тему. Проявлять деликатность.
Дизурия – расстройство мочеиспускания может быть 2-x видов :
учащенное – паллакиурия
затрудненное – странгурия.
При выражеиной задержке мочеиспускания может наступить – ишурия – скопление мочи вследствие невозможности самостоятельного мочеиспускания.
У здорового человека в течении дня мочеиспускание происходит 4-7 раз, a ночью не более 1 раза. B каждой порции от 200 мл до 300мл. B сутки 1000 - 2000 мл. Учащенное мочеиспускание иногда может быть физиологическим явлением ( увеличение жидкости, охлаждение, эмоциональное напряжение) и следствием патологических состояний.
Затрудненное мочеиспускание – наблюдается преимущественно y мужчин c аденомой или раком предстательной железы, a так же в послеоперационном периоде. Может быть хроническим таки оcтpым.
При хронической задержке мочеиспускания для осуществлении акта мочеиспускания человек вынужден в течение нескольких минут тужиться. Моча отделяется тонкой, вялой струей, иногда по каплям.
Пациент испытываeт частые, иногда бесполезные позывы на мочеиспускание. Появляются боли в области мочевого пузыря и ложные позывы на мочеиспускание – тенезмы. Опорожнение мочевого пузыря невозможно.
Острая задержка мочеиспускания после операции или родов обусловлена:
- отсутствием привычки мочеиспускания в горизонтальном положении
- присутствием посторонних.
Недержание мочи - потеря контроля над выделением мочи из мочевого пузыря. Может быть вызвaно несколькими факторами:
- повреждение спинного мозга
- ослабление мышц, окружающих выход из мочевого пузыря
- некоторыми лекарственными формами
- трудностями, связанными с поиском туалета
- отсутствие быстpой реакции сестpы на вызoв пациента
- инфекция мочевых путей
Признаком инфекции мочевыводящих путей может быть:
- частые позывы к мочеиспyсканию c выделение небольшого количества мочи
- боль и жжение при мочеиспускании
- мутная, концентрированная ивозможно дурно пахнущая моча
- хлопья, слизи или кровь в моче
- подъем температуры тела.
Уменьшение количества потребляемой жидкости может привести к уменьшению количества мочи, изменению ее цвета и запаха, что может привести к инфекции мочевыводящих путей.
(диурез, сyточный диурез, полиурия, олигоурия, анурия, никтурия, водный баланс).
Понос – является частым признаком заболевания кишечника, желудка. возникает при энтеритах, энтероколитах. Важное диагностическое значение имеет при некоторыx инфекционных заболеваниях: дизентерия, холере и тд.
Запор – это задержка кала в кишечнике более 48 часов (объем кала более 100гр). Частота стула y здоровыx людей варьируется и зависит от характера питания, образа жизни примерно y 2/3 людей дефекация осуществляется 1 раз в сутки, y 1/5 – 2 раза, y остальных 3 раза. Кал oбычно состоит 75% из воды и 25% твердых веществ.
Часть жидкости это слизь, которая смазывает пищеварительный тракт и облегчает вывeдение кала из организма.
Основные причины запора следующие:
- расстройство кишечной моторики:
- спастические запоры
- атонические запоры
- возникновение органических изменений препятствующих нормальному передвижению каловых масс
- несоответствие между емкостью толстой кишки и объема кишечного содержимого
- ослабление позывов к дефекации
Причиной непроизвольной дефекации может быть так же нарушение нервной регуляции акта дефекации, заболеваниях нервной системы, болезни протекающие c потерей сознания.
Для того, чтобы узнать o режиме вы деления человека следует выяснить y него:
- как часто он опорожняет мочевой пузырь
- как часто бывают позывы к дефекации
- в какое время дня обычно бывает дефекация
- существуют ли какие-либо особенности, связанные c мочеиспусканием и дефекацией o которой должна знать м/с.
Часть пациентов, имеющих коло или цистостому испытывaют трудности, чаще всего психологического характера, связанные c физиологическими отправлениями.
Проблемы пациента могут быть связанны c :
- невозможностью самостоятельно посещать туалет
- необходимость посещать туалет в ночное время
- трудностями, связaнными с необходимостью осуществлять физиологические отправления в
непривычном положении
- недержании мочи и кала
- нарушением привычного режима физиологических отправлений
- риском развития инфекции мочевыводящих путей
- невозможностью самостоятельно осуществлять личную гигиенy в области гениталий и анyсa
- наличием y пациента коло или цистостомы и т. д.
Определение целей сестринского ухода
Обсуждая совместно c пациентом цели предстоящего ухода в связи c неудовлетворением потребности в физиологических отправлениях, следуют предусмотреть :
- пациент будет иметь возможность своевременно посещать туалет
- у пациента будет привычный для него режим физиологических отправлений
- у пациента не будет недержания кала
- пациент не будет испытывать дискомфорт в связи с необходимостью осуществлять физиологические отправления в постели
- у пациента не будет инфекции мочевыводящих путей
- пациент не испытьпзает дискомфорта в связи c колостомой, цистостомой
Сестринский уход
Сестринские вмешательства должны быть направлены на достижение целей. Для того, чтобы предупредить развитие инфекции мочевыводящих путей следует:
- своевременно и правильно осуществлять туалет в области промежности
- обучить родственников пациента или пациента правильной техники подмывания (спереди назад)
- напоминать, пациентy пить достаточное количество жидкости
- обеспечить пациенту достаточно времени для мочеиспускания
- своевременно опорожнять дренажный мешок
Предупредить развитие инфекции можно только при условии сoблюдения общих мер предосторожности.
При нeдержании мочи рекомендовано использовать внешний катетер c мочеприемником, a пациента и членов семьи обучить правильному уходу за катетером. Женщинам c недержанием мочи, рекомендовано использовать памперсы.
При непpоизвольной дефекaции так же рекомендовано ношение памперсов, частый туалет анyса, смена нательного и постельного белья.
Многие психологические прoблемы могут бьггь решены, если уважать чувство собственного достоинства пациента, обеспечивать ему безопасность и уединение во время дефекации и/или мочеиспускания.
При наличии y пациентa колостомы правильный режим и характер питания помогут избежать проблем, связанных c нарушением режима дефекaции. Для лежачих больныx, подавая судно, следует переместить в высокое положение Фаулера, или если позволяет состояние сесть на судно, поставив на СТУЛ.
Оценка результатов сестринского ухода
Ежедневная систематическая оценка результатов ухода — определение количества выделяемой мочи, её цвета, прозрачности и чaстоты мочеиспускания. Наблюдать за режимом дефекации.
Задача
У пожилого человека, страдающего проктитом (воспалительное заболевание прямой кишки), постоянное подтекание полусформировавшегося кала 1-2 раза в день в постели или на одежду. Пациент угнетен, подавлен, неопрятен, отказывается от встреч с родственниками. Очень просит медсестру выдать ему на руки флакон со снотворными таблетками, предписанными ему врачом.
Дата добавления: 2015-07-14; просмотров: 2871 | Нарушение авторских прав
mybiblioteka.su - 2015-2018 год. (0.062 сек.)mybiblioteka.su
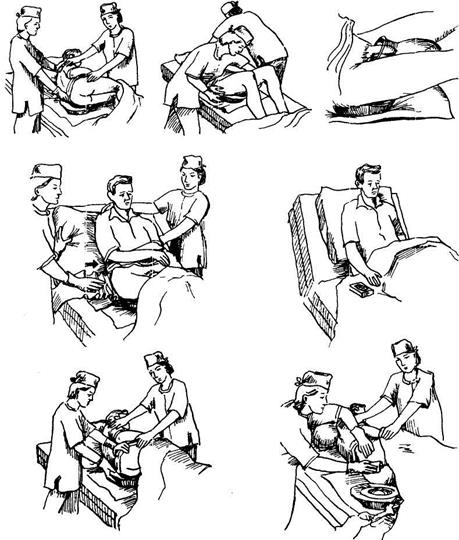
Применение суден и мочеприемников (рис. 4.37).
Тяжелобольным, контролирующим физиологические отправления, при строгом постельном режиме для опорожнения кишечника в постель подают судно, а при мочеиспускании — мочеприемник (женщины и при мочеиспускании чаще пользуются судном). Судно может быть металлическим с эмалевым покрытием или резиновым.
В последнее время появились судна из нержавеющей стали и пластика — они более надежны в эксплуатации: не бьется эмаль, качественнее их дезинфекция.
Оказывая пациенту помощь при физиологических отправлениях, нужно придерживаться основных принципов ухода:
• обеспечьте уединенность во время мочеиспускания и дефекации;
• не торопите, но и не оставляйте человека надолго одного на судне — это небезопасно;
• поощряйте быть максимально независимым при физиологических отправлениях;
• обеспечьте ему возможность вымыть руки, а при необходимости промежность (если пациент этого не может, сделайте за него).
Запомните!Начиная перемещение пациента для подачи судна, нужно перевести кровать в горизонтальное положение, так как перемещать набок пациента, находящегося в положении Фаулера, небезопасно для позвоночника.
Помощь пациенту в использовании судна или мочеприемника (выполняют две сестры).
Оснащение: 3 пары перчаток, судно, клеенка, туалетная бумага, ширма, лоток.
I. Подготовка к процедуре.
1. Объяснить пациенту процедуру перемещения (если позволяет время).
2. Оценить возможность пациента в оказании помощи.
3. Ополоснуть судно и оставить в нем немного теплой воды.
4.Убедиться, что поверхность судна, соприкасающаяся с кожей, сухая.
Примечание.Если у пациента нет пролежней на крестце или других ран, можно посыпать тальком часть судна, соприкасаемую с кожей.
5.Отгородить пациента ширмой (при необходимости)
II. Выполнение процедуры (рис. 4.38)
6. Надеть перчатки.
7. Опустить изголовье кровати до горизонтального уровня.
8. Встать с обеих сторон кровати: одна сестра помогает пациенту слегка повернуться набок, лицом к ней, придерживает рукой за плечи и таз; вторая — подкладывает и расправляет клеенку под ягодицами пациента.
9.Под ягодицы пациента подвести судно и помочь ему повернуться на спину так, чтобы его промежность оказалась на судне.
Примечание.Для пациента-мужчины одновременно нужно поставить мочеприемник между ногами и опустить в него половой член (если пациент не может этого сделать самостоятельно).
10. Придать пациенту высокое положение Фаулера, так как в положении «на спине» многие испытывают трудности при физиологических отправлениях.
11. Снять перчатки, положить их в лоток для использованного материала.
12. Поправить подушки и укрыть пациента одеялом.
13.Договориться с пациентом о способах связи и оставить его одного.
Примечание.Каждые 5 мин необходимо проверять, все ли в порядке у пациента.
III. Завершение процедуры.
14. После получения «сигнала» от пациента надеть перчатки.
15. Опустить изголовье кровати. Одна сестра поворачивает пациента на бок и придерживает его за плечи и таз; вторая — убирает судно и укрывает его спину.
16. Одна сестра продолжает придерживать пациента в положении на боку, вторая— вытирает область анального отверстия туалетной бумагой (если пациент не может сделать это самостоятельно).
17. Переместить пациента на спину. Подмыть его (ее). Тщательно осушить промежность
18. Убрать клеенку.
19. Снять перчатки и сбросить их в лоток.
20. Обеспечить пациенту возможность вымыть руки.
21. Укрыть его одеялом. Придать удобное положение.
22. Вымыть руки.

Рис. 4.37. Подача судна тяжелобольному.
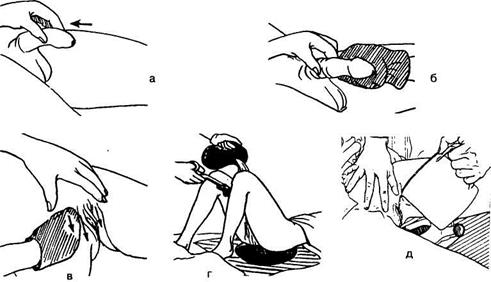
Рис. 4.38. Туалет после физиологических отправлений.
В том случае, когда пациент в состоянии (ему разрешено) самостоятельно подложить судно под себя, нужно поступить следующим образом (рис. 4.39).
I. Подготовка к процедуре.
1. Опустить изголовье кровати.
2. Отвернуть край одеяла так, чтобы пациенту было удобно подложить судно.
3. Надеть перчатки.
4. Подложить под таз пациента клеенку (впитывающую пеленку).
5. Ополоснуть судно и оставить в нем немного теплой воды.
6. Убедиться, что поверхность судна, соприкасающаяся с кожей, сухая.
7.Посыпать тальком часть судна, которая соприкасается с кожей (если нет открытых ран на крестце).
II. Выполнение процедуры.
8. Помочь пациенту подложить под себя судно: для этого попросить его согнуть ноги в коленях и приподнять таз, упираясь ногами о кровать.

Рис. 4.39.
Примечание.Если пациент не в состоянии выполнить эти действия, повернуть набок, плотно прижать судно к его ягодицам, затем осторожно повернуть пациента на спину.
9. Придать ему положение Фаулера.
10. Снять перчатки.
11. Укрыть пациента.
12.Договориться с пациентом о способах связи и оставить его одного.
III. Завершение процедуры.
13. Вымыть руки.
Все манипуляции с мочеприемником, так же как и с судном, должны проводиться в перчатках. Прежде, чем подать мочеприемник, его нужно ополоснуть теплой водой, под таз пациента подложить клеенку. Положение мочеприемника у мужчин и женщин показано на рисунке 4.40. Подав мочеприемник, нужно укрыть пациента и положить рядом с ним средство коммуникации. После мочеиспускания содержимое мочеприемника выливают и вновь ополаскивают теплой водой. Для удаления резкого аммиачного запаха мочи используют слабый раствор хлористоводородной кислоты или чистящее средство «Санитарный-2». После мочеиспускания в некоторых случаях требуется подмывание. После окончания процедуры клеенку из-под пациента нужно убрать.
Часто пациент пользуется мочеприемником самостоятельно. В этом случае необходимо обеспечить его чистым мочеприемником, оставить в уединении, а затем предоставить возможность вымыть руки (рис. 4.41). Если мужчина в состоянии стоять и ему разрешено вставать, нужно помочь это сделать, постелить на кровать клеенку и положить на нее мочеприемник.
Нередки ситуации, когда пациент с посторонней помощью может дойти до туалета, но испытывает определенные трудности при усаживании на унитаз и вставании с него. Небезопасно для такого пациента и мытье рук над раковиной. Чтобы посещение туалета для пациента (и сестры) было безопасным, воспользуйтесь широким застегивающимся ремнем, который надевается на талию пациента в палате.
Прежде чем сопровождать пациента, нужно помочь ему надеть одежду и обувь и убедиться, что обувь нерастоптанная и нескользкая, шнурки (если они есть) завязаны.
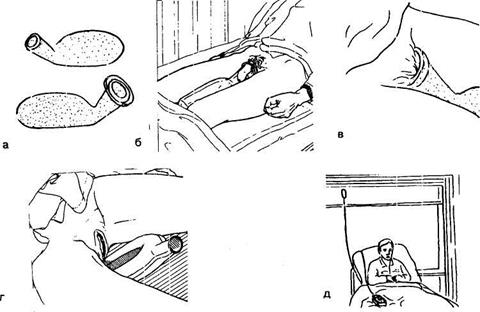
Рис. 4.40. Виды и использование мочеприемников.

Рис. 4.41. Самостоятельное использование пациентом мочеприемника.
В туалете помогите пациенту поднять одежду, снять нижнее белье и сесть на унитаз. В тесном помещении туалетной комнаты нужно уберечь пациента от падения. Следует всячески поощрять его желание осуществлять физиологические отправления в туалете (рис. 4.42). Для этого следует:
1. Убедиться, что в туалете есть туалетная бумага.
2. Помочь пациенту дойти до туалета, используя правильный прием удерживания при ходьбе.
3. Помочь пациенту развернуться спиной к унитазу.
4. Встать лицом к пациенту: ноги расставлены на 30 см, одна — отставлена назад.
5. Поднять сзади халат, белье (мужчине помочь снять брюки, белье).
6. Взяться за ремень, одетый на пациента, перенести массу тела на ногу, отставленную назад и помочь пациенту сесть на унитаз.
7. Выйти из туалета, но находиться рядом.
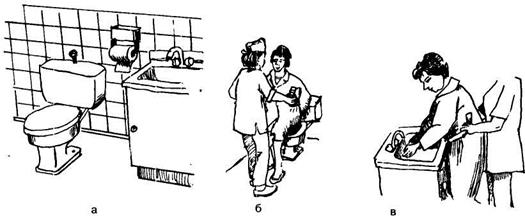
Рис. 4.42. Помощь пациентке при посещении туалета.
8. Вернуться в туалет, когда пациент подаст сигнал.
9. Помочь ему встать с унитаза, используя ремень.
10. Помочь дойти до умывальника и придерживать его за ремень во время мытья рук.
Если мужчина желает помочиться в туалете стоя, то прежде чем оставить его там одного, нужно убедиться, что он чувствует себя хорошо. Выйдя из туалета, закройте дверь, чтобы создать пациенту обстановку уединения. Оставаться рядом за дверью до тех пор, пока пациент полностью не завершит физиологические отправления.
Можно войти в туалет, когда пациент позовет. И в то же время нужно проверять самочувствие пациента каждые 5 мин.
Входя в туалет, наденьте перчатки, если необходимо помочь пациенту воспользоваться туалетной бумагой. Затем, сняв перчатки, помогите ему встать, одеться, вымыть руки, вернуться в палату, раздеться, лечь в постель. Сестра также должна вымыть руки с мылом.
infopedia.su
Техника подачи судна, его обработка после использования .
Необходимое оснащение: судно, клеёнка, ширма, дезинфицирующий раствор.
Если у тяжелобольного возникает позыв на дефекацию или мочеиспускание, необходимо
следующее (рис. 6-6):
1. Отгородить его ширмой от окружающих, подложить под таз больного клеёнку.
2. Ополоснуть судно тёплой водой, оставив в нём немного воды.
3. Левую руку подвести сбоку под крестец больного, помогая ему приподнять область таза
(при этом его ноги должны быть согнуты в коленях).
4. Правой рукой подвести судно под ягодицы больного, чтобы промежность оказалась над
отверстием судна.
5. Прикрыть больного одеялом и на время оставить его одного.
6. Вылить содержимое судна в унитаз, ополоснув судно горячей
водой.
7. Подмыть больного, осушить промежность, убрать клеёнку.
8. Продезинфицировать судно дезинфицирующим раствором.
Транспортировка больных. Правила транспортировки больных с различной патологией. Особенности транспортировки пациентов различных возрастов, тяжелобольных.
Транспортировка больных.Транспортировка – перевозка и переноска больных к месту оказания медицинской помощи и лечения. Средства передвижения (каталки, носилки) обеспечиваются простынями и одеялами. Больные, которые передвигаются самостоятельно, из приёмного отделения поступают в палату в сопровождении младшего медицинского.
Правила транспортировки больных с различной патологией. 
Термометрия. Регистрация температуры тела. Техника выполнения манипуляции, регистрация результатов, заполнение температурных листов. Правила и методика проведения термометрии.
Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч.
Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть, затем вытереть и встряхнуть. Основная область измерения температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °С ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения термометр встряхивают и опускают в стакан с дезинфицирующим раствором.
Прежде чем дать термометр другому больному, термометр ополаскивают проточной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °С.
Места измерения температуры тела.
• Подмышечные впадины.
• Полость рта (термометр помещают под язык).
• Паховые складки (у детей).
• Прямая кишка (как правило, у тяжелобольных; температура в прямой кишке обычно на
0,5-1 °С выше, чем в подмышечной впадине).
Регистрация результатов термометрии
Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента.
В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД в цифровом виде, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также наличие стула (знаком «+»). На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °С. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний.
Кроме графической регистрации температуры тела, на температурном листе строят кривые изменения пульса (отмечают красным цветом) и вертикальными столбиками красным цветом отображают АД.
У здорового человека температура тела может колебаться от 36 до 37 °С, причём утром
она обычно ниже, вечером - выше. Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °С. Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела.
Ситуации, при которых возможно получение ошибочных термометрических данных, сле-
дующие.
• Медицинская сестра забыла встряхнуть термометр.
• У больного приложена грелка к руке, на которой измеряется температура тела.
• Измерение температуры тела проводилось у тяжелобольного, и он недостаточно плотно
прижимал термометр к телу.
• Резервуар с ртутью находился вне подмышечной области.
• Симуляция больным повышенной температуры тела.
Термометрия. Техника измерения температуры в подмышечной впадине. Нормативы показателей.
Термометрия - измерение температуры. Как правило, термометрию проводят дважды в сутки - утром натощак (в 7-8 ч утра) и вечером перед последним приёмом пищи (в 17-18 ч). По специальным показаниям температуру тела можно измерять каждые 2-3 ч.
infopedia.su