
Перелом коронки или корня удаляемого зуба — самое частое из всех местных осложнений. В некоторых случаях оно связано со значительным поражением зуба кариозным процессом, иногда зависит от анатомических особенностей строения корня и окружающей костной ткани (длинные, тонкие или сильно изогнутые корни при толстых межкорневых перегородках и неподатливых стенках лунки, неравномерное утолщение или значительное расхождение корней). Довольно часто это осложнение возникает вследствие нарушения техники операции: неправильного наложения щипцов, недостаточно глубокого их продвигания, резких движений во время вывихивания зуба, грубого и неправильного применения элеватора и т.д. При переломе корня зуба необходимо продолжить вмешательство и удалить его. Оставление отломанной части корня, как правило, приводит к развитию воспалительного процесса в окружающих тканях. Повторную операцию в этом случае проводят через 7—10 дней, к этому сроку воспалительные явления обычно стихают.
Перелом и вывих соседнего зуба могут произойти, если этот зуб поражен кариозным процессом или недостаточно устойчив и его используют в качестве опоры во время работы элеватором. При переломе соседнего зуба надо решить вопрос о целесообразности его сохранения и возможности дальнейшего консервативного лечения. При неполном вывихе следует укрепить зуб шиной, при полном вывихе произвести реплантацию. Если при реплантации зуб подвижен, можно попытаться укрепить его в кости эндодонтоэндооксальным имплантатом — стабилизатором. Также при невозможности сохранить зуб его удаляют с немедленной установкой имплантата в альвеолу.
Проталкивание корня зуба в мягкие ткани иногда происходит во время удаления третьего нижнего большого коренного зуба. Этому способствует рассасывание в результате патологического процесса тонкой внутренней стенки альвеолы или отламывание ее во время операции. При грубой работе элеватором, когда альвеолу не фиксируют пальцами левой руки, вывихнутый корень смещается под слизистую оболочку альвеолярной части челюсти в язычную сторону. При попытке извлечь корень его часто проталкивают еще глубже в ткани подъязычной, реже — поднижнечелюстной области. Если корень находится под слизистой оболочкой альвеолярной части челюсти и прощупывается пальцем, то его удаляют после рассечения тканей над ним. Когда удаленный корень обнаружить не удается, делают рентгенограмму нижней челюсти в прямой и боковой проекциях, по которым устанавливают расположение корня в мягких тканях. Корень, сместившийся в ткани заднего отдела подъязычной или поднижнечелюстной области, удаляют в стационаре.
Повреждение десны и мягких тканей полости рта происходит в результате нарушения техники операции и грубой работы врача. Так, при неполном отделении круговой связки от шейки зуба соединенная с ним десна может разорваться во время выведения зуба из лунки. Чаще всего это бывает при удалении зубов нижней челюсти. Происходит разрыв слизистой оболочки с язычной стороны лентообразной формы. Иногда щипцы накладывают и продвигают на корень или зуб не под контролем зрения, а вслепую (плохое открывание рта, недостаточное освещение операционного поля). Бывает так, что щечки щипцов захватывают десну, раздавливая ее во время смыкания щипцов и вывихивания зуба.
Разрыв слизистой оболочки может произойти, когда щечки щипцов продвигают глубоко под десну, пытаясь захватить верхнюю часть альвеолы. Если десна отделена от кости недостаточно хорошо, то она разрывается вдоль щечек. Предотвратить это осложнение удается рассечением десневых сосочков и круговой связки с наружной и внутренней сторон у двух соседних зубов и отделением слизистой оболочки десны на более значительном протяжении.
Ранение слизистой оболочки щеки, твердого неба, подъязычной области, языка может произойти при соскальзывании инструмента во время продвигания щечек щипцов или элеватора. Для профилактики этого осложнения врач должен обхватить пальцами левой руки альвеолярный отросток в области удаляемого зуба и защитить окружающие его ткани от случайного повреждения. Ранение мягких тканей полости рта ведет к кровотечению, которое можно остановить наложением швов на поврежденную слизистую оболочку. Размозженные участки десны отсекают, разорванные — сближают швами.
Отлом участка альвеолярного отростка. Наложение щечек щипцов на края лунки нередко сопровождается отломом небольшого участка кости. Обычно это не отражается на последующем заживлении. Иногда в результате патологического процесса в периодонте корень зуба замещается его костной тканью и плотно спаивается со стенкой альвеолы. Во время удаления такого зуба происходит отлом различных по величине участков альвеолярного отростка. Часто их извлекают вместе с зубом, к которому они припаяны. Если отломанный участок кости не извлекается из лунки вместе с зубом, то его отделяют гладилкой или распатором от мягких тканей и удаляют. Образовавшиеся острые края кости сглаживают. Удаление третьего нижнего большого коренного зуба штыковидным или прямым элеватором иногда приводит к отлому язычной стенки альвеолы. Грубое использование этих инструментов при удалении верхнего третьего большого коренного зуба сопровождается в некоторых случаях отрывом заднего отдела альвеолярного отростка, иногда с частью бугра верхней челюсти. Рассчитывать на приживление отломанного участка кости не приходится, его удаляют, рану зашивают или тампонируют марлей, пропитанной йодоформной жидкостью.
Наложение щечек щипцов на альвеолярный отросток и применение большого усилия во время удаления верхних первого и второго больших коренных зубов могут вызвать отлом альвеолярного отростка вместе с соседними зубами и участком дна верхнечелюстной пазухи. Когда отломанная часть альвеолярного отростка сохраняет связь с мягкими тканями, ее репонируют и фиксируют проволочной или пластмассовой шиной. В остальных случаях ее удаляют, а края раны сближают и зашивают наглухо.
Вывих нижней челюсти может произойти при широком открывании рта и надавливании на челюсть щипцами или элеватором во время удаления нижних малых и больших коренных зубов, что чаще наблюдают у лиц пожилого возраста. Обычно возникает передний односторонний, реже — двусторонний вывих. Клиническая картина его довольно типична: больной не может закрыть рот. При одностороннем вывихе нижняя челюсть смещена в неповрежденную сторону, при двустороннем — вперед. При фиксации нижней челюсти левой рукой во время операции устраняется возможность этого осложнения. Если произошел вывих нижней челюсти, то его вправляют.
Перелом нижней челюсти — осложнение весьма редкое и встречается, по данным литературы, в 0,3 % всех случаев переломов нижней челюсти. Перелом нижней челюсти чаще всего бывает вследствие чрезмерного усилия при удалении третьего, реже — второго больших коренных зубов элеватором или долотом. Развитию этого осложнения способствует истончение или рассасывание кости в результате предшествовавшего патологического процесса (радикулярная или фолликулярная киста, амелобластома, хронический остеомиелит и др.). У пожилых людей вследствие остеопороза и атрофии костной ткани челюсти ее прочность снижается. Перелом челюсти, возникший во время удаления зуба, не всегда распознается сразу. В послеоперационном периоде у больного появляются боль в челюсти, затрудненное и болезненное открывание рта, невозможность разжевывания пищи. Часто эти явления врач связывает с возможным развитием воспалительного процесса в лунке удаленного зуба. Только после тщательного клинического обследования и рентгенографии удается установить перелом. Лечение больного с переломом нижней челюсти заключается в репозиции отломков и фиксации их назубными шинами или путем внеочагового или внутриочагового осгеосинтеза.
Прободение (перфорация) дна верхнечелюстной пазухи может произойти во время удаления верхних больших, реже — малых коренных зубов. Этому способствуют анатомические особенности взаимоотношения между корнями этих зубов и дном верхнечелюстной пазухи. При пневматическом типе строения пазухи верхушки корней больших и малых коренных зубов отделены от ее дна тонкой костной пластинкой. В области первого и второго больших коренных зубов толщина ее бывает 0,2—1 мм. Иногда верхушки корней этих зубов вдаются в пазуху и выступают над ее дном.

В результате хронического периодонтита кость, отделяющая корни зубов от верхнечелюстной пазухи, рассасывается, ткань патологического очага спаивается с ее слизистой оболочкой. При удалении такого зуба слизистая оболочка пазухи разрывается, образуется сообщение ее с полостью рта через лунку удаленного зуба (рис. 6.20, а). Перфорация дна верхнечелюстной пазухи может произойти и по вине врача, что бывает при травматичном удалении зуба щипцами или элеватором (рис. 6.20, б), разъединении корней в области бифуркации долотом, а также во время обследования лунки хирургической ложкой, когда се грубо продвигают вверх, пытаясь с усилием удалить грануляционную ткань со дна лунки (рис. 6.20, в). При прободении верхнечелюстной пазухи из лунки удаленного зуба выделяется кровь с пузырьками воздуха. Во время выдоха через нос, зажатый пальцами, воздух со свистом выходит из лунки. Хирургическая ложка беспрепятственно погружается на большую глубину. В отдельных случаях возможно кровотечение из соответствующей половины носа. При гнойном процессе в пазухе из лунки зуба выделяется гной.
При вскрытии верхнечелюстной пазухи и отсутствии в ней воспалительного процесса следует добиться образования в лунке кровяного сгустка. Для предохранения его от механического повреждения и инфицирования лунку прикрывают йодоформной турундой, губкой с гентами-цином, турундой с обезболивающим и противовоспалительным препаратом «Alvogyl». Для удержания их можно изготовить каппу из быстротвердеющей пластмассы или наложить лигатурную повязку в виде восьмерки на два соседних зуба (рис. 6.21, а). Используют также съемный протез больного. Если сгусток в лунке сразу не образовался, то на ее устье накладывают небольшой йодоформ-ный тампон и фиксируют его шелковыми швами к краям десны (рис. 6.21, б) или делают капну. Через несколько часов после операции лунка заполняется кровью, образуется сгусток. Тампон сохраняется 5—7 дней. В этот период сгусток в лунке организуется, разорванная слизистая оболочка пазухи спаивается и начинает рубцеваться. Тампонада всей лунки при прободении дна верхнечелюстной пазухи является грубой ошибкой, так как тампон препятствует образованию кровяного сгустка, поэтому способствует формированию постоянного хода в пазуху и развитию синусита.

При значительном дефекте дна верхнечелюстной пазухи добиться образования сгустка в ране не удается. В этом случае стенки лунки частично скусывают или спиливают фрезой, сглаживают острые выступы кости, края десны над лункой сближают и ушивают наглухо, без натяжения шелковыми или капроновыми швами (рис. 6.21, в). Если таким путем ушить лунку не удается, производят закрытие перфорационного отверстия блоком биоматерила и пластическое закрытие дефекта местными тканями (рис. 6.21, г). С наружной стороны альвеолярного отростка выкраивают и отделяют от кости слизисто-над-костничный лоскут трапециевидной формы (рис. 6.22, а). После иссечения слизистой оболочки вокруг лунки удаленного зуба (рис. 6.22, б) и рассечения надкостницы у основания его лоскут перемещают на область дефекта и подшивают к слизистой оболочке неба и краям раны (рис. 6.22, в). Для создания лучших условий заживления раны ее покрывают тонким слоем йодоформной марли и надевают предварительно изготовленную защитную пластинку из быстротвердеющей пластмассы. Хорошие результаты дает закрытие устья альвеолы блоком биоматериала или перекрытие просвета сообщения пластиной деминерализованной кости, укрепленной поднадкостнично с обеих сторон альвеолярного отростка (см. рис. 6.21, г). Описанные мероприятия не устраняют перфорации, если в верхнечелюстной пазухе имеется воспалительный процесс.

Проталкивание корня зуба в верхнечелюстную пазуху происходит при неправильном продвигании щипцов или прямого элеватора, когда корень удаляемого зуба отделен от дна пазухи тонкой костной пластинкой или она в результате патологического процесса полностью рассосалась. Надавливая на корень зуба щечкой инструмента (вместо введения щечки между корнем и стенкой лунки), его смещают в верхнечелюстную пазуху. Иногда при этом отламывается небольшой участок кости и он тоже попадает в пазуху. В некоторых случаях во время сведения ручек щипцов при недостаточно глубоком наложении щечек корень выскальзывает из охватывающих его щечек и попадает в пазуху.
Когда при удалении корня вскрывается верхнечелюстная пазуха и корень не обнаруживается, делают рентгенограммы придаточных полостей носа и внутриротовые рентгенограммы в разных проекциях. Рентгенологическое исследование позволяет определить наличие корня в верхнечелюстной пазухе и уточнить его локализацию. В последнее время для этой цели используют эндоскопию. Ринофиброскоп или эндоскоп вводят в дефект дна верхнечелюстной пазухи через лунку удаленного зуба и осматривают ее. В связи с тем что проталкивание корня в верхнечелюстную пазуху сопровождается перфорацией ее дна, появляются симптомы, характерные для этого осложнения. Иногда корень зуба оказывается смещенным под слизистую оболочку пазухи без нарушения ее целостности. Если корень попадает в полость кисты верхней челюсти, то клинические признаки прободения дна пазухи отсутствуют. Корень, попавший в верхнечелюстную пазуху, необходимо удалить в ближайший срок, так как он инфицирует слизистую оболочку пазухи, в результате чего развивается синуит. Нельзя удалять корень зуба из верхнечелюстной пазухи через лунку. Костный дефект дна пазухи при этом вмешательстве увеличивается, условия закрытия его ухудшаются, поэтому одним из описанных выше способов следует добиваться устранения перфорации дна пазухи. Затем больного направляют в стационар. Корень извлекают через трепанационное отверстие в передненаружной стенке верхнечелюстной пазухи. При развившемся синуите выполняют все этапы радикальной операции верхнечелюстной пазухи. При необходимости одновременно производят пластическое закрытие дефекта дна пазухи. С помощью эндоскопа, введенного в через образованное отверстие в нижнем носовом ходу, фиксируют расположение корня и специальными эндоскопическими инструментами удаляют его. Такое удаление корня позволяет избежать более травматичного вмешательства — радикальной гайморотомии.
Аспирация зуба или корня может привести к обтурации дыхательных путей. Возникает нарушение внешнего дыхания, вплоть до асфиксии. В этом случае срочно производят трахеотомию. Инородные тела из дыхательных путей удаляют с помощью бронхоскопа в специализированном учреждении. При проглатывании удаленного зуба с острыми краями коронки травмируется слизистая оболочка глотки, появляется боль при глотании, которая вскоре самостоятельно проходит. Зуб из желудочно-кишечного тракта выходит естественным путем.
stom-portal.ru
ОСЛОЖНЕНИЯ ВО ВРЕМЯ ОПЕРАЦИИ УДАЛЕНИЯ ЗУБА, ИХ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
Принято различать осложнения во время удаления зуба в виде нарушений общего состояния больного и осложнений местного характера. К первым относятся обморок, коллапс, нарушение дыхания вплоть до асфиксии, вызванное попаданием в дыхательные пути удаленного зуба, тампона, кровяного сгустка. Осложнениями местного характера являются: перелом зуба, перелом альвеолярного отростка, перелом и вывих нижней челюсти, попадание зуба в околочелюстные мягкие ткани, перфорация дна гайморовой полости, повреждение мягких тканей, кровотечения.
Коллапс — продолжительное нарушение сосудистого тонуса, встречающееся чаще у больных, перенесших массивную кровопотерю, физическое или эмоциональное перенапряжение, острое инфекционное заболевание, интоксикацию. Клинические проявления коллапса во многом сходны с проявлениями обморока. Больной бледен, кожные покровы влажные, дыхание поверхностное, пульс нитевидный, систолическое артериальное давление снижено до 60—50 мм рт. ст.
Для выведения больного из коллапса его кладут горизонтально, внутримышечно вводят кордиамин, 1 мл 1 % раствора мезатона, подкожно 2 мл 20% раствора камфоры. При отсутствии эффекта внутривенно вводят 0,5—1 мл 0,06% раствора коргликона или 0,05% раствора строфантина в 10—20 мл 40% раствора глюкозы. Оперативное вмешательство прекращают, больного госпитализируют для проведения дальнейших реанимационных мероприятий и наблюдения в условиях стационара. После выведения больного из коллапса решают вопрос о завершении удаления зуба с учетом срочности показаний к этому оперативному вмешательству.
Нарушение внешнего дыхания. При попадании в дыхательные пути удаленного зуба, тампонов, кровяных сгустков (если они застревают в области голосовой щели) может наблюдаться нарушение внешнего дыхания вплоть до асфиксии. В таких случаях необходимо срочно сделать трахеотомию. Если же в дыхательные пути попадает лишь часть зуба, она обычно достигает какого-либо бронха (чаще правого легкого), вызывая обтурацию его просвета. У больного возникает кашель. Однако нарушение внешнего дыхания не столь выражено, чтобы представлять непосредственную угрозу для жизни больного. При подозрении на попадание зуба или его части в дыхательные пути необходимо срочно направить больного на рентгенологическое исследование, проконсультировать его с пульмонологом, так как наличие в просвете бронха инфицированного инородного тела, каким является зуб, ведет к развитию абсцедирующей пневмонии.
Перелом зуба. Относится к наиболее частым осложнениям местного характера. Возникновение перелома может быть обусловлено, с одной стороны, обширным разрушением твердых тканей зуба кариозным процессом и анатомическими особенностями строения его корня, с другой — неудачным выбором инструмента, техническими погрешностями при осуществлении отдельных этапов удаления зубов, приложением чрезмерных усилий. При возникновении перелома необходимо завершить удаление зуба, воспользовавшись одним из рассмотренных выше приемов удаления корней щипцами или элеваторами.
Абсцесс и флегмона подподбородочной области
Вывих и перелом соседнего зуба. Возникают при работе элеватором, когда указанный зуб используют как опору. С целью профилактики подобных осложнений нельзя использовать в качестве опоры для элеватора одиночные зубы. Во время вывихивания зуба элеватором большой или указательный палец левой руки следует наложить на жевательную поверхность удаляемого и соседнего с ним опорного зубй. Это позволяет врачу лучше соразмерить величину прилагаемого усилия, контролировать процесс вывихивания. Если вывих все же произошел, зуб можно реплантировать, предварительно запломбировав ретроградным путем канал корня.
Отлом альвеолярного отростка челюсти. Может наблюдаться при удалении верхних больших коренных зубов. Возникновение такого осложнения бывает обусловлено особенностями анатомического строения этого отдела верхней челюсти (тонкие стенки, тесная связь зубов с гайморовой полостью), развитием предшествующего патологического процесса и техническими погрешностями — резким применением чрезмерного усилия при вывихивании зубца щипцами. Во избежание подобного осложнения вывихивание зубов необходимо производить плавными движениями с постепенно возрастающим усилием. Если все же возник перелом альвеолярного края челюсти, но отломок удерживается на мягких тканях, его следует репонировать и закрепить единочелюстной проволочной назубной шиной либо двучелюстными назубными шинами с межчелюстной фиксацией. При нарушении связи отломка альвеолярного края с окружающими мягкими тканями его удаляют, а затем тщательно сближают края десны швами.
Перелом нижней челюсти. При удалении зуба в области предшествовавшего патологического процесса (деструктивный остеомиелит, киста, опухоли, ретенция зуба) или неправильном пользовании инструментами может возникнуть перелом нижней челюсти. Например, если долото или прямой элеватор глубоко внедряют в кость ударами молотка, инструмент, действуя, как клин, раскалывает челюсть. Перелом может возникнуть и в тот момент, когда к глубоко внедренному в кость элеватору (долоту) прилагают большое усилие, действуя им как рычагом.
Переломы, возникшие при удалении зуба, в ряде случаев своевременно не диагностируются, так как примененная анестезия маскирует это осложнение. Что касается жалоб больного при повторном обращении, то иногда их связывают с развитием инфекционно-воспалительного процесса в области оперативного вмешательства. Вместе с тем дифференциальная диагностика этих двух патологических процессов не представляет большой трудности. Достаточно проверить симптом непрямой нагрузки, который при свежих переломах бывает положительным. При обнаружении перелома необходимо осуществить фиксацию отломков и провести мероприятия по профилактике инфекционно-воспалительных осложнений. Лечение таких больных лучше проводить в стационарных условиях.
Вывих нижней челюсти. При широком открывании рта, дополнительных вертикальных и боковых нагрузках на нижнюю челюсть во время вывихивания зуба, работы долотом и молотком в момент альвеолотомии может возникнуть вывих нижней челюсти. С целью предупреждения этого осложнения во время вывихивания зуба щипцами либо элеватором необходимо придерживать нижнюю челюсть левой рукой. При работе долотом больному предлагают стиснуть челюсти, предварительно положив на жевательную поверхность зубов марлевый шарик. Если вывих все же произошел, необходимо устранить его.
Попадание зуба в околочелюстные мягкие ткани. Чаще встречается при удалении нижних и верхних третьих моляров. О возможности такого осложнения следует помнить в тех случаях, когда не удается найти удаленный зуб. Рентгенограммы лицевого скелета в двух взаимно перпендикулярных проекциях позволяют обнаружить зуб, внедрившийся в околочелюстные мягкие ткани, и уточнить место его расположения. Последнее необходимо для решения вопроса о выборе оптимального доступа с целью удаления такого зуба.
Перфорация дна верхнечелюстной пазухи. Может быть обусловлена следующими факторами: индивидуальными особенностями строения верхней челюсти (пневматический тип строения с низко расположенным дном гайморовой полости), предшествующим патологическим процессом, вызвавшим деструкцию костной перегородки между верхушками корней зубов и верхнечелюстной пазухой (хронические периодонтиты, деструктивный остеомиелит, киста, опухоль), либо погрешностями в технике удаления зубов, обследования лунки. Перфорация чаще возникает после удаления первого и второго моляров, реже — премоляров. Признаки перфорации дна верхнечелюстной пазухи: появление в лунке удаленного зуба кровянистой пены, кровотечение из соответствующей половины носа, положительная носоротовая проба. Последнюю проводят следующим образом. Сжав пальцами нос, больному предлагают выдохнуть воздух через него. При прободении дна верхнечелюстной пазухи воздух через перфорационное отверстие проходит в полость рта и в лунке удаленного зуба появляются пузырьки кровянистой пены.
Абсцесс и флегмона околоушно-жевательной области
Профилактика перфорации дна верхнечелюстной пазухи сводится к своевременной санации полости рта, которая предупреждает развитие хронических периодонтитов с деструкцией костной перегородки между верхушкой корня зуба и верхнечелюстной пазухой. После удаления верхних больших коренных зубов следует воздерживаться от выскабливания патологического очага в области дна лунки.
Если перфорация дна верхнечелюстной пазухи произошла, то нужно провести рентгенологическое исследование верхнечелюстной пазухи. При отсутствии гайморита или кисты, проросшей в пазуху, можно попытаться с помощью швов тщательно сблизить края десны над лункой удаленного зуба. При этом создаются благоприятные условия для формирования кровяного сгустка в лунке с последующей его организацией и стойким разобщением верхнечелюстной пазухи и полости рта. В тех же случаях, когда не удается сблизить края десны, над входом в лунку помещают йодоформный или летиланлавсановый тампон, который фиксируют швами к краям десны или привязывают лигатурной проволокой к соседним зубам. При наличии одонтогенного гайморита или кисты зашивать лунку не следует, а для профилактики инфекции больным назначают антибиотики и сульфаниламидные препараты. С целью эвакуации экссудата из гайморовой полости назначают капли в нос с сосудосуживающими средствами (2% раствор эфедрина, нафтизин, галазолин). Если указанные мероприятия не привели к устранению перфорационного отверстия, больного необходимо госпитализировать для радикального оперативного вмешательства на верхнечелюстной пазухе с последующим или одномоментным закрытием соустья пластическим путем.
Внедрение корня зуба в верхнечелюстную пазуху может произойти при удалении его как щипцами, так и прямым элеватором. Этому способствует пневматический тип строения верхней челюсти с низко расположенным дном верхнечелюстной пазухи, а также деструкция кости в результате предшествующего развития патологического процесса. Внедрение корня зуба в верхнечелюстную пазуху может сопровождаться перфорацией ее слизистой оболочки, и тогда появляются все перечисленные выше симптомы. Корень зуба может внедриться под слизистую оболочку пазухи, не нарушая ее целости. В том и другом случае корень зуба должен быть удален, так как инфицированное инородное тело, каким является зуб, приводит к развитию хронического полипозного гайморита. Удалить корень зуба через лунку практически невозможно, и попытка осуществить это приводит лишь к дополнительной травме тканей, увеличению размеров перфорационного отверстия. Корень удаляют со стороны верхнечелюстной пазухи, предварительно трепанировав передненаружную стенку последней. Операцию по типу радикальной операции при гайморите проводят в стационаре.
Повреждения мягких тканей в виде ушибленно-рваных, колотых и резаных ран могут возникать при отслойке десны, удалении зуба щипцами, щечки которых захватывают край десны, а также при соскальзывании элеватора, долота. Указанные осложнения чаще возникают тогда, когда врач производит удаление зубов в спешке, при плохом освещении и недостаточном обезболивании. Профилактика указанных осложнений сводится к правильному оборудованию рабочего места врача, тщательному проведению анестезии, осторожной отслойке десны, последовательному выполнению технических приемов удаления зуба, принятию необходимых мер предосторожности при работе элеватором (большой либо указательный палец левой руки врач помещает на жевательную поверхность удаляемого зуба таким образом, чтобы он, касаясь промежуточной части элеватора, направлял инструмент и предупреждал его соскальзывание).
При повреждении мягких тканей необходимо осуществить гемостаз и наложить швы на края раны.
Кровотечение. Удаление зуба как любая операция сопровождается кровотечением, которое самостоятельно прекращается спустя несколько минут. Однако в ряде случаев этого не происходит и кровотечение продолжается. Такие кровотечения называют первичными в отличие от вторичных, которые, прекратившись после удаления зуба, вновь начинаются через некоторое время. Различают кровотечение из сосудов поврежденной слизистой оболочки и околочелюстных мягких тканей, а также из внутрикостно расположенных сосудов. Причины кровотечения могут быть местного и общего характера. Среди причин местного характера в первую очередь следует назвать разрывы слизистой оболочки полости рта. Иногда при этом могут повреждаться крупные артериальные сосуды, в том числе такие артерии, как небная и язычная. Повреждение костной ткани также может сопровождаться разрывом относительно крупных внутрикостных сосудов и быть причиной продолжительного кровотечения. Так, при удалении нижних моляров может произойти повреждение нижней луночковой артерии. Этому способствуют индивидуальная особенность расположения нижнечелюстного канала (непосредственно вблизи верхушек корней зубов), наличие предшествующего патологического процесса с разрушением стенки нижнечелюстного канала, грубая работа прямым элеватором, долотом. Повреждение нижнелуночковой артерии может возникнуть и в момент выскабливания патологического очага в области дна лунки удаленного зуба. Сильные кровотечения наблюдаются после удаления зуба у больных с внутрикостными гемангиомами.
Абсцесс крыловидно-челюстного пространства
Острые воспалительные процессы, характеризующиеся гиперемией тканей, являются фоном, на котором могут возникать кровотечения после удаления зуба.
Определенную роль в возникновении послеэкстракционных кровотечений отводят действию адреналина, добавляемого к раствору обезболивающего вещества с целью повышения эффективности анестезии. Как известно, под влиянием адреналина возникает спазм артериальных сосудов, который спустя некоторое время сменяется их дилатацией. В этот момент может произойти выталкивание тромба из сосуда, приводящее к кровотечению.
Причины кровотечения общего порядка — это заболевания и такие состояния организма, которые сопровождаются снижением функциональной активности свертывающей системы крови, повышением проницаемости стенки капилляров. К их числу относятся следующие геморрагические диатезы: гемофилия, болезнь Виллебрандта, тромбопеническая пурпура, болезнь Верльгофа, инфекционно-токсическая пурпура (при сепсисе, эндокардите, сыпном и брюшном тифах, малярии, скарлатине, уремии, инфекционнохм гепатите, отравлении некоторыми металлами, цитостатиками), цинга, алейкии. Упорные кровотечения могут возникать у больных, получающих антикоагулянты.
Профилактика кровотечений сводится в первую очередь к удалению зуба с минимальной травмой костной ткани и околочелюстных мягких тканей. При разрыве слизистой оболочки необходимо наложить швы на края раны.
У больных геморрагическими диатезами, больных, получающих антикоагулянты, если нет абсолютных показаний к удалению зуба, лучше отложить это оперативное вмешательство и осуществить его в период ремиссии или после предварительной специальной подготовки. Под контролем коагулограммы таким больным назначают средства общего гемостаза (переливание крови, антигемофильной плазмы, криопреципитата, изогенной сыворотки), заранее готовят пластмассовую защитную пластинку, предохраняющую кровяной сгусток от механической травмы. После удаления зуба применяют средства местного гемостаза: заполняют лунку гемостатической губкой, биологическим антисептическим тампоном, тампонами, пропитанными гемофобином, тромбином, аминокапроновой кислотой. У таких больных зубы следует удалять в стационарных условиях. У женщин в период менструации лучше воздержаться от удаления зуба, так как в силу высокой фибринолитической активности крови у них повышается вероятность возникновения вторичных кровотечений.
Остановка кровотечения после удаления зуба. Прежде всего необходимо удалить кровяные сгустки, промыть и осмотреть полость рта, установить источник кровотечения. Если таковым является разрыв слизистой оболочки десны, полости рта, следует под местной анестезией наложить швы на края раны. При кровотечении из лунки зуба можно воспользоваться одним из следующих приемов: 1) сдавив с помощью тампонатора костные структуры в области дна лунки, вызвать сдавление кровоточащего сосуда; 2) с помощью швов сблизить края десны над лункой удаленного зуба, создав тем самым условия для формирования кровяного сгустка; 3) туго заполнить лунку зуба на всю ее глубину биологическим или марлевым тампоном, пропитанным тромбином, аминокапроновой кислотой; на 4—5-е сутки марлевый тампон удаляют. Одновременно с наложением швов, тампонадой лунки больному можно ввести такие средства общего гемостаза, как 10% раствор хлорида кальция (10 мл внутривенно), 1% раствор викасола (1—2 мл внутримышечно). У больного с кровотечением необходимо выяснить, сколько он потерял крови. При этом следует учитывать, что кровопотеря складывается из крови, которую больной сплевывает, и крови, которую он проглатывает. У больных с обильным и длительным кровотечением необходимо сделать клинический анализ крови, а еще лучше определить гематокрит, оценить основные гемодинамические показатели (пульс, артериальное давление) для решения вопроса о необходимости гемотрансфузии. Таких больных целесообразно госпитализировать на 2—3 дня.
Абсцесс и флегмона окологлоточного пространства
Больных с кровотечением, страдающих геморрагическим диатезом, необходимо госпитализировать. Лечение их должно включать применение средств общего гемостаза (при тромбопении — переливание тромбоцитной взвеси, при гемофилии — анти-гемофильной плазмы, криопреципитата, изогенной сыворотки) и мероприятия, направленные на достижение местного гемостаза (тампонада лунки гемостатической губкой, биологическим антисептическим тампоном, тампонами с гемофобином, тромбином, аминокапроновой кислотой, а также применение пластмассовой пластинки, защищающей кровяной сгусток от механического повреждения). Весьма эффективно прямое переливание крови от донора реципиенту. В случае необходимости проводят заместительные гемотрансфузии.
Помимо вторичных кровотечений, к числу осложнений, возникающих после удаления зуба, относятся луночные боли, альвеолиты и другие воспалительные процессы, при которых входными воротами инфекции служит лунка удаленного зуба (остеомиелиты, периоститы, околочелюстные флегмоны и абсцессы, лимфадениты).
Луночные боли. По мере прекращения действия анестетика в области удаленного зуба появляется боль умеренной интенсивности, которая через несколько часов постепенно исчезает. Однако в ряде случаев боль сохраняется, особенно беспокоя больного в момент приема пищи, при разговоре, прикосновении языка к краю лунки. В подобных случаях лунка зуба заполнена кровяным сгустком, признаки выраженного воспалительного процесса отсутствуют, а при обследовании области оперативного вмешательства определяются острый край лунки, травмирующий десну, выступающая межкорневая перегородка, неудаленные осколки зуба, свободно лежащие или сохранившие связь с десной костные отломки. Лечение при луночных болях сводится к ревизии лунки удаленного зуба. Под местной анестезией хирургической ложкой удаляют кровяной сгусток вместе со свободно лежащими костными отломками, осколками зуба. Межкорневую перегородку скусывают, после чего производят выскабливание стенок лунки до появления кровотечения, обеспечивающего формирование нового кровяного сгустка.
Альвеолит — инфекционно-воспалительный процесс в области лунки и ее стенок, возникающий после удаления зуба. Альвеолиты чаще развиваются после травматичного удаления зуба, сопровождающегося повреждением костной ткани, разрывами околочелюстных мягких тканей, нарушением правил асептики. Возникновению альвеолитов способствует механическое повреждение кровяного сгустка, выполняющего роль биологической повязки. Ведущим симптомом в клинике этого осложнения является боль. Она носит постоянный мучительный характер, часто иррадиирует в ухо, по ходу ветвей тройничного нерва, лишает больного сна, делает его нетрудоспособным. Обычно боль появляется не сразу, а спустя 2—3 сут после удаления зуба. Слизистая оболочка десны вокруг лунки удаленного зуба при этом гиперемирована, отечна. Лунка заполнена грязно-серым рыхлым распадающимся кровяным сгустком, от которого исходит гнилостный зловонный запах. В других случаях, при полком: разрушении кровяного сгустка лунка оказывается пустой (сухая лунка), а стенки ее покрыты серым налетом. Часто наблюдается увеличение регионарных лимфатических узлов (лимфаденит), могут быть умеренно выраженные общие реакции организма в виде повышения температуры тела до 37,5—37,8 0С, нейтрофильного лейкоцитоза.
Лечение начинают с ревизии и обработки лунки. Объем вмешательства при этом зависит от характера патологического процесса. Прежде всего осуществляют проводниковую или инфильтрационную анестезию, которую следует рассматривать одновременно и как метод патогенетической терапии. Затем, если в лунке отсутствует кровяной сгусток, острой хирургической ложкой тщательно выскабливают ее стенки до появления кровоточивости. После этого в лунку засыпают в виде порошка антибиотики либо вводят биологический антисептический тампон в-сверху прикрывают ее марлевым шариком на 20—30 мин.
При наличии кровяного сгустка лунку промывают из шприца струей теплого раствора перекиси водорода, перманганата калия, фурацилина, извлекая распадающуюся часть сгустка.» Если при этом большая часть сгустка удаляется, производят выскабливание всей лунки. Если после промывания становится ясно, что большая часть кровяного сгустка сохранилась и выполняет свою роль, его пытаются сберечь. В лунку вводят антибиотики в порошкообразном виде. Больному назначают анальгетики, теплые полоскания полости рта, физиотерапию (воздействие электрическим полем УВЧ и СВЧ, диадинамическим током, ультразвуком, местное ультрафиолетовое облучение).
При упорном течении альвеолита выскабливание лунки иногда приходится повторять.
Профилактика луночных болей и альвеолитов сводится в первую очередь к удалению зуба с минимальной травмой окружающих тканей, строгому соблюдению правил асептики. В случае сложного удаления зуба целесообразно ввести в лунку антибиотики и сблизить швами края десны над ней.
stomekspert.ru
К общим осложнениям относятся обморок, коллапс, изредка — шок. Причиной их чаще всего является психоэмоциональное напряжение больного, вызванное обстановкой хирургического кабинета, страхом перед предстоящей операцией, реже - боль при недостаточно хорошо выполненной местной анестезии. Это приводит к нейрорефлекторным сосудистым изменениям, вплоть до глубоких гемодинамических и циркуляторных расстройств. Борьба с общими осложнениями ведется в соответствии с принципами неотложной терапии.
Перелом коронки или корня удаляемого зуба - самое частое из всех местных осложнений. В ряде случаев оно связано со значительным поражением зуба кариозным процессом, иногда зависит от анатомических особенностей строения корня и окружающей костной ткани (длинные, тонкие или сильно изогнутые корни при толстых межкорневых перегородках и неподатливых стенках лунки, неравномерное утолщение или значительное расхождение корней). Довольно часто это осложнение возникает вследствие нарушения техники операции: неправильного наложения щипцов, недостаточно глубокого их продвигания, резких движений во время вывихивания зуба, грубого и неправильного применения элеватора и т. д.
В случае перелома корня зуба необходимо продолжить вмешательство и удалить его. Оставление отломанной части корня, как правило, приводит к развитию воспалительного процесса в окружающих тканях. Повторная операция в этом случае проводится через 7-10 дней, к этому сроку воспалительные явления обычно стихают.
Перелом и вывих соседнего зуба может произойти, если этот зуб поражен кариозным процессом или недостаточно устойчив и его используют в качестве опоры во время работы элеватором. При переломе соседнего зуба надо решить вопрос о целесообразности его сохранения и возможности дальнейшего консервативного лечения. При неполном вывихе следует укрепить зуб шиной, при полном вывихе - произвести реплантацию.

Рис. 63 Вывихивание 2-го моляра при удалении 3-го моляра
Проталкивание корня зуба в мягкие ткани иногда происходит во время удаления третьего нижнего большого коренного зуба. Этому способствует рассасывание в результате патологического процесса тонкой внутренней стенки альвеолы или отламывание ее во время операции. При грубой работе элеватором, когда альвеолярный отросток не фиксируют пальцами левой руки, вывихнутый корень смещается под слизистую оболочку альвеолярного отростка в язычную сторону. При попытке извлечь корень его часто проталкивают еще глубже в ткани подъязычной, реже - поднижнечелюстной области.
Если корень находится под слизистой оболочкой альвеолярного отростка и прощупывается пальцем, то его удаляют после рассечения тканей над ним. Когда удаленный корень обнаружить не удается, делают рентгенограмму нижней челюсти в прямой и боковой проекциях, по которым устанавливают расположение корня в мягких тканях. Корень, сместившийся в ткани заднего отдела подъязычной или поднижечелюстной области, удаляют в условиях стационара.
Повреждение десны и мягких тканей полости рта происходит в результате нарушения техники операции и грубой работы врача. Так, при неполном отделении круговой связки от шейки зуба соединенная с ним десна может разорваться во время выведения зуба из лунки. Чаще всего это случается при удалении зубов на нижней челюсти. Происходит разрыв слизистой оболочки с язычной стороны лентообразной формы.
Иногда щипцы накладывают и продвигают на корень или зуб не под контролем зрения, а вслепую (плохое открывание рта, недостаточное освещение операционного поля). Бывает так, что щечки щипцов захватывают десну, раздавливая ее во время смыкания щипцов и вывихивания зуба.
Разрыв слизистой оболочки может произойти, когда щечки щипцов продвигают глубоко под десну, пытаясь захватить верхнюю часть альвеолы. Если десна отделена от кости недостаточно хорошо, то она разрывается вдоль щечек. Предотвратить это осложнение удается путем рассечения десневых сосочков и круговой связки с наружной и внутренней стороны у двух соседних зубов и отделением слизистой оболочки десны на более значительном протяжении.
Ранение слизистой оболочки щеки, твердого неба, подъязычной области, языка может произойти при соскальзывании инструмента во время продвигания щечек щипцов или элеватора. В целях профилактики этого осложнения врач должен обхватить пальцами левой руки альвеолярный отросток в области удаляемого зуба и защитить окружающие его ткани от случайного повреждения.
Ранение мягких тканей полости рта ведет к кровотечению. Останавливают его путем наложения швов на поврежденную слизистую оболочку. Размозженные участки десны отсекают, разорванные - сближают швами.
Отлом участка альвеолярного отростка. Наложение щечек щипцов на края лунки нередко сопровождается отломом небольшого участка кости. Обычно это не отражается на последующем заживлении.
Иногда в результате патологического процесса в периодонте происходит замещение его костной тканью и корень зуба плотно спаивается со стенкой альвеолы. Во время удаления такого зуба происходит отлом различных по величине участков альвеолярного отростка. Чаще всего их извлекают вместе с зубом, к которому они припаяны. Если отломанный участок кости не извлекается из лунки вместе с зубом, то его отделяют гладилкой или распатором от мягких тканей и удаляют. Образовавшиеся острые края кости сглаживают.
Удаление третьего нижнего большого коренного зуба штыковидным или прямым элеватором иногда приводит к отлому язычной стенки альвеолы. Грубое использование этих инструментов при удалении верхнего третьего большого коренного зуба сопровождается в ряде случаев отрывом заднего отдела альвеолярного отростка, иногда с частью бугра верхней челюсти. Рассчитывать на приживление отломанного участка кости не приходится, его удаляют, рану зашивают или тампонируют марлей, пропитанной йодоформной жидкостью.
Наложение щечек щипцов на альвеолярный отросток и применение большого усилия во время удаления верхних первого и второго больших коренных зубов могут вызвать отлом альвеолярного отроста вместе с соседними зубами и участком дна верхнечелюстной пазухи. Когда отломанная часть альвеолярного отростка сохраняет связь с мягкими тканями, ее репонируют и фиксируют проволочной или пластмассовой шиной. В остальных случаях ее удаляют, а края раны сближают и зашивают наглухо.
Вывих нижней челюсти может произойти при широком открывании рта и надавливании на челюсть щипцами или элеватором во время удаления нижних малых и больших коренных зубов, что чаще налюдается у лиц пожилого возраста. Обычно возникает передний односторонний, реже — двусторонний вывих. Клиническая картина его довольно типична: больной не может закрыть рот. При одностороннем вывихе нижняя челюсть смещена в здоровую сторону, при двустороннем - вперед.
Фиксация нижней челюсти левой рукой во время операции устраняет возможность этого осложнения. Если произошел вывих височно-нижнечелюстного сустава, то его вправляют по описанной в соответствующем разделе методике.
Перелом нижней челюсти. Это осложнение весьма редкое и встречается, по данным литературы, в 0,3 % всех случаев переломов нижней челюсти. Перелом нижней челюсти чаще всего происходит вследствие чрезмерного усилия при удалении третьего, реже - второго больших коренных зубов элеватором или долотом. Развитию этого осложнения способствует истончение или рассасывание кости в результате предшествовавшего патологического процесса (радикулярная или фолликулярная киста, амелобластома, хронический остеомиелит и др.). У пожилых людей вследствие атрофии костной ткани челюсти прочность ее снижается.
При нарушении техники удаления зуба возможен перелом челюсти.
Перелом челюсти, возникший во время удаления зуба, не всегда распознается сразу. В послеоперационном периоде у больного возникают боль в челюсти, затрудненное и болезненное открывание рта, невозможность разжевывания пищи. Часто эти явления врач связывает с возможным развитием воспалительного процесса в лунке удаленного зуба. Только после тщательного клинического обследования и рентгенографии удается установить перелом.
Лечение больного с переломом нижней челюсти заключается в репозиции отломков и фиксации их назубными шинами или путем внеочагового или внутриочагового остеосинтеза.
Прободение (перфорация) дна верхнечелюстной пазухи может произойти во время удаления верхних больших, реже - малых коренных зубов. Этому способствуют анатомические особенности взаимоотношения между корнями этих зубов и дном верхнечелюстной пазухи. При пневматическом типе строения пазухи верхушки корней больших и малых коренных зубов отделены от ее дна тонкой костной перемычкой. В области первого и второго больших коренных зубов толщина ее бывает 0,2-1 мм. Иногда верхушки корней этих зубов вдаются в пазуху и выступают над ее дном.
В результате хронического периодонтита кость, отделяющая корни зубов от верхнечелюстной пазухи, рассасывается, ткань патологического очага спаивается с ее слизистой оболочкой. При удалении такого зуба слизистая оболочка пазухи разрывается, образуется сообщение ее с полостью рта через лунку удаленного зуба.
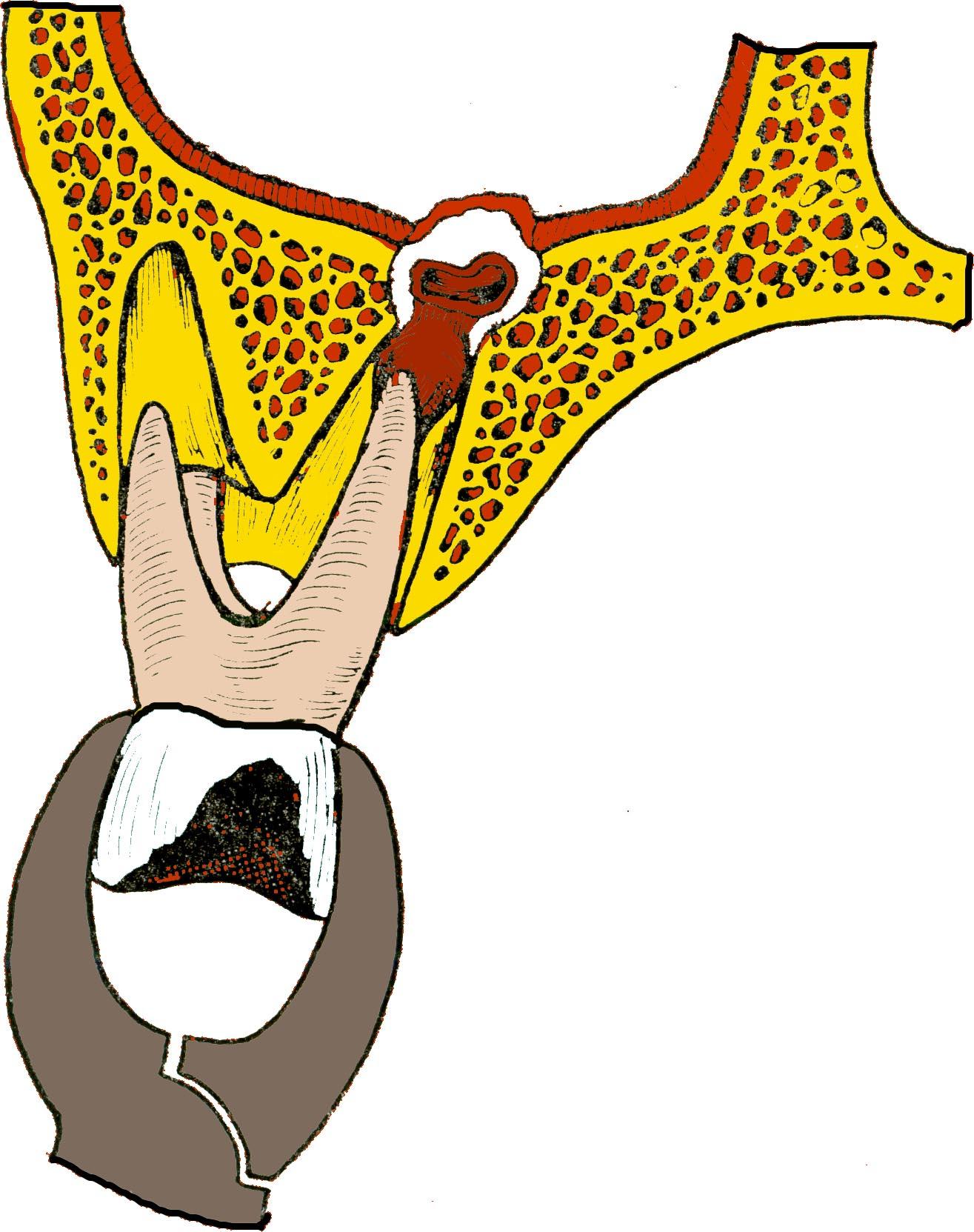
Рис. 64 Удаление верхнего моляра со вскрытием верхнечелюстной пазухи
Перфорация дна верхнечелюстной пазухи может произойти и по вине врача. Это бывает при травматичном удалении зуба щипцами или элеватором, разъединении корней в области бифуркации долотом, а также во время обследования лунки хирургической ложкой, когда ее грубо продвигают вверх, пытаясь с усилием удалить грануляционную ткань со дна лунки

Рис. 65 Прободение дна верхнечелюстной пазухи при удалении
studfiles.net