|
|
|
|
 Far Far |
 WinNavigator WinNavigator |
 Frigate Frigate |
 Norton
Commander Norton
Commander |
 WinNC WinNC |
 Dos
Navigator Dos
Navigator |
 Servant
Salamander Servant
Salamander |
 Turbo
Browser Turbo
Browser |
|
|
 Winamp,
Skins, Plugins Winamp,
Skins, Plugins |
 Необходимые
Утилиты Необходимые
Утилиты |
 Текстовые
редакторы Текстовые
редакторы |
 Юмор Юмор |
|
|
|
File managers and best utilites |
Лицевые боли Лицевые боли могут быть проявлением. Лицевые боли реферат
«Боль в области лица и глазная боль»
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Реферат
на тему:
«Боль в области лица и глазная боль»
Пенза
2008
План
1. Боль в области лица
2. Боль глазная
2.1 Глаукома
2.2 Ириты и иридоциклиты
2.3 Конъюнктивит острый
2.4 Эрозия роговицы
Литература
1. Боль в области лица
Боль в области лица преимущественно возникает при различных поражения тройничного нерва, языкоглоточного нерва, крылонебного узла, коленчатого ганглия лицевого нерва, носоресничного нерва; может проявляться также в виде ангионевралгий, синдрома патологического прикуса.
При невралгии тройничного нерва наиболее характерный признак – интенсивная приступообразная боль в зоне иннервации ветвей нерва, которая может возникать как без видимой причины, так и от раздражения пусковых, так называемых курковых зон – участков кожи лица или слизистой оболочки полости рта. Болевые приступы сопровождаются гиперемией лица, слезоточивостью, повышенным потоотделением, иногда – отечностью, герпетическими высыпаниями, двигательной активностью мимической мускулатуры.
Иногда отмечается снижение кожной, главным образом тактильной, чувствительности в зоне иннервации тройничного нерва.
Для невралгии языкоглоточного нерва характерна сильная, приступообразная боль в области глотки, миндалин, корня языка, угла нижней челюсти, в слуховом проходе, впереди ушной раковины. Начало приступа болей может быть связано с разговором или приемом пищи. Приступ сопровождается сухостью во рту, появлением густой вязкой слюны.
При невралгии крылонебного узла (синдром Сладера) приступообразная (в течение нескольких часов, а иногда и суток) распирающая боль появляется вначале в глубоких отделах лица, а затем распространяется на небо, язык, кожные покровы височной области, глазное яблоко. Наблюдаются отечность век, гиперемия конъюнктивы, обильное выделение слюны, носовой слизи, слезоточивость. Могут быть участки гиперемии на щеках.
Поражение коленчатого ганглия лицевого нерва вирусом опоясывающего лишая характеризуется появлением жгучей, приступообразной или постоянной боли в области уха, иррадиирующей на лицо, затылочную область и шею.
Возникают герпетические высыпания в наружном слуховом проходе, парезмимической мускулатуры, головокружение.
Невралгия носоресничного нерва характеризуется приступообразной мучительной болью в области глазного яблока и половине носа. Боль усиливается в ночное время. Кожа лба и носа отечна, гиперемирована; бывают сыпи. При осмотре глаза определяется конъюнктивит, кератит, иридоциклит и даже изъязвления. Слизистая оболочка носа гипертрофирована, гиперемирована; обильная ринорея. При пальпации определяется болезненность в области внутреннего угла глазницы и соответствующей половине носа. Заболевание связывают с патологическими изменениями в придаточных пазухах носа, с искривлением носовой перегородки, с заболеваниями зубочелюстной системы.
При ангионевралгии на фоне общего недомогания возникает приступообразная, сверлящая непродолжительная боль, которая распространяется по ходу ветвей наружной сонной артерии. Порой она тупая, давящая, иррадиирует в височно-теменную и лобную области, глазные яблоки, нос. Пальпаторно определяется болезненность в области проекции сосудов, уплотнение сосудистой стенки за счет периартериита. Нередко бывают конъюнктивит, увеличение небных миндалин, снижение остроты зрения. Болевой приступ может провоцироваться употреблением алкоголя, мороженого; чаще всего он возникает на фоне умственного утомления и эмоциональных стрессов. По ходу сосудов кожа гиперемирована, влажная; отмечается повышенная саливация и слезотечение.
При синдроме патологического прикуса боль появляется вначале в височной области, глазном яблоке, скуловой кости, области уха, а затем распространяется в затылочную область и область лица. Причиной боли могут быть полная или частичная адентия, нарушение прикуса, некоординированные движения нижней челюстью, различные дисфункции жевательных мышц. Страдают преимущественно лица с неуравновешенной нервно-эмоциональной сферой.
Неотложная помощь. При болевых приступах невралгии тройничного нерва назначается внутрь карбамазепин (финлепсин) по 0,05 г. с повышением дозы до 0,2 г, транквилизаторы (триоксазин по 0,3 г 3 раза в день, седуксен по 0,005 г. 2–3 раз в день), антигистаминные препараты (дипразин, пипольфен 0,025 г. 2–3 раза в день; димедрол 0,03 г. 3 раза в день) в сочетании с витаминами группы В и никотиновой кислотой.
При невралгиях языкоглоточного нерва неотложная помощь состоит в смазывании области небных миндалин 10% раствором новокаина.
Неотложная помощь при невралгии крылонебного узла состоит в смазывании дистального участка средней носовой раковины 3% раствором кокаина, что может служить и важным диагностическим тестом. Внутрь назначаются анальгетики, седуксен в обычных дозах.
При поражении коленчатого ганглия лицевого нерва назначаются внутрь анальгетики в обычных дозах, десенсибилизирующие средства (1 мл 2% раствора супрастина или 1 мл 1% раствора димедрола внутримышечно).
При невралгии носоресничного нерва слизистая оболочка переднего отдела носовой полости смазывается 5% раствором кокаина с адреналином.
Для снятия болевых приступов при ангионевралгиях проводятся новокаиновые блокады 1% раствором новокаина по ходу сосудов.
Неотложная помощь при болевом синдроме отологического прикуса заключается в назначении анальгетиков, малых транквилизаторов в обычных дозах.
Госпитализация показана при длительно текущих болевых приступах, трудно поддающихся купированию.
2. Боль глазная
Причиной глазной боли могут быть повреждения глаза и его придатков, ожоги, глаукома, воспаления сосудистой оболочки (ириты, иридоциклиты), роговой оболочки (кератиты), теноновой капсулы глаза (тенонит), острое воспаление слизистой оболочки глаза (конъюнктивит).
2.1 Глаукома
Боль в глазу при глаукоме связана с повышением внутриглазного давления, наблюдается у части больных открытоугольной глаукомой, хотя и не является обязательным симптомом данного заболевания.
Боль в глазу сопровождается появлением тумана, радужных кругов. При осмотре – небольшая застойная инъекция, отек роговицы, зрачок шире зрачка другого глаза. Передняя камера мельче, чем обычно. При систематическом применении миотиков клиническая картина стушевана. При специальном исследовании выявляются повышение внутриглазного давления до 35–50 мм рт. ст… часто снижение остроты зрения, специфические изменения поля зрения (расширение слепого пятна, кольцевые скотомы, сужение границ).
Диагноз ставят на основании жалоб и данных комплексного обследования.
Неотложная помощь. Инстилляции 1–2 капель 1% или 2% раствора пилокарпина 2–3 раза в день. В ряде случаев инсталляции пилокарпина снижают болевой синдром в связи с понижением внутриглазного давления.
Госпитализация не показана. Однако во всех случаях, подозрительных на глаукому, необходимо направить больного к офтальмологу для детального обследования и подбора индивидуального мистического режима. При неэффективности медикаментозного лечения рекомендуется хирургическое вмешательство, дающее наилучшие результаты в начальных стадиях заболевания.
Глаукома, острый приступ. Боль в глазу может возникнуть при резком повышении внутриглазного давления в случаях декомпенсации глаукомы – так называемый острый приступ глаукомы. Она может появиться внезапно, впервые в виде острого приступа или же возникает на фоне обострения хронического течения заболевания.
Резкая боль в глазу, распространяющаяся на висок, затылочную область, по ходу тройничного нерва, тошнота, иногда рвота, слабость.
Желудочно-кишечная симптоматика симулирует иногда отравление, желудочно-кишечную интоксикацию. При осмотре определяется отек век, застойная инъекция глазного яблока, отек роговицы. Передняя камера мелкая, зрачок широкий, реакция на свет отсутствует. Зрение резко снижено. Глазное яблоко при пальпации болезненное, твердое. Внутриглазное давление достигает 50–60 мм рт. ст.
Диагноз. Острый приступ глаукомы следует дифференцировать от острого иридоциклита.
Неотложная помощь направлена на снижение внутриглазного давления.
Срочная инстилляция миотиков (2% раствор пилокарпина каждые 15 мин по 2 капли, 0,013% раствор фосфакола по 2 капли 2–3 раза в день, 0,05% раствор армина по 2 капли 3–4 раза в день), закладывание на веко лекарственной пленки с пилокарпином. Внутрь – диакарб (фонурит) по 0,25–0,5 г 3–4 раза в день, 30% раствор глицерина в изотоническом растворе хлорида натрия по 100–200 г. Одновременно проводят отвлекающую терапию (пиявки на висок, горчичники на затылок и икры, горячие ножные ванны). Для дегидратации применяют слабительное, повторные внутривенные вливания 40% раствора глюкозы по 20 мл. Назначают в обычных дозах седативные средства, снотворные. В тяжелых случаях вводят внутримышечно литическую смесь (1 мл 2,5% раствора аминазина, 1 мл 2% раствора промедола, 1 мл 1% раствора димедрола или 2,5% раствора пипольфена).
Госпитализация в офтальмологический стационар. Некупирующийся острый приступ глаукомы – показание к экстренному хирургическому вмешательству.
2.2 Ириты и иридоциклиты
Боль обусловливается воспалительным процессом в радужке и цилиарном теле (иридоциклит), реже изолированно в радужке (ирит). Причиной заболеваний могут быть инфекция или токсико-аллергический процесс. Инфекционные ириты и иридоциклиты возникают в результате эндогенного распространения процесса при сифилисе, туберкулезе, воспалении миндалин, поражениях пазух носа, кариесе зубов, токсоплазмозе и некоторых других заболеваниях. Причиной токсикоаллергических процессов в сосудистой оболочке глаза являются ревматизм, хронические полиартриты, болезнь Рейтера, болезни обмена веществ.
Симптомы. При остром ирите сильная боль в глазу сопровождается выраженной светобоязнью, перикорнеальной инъекцией, «запотелостью» эндотелия роговицы. Радужка гиперемирована, зрачок сужен, иногда неправильной формы в связи с образованием задних синехий, отложение пигмента на передней поверхности хрусталика. При иридоциклите с описанным проявлением воспаления присоединяются отложения на задней поверхности роговицы (преципитаты), экссудация в стекловидном теле, усиливающаяся при вовлечении в процесс всего сосудистого тракта (увеит).
Диагноз устанавливают на основании клинической картины и данных обследования, заболевание дифференцируют от острого приступа глаукомы и банального конъюнктивита.
Неотложная помощь должна оказываться офтальмологом, при задержке специализированной помощи лечение проводится любым врачом.
Общим для всех иритов и иридоциклитов лечением является назначение внутрь антибиотиков широкого спектра действия, бутадиона, иногда кортикостероидов. Место обязательно закапывание мидриатиков: 0,25% раствор скополамина 4–6 раз в день по 2 капли, 1% раствор атропина 4 раза в день по 2 капли. При отсутствии расширения зрачка – инстилляция 1–2 капель 1% раствора адреналина гидрокарбоната или инъекции 1 мл 0,1% раствора адреналина гидрохлорида, или 1 мл 1% раствора мезатона под конъюнктиву. Обязательно назначение кортикостероидов в виде инстилляций по 1–2 капли 4–6 раз в день (дексаметазон или гидрокортизон), в условиях офтальмологического стационара – в виде инъекций под конъюнктиву по 0,2–0,4 мл ежедневно; иногда назначают антибиотики в инъекциях под конъюнктиву. Проводят отвлекающую терапию (пиявки на височную область, горчичники на затылок и икры).
Госпитализация в офтальмологическое учреждение показана при отсутствии эффекта от медикаментозного лечения.
2.3 Конъюнктивит острый
Различают инфекционный, аллергический, острый эпидемический и острый аденовирусный конъюнктивит.
Инфекционный конъюнктивит. Причиной чаще всего являются стафилококк, пневмококк, стрептококк, палочка Моракса-Аксенфельда.
Симптомы: режущая боль в глазах, гиперемия конъюнктивы век и глазного яблока, слезотечение, обильное гнойное отделение.
Диагноз – первичный на основании клинических проявлений; в специализированном учреждении лабораторными методами выявляется возбудитель заболевания.
Неотложная помощь. Инстилляция сульфаниламидных препаратов и (или) антибиотиков (30% раствор сульфацила натрия, 10% раствор сульфапиридазина натрия, 10% раствор норсульфазола, 0,25% раствор левомицетина, раствор пенициллина 100000 ЕД на 10 мл изотонического раствора хлорида натрия и пр.) по 2 капли 4–6 раз в день и в виде глазных мазей (1% мазь тетрациклина, 30% мазь сульфапиридазина натрия и пр.) 2–3 раза в день.
Наиболее эффективно назначение глазных лекарственных пленок с сульфапиридазином или канамицином 1 – 2 раза в день в конъюнктивальную полость за нижнее веко.
В первые часы заболевания эффективно применение экспресс-метода лечения: закапывание растворов антибиотиков каждые 15 мин в течение 2 ч, а затем ежечасно в течение 10–12 ч. На палочку Моракса-Аксенфельда специфически действует 0,25 раствор сульфацита цинка в 2% растворе борной кислоты. Закапывание 3–4 раза в день по 1 – 2 капли.
Аллергический конъюнктивит возникает при аллергических реакциях на лекарственные препараты, применяемые пациентами, на косметические средства, различные пищевые и другие аллергены.
Резь и болевые ощущения в глазах, отек век, слизистой оболочки век и глазного яблока, гиперемия кожи век и слизистой оболочки, в ряде случаев появляются фолликулы в переходной складке век.
Неотложная помощь. Инстилляция в конъюнктиьальный мешок растворов кортикостероидов (0,1% раствор дексаметазона, 1% раствор гидрокотизона), смазывание век 1% мазью гидрокортизона. Внутрь – димедрол, супрастин, глюконат кальция и другие десенсибилизирующие препараты. Рекомендуется исключить из пищи продукты или не применять средства, вызывающие аллергию.
Острый аденовирусный конъюнктивит обусловлен аденовирусами серотипов 3, 4, 6, 7, 7a, 10, 11. Серотипы 3, 7a, 11 обычно выявляются при эпидемических вспышках, серотипы 4, 6, 7, 10 – в спорадических случаях заболевания.
Вирус передается от больного здоровому путем прямого контакта. Начало заболевания острое, обычно на одном глазу, через 1–3 дня процесс развивается на другом глазу.
Слезотечение, гиперемия и отек конъюнктивы век и глазного яблока, серозное отделяемое, чувство рези и жжения в глазах. При осмотре фолликулы конъюнктивы век более выражены в переходных складках, отмечается поражение околоушных лимфатических узлов. Иногда наблюдаются понижение чувствительности роговицы, гиперемия сосочков конъюнктивы.
В редких случаях наблюдается поражение роговицы в виде поверхностных нежных инфильтратов. Часто возникают общие проявления: поражение верхних дыхательных путей, головная боль, диспепсические расстройства.
Диагноз ставят на основании клинической картины, дифференцируют с инфекционным конъюнктивитом.
Эпидемический конъюнктивит вызывается аденовирусами серотипов 8, 11, 19,29.
Светобоязнь, слезотечение, значительное отделяемое, отек век, гиперемия и отек слизистой оболочки век, образование фолликулов, понижение чувствительности роговицы, поражение роговой оболочки, околоушный и затылочный лимфаденит.
Неотложную помощь оказывает офтальмолог. Выраженное терапевтическое действие при аденовирусном и эпидемическом конъюнктивитах оказывают те препараты, которые обладают противовирусной активностью, а именно флореналь (0,5% мазь или глазные пленки), теброфен (0,25–1% мазь), интерферон (капли). Вводят внутримышечно гаммаглобулин.
Больные острым конъюнктивитом любой этиологии нуждаются в наблюдении окулиста.
Госпитализации, как правило, не требуется, при тяжелых осложнениях неотложная госпитализация в специализированное отделение.
2.4 Эрозия роговицы
ЭРОЗИЯ РОГОВИЦЫ развивается вследствие поверхностных повреждений роговицы.
Сильная боль, резь в глазу, слезотечение, светобоязнь. При обследовании – гиперемия конъюнктивы век и глазного яблока. На роговице отмечается дефект эпителия, окрашивающийся в желтовато-зеленый цвет при закапывании в конъюнктивальный мешок 1% раствора флюоресцеина с последующим промыванием изотоническим раствором хлорида натрия.
Диагноз устанавливают на основании клинической картины.
Неотложная помощь. Инстилляция 1–2 капель 30% раствора сульфацила натрия, введение в конъюнктивальный мешок эмульсии синтомицина, тиаминовой мази. Больного направляют в офтальмологическое учреждение.
Госпитализации обычно не требуется.
Литература
1. «Неотложная медицинская помощь», под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д.м.н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова, к.м.н. А.В. Низового, Ю.Л. Амченкова; под ред. д.м.н. В.Т. Ивашкина, д.м.н. П.Г. Брюсова; Москва «Медицина» 2001
2. Елисеев О.М. (составитель) Справочник по оказанию скорой и неотложной помощи, «Лейла», СПБ, 1996 год
znakka4estva.ru
1. Боль в области лица. Боль в области лица и глазная боль
Похожие главы из других работ:
Виды раны и повреждения черепа
4. УШИБЫ И РАНЕНИЯ ЛИЦА
Повреждения лица подразделяются на закрытые и открытые. К закрытым повреждениям относятся ушибы, кровоизлияния, разрывы мышц, сухожилий и нервов, переломы костей и вывих нижней челюсти...
Здоровье и красота
2. Уход за кожей лица
Кожа непосредственно контактирует с окружающей средой. Содержащиеся в ней пыль, грязь и химические вещества заставляют нашу иммунную систему работать на полную мощность. Кто поддерживает свое тело в хорошей физической форме...
Лечение и осложнения челюстно-лицевых переломов
2. Компьютерная томография при травме лица и верхней челюсти
Компьютерная томография весьма информативна при оценке повреждений верхней челюсти и лица, определении переломов костей глазницы, травмы в средней части лица и потенциальной обструкции дыхательных путей...
Лечение и осложнения челюстно-лицевых переломов
3.2 Целлюлит лица
Тяжесть целлюлита зависит от вирулентности микроорганизмов, сопротивляемости организма хозяина, локализации процесса и распространения инфекции по фасциальным футлярам. Фасциальные пространства формируются глубокой фасцией шеи...
Методы клинического обследования больного
1.3.5 Выражение лица
Выражение лица - зеркало душевного и физического состояния больного. При ряде заболеваний выражение лица является важным диагностическим признаком...
Неотложная патология брюшной полости
1. БОЛЬ
Боль в животе может быть проявлением многих болезненных состояний, необязательно связанных с желудочно-кишечным трактом. Это особенно относится к детям в возрасте 3--6 лет с тонзиллитом и пневмонией...
Неотложные состояния в отологии
1. Боль в ухе
Боль в ухе может быть не только проявлением наружного или среднего отита, но и симптомом многих других заболеваний. Пациентов с оталгией необходимо консультировать у отоларинголога. Чувствительная сфера уха обеспечивается черепными нервами V...
Неотложные состояния в стоматологии
2. Боль
При болях одонтогенного происхождения пациенты обычно точно указывают их локализацию. Врач ОНП должен уметь распознавать и неодонтогенные причинные факторы боли в области лица и полости рта (например...
Парезы мышц лица и конечностей
1. Паралич мышц лица
...
Пилинг кожи лица в условиях салона красоты
1.4.3.1 Вакуумная чистка лица
Очень популярна вакуумная чистка лица, которая не только отслаивает эпидермис, но также способствует улучшению кровообращения в области лица...
Пилинг кожи лица в условиях салона красоты
1.4.3.2 Лазерная шлифовка лица
Лазерная шлифовка лица (лазерный пилинг) также относится к физическим методам пилинга. Он является одним из наиболее эффективных методов омоложения лица. Во время процедуры верхний слой кожи сжигается при помощи лазера...
Пилинг кожи лица в условиях салона красоты
1.4.4.1 Шлифовка лица
Шлифовка лица - один из методов механического пилинга, используется для устранения кожных дефектов в виде рубцов от прошлых высыпаний, неровностей кожи и т.д., а также в качестве омолаживающей процедуры. Обычно ее применяют в зрелом возрасте...
Роль акушерки в психопрофилактической подготовке беременных к родам
2.2 Боль
Отдельно можно поговорить о страхе боли. Как известно, роды -- это процесс, сопровождающийся достаточно интенсивными болевыми ощущениями, и каждая роженица мечтает о том, чтобы боль не помешала ей радоваться рождению крохи...
Сухая кожа
2.3 Уход за сухой кожей лица
Благотворное влияние на сухую кожу особенно в молодом возрасте оказывает, прежде всего, здоровый образ жизни: физические упражнения, правильное питание, достаточный ночной отдых, регулярные косметические процедуры...
Челюстно-лицевые переломы
1. ПЕРЕЛОМЫ КОСТЕЙ В СРЕДНЕЙ ЧАСТИ ЛИЦА
Поскольку такие переломы можно разделить на несколько категорий в зависимости от их анатомической локализации, каждый тип перелома будет рассматриваться отдельно. Очевидно...
med.bobrodobro.ru
Боль в области лица и глазная боль
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Реферат
на тему:
«Боль в области лица и глазная боль»
Пенза
2008
План
1. Боль в области лица
2. Боль глазная
2.1 Глаукома
2.2 Ириты и иридоциклиты
2.3 Конъюнктивит острый
2.4 Эрозия роговицы
Литература
1. Боль в области лица
Боль в области лица преимущественно возникает при различных поражения тройничного нерва, языкоглоточного нерва, крылонебного узла, коленчатого ганглия лицевого нерва, носоресничного нерва; может проявляться также в виде ангионевралгий, синдрома патологического прикуса.
При невралгии тройничного нерва наиболее характерный признак – интенсивная приступообразная боль в зоне иннервации ветвей нерва, которая может возникать как без видимой причины, так и от раздражения пусковых, так называемых курковых зон – участков кожи лица или слизистой оболочки полости рта. Болевые приступы сопровождаются гиперемией лица, слезоточивостью, повышенным потоотделением, иногда – отечностью, герпетическими высыпаниями, двигательной активностью мимической мускулатуры.
Иногда отмечается снижение кожной, главным образом тактильной, чувствительности в зоне иннервации тройничного нерва.
Для невралгии языкоглоточного нерва характерна сильная, приступообразная боль в области глотки, миндалин, корня языка, угла нижней челюсти, в слуховом проходе, впереди ушной раковины. Начало приступа болей может быть связано с разговором или приемом пищи. Приступ сопровождается сухостью во рту, появлением густой вязкой слюны.
При невралгии крылонебного узла (синдром Сладера) приступообразная (в течение нескольких часов, а иногда и суток) распирающая боль появляется вначале в глубоких отделах лица, а затем распространяется на небо, язык, кожные покровы височной области, глазное яблоко. Наблюдаются отечность век, гиперемия конъюнктивы, обильное выделение слюны, носовой слизи, слезоточивость. Могут быть участки гиперемии на щеках.
Поражение коленчатого ганглия лицевого нерва вирусом опоясывающего лишая характеризуется появлением жгучей, приступообразной или постоянной боли в области уха, иррадиирующей на лицо, затылочную область и шею.
Возникают герпетические высыпания в наружном слуховом проходе, парезмимической мускулатуры, головокружение.
Невралгия носоресничного нерва характеризуется приступообразной мучительной болью в области глазного яблока и половине носа. Боль усиливается в ночное время. Кожа лба и носа отечна, гиперемирована; бывают сыпи. При осмотре глаза определяется конъюнктивит, кератит, иридоциклит и даже изъязвления. Слизистая оболочка носа гипертрофирована, гиперемирована; обильная ринорея. При пальпации определяется болезненность в области внутреннего угла глазницы и соответствующей половине носа. Заболевание связывают с патологическими изменениями в придаточных пазухах носа, с искривлением носовой перегородки, с заболеваниями зубочелюстной системы.
При ангионевралгии на фоне общего недомогания возникает приступообразная, сверлящая непродолжительная боль, которая распространяется по ходу ветвей наружной сонной артерии. Порой она тупая, давящая, иррадиирует в височно-теменную и лобную области, глазные яблоки, нос. Пальпаторно определяется болезненность в области проекции сосудов, уплотнение сосудистой стенки за счет периартериита. Нередко бывают конъюнктивит, увеличение небных миндалин, снижение остроты зрения. Болевой приступ может провоцироваться употреблением алкоголя, мороженого; чаще всего он возникает на фоне умственного утомления и эмоциональных стрессов. По ходу сосудов кожа гиперемирована, влажная; отмечается повышенная саливация и слезотечение.
При синдроме патологического прикуса боль появляется вначале в височной области, глазном яблоке, скуловой кости, области уха, а затем распространяется в затылочную область и область лица. Причиной боли могут быть полная или частичная адентия, нарушение прикуса, некоординированные движения нижней челюстью, различные дисфункции жевательных мышц. Страдают преимущественно лица с неуравновешенной нервно-эмоциональной сферой.
Неотложная помощь. При болевых приступах невралгии тройничного нерва назначается внутрь карбамазепин (финлепсин) по 0,05 г. с повышением дозы до 0,2 г, транквилизаторы (триоксазин по 0,3 г 3 раза в день, седуксен по 0,005 г. 2–3 раз в день), антигистаминные препараты (дипразин, пипольфен 0,025 г. 2–3 раза в день; димедрол 0,03 г. 3 раза в день) в сочетании с витаминами группы В и никотиновой кислотой.
При невралгиях языкоглоточного нерва неотложная помощь состоит в смазывании области небных миндалин 10% раствором новокаина.
Неотложная помощь при невралгии крылонебного узла состоит в смазывании дистального участка средней носовой раковины 3% раствором кокаина, что может служить и важным диагностическим тестом. Внутрь назначаются анальгетики, седуксен в обычных дозах.
При поражении коленчатого ганглия лицевого нерва назначаются внутрь анальгетики в обычных дозах, десенсибилизирующие средства (1 мл 2% раствора супрастина или 1 мл 1% раствора димедрола внутримышечно).
При невралгии носоресничного нерва слизистая оболочка переднего отдела носовой полости смазывается 5% раствором кокаина с адреналином.
Для снятия болевых приступов при ангионевралгиях проводятся новокаиновые блокады 1% раствором новокаина по ходу сосудов.
Неотложная помощь при болевом синдроме отологического прикуса заключается в назначении анальгетиков, малых транквилизаторов в обычных дозах.
Госпитализация показана при длительно текущих болевых приступах, трудно поддающихся купированию.
2. Боль глазная
Причиной глазной боли могут быть повреждения глаза и его придатков, ожоги, глаукома, воспаления сосудистой оболочки (ириты, иридоциклиты), роговой оболочки (кератиты), теноновой капсулы глаза (тенонит), острое воспаление слизистой оболочки глаза (конъюнктивит).
2.1 Глаукома
Боль в глазу при глаукоме связана с повышением внутриглазного давления, наблюдается у части больных открытоугольной глаукомой, хотя и не является обязательным симптомом данного заболевания.
Боль в глазу сопровождается появлением тумана, радужных кругов. При осмотре – небольшая застойная инъекция, отек роговицы, зрачок шире зрачка другого глаза. Передняя камера мельче, чем обычно. При систематическом применении миотиков клиническая картина стушевана. При специальном исследовании выявляются повышение внутриглазного давления до 35–50 мм рт. ст… часто снижение остроты зрения, специфические изменения поля зрения (расширение слепого пятна, кольцевые скотомы, сужение границ).
Диагноз ставят на основании жалоб и данных комплексного обследования.
Неотложная помощь. Инстилляции 1–2 капель 1% или 2% раствора пилокарпина 2–3 раза в день. В ряде случаев инсталляции пилокарпина снижают болевой синдром в связи с понижением внутриглазного давления.
Госпитализация не показана. Однако во всех случаях, подозрительных на глаукому, необходимо направить больного к офтальмологу для детального обследования и подбора индивидуального мистического режима. При неэффективности медикаментозного лечения рекомендуется хирургическое вмешательство, дающее наилучшие результаты в начальных стадиях заболевания.
Глаукома, острый приступ. Боль в глазу может возникнуть при резком повышении внутриглазного давления в случаях декомпенсации глаукомы – так называемый острый приступ глаукомы. Она может появиться внезапно, впервые в виде острого приступа или же возникает на фоне обострения хронического течения заболевания.
Резкая боль в глазу, распространяющаяся на висок, затылочную область, по ходу тройничного нерва, тошнота, иногда рвота, слабость.
Желудочно-кишечная симптоматика симулирует иногда отравление, желудочно-кишечную интоксикацию. При осмотре определяется отек век, застойная инъекция глазного яблока, отек роговицы. Передняя камера мелкая, зрачок широкий, реакция на свет отсутствует. Зрение резко снижено. Глазное яблоко при пальпации болезненное, твердое. Внутриглазное давление достигает 50–60 мм рт. ст.
Диагноз. Острый приступ глаукомы следует дифференцировать от острого иридоциклита.
Неотложная помощь направлена на снижение внутриглазного давления.
Срочная инстилляция миотиков (2% раствор пилокарпина каждые 15 мин по 2 капли, 0,013% раствор фосфакола по 2 капли 2–3 раза в день, 0,05% раствор армина по 2 капли 3–4 раза в день), закладывание на веко лекарственной пленки с пилокарпином. Внутрь – диакарб (фонурит) по 0,25–0,5 г 3–4 раза в день, 30% раствор глицерина в изотоническом растворе хлорида натрия по 100–200 г. Одновременно проводят отвлекающую терапию (пиявки на висок, горчичники на затылок и икры, горячие ножные ванны). Для дегидратации применяют слабительное, повторные внутривенные вливания 40% раствора глюкозы по 20 мл. Назначают в обычных дозах седативные средства, снотворные. В тяжелых случаях вводят внутримышечно литическую смесь (1 мл 2,5% раствора аминазина, 1 мл 2% раствора промедола, 1 мл 1% раствора димедрола или 2,5% раствора пипольфена).
Госпитализация в офтальмологический стационар. Некупирующийся острый приступ глаукомы – показание к экстренному хирургическому вмешательству.
2.2 Ириты и иридоциклиты
Боль обусловливается воспалительным процессом в радужке и цилиарном теле (иридоциклит), реже изолированно в радужке (ирит). Причиной заболеваний могут быть инфекция или токсико-аллергический процесс. Инфекционные ириты и иридоциклиты возникают в результате эндогенного распространения процесса при сифилисе, туберкулезе, воспалении миндалин, поражениях пазух носа, кариесе зубов, токсоплазмозе и некоторых других заболеваниях. Причиной токсикоаллергических процессов в сосудистой оболочке глаза являются ревматизм, хронические полиартриты, болезнь Рейтера, болезни обмена веществ.
Симптомы. При остром ирите сильная боль в глазу сопровождается выраженной светобоязнью, перикорнеальной инъекцией, «запотелостью» эндотелия роговицы. Радужка гиперемирована, зрачок сужен, иногда неправильной формы в связи с образованием задних синехий, отложение пигмента на передней поверхности хрусталика. При иридоциклите с описанным проявлением воспаления присоединяются отложения на задней поверхности роговицы (преципитаты), экссудация в стекловидном теле, усиливающаяся при вовлечении в процесс всего сосудистого тракта (увеит).
Диагноз устанавливают на основании клинической картины и данных обследования, заболевание дифференцируют от острого приступа глаукомы и банального конъюнктивита.
Неотложная помощь должна оказываться офтальмологом, при задержке специализированной помощи лечение проводится любым врачом.
Общим для всех иритов и иридоциклитов лечением является назначение внутрь антибиотиков широкого спектра действия, бутадиона, иногда кортикостероидов. Место обязательно закапывание мидриатиков: 0,25% раствор скополамина 4–6 раз в день по 2 капли, 1% раствор атропина 4 раза в день по 2 капли. При отсутствии расширения зрачка – инстилляция 1–2 капель 1% раствора адреналина гидрокарбоната или инъекции 1 мл 0,1% раствора адреналина гидрохлорида, или 1 мл 1% раствора мезатона под конъюнктиву. Обязательно назначение кортикостероидов в виде инстилляций по 1–2 капли 4–6 раз в день (дексаметазон или гидрокортизон), в условиях офтальмологического стационара – в виде инъекций под конъюнктиву по 0,2–0,4 мл ежедневно; иногда назначают антибиотики в инъекциях под конъюнктиву. Проводят отвлекающую терапию (пиявки на височную область, горчичники на затылок и икры).
Госпитализация в офтальмологическое учреждение показана при отсутствии эффекта от медикаментозного лечения.
2.3 Конъюнктивит острый
Различают инфекционный, аллергический, острый эпидемический и острый аденовирусный конъюнктивит.
Инфекционный конъюнктивит. Причиной чаще всего являются стафилококк, пневмококк, стрептококк, палочка Моракса-Аксенфельда.
Симптомы: режущая боль в глазах, гиперемия конъюнктивы век и глазного яблока, слезотечение, обильное гнойное отделение.
Диагноз – первичный на основании клинических проявлений; в специализированном учреждении лабораторными методами выявляется возбудитель заболевания.
Неотложная помощь. Инстилляция сульфаниламидных препаратов и (или) антибиотиков (30% раствор сульфацила натрия, 10% раствор сульфапиридазина натрия, 10% раствор норсульфазола, 0,25% раствор левомицетина, раствор пенициллина 100000 ЕД на 10 мл изотонического раствора хлорида натрия и пр.) по 2 капли 4–6 раз в день и в виде глазных мазей (1% мазь тетрациклина, 30% мазь сульфапиридазина натрия и пр.) 2–3 раза в день.
Наиболее эффективно назначение глазных лекарственных пленок с сульфапиридазином или канамицином 1 – 2 раза в день в конъюнктивальную полость за нижнее веко.
В первые часы заболевания эффективно применение экспресс-метода лечения: закапывание растворов антибиотиков каждые 15 мин в течение 2 ч, а затем ежечасно в течение 10–12 ч. На палочку Моракса-Аксенфельда специфически действует 0,25 раствор сульфацита цинка в 2% растворе борной кислоты. Закапывание 3–4 раза в день по 1 – 2 капли.
Аллергический конъюнктивит возникает при аллергических реакциях на лекарственные препараты, применяемые пациентами, на косметические средства, различные пищевые и другие аллергены.
Резь и болевые ощущения в глазах, отек век, слизистой оболочки век и глазного яблока, гиперемия кожи век и слизистой оболочки, в ряде случаев появляются фолликулы в переходной складке век.
Неотложная помощь. Инстилляция в конъюнктиьальный мешок растворов кортикостероидов (0,1% раствор дексаметазона, 1% раствор гидрокотизона), смазывание век 1% мазью гидрокортизона. Внутрь – димедрол, супрастин, глюконат кальция и другие десенсибилизирующие препараты. Рекомендуется исключить из пищи продукты или не применять средства, вызывающие аллергию.
Острый аденовирусный конъюнктивит обусловлен аденовирусами серотипов 3, 4, 6, 7, 7a, 10, 11. Серотипы 3, 7a, 11 обычно выявляются при эпидемических вспышках, серотипы 4, 6, 7, 10 – в спорадических случаях заболевания.
Вирус передается от больного здоровому путем прямого контакта. Начало заболевания острое, обычно на одном глазу, через 1–3 дня процесс развивается на другом глазу.
Слезотечение, гиперемия и отек конъюнктивы век и глазного яблока, серозное отделяемое, чувство рези и жжения в глазах. При осмотре фолликулы конъюнктивы век более выражены в переходных складках, отмечается поражение околоушных лимфатических узлов. Иногда наблюдаются понижение чувствительности роговицы, гиперемия сосочков конъюнктивы.
В редких случаях наблюдается поражение роговицы в виде поверхностных нежных инфильтратов. Часто возникают общие проявления: поражение верхних дыхательных путей, головная боль, диспепсические расстройства.
Диагноз ставят на основании клинической картины, дифференцируют с инфекционным конъюнктивитом.
Эпидемический конъюнктивит вызывается аденовирусами серотипов 8, 11, 19,29.
Светобоязнь, слезотечение, значительное отделяемое, отек век, гиперемия и отек слизистой оболочки век, образование фолликулов, понижение чувствительности роговицы, поражение роговой оболочки, околоушный и затылочный лимфаденит.
Неотложную помощь оказывает офтальмолог. Выраженное терапевтическое действие при аденовирусном и эпидемическом конъюнктивитах оказывают те препараты, которые обладают противовирусной активностью, а именно флореналь (0,5% мазь или глазные пленки), теброфен (0,25–1% мазь), интерферон (капли). Вводят внутримышечно гаммаглобулин.
Больные острым конъюнктивитом любой этиологии нуждаются в наблюдении окулиста.
Госпитализации, как правило, не требуется, при тяжелых осложнениях неотложная госпитализация в специализированное отделение.
2.4 Эрозия роговицы
ЭРОЗИЯ РОГОВИЦЫ развивается вследствие поверхностных повреждений роговицы.
Сильная боль, резь в глазу, слезотечение, светобоязнь. При обследовании – гиперемия конъюнктивы век и глазного яблока. На роговице отмечается дефект эпителия, окрашивающийся в желтовато-зеленый цвет при закапывании в конъюнктивальный мешок 1% раствора флюоресцеина с последующим промыванием изотоническим раствором хлорида натрия.
Диагноз устанавливают на основании клинической картины.
Неотложная помощь. Инстилляция 1–2 капель 30% раствора сульфацила натрия, введение в конъюнктивальный мешок эмульсии синтомицина, тиаминовой мази. Больного направляют в офтальмологическое учреждение.
Госпитализации обычно не требуется.
Литература
1. «Неотложная медицинская помощь», под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора,д.м.н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова,к.м.н. А.В. Низового, Ю.Л. Амченкова; под ред. д.м.н. В.Т. Ивашкина, д.м.н. П.Г. Брюсова; Москва «Медицина» 2001
2. Елисеев О.М. (составитель) Справочник по оказанию скорой и неотложной помощи, «Лейла», СПБ, 1996 год
superbotanik.net
Боль в области лица и глазная боль
2
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Реферат
на тему:
«Боль в области лица и глазная боль»
Пенза
2008
План
1. Боль в области лица
2. Боль глазная
2.1 Глаукома
2.2 Ириты и иридоциклиты
2.3 Конъюнктивит острый
2.4 Эрозия роговицы
Литература
1. Боль в области лица
Боль в области лица преимущественно возникает при различных поражения тройничного нерва, языкоглоточного нерва, крылонебного узла, коленчатого ганглия лицевого нерва, носоресничного нерва; может проявляться также в виде ангионевралгий, синдрома патологического прикуса.
При невралгии тройничного нерва наиболее характерный признак - интенсивная приступообразная боль в зоне иннервации ветвей нерва, которая может возникать как без видимой причины, так и от раздражения пусковых, так называемых курковых зон - участков кожи лица или слизистой оболочки полости рта. Болевые приступы сопровождаются гиперемией лица, слезоточивостью, повышенным потоотделением, иногда - отечностью, герпетическими высыпаниями, двигательной активностью мимической мускулатуры.
Иногда отмечается снижение кожной, главным образом тактильной, чувствительности в зоне иннервации тройничного нерва.
Для невралгии языкоглоточного нерва характерна сильная, приступообразная боль в области глотки, миндалин, корня языка, угла нижней челюсти, в слуховом проходе, впереди ушной раковины. Начало приступа болей может быть связано с разговором или приемом пищи. Приступ сопровождается сухостью во рту, появлением густой вязкой слюны.
При невралгии крылонебного узла (синдром Сладера) приступообразная (в течение нескольких часов, а иногда и суток) распирающая боль появляется вначале в глубоких отделах лица, а затем распространяется на небо, язык, кожные покровы височной области, глазное яблоко. Наблюдаются отечность век, гиперемия конъюнктивы, обильное выделение слюны, носовой слизи, слезоточивость. Могут быть участки гиперемии на щеках.
Поражение коленчатого ганглия лицевого нерва вирусом опоясывающего лишая характеризуется появлением жгучей, приступообразной или постоянной боли в области уха, иррадиирующей на лицо, затылочную область и шею.
Возникают герпетические высыпания в наружном слуховом проходе, парезмимической мускулатуры, головокружение.
Невралгия носоресничного нерва характеризуется приступообразной мучительной болью в области глазного яблока и половине носа. Боль усиливается в ночное время. Кожа лба и носа отечна, гиперемирована; бывают сыпи. При осмотре глаза определяется конъюнктивит, кератит, иридоциклит и даже изъязвления. Слизистая оболочка носа гипертрофирована, гиперемирована; обильная ринорея. При пальпации определяется болезненность в области внутреннего угла глазницы и соответствующей половине носа. Заболевание связывают с патологическими изменениями в придаточных пазухах носа, с искривлением носовой перегородки, с заболеваниями зубочелюстной системы.
При ангионевралгии на фоне общего недомогания возникает приступообразная, сверлящая непродолжительная боль, которая распространяется по ходу ветвей наружной сонной артерии. Порой она тупая, давящая, иррадиирует в височно-теменную и лобную области, глазные яблоки, нос. Пальпаторно определяется болезненность в области проекции сосудов, уплотнение сосудистой стенки за счет периартериита. Нередко бывают конъюнктивит, увеличение небных миндалин, снижение остроты зрения. Болевой приступ может провоцироваться употреблением алкоголя, мороженого; чаще всего он возникает на фоне умственного утомления и эмоциональных стрессов. По ходу сосудов кожа гиперемирована, влажная; отмечается повышенная саливация и слезотечение.
При синдроме патологического прикуса боль появляется вначале в височной области, глазном яблоке, скуловой кости, области уха, а затем распространяется в затылочную область и область лица. Причиной боли могут быть полная или частичная адентия, нарушение прикуса, некоординированные движения нижней челюстью, различные дисфункции жевательных мышц. Страдают преимущественно лица с неуравновешенной нервно-эмоциональной сферой.
Неотложная помощь. При болевых приступах невралгии тройничного нерва назначается внутрь карбамазепин (финлепсин) по 0,05 г. с повышением дозы до 0,2 г, транквилизаторы (триоксазин по 0,3 г 3 раза в день, седуксен по 0,005 г. 2-3 раз в день), антигистаминные препараты (дипразин, пипольфен 0,025 г. 2-3 раза в день; димедрол 0,03 г. 3 раза в день) в сочетании с витаминами группы В и никотиновой кислотой.
При невралгиях языкоглоточного нерва неотложная помощь состоит в смазывании области небных миндалин 10% раствором новокаина.
Неотложная помощь при невралгии крылонебного узла состоит в смазывании дистального участка средней носовой раковины 3% раствором кокаина, что может служить и важным диагностическим тестом. Внутрь назначаются анальгетики, седуксен в обычных дозах.
При поражении коленчатого ганглия лицевого нерва назначаются внутрь анальгетики в обычных дозах, десенсибилизирующие средства (1 мл 2% раствора супрастина или 1 мл 1% раствора димедрола внутримышечно).
При невралгии носоресничного нерва слизистая оболочка переднего отдела носовой полости смазывается 5% раствором кокаина с адреналином.
Для снятия болевых приступов при ангионевралгиях проводятся новокаиновые блокады 1% раствором новокаина по ходу сосудов.
Неотложная помощь при болевом синдроме отологического прикуса заключается в назначении анальгетиков, малых транквилизаторов в обычных дозах.
Госпитализация показана при длительно текущих болевых приступах, трудно поддающихся купированию.
2. Боль глазная
Причиной глазной боли могут быть повреждения глаза и его придатков, ожоги, глаукома, воспаления сосудистой оболочки (ириты, иридоциклиты), роговой оболочки (кератиты), теноновой капсулы глаза (тенонит), острое воспаление слизистой оболочки глаза (конъюнктивит).
2.1 Глаукома
Боль в глазу при глаукоме связана с повышением внутриглазного давления, наблюдается у части больных открытоугольной глаукомой, хотя и не является обязательным симптомом данного заболевания.
Боль в глазу сопровождается появлением тумана, радужных кругов. При осмотре - небольшая застойная инъекция, отек роговицы, зрачок шире зрачка другого глаза. Передняя камера мельче, чем обычно. При систематическом применении миотиков клиническая картина стушевана. При специальном исследовании выявляются повышение внутриглазного давления до 35-50 мм рт. ст… часто снижение остроты зрения, специфические изменения поля зрения (расширение слепого пятна, кольцевые скотомы, сужение границ).
Диагноз ставят на основании жалоб и данных комплексного обследования.
Неотложная помощь. Инстилляции 1-2 капель 1% или 2% раствора пилокарпина 2-3 раза в день. В ряде случаев инсталляции пилокарпина снижают болевой синдром в связи с понижением внутриглазного давления.
Госпитализация не показана. При этом во всех случаях, подозрительных на глаукому, необходимо направить больного к офтальмологу для детального обследования и подбора индивидуального мистического режима. При неэффективности медикаментозного лечения рекомендуется хирургическое вмешательство, дающее наилучшие результаты в начальных стадиях заболевания.
Глаукома, острый приступ. Боль в глазу может возникнуть при резком повышении внутриглазного давления в случаях декомпенсации глаукомы - так называемый острый приступ глаукомы. Она может появиться внезапно, впервые в виде острого приступа или же возникает на фоне обострения хронического течения заболевания.
Резкая боль в глазу, распространяющаяся на висок, затылочную область, по ходу тройничного нерва, тошнота, иногда рвота, слабость.
Желудочно-кишечная симптоматика симулирует иногда отравление, желудочно-кишечную интоксикацию. При осмотре определяется отек век, застойная инъекция глазного яблока, отек роговицы. Передняя камера мелкая, зрачок широкий, реакция на свет отсутствует. Зрение резко снижено. Глазное яблоко при пальпации болезненное, твердое. Внутриглазное давление достигает 50-60 мм рт. ст.
Диагноз. Острый приступ глаукомы следует дифференцировать от острого иридоциклита.
Неотложная помощь направлена на снижение внутриглазного давления.
Срочная инстилляция миотиков (2% раствор пилокарпина каждые 15 мин по 2 капли, 0,013% раствор фосфакола по 2 капли 2-3 раза в день, 0,05% раствор армина по 2 капли 3-4 раза в день), закладывание на веко лекарственной пленки с пилокарпином. Внутрь - диакарб (фонурит) по 0,25-0,5 г 3-4 раза в день, 30% раствор глицерина в изотоническом растворе хлорида натрия по 100-200 г. Одновременно проводят отвлекающую терапию (пиявки на висок, горчичники на затылок и икры, горячие ножные ванны). Для дегидратации применяют слабительное, повторные внутривенные вливания 40% раствора глюкозы по 20 мл. Назначают в обычных дозах седативные средства, снотворные. В тяжелых случаях вводят внутримышечно литическую смесь (1 мл 2,5% раствора аминазина, 1 мл 2% раствора промедола, 1 мл 1% раствора димедрола или 2,5% раствора пипольфена).
Госпитализация в офтальмологический стационар. Некупирующийся острый приступ глаукомы - показание к экстренному хирургическому вмешательству.
2.2 Ириты и иридоциклиты
Боль обусловливается воспалительным процессом в радужке и цилиарном теле (иридоциклит), реже изолированно в радужке (ирит). Причиной заболеваний могут быть инфекция или токсико-аллергический процесс. Инфекционные ириты и иридоциклиты возникают в результате эндогенного распространения процесса при сифилисе, туберкулезе, воспалении миндалин, поражениях пазух носа, кариесе зубов, токсоплазмозе и некоторых других заболеваниях. Причиной токсикоаллергических процессов в сосудистой оболочке глаза являются ревматизм, хронические полиартриты, болезнь Рейтера, болезни обмена веществ.
Симптомы. При остром ирите сильная боль в глазу сопровождается выраженной светобоязнью, перикорнеальной инъекцией, «запотелостью» эндотелия роговицы. Радужка гиперемирована, зрачок сужен, иногда неправильной формы в связи с образованием задних синехий, отложение пигмента на передней поверхности хрусталика. При иридоциклите с описанным проявлением воспаления присоединяются отложения на задней поверхности роговицы (преципитаты), экссудация в стекловидном теле, усиливающаяся при вовлечении в процесс всего сосудистого тракта (увеит).
Диагноз устанавливают на основании клинической картины и данных обследования, заболевание дифференцируют от острого приступа глаукомы и банального конъюнктивита.
Неотложная помощь должна оказываться офтальмологом, при задержке специализированной помощи лечение проводится любым врачом.
Общим для всех иритов и иридоциклитов лечением является назначение внутрь антибиотиков широкого спектра действия, бутадиона, иногда кортикостероидов. Место обязательно закапывание мидриатиков: 0,25% раствор скополамина 4-6 раз в день по 2 капли, 1% раствор атропина 4 раза в день по 2 капли. При отсутствии расширения зрачка - инстилляция 1-2 капель 1% раствора адреналина гидрокарбоната или инъекции 1 мл 0,1% раствора адреналина гидрохлорида, или 1 мл 1% раствора мезатона под конъюнктиву. Обязательно назначение кортикостероидов в виде инстилляций по 1-2 капли 4-6 раз в день (дексаметазон или гидрокортизон), в условиях офтальмологического стационара - в виде инъекций под конъюнктиву по 0,2-0,4 мл ежедневно; иногда назначают антибиотики в инъекциях под конъюнктиву. Проводят отвлекающую терапию (пиявки на височную область, горчичники на затылок и икры).
Госпитализация в офтальмологическое учреждение показана при отсутствии эффекта от медикаментозного лечения.
2.3 Конъюнктивит острый
Различают инфекционный, аллергический, острый эпидемический и острый аденовирусный конъюнктивит.
Инфекционный конъюнктивит. Причиной чаще всего являются стафилококк, пневмококк, стрептококк, палочка Моракса-Аксенфельда.
Симптомы: режущая боль в глазах, гиперемия конъюнктивы век и глазного яблока, слезотечение, обильное гнойное отделение.
Диагноз - первичный на основании клинических проявлений; в специализированном учреждении лабораторными методами выявляется возбудитель заболевания.
Неотложная помощь. Инстилляция сульфаниламидных препаратов и (или) антибиотиков (30% раствор сульфацила натрия, 10% раствор сульфапиридазина натрия, 10% раствор норсульфазола, 0,25% раствор левомицетина, раствор пенициллина 100000 ЕД на 10 мл изотонического раствора хлорида натрия и пр.) по 2 капли 4-6 раз в день и в виде глазных мазей (1% мазь тетрациклина, 30% мазь сульфапиридазина натрия и пр.) 2-3 раза в день.
Наиболее эффективно назначение глазных лекарственных пленок с сульфапиридазином или канамицином 1 - 2 раза в день в конъюнктивальную полость за нижнее веко.
В первые часы заболевания эффективно применение экспресс-метода лечения: закапывание растворов антибиотиков каждые 15 мин в течение 2 ч, а затем ежечасно в течение 10-12 ч. На палочку Моракса-Аксенфельда специфически действует 0,25 раствор сульфацита цинка в 2% растворе борной кислоты. Закапывание 3-4 раза в день по 1 - 2 капли.
Аллергический конъюнктивит возникает при аллергических реакциях на лекарственные препараты, применяемые пациентами, на косметические средства, различные пищевые и другие аллергены.
Резь и болевые ощущения в глазах, отек век, слизистой оболочки век и глазного яблока, гиперемия кожи век и слизистой оболочки, в ряде случаев появляются фолликулы в переходной складке век.
Неотложная помощь. Инстилляция в конъюнктиьальный мешок растворов кортикостероидов (0,1% раствор дексаметазона, 1% раствор гидрокотизона), смазывание век 1% мазью гидрокортизона. Внутрь - димедрол, супрастин, глюконат кальция и другие десенсибилизирующие препараты. Рекомендуется исключить из пищи продукты или не применять средства, вызывающие аллергию.
Острый аденовирусный конъюнктивит обусловлен аденовирусами серотипов 3, 4, 6, 7, 7a, 10, 11. Серотипы 3, 7a, 11 обычно выявляются при эпидемических вспышках, серотипы 4, 6, 7, 10 - в спорадических случаях заболевания.
Вирус передается от больного здоровому путем прямого контакта. Начало заболевания острое, обычно на одном глазу, через 1-3 дня процесс развивается на другом глазу.
Слезотечение, гиперемия и отек конъюнктивы век и глазного яблока, серозное отделяемое, чувство рези и жжения в глазах. При осмотре фолликулы конъюнктивы век более выражены в переходных складках, отмечается поражение околоушных лимфатических узлов. Иногда наблюдаются понижение чувствительности роговицы, гиперемия сосочков конъюнктивы.
В редких случаях наблюдается поражение роговицы в виде поверхностных нежных инфильтратов. Часто возникают общие проявления: поражение верхних дыхательных путей, головная боль, диспепсические расстройства.
Диагноз ставят на основании клинической картины, дифференцируют с инфекционным конъюнктивитом.
Эпидемический конъюнктивит вызывается аденовирусами серотипов 8, 11, 19,29.
Светобоязнь, слезотечение, значительное отделяемое, отек век, гиперемия и отек слизистой оболочки век, образование фолликулов, понижение чувствительности роговицы, поражение роговой оболочки, околоушный и затылочный лимфаденит.
Неотложную помощь оказывает офтальмолог. Выраженное терапевтическое действие при аденовирусном и эпидемическом конъюнктивитах оказывают те препараты, которые обладают противовирусной активностью, а именно флореналь (0,5% мазь или глазные пленки), теброфен (0,25-1% мазь), интерферон (капли). Вводят внутримышечно гаммаглобулин.
Больные острым конъюнктивитом любой этиологии нуждаются в наблюдении окулиста.
Госпитализации, как правило, не требуется, при тяжелых осложнениях неотложная госпитализация в специализированное отделение.
2.4 Эрозия роговицы
ЭРОЗИЯ РОГОВИЦЫ развивается вследствие поверхностных повреждений роговицы.
Сильная боль, резь в глазу, слезотечение, светобоязнь. При обследовании - гиперемия конъюнктивы век и глазного яблока. На роговице отмечается дефект эпителия, окрашивающийся в желтовато-зеленый цвет при закапывании в конъюнктивальный мешок 1% раствора флюоресцеина с последующим промыванием изотоническим раствором хлорида натрия.
Диагноз устанавливают на основании клинической картины.
Неотложная помощь. Инстилляция 1-2 капель 30% раствора сульфацила натрия, введение в конъюнктивальный мешок эмульсии синтомицина, тиаминовой мази. Больного направляют в офтальмологическое учреждение.
Госпитализации обычно не требуется.
Литература
1. «Неотложная медицинская помощь», под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д.м.н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова, к.м.н. А.В. Низового, Ю.Л. Амченкова; под ред. д.м.н. В.Т. Ивашкина, д.м.н. П.Г. Брюсова; Москва «Медицина» 2001
2. Елисеев О.М. (составитель) Справочник по оказанию скорой и неотложной помощи, «Лейла», СПБ, 1996 год
referatwork.ru
Боль в области лица и глазная боль
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Терапии
Реферат
на тему:
«Боль в области лица и глазная боль»
Пенза
2008
План
1. Боль в области лица
2. Боль глазная
2.1 Глаукома
2.2 Ириты и иридоциклиты
2.3 Конъюнктивит острый
2.4 Эрозия роговицы
Литература
1. Боль в области лица
Боль в области лица преимущественно возникает при различных поражения тройничного нерва, языкоглоточного нерва, крылонебного узла, коленчатого ганглия лицевого нерва, носоресничного нерва; может проявляться также в виде ангионевралгий, синдрома патологического прикуса.
При невралгии тройничного нерва наиболее характерный признак – интенсивная приступообразная боль в зоне иннервации ветвей нерва, которая может возникать как без видимой причины, так и от раздражения пусковых, так называемых курковых зон – участков кожи лица или слизистой оболочки полости рта. Болевые приступы сопровождаются гиперемией лица, слезоточивостью, повышенным потоотделением, иногда – отечностью, герпетическими высыпаниями, двигательной активностью мимической мускулатуры.
Иногда отмечается снижение кожной, главным образом тактильной, чувствительности в зоне иннервации тройничного нерва.
Для невралгии языкоглоточного нерва характерна сильная, приступообразная боль в области глотки, миндалин, корня языка, угла нижней челюсти, в слуховом проходе, впереди ушной раковины. Начало приступа болей может быть связано с разговором или приемом пищи. Приступ сопровождается сухостью во рту, появлением густой вязкой слюны.
При невралгии крылонебного узла (синдром Сладера) приступообразная (в течение нескольких часов, а иногда и суток) распирающая боль появляется вначале в глубоких отделах лица, а затем распространяется на небо, язык, кожные покровы височной области, глазное яблоко. Наблюдаются отечность век, гиперемия конъюнктивы, обильное выделение слюны, носовой слизи, слезоточивость. Могут быть участки гиперемии на щеках.
Поражение коленчатого ганглия лицевого нерва вирусом опоясывающего лишая характеризуется появлением жгучей, приступообразной или постоянной боли в области уха, иррадиирующей на лицо, затылочную область и шею.
Возникают герпетические высыпания в наружном слуховом проходе, парезмимической мускулатуры, головокружение.
Невралгия носоресничного нерва характеризуется приступообразной мучительной болью в области глазного яблока и половине носа. Боль усиливается в ночное время. Кожа лба и носа отечна, гиперемирована; бывают сыпи. При осмотре глаза определяется конъюнктивит, кератит, иридоциклит и даже изъязвления. Слизистая оболочка носа гипертрофирована, гиперемирована; обильная ринорея. При пальпации определяется болезненность в области внутреннего угла глазницы и соответствующей половине носа. Заболевание связывают с патологическими изменениями в придаточных пазухах носа, с искривлением носовой перегородки, с заболеваниями зубочелюстной системы.
При ангионевралгии на фоне общего недомогания возникает приступообразная, сверлящая непродолжительная боль, которая распространяется по ходу ветвей наружной сонной артерии. Порой она тупая, давящая, иррадиирует в височно-теменную и лобную области, глазные яблоки, нос. Пальпаторно определяется болезненность в области проекции сосудов, уплотнение сосудистой стенки за счет периартериита. Нередко бывают конъюнктивит, увеличение небных миндалин, снижение остроты зрения. Болевой приступ может провоцироваться употреблением алкоголя, мороженого; чаще всего он возникает на фоне умственного утомления и эмоциональных стрессов. По ходу сосудов кожа гиперемирована, влажная; отмечается повышенная саливация и слезотечение.
При синдроме патологического прикуса боль появляется вначале в височной области, глазном яблоке, скуловой кости, области уха, а затем распространяется в затылочную область и область лица. Причиной боли могут быть полная или частичная адентия, нарушение прикуса, некоординированные движения нижней челюстью, различные дисфункции жевательных мышц. Страдают преимущественно лица с неуравновешенной нервно-эмоциональной сферой.
Неотложная помощь. При болевых приступах невралгии тройничного нерва назначается внутрь карбамазепин (финлепсин) по 0,05 г. с повышением дозы до 0,2 г, транквилизаторы (триоксазин по 0,3 г 3 раза в день, седуксен по 0,005 г. 2–3 раз в день), антигистаминные препараты (дипразин, пипольфен 0,025 г. 2–3 раза в день; димедрол 0,03 г. 3 раза в день) в сочетании с витаминами группы В и никотиновой кислотой.
При невралгиях языкоглоточного нерва неотложная помощь состоит в смазывании области небных миндалин 10% раствором новокаина.
Неотложная помощь при невралгии крылонебного узла состоит в смазывании дистального участка средней носовой раковины 3% раствором кокаина, что может служить и важным диагностическим тестом. Внутрь назначаются анальгетики, седуксен в обычных дозах.
При поражении коленчатого ганглия лицевого нерва назначаются внутрь анальгетики в обычных дозах, десенсибилизирующие средства (1 мл 2% раствора супрастина или 1 мл 1% раствора димедрола внутримышечно).
При невралгии носоресничного нерва слизистая оболочка переднего отдела носовой полости смазывается 5% раствором кокаина с адреналином.
Для снятия болевых приступов при ангионевралгиях проводятся новокаиновые блокады 1% раствором новокаина по ходу сосудов.
Неотложная помощь при болевом синдроме отологического прикуса заключается в назначении анальгетиков, малых транквилизаторов в обычных дозах.
Госпитализация показана при длительно текущих болевых приступах, трудно поддающихся купированию.
2. Боль глазная
Причиной глазной боли могут быть повреждения глаза и его придатков, ожоги, глаукома, воспаления сосудистой оболочки (ириты, иридоциклиты), роговой оболочки (кератиты), теноновой капсулы глаза (тенонит), острое воспаление слизистой оболочки глаза (конъюнктивит).
2.1 Глаукома
Боль в глазу при глаукоме связана с повышением внутриглазного давления, наблюдается у части больных открытоугольной глаукомой, хотя и не является обязательным симптомом данного заболевания.
Боль в глазу сопровождается появлением тумана, радужных кругов. При осмотре – небольшая застойная инъекция, отек роговицы, зрачок шире зрачка другого глаза. Передняя камера мельче, чем обычно. При систематическом применении миотиков клиническая картина стушевана. При специальном исследовании выявляются повышение внутриглазного давления до 35–50 мм рт. ст… часто снижение остроты зрения, специфические изменения поля зрения (расширение слепого пятна, кольцевые скотомы, сужение границ).
Диагноз ставят на основании жалоб и данных комплексного обследования.
Неотложная помощь. Инстилляции 1–2 капель 1% или 2% раствора пилокарпина 2–3 раза в день. В ряде случаев инсталляции пилокарпина снижают болевой синдром в связи с понижением внутриглазного давления.
Госпитализация не показана. Однако во всех случаях, подозрительных на глаукому, необходимо направить больного к офтальмологу для детального обследования и подбора индивидуального мистического режима. При неэффективности медикаментозного лечения рекомендуется хирургическое вмешательство, дающее наилучшие результаты в начальных стадиях заболевания.
Глаукома, острый приступ. Боль в глазу может возникнуть при резком повышении внутриглазного давления в случаях декомпенсации глаукомы – так называемый острый приступ глаукомы. Она может появиться внезапно, впервые в виде острого приступа или же возникает на фоне обострения хронического течения заболевания.
Резкая боль в глазу, распространяющаяся на висок, затылочную область, по ходу тройничного нерва, тошнота, иногда рвота, слабость.
Желудочно-кишечная симптоматика симулирует иногда отравление, желудочно-кишечную интоксикацию. При осмотре определяется отек век, застойная инъекция глазного яблока, отек роговицы. Передняя камера мелкая, зрачок широкий, реакция на свет отсутствует. Зрение резко снижено. Глазное яблоко при пальпации болезненное, твердое. Внутриглазное давление достигает 50–60 мм рт. ст.
Диагноз. Острый приступ глаукомы следует дифференцировать от острого иридоциклита.
Неотложная помощь направлена на снижение внутриглазного давления.
Срочная инстилляция миотиков (2% раствор пилокарпина каждые 15 мин по 2 капли, 0,013% раствор фосфакола по 2 капли 2–3 раза в день, 0,05% раствор армина по 2 капли 3–4 раза в день), закладывание на веко лекарственной пленки с пилокарпином. Внутрь – диакарб (фонурит) по 0,25–0,5 г 3–4 раза в день, 30% раствор глицерина в изотоническом растворе хлорида натрия по 100–200 г. Одновременно проводят отвлекающую терапию (пиявки на висок, горчичники на затылок и икры, горячие ножные ванны). Для дегидратации применяют слабительное, повторные внутривенные вливания 40% раствора глюкозы по 20 мл. Назначают в обычных дозах седативные средства, снотворные. В тяжелых случаях вводят внутримышечно литическую смесь (1 мл 2,5% раствора аминазина, 1 мл 2% раствора промедола, 1 мл 1% раствора димедрола или 2,5% раствора пипольфена).
Госпитализация в офтальмологический стационар. Некупирующийся острый приступ глаукомы – показание к экстренному хирургическому вмешательству.
2.2 Ириты и иридоциклиты
Боль обусловливается воспалительным процессом в радужке и цилиарном теле (иридоциклит), реже изолированно в радужке (ирит). Причиной заболеваний могут быть инфекция или токсико-аллергический процесс. Инфекционные ириты и иридоциклиты возникают в результате эндогенного распространения процесса при сифилисе, туберкулезе, воспалении миндалин, поражениях пазух носа, кариесе зубов, токсоплазмозе и некоторых других заболеваниях. Причиной токсикоаллергических процессов в сосудистой оболочке глаза являются ревматизм, хронические полиартриты, болезнь Рейтера, болезни обмена веществ.
Симптомы. При остром ирите сильная боль в глазу сопровождается выраженной светобоязнью, перикорнеальной инъекцией, «запотелостью» эндотелия роговицы. Радужка гиперемирована, зрачок сужен, иногда неправильной формы в связи с образованием задних синехий, отложение пигмента на передней поверхности хрусталика. При иридоциклите с описанным проявлением воспаления присоединяются отложения на задней поверхности роговицы (преципитаты), экссудация в стекловидном теле, усиливающаяся при вовлечении в процесс всего сосудистого тракта (увеит).
Диагноз устанавливают на основании клинической картины и данных обследования, заболевание дифференцируют от острого приступа глаукомы и банального конъюнктивита.
Неотложная помощь должна оказываться офтальмологом, при задержке специализированной помощи лечение проводится любым врачом.
Общим для всех иритов и иридоциклитов лечением является назначение внутрь антибиотиков широкого спектра действия, бутадиона, иногда кортикостероидов. Место обязательно закапывание мидриатиков: 0,25% раствор скополамина 4–6 раз в день по 2 капли, 1% раствор атропина 4 раза в день по 2 капли. При отсутствии расширения зрачка – инстилляция 1–2 капель 1% раствора адреналина гидрокарбоната или инъекции 1 мл 0,1% раствора адреналина гидрохлорида, или 1 мл 1% раствора мезатона под конъюнктиву. Обязательно назначение кортикостероидов в виде инстилляций по 1–2 капли 4–6 раз в день (дексаметазон или гидрокортизон), в условиях офтальмологического стационара – в виде инъекций под конъюнктиву по 0,2–0,4 мл ежедневно; иногда назначают антибиотики в инъекциях под конъюнктиву. Проводят отвлекающую терапию (пиявки на височную область, горчичники на затылок и икры).
Госпитализация в офтальмологическое учреждение показана при отсутствии эффекта от медикаментозного лечения.
2.3 Конъюнктивит острый
Различают инфекционный, аллергический, острый эпидемический и острый аденовирусный конъюнктивит.
Инфекционный конъюнктивит. Причиной чаще всего являются стафилококк, пневмококк, стрептококк, палочка Моракса-Аксенфельда.
Симптомы: режущая боль в глазах, гиперемия конъюнктивы век и глазного яблока, слезотечение, обильное гнойное отделение.
Диагноз – первичный на основании клинических проявлений; в специализированном учреждении лабораторными методами выявляется возбудитель заболевания.
Неотложная помощь. Инстилляция сульфаниламидных препаратов и (или) антибиотиков (30% раствор сульфацила натрия, 10% раствор сульфапиридазина натрия, 10% раствор норсульфазола, 0,25% раствор левомицетина, раствор пенициллина 100000 ЕД на 10 мл изотонического раствора хлорида натрия и пр.) по 2 капли 4–6 раз в день и в виде глазных мазей (1% мазь тетрациклина, 30% мазь сульфапиридазина натрия и пр.) 2–3 раза в день.
Наиболее эффективно назначение глазных лекарственных пленок с сульфапиридазином или канамицином 1 – 2 раза в день в конъюнктивальную полость за нижнее веко.
В первые часы заболевания эффективно применение экспресс-метода лечения: закапывание растворов антибиотиков каждые 15 мин в течение 2 ч, а затем ежечасно в течение 10–12 ч. На палочку Моракса-Аксенфельда специфически действует 0,25 раствор сульфацита цинка в 2% растворе борной кислоты. Закапывание 3–4 раза в день по 1 – 2 капли.
Аллергический конъюнктивит возникает при аллергических реакциях на лекарственные препараты, применяемые пациентами, на косметические средства, различные пищевые и другие аллергены.
Резь и болевые ощущения в глазах, отек век, слизистой оболочки век и глазного яблока, гиперемия кожи век и слизистой оболочки, в ряде случаев появляются фолликулы в переходной складке век.
Неотложная помощь. Инстилляция в конъюнктиьальный мешок растворов кортикостероидов (0,1% раствор дексаметазона, 1% раствор гидрокотизона), смазывание век 1% мазью гидрокортизона. Внутрь – димедрол, супрастин, глюконат кальция и другие десенсибилизирующие препараты. Рекомендуется исключить из пищи продукты или не применять средства, вызывающие аллергию.
Острый аденовирусный конъюнктивит обусловлен аденовирусами серотипов 3, 4, 6, 7, 7a, 10, 11. Серотипы 3, 7a, 11 обычно выявляются при эпидемических вспышках, серотипы 4, 6, 7, 10 – в спорадических случаях заболевания.
Вирус передается от больного здоровому путем прямого контакта. Начало заболевания острое, обычно на одном глазу, через 1–3 дня процесс развивается на другом глазу.
Слезотечение, гиперемия и отек конъюнктивы век и глазного яблока, серозное отделяемое, чувство рези и жжения в глазах. При осмотре фолликулы конъюнктивы век более выражены в переходных складках, отмечается поражение околоушных лимфатических узлов. Иногда наблюдаются понижение чувствительности роговицы, гиперемия сосочков конъюнктивы.
В редких случаях наблюдается поражение роговицы в виде поверхностных нежных инфильтратов. Часто возникают общие проявления: поражение верхних дыхательных путей, головная боль, диспепсические расстройства.
Диагноз ставят на основании клинической картины, дифференцируют с инфекционным конъюнктивитом.
Эпидемический конъюнктивит вызывается аденовирусами серотипов 8, 11, 19,29.
Светобоязнь, слезотечение, значительное отделяемое, отек век, гиперемия и отек слизистой оболочки век, образование фолликулов, понижение чувствительности роговицы, поражение роговой оболочки, околоушный и затылочный лимфаденит.
Неотложную помощь оказывает офтальмолог. Выраженное терапевтическое действие при аденовирусном и эпидемическом конъюнктивитах оказывают те препараты, которые обладают противовирусной активностью, а именно флореналь (0,5% мазь или глазные пленки), теброфен (0,25–1% мазь), интерферон (капли). Вводят внутримышечно гаммаглобулин.
Больные острым конъюнктивитом любой этиологии нуждаются в наблюдении окулиста.
Госпитализации, как правило, не требуется, при тяжелых осложнениях неотложная госпитализация в специализированное отделение.
2.4 Эрозия роговицы
ЭРОЗИЯ РОГОВИЦЫ развивается вследствие поверхностных повреждений роговицы.
Сильная боль, резь в глазу, слезотечение, светобоязнь. При обследовании – гиперемия конъюнктивы век и глазного яблока. На роговице отмечается дефект эпителия, окрашивающийся в желтовато-зеленый цвет при закапывании в конъюнктивальный мешок 1% раствора флюоресцеина с последующим промыванием изотоническим раствором хлорида натрия.
Диагноз устанавливают на основании клинической картины.
Неотложная помощь. Инстилляция 1–2 капель 30% раствора сульфацила натрия, введение в конъюнктивальный мешок эмульсии синтомицина, тиаминовой мази. Больного направляют в офтальмологическое учреждение.
Госпитализации обычно не требуется.
Литература
1. «Неотложная медицинская помощь», под ред. Дж.Э. Тинтиналли, Рл. Кроума, Э. Руиза, Перевод с английского д-ра мед. наук В.И. Кандрора, д.м.н. М.В. Неверовой, д-ра мед. наук А.В. Сучкова, к.м.н. А.В. Низового, Ю.Л. Амченкова; под ред. д.м.н. В.Т. Ивашкина, д.м.н. П.Г. Брюсова; Москва «Медицина» 2001
2. Елисеев О.М. (составитель) Справочник по оказанию скорой и неотложной помощи, «Лейла», СПБ, 1996 год
www.referatmix.ru
Лицевые боли Лицевые боли могут быть проявлением
 Лицевые боли
Лицевые боли
 Лицевые боли могут быть проявлением четырех процессов: u Невралгии тройничного и (реже) языкоглоточного нервов u Лицевых форм мигрени, в том числе пучковых сосудистых болей u Симпаталгии Чарлена и Сладера u Психогенных головных болей
Лицевые боли могут быть проявлением четырех процессов: u Невралгии тройничного и (реже) языкоглоточного нервов u Лицевых форм мигрени, в том числе пучковых сосудистых болей u Симпаталгии Чарлена и Сладера u Психогенных головных болей
 Краниальные невралгии и центральные причины боли
Краниальные невралгии и центральные причины боли
 Невралгия тройничного нерва u Полиэтиологическое заболевание, возникающее преимущественно (более 90 % случаев) в возрасте старше 40 лет. Среди больных женщины составляют 60 -70 %. Наиболее частые причины: u Механическое сдавливание нерва u Образование склеротической бляшки u Инфекционные очаги в ротовой полости
Невралгия тройничного нерва u Полиэтиологическое заболевание, возникающее преимущественно (более 90 % случаев) в возрасте старше 40 лет. Среди больных женщины составляют 60 -70 %. Наиболее частые причины: u Механическое сдавливание нерва u Образование склеротической бляшки u Инфекционные очаги в ротовой полости
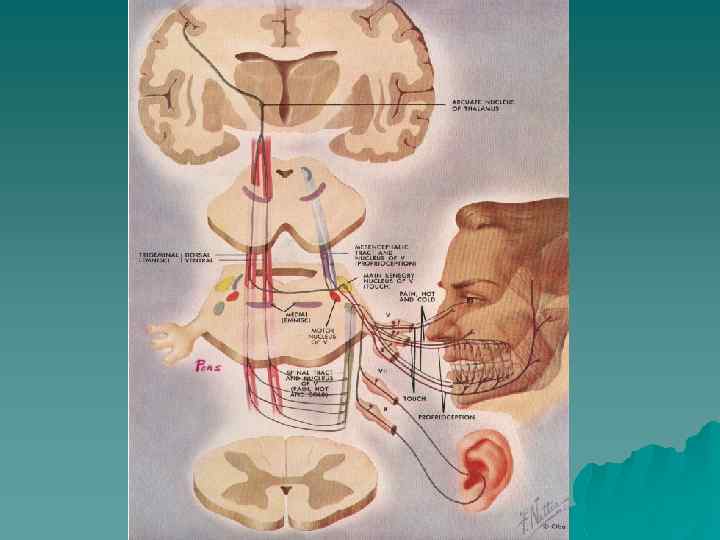
 Клиника u u u u Часто поражается II ветвь тройничного нерва – в 44 % случаев, III – в 36 %, I – в 20 % случаев Повторные приступы возникают в тех же отделах лица Эмоциональное и физическое напряжение увеличивает частоту приступов Со временем у больных появляется тупая боль или ощущение жжения в межприступном периоде Парестезии на фоне гипестезии возникают только после инъекционно-деструктивного лечения проявления невропатии Вегетативное сопровождение болевого приступа у 1/3 пациентов Стойкие вегетативные нарушения (изменение цвета кожи, шелушение, гипотрофия мягких тканей) у больных, перенесших многократное инъекционно-деструктивное лечение
Клиника u u u u Часто поражается II ветвь тройничного нерва – в 44 % случаев, III – в 36 %, I – в 20 % случаев Повторные приступы возникают в тех же отделах лица Эмоциональное и физическое напряжение увеличивает частоту приступов Со временем у больных появляется тупая боль или ощущение жжения в межприступном периоде Парестезии на фоне гипестезии возникают только после инъекционно-деструктивного лечения проявления невропатии Вегетативное сопровождение болевого приступа у 1/3 пациентов Стойкие вегетативные нарушения (изменение цвета кожи, шелушение, гипотрофия мягких тканей) у больных, перенесших многократное инъекционно-деструктивное лечение
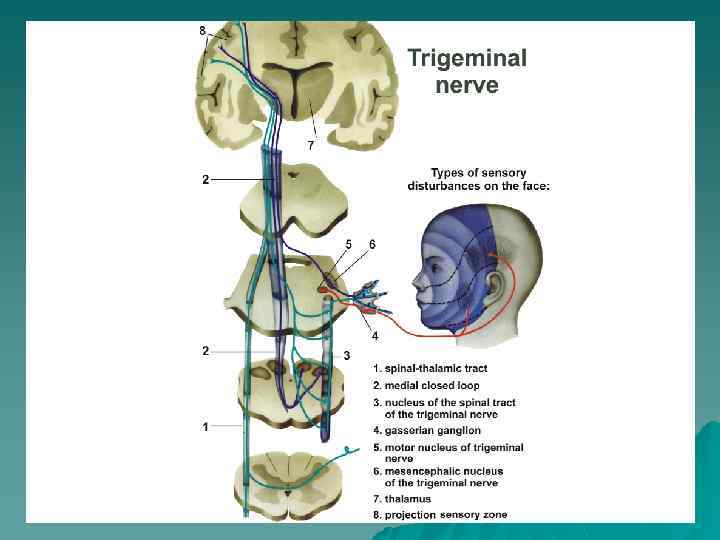
 Течение Для заболевания характерно ремитирующее течение u Многих больных приступы не беспокоят месяцы и годы В период обострения: u пациенты на вопрос отвечают односложно, едва открывая рот, (малейшее движение лицевой мускулатуры может вызвать болевой пароксизм) u Во время приступов больные замирают u
Течение Для заболевания характерно ремитирующее течение u Многих больных приступы не беспокоят месяцы и годы В период обострения: u пациенты на вопрос отвечают односложно, едва открывая рот, (малейшее движение лицевой мускулатуры может вызвать болевой пароксизм) u Во время приступов больные замирают u

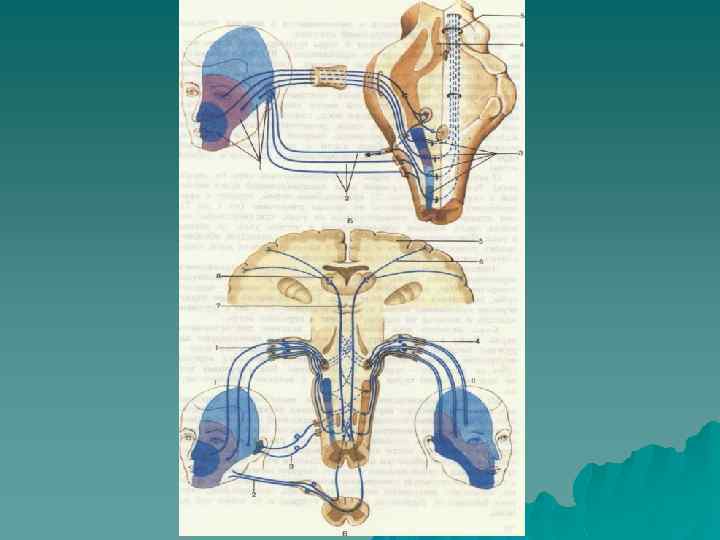
 Диагноз невралгии тройничного нерва основывается на характерных признаках: Пароксизмальность приступов боли в области лица или лба, продолжающихся от нескольких секунд до 2 минут u Локализация боли в области одной или нескольких веток тройничного нерва u Болевой пароксизм выраженной интенсивности возникает внезапно в виде жжения или прохождения электрического тока и исчезает в период между приступами u Провокация боли с триггерных зон, а также во время еды, разговора, умывания, чистке зубов u Стереотипность приступов боли у одного и того же пациента u
Диагноз невралгии тройничного нерва основывается на характерных признаках: Пароксизмальность приступов боли в области лица или лба, продолжающихся от нескольких секунд до 2 минут u Локализация боли в области одной или нескольких веток тройничного нерва u Болевой пароксизм выраженной интенсивности возникает внезапно в виде жжения или прохождения электрического тока и исчезает в период между приступами u Провокация боли с триггерных зон, а также во время еды, разговора, умывания, чистке зубов u Стереотипность приступов боли у одного и того же пациента u
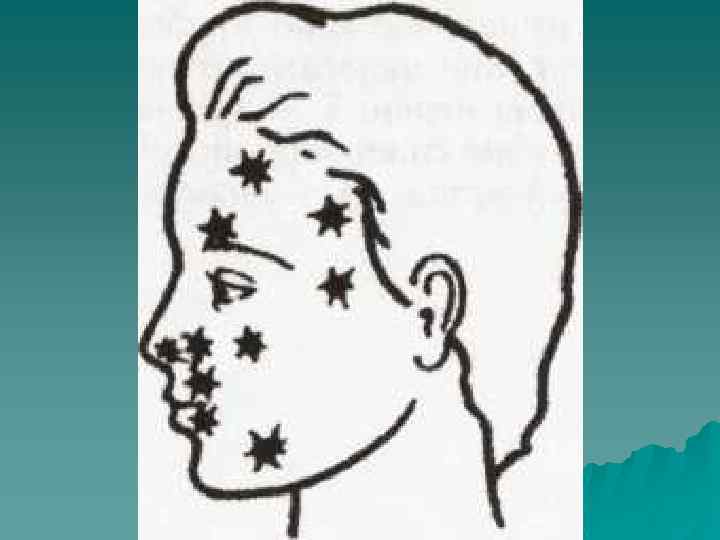
 На основании данных соматического и неврологического обследования, а при необходимости и инструментального, должны быть исключены другие причины головной и лицевой боли, локальных процессов в области придаточных пазух носа, зубов, скул, глотки или основания черепа
На основании данных соматического и неврологического обследования, а при необходимости и инструментального, должны быть исключены другие причины головной и лицевой боли, локальных процессов в области придаточных пазух носа, зубов, скул, глотки или основания черепа
 Невралгия языкоглоточного нерва u u u u u Встречается редко Характерна интенсивная пароксизмальная боль в глубине полости рта, корне языка, области миндалин Провоцируется глотанием (особенно охлажденной жидкости), кашлем, жеванием, разговором, зевотой иногда боль иррадиирует в ухо и шею, изредка только в ухо (отоалгическая форма) Триггерные зоны - прикосновение к мягкому небу или миндалинам, иногда надавливание на козелок Приступ длится несколько секунд или минут и сопровождается брадикардией, снижением АД, иногда обмороком Снижения чувствительности или пареза не выявляется Часты спонтанные ремиссии от нескольких месяцев до нескольких лет Возможно сочетание с невралгией тройничного нерва (нервы сдавлены удлиненным извилистым сосудом)
Невралгия языкоглоточного нерва u u u u u Встречается редко Характерна интенсивная пароксизмальная боль в глубине полости рта, корне языка, области миндалин Провоцируется глотанием (особенно охлажденной жидкости), кашлем, жеванием, разговором, зевотой иногда боль иррадиирует в ухо и шею, изредка только в ухо (отоалгическая форма) Триггерные зоны - прикосновение к мягкому небу или миндалинам, иногда надавливание на козелок Приступ длится несколько секунд или минут и сопровождается брадикардией, снижением АД, иногда обмороком Снижения чувствительности или пареза не выявляется Часты спонтанные ремиссии от нескольких месяцев до нескольких лет Возможно сочетание с невралгией тройничного нерва (нервы сдавлены удлиненным извилистым сосудом)
 Дифдиагноз Сходный болевой синдром наблюдается при: u Опухоли глотки (в том числе и носоглотки), языка, задней черепной ямки u Тонзиллите u Перитонзилярном абсцессе u Гипертрофии шиловидного отростка. В этом случае боль усиливается при повороте головы u Невринома языкоглоточного нерва наблюдается крайне редко u Симптоматическую невралгию следует исключать у молодых людей с постоянной болью и симптомами выпадения u Лечение проводят так же, как и при невралгии тройничного нерва
Дифдиагноз Сходный болевой синдром наблюдается при: u Опухоли глотки (в том числе и носоглотки), языка, задней черепной ямки u Тонзиллите u Перитонзилярном абсцессе u Гипертрофии шиловидного отростка. В этом случае боль усиливается при повороте головы u Невринома языкоглоточного нерва наблюдается крайне редко u Симптоматическую невралгию следует исключать у молодых людей с постоянной болью и симптомами выпадения u Лечение проводят так же, как и при невралгии тройничного нерва
 Невралгия верхнего гортанного нерва Пароксизмальная боль с одной или обеих сторон в области гортани (на уровне верхней части щитовидного хряща или подъязычной кости) и угла нижней челюсти u Боль иррадиирует в глаз, ухо, грудную клетку и предплечье u Боль сопровождается икотой, кашлем, слюноотделением u Боль провоцируется глотанием, зевотой, кашлем, сморканием, движениями головы u Иногда невралгия верхнего гортанного нерва обусловлена опухолями в области шеи u Эффективны карбамазепин (финлепсин) и местная анестезия в зоне гиотиреоидной мембраны u
Невралгия верхнего гортанного нерва Пароксизмальная боль с одной или обеих сторон в области гортани (на уровне верхней части щитовидного хряща или подъязычной кости) и угла нижней челюсти u Боль иррадиирует в глаз, ухо, грудную клетку и предплечье u Боль сопровождается икотой, кашлем, слюноотделением u Боль провоцируется глотанием, зевотой, кашлем, сморканием, движениями головы u Иногда невралгия верхнего гортанного нерва обусловлена опухолями в области шеи u Эффективны карбамазепин (финлепсин) и местная анестезия в зоне гиотиреоидной мембраны u
 Лицевые симпаталгии это группа схожих по своим клиническим проявлениям состояний, имеющих четкое пароксизмальное течение и удовлетворительное состояние между приступами. Длительность приступов от десятков минут до нескольких суток (реже), и проявляются резкой, часто непереносимой болью в лице жгучего, распирающего, сдавливающего или пульсирующего характера
Лицевые симпаталгии это группа схожих по своим клиническим проявлениям состояний, имеющих четкое пароксизмальное течение и удовлетворительное состояние между приступами. Длительность приступов от десятков минут до нескольких суток (реже), и проявляются резкой, часто непереносимой болью в лице жгучего, распирающего, сдавливающего или пульсирующего характера
 Важным клиническим признаком являются вегетативные нарушения на стороне боли: u слезотечение u покраснение конъюнктивы глазного яблока u выделение жидкости с одной половины носа и ощущение заложенности в ней u отечность лица
Важным клиническим признаком являются вегетативные нарушения на стороне боли: u слезотечение u покраснение конъюнктивы глазного яблока u выделение жидкости с одной половины носа и ощущение заложенности в ней u отечность лица
 Лицевые симпаталгии являюься проявлением принципиально разных форм патологии: Симпаталгические синдромы (поражения периферических вегетативных узлов, нервов) u носоресничная невралгия – с-м Чарлена u крылонебная невралгия – с-м Сладера u невралгия большого поверхностного каменистого нерва – с-м Гартнера 2. Сосудистые синдромы, близкие к мигрени: u пучковая головная боль u кластер-эффект (гистаминовая мигрень Хортона, мигренеподобная невралгия Гарриса) u синдром сонной артерии Глязера 1.
Лицевые симпаталгии являюься проявлением принципиально разных форм патологии: Симпаталгические синдромы (поражения периферических вегетативных узлов, нервов) u носоресничная невралгия – с-м Чарлена u крылонебная невралгия – с-м Сладера u невралгия большого поверхностного каменистого нерва – с-м Гартнера 2. Сосудистые синдромы, близкие к мигрени: u пучковая головная боль u кластер-эффект (гистаминовая мигрень Хортона, мигренеподобная невралгия Гарриса) u синдром сонной артерии Глязера 1.
 Симпаталгические синдромы, обусловленные пораженнием периферических вегетативных узлов и нервов
Симпаталгические синдромы, обусловленные пораженнием периферических вегетативных узлов и нервов
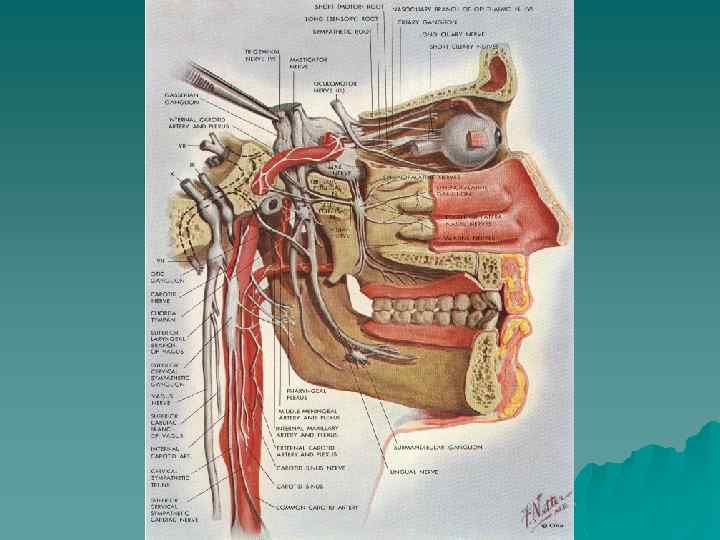
 Патогенез Истинные симпаталгические синдромы (Чарлена и Сладера) обусловлены втягиванием в патологический процесс периферических вегетативных узлов или их раздражением u Природа синдрома недостаточно ясна u В связи с наличием герпетических высыпаний при синдроме Чарлена можно думать о герпетическом ганглионите носоресничного узла u Симпаталгию Сладера связывают с инфекционными процессами в придаточных пазухах носа (в частности, в гайморовой) и вовлечением крылонебного узла u
Патогенез Истинные симпаталгические синдромы (Чарлена и Сладера) обусловлены втягиванием в патологический процесс периферических вегетативных узлов или их раздражением u Природа синдрома недостаточно ясна u В связи с наличием герпетических высыпаний при синдроме Чарлена можно думать о герпетическом ганглионите носоресничного узла u Симпаталгию Сладера связывают с инфекционными процессами в придаточных пазухах носа (в частности, в гайморовой) и вовлечением крылонебного узла u
 Синдром Чарлена (ресничная невралгия) Типичный приступ: u Односторонняя боль в области корня носа и внутреннего угла глаза, в глазном яблоке u Иррадиация в нос u Выделения из носа, ощущение заложенности в носу, инъекция конъюнктивы, блефароспазм u Резкое слезотечение, изменения в передних отделах глазного яблока, роговице (явления кератита или ирита) u Болезненность при пальпации внутреннего угла орбиты u Герпетические высыпания на коже носа
Синдром Чарлена (ресничная невралгия) Типичный приступ: u Односторонняя боль в области корня носа и внутреннего угла глаза, в глазном яблоке u Иррадиация в нос u Выделения из носа, ощущение заложенности в носу, инъекция конъюнктивы, блефароспазм u Резкое слезотечение, изменения в передних отделах глазного яблока, роговице (явления кератита или ирита) u Болезненность при пальпации внутреннего угла орбиты u Герпетические высыпания на коже носа
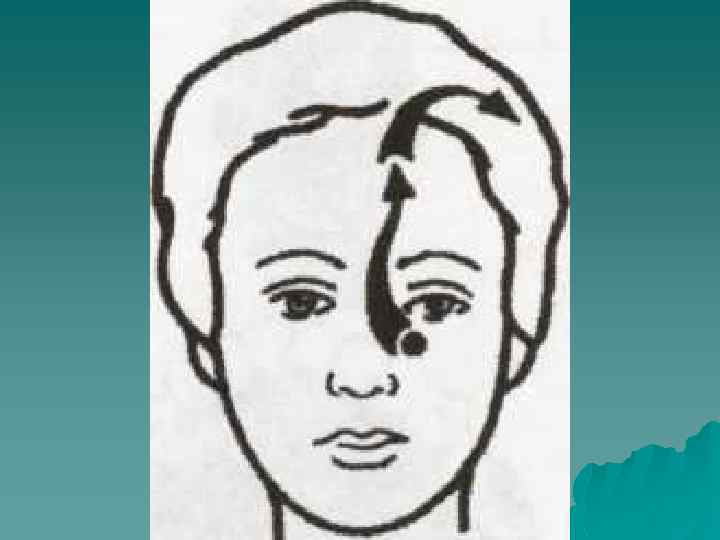
 Синдром Чарлена необходимо дифференцировать от герпетического ганглионита тройничного (гассерова) узла, проявляющегося симптомами в зоне иннервации 1 ветви тройничного нерва. Для него также не характерно яркое вегетативное сопровождение u Улучшение наступает при закапывании раствора анестетика в конъюнктивальный мешок или смазывание им слизистой оболочки верхней носовой раковины u
Синдром Чарлена необходимо дифференцировать от герпетического ганглионита тройничного (гассерова) узла, проявляющегося симптомами в зоне иннервации 1 ветви тройничного нерва. Для него также не характерно яркое вегетативное сопровождение u Улучшение наступает при закапывании раствора анестетика в конъюнктивальный мешок или смазывание им слизистой оболочки верхней носовой раковины u
 Синдром Сладера (невралгия крылонебного узла) Признаки типичного приступа: u боль в корне носа, верхней челюсти, зубах, распространяется на язык, мягкое небо, ухо, шейно-плече-лопаточную зону u потом иррадиирует в глаз и висок u иногда возникает сокращение мышц мягкого неба (характерное цокание) u постепенное начало и окончание приступа u течение приступа длительное u определенная периодичность отсутствует u боль средней жестокости без двигательного беспокойства u после приступа - парестезии в лице и шум в
Синдром Сладера (невралгия крылонебного узла) Признаки типичного приступа: u боль в корне носа, верхней челюсти, зубах, распространяется на язык, мягкое небо, ухо, шейно-плече-лопаточную зону u потом иррадиирует в глаз и висок u иногда возникает сокращение мышц мягкого неба (характерное цокание) u постепенное начало и окончание приступа u течение приступа длительное u определенная периодичность отсутствует u боль средней жестокости без двигательного беспокойства u после приступа - парестезии в лице и шум в
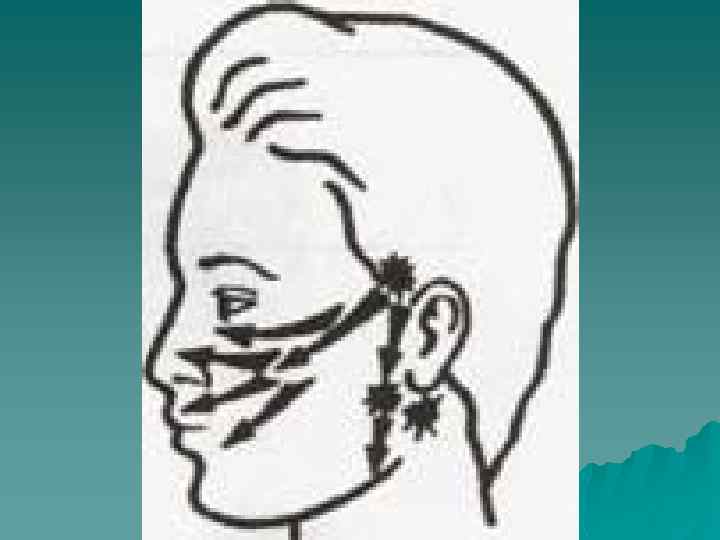
 Дифференциальный диагноз Типичные признаки невралгий: u боль + характерные односторонние вегетативные проявления u односторонний отек лица в период приступа Следует дифференцировать: 1. Ангиотрофические отеки типа Квинке: u типичная локализация в области губ, щек u двусторонний отек 2. Локальные отеки в области орбиты: u отек + болевой синдром 3. Ангиотрофические отеки в области канала лицевого нерва: недостаточность лицевого нерва - прозоплегия
Дифференциальный диагноз Типичные признаки невралгий: u боль + характерные односторонние вегетативные проявления u односторонний отек лица в период приступа Следует дифференцировать: 1. Ангиотрофические отеки типа Квинке: u типичная локализация в области губ, щек u двусторонний отек 2. Локальные отеки в области орбиты: u отек + болевой синдром 3. Ангиотрофические отеки в области канала лицевого нерва: недостаточность лицевого нерва - прозоплегия
 u. Рецидивирующая невропатия лицевого нерва ангиотрофической природы в сочетании со складчатым языком и хейлитом определяется как болезнь Россолимо. Мелькерсона-Розенталя
u. Рецидивирующая невропатия лицевого нерва ангиотрофической природы в сочетании со складчатым языком и хейлитом определяется как болезнь Россолимо. Мелькерсона-Розенталя
 Лечение Вегетотропные препараты (ганглиоблокаторы – пирроксан), имеющие денервирующее действие на пораженный узел u Противосудорожные средства карбамазепин (тегретол, финлепсин) u психотропные препараты транквилизаторы и антидепресанты u Эффективным является в остром периоде смазывание кокаином или лидокаином среднего носового хода u Показана новокаиновая либо лидокаиновая блокада вегетативных узлов u
Лечение Вегетотропные препараты (ганглиоблокаторы – пирроксан), имеющие денервирующее действие на пораженный узел u Противосудорожные средства карбамазепин (тегретол, финлепсин) u психотропные препараты транквилизаторы и антидепресанты u Эффективным является в остром периоде смазывание кокаином или лидокаином среднего носового хода u Показана новокаиновая либо лидокаиновая блокада вегетативных узлов u
 Сосудистые синдромы
Сосудистые синдромы
 Сосудистые синдромы u встречаются значительно чаще – у подавляющей части больных с так называемыми лицевыми симпаталгиями u Проявляются они описаными ранее приступами, встречаются чаще у мужчин
Сосудистые синдромы u встречаются значительно чаще – у подавляющей части больных с так называемыми лицевыми симпаталгиями u Проявляются они описаными ранее приступами, встречаются чаще у мужчин
 Пучковая головная боль (кластер-синдром) (гистаминовая мигрень Хортона, мигренеподобная невралгия Харриса) Этиология. u Причины ПГБ не известны u В основе - пароксизмальное расширение ветвей сонных артерий, дефицит симпатической иннервации сосудов с увеличением (реже уменьшением) локального мозгового кровотока, о чем свидетельствуют ангиография, компъютерная томография и исследования на тепловизоре
Пучковая головная боль (кластер-синдром) (гистаминовая мигрень Хортона, мигренеподобная невралгия Харриса) Этиология. u Причины ПГБ не известны u В основе - пароксизмальное расширение ветвей сонных артерий, дефицит симпатической иннервации сосудов с увеличением (реже уменьшением) локального мозгового кровотока, о чем свидетельствуют ангиография, компъютерная томография и исследования на тепловизоре
 Патогенез u u повышение содержания болевых нейропептидов с активацией чувствительных волокон тройничного нерва в крови во время атаки ПГБ - резкое повышение гистамина и небольшое – серотонина (при классической мигрени во время приступа понижается концентрация серотонина, а после этого повышается содержание гистамина) гуморальные факторы (прокоагулянтные и антикоагулянтные факторы крови, тромбоциты, эритроциты, лимфоциты и патология их мембран) простагландины, в частности простациклин, нейрокинин и фактор Хагемана (ХІІ фактор)
Патогенез u u повышение содержания болевых нейропептидов с активацией чувствительных волокон тройничного нерва в крови во время атаки ПГБ - резкое повышение гистамина и небольшое – серотонина (при классической мигрени во время приступа понижается концентрация серотонина, а после этого повышается содержание гистамина) гуморальные факторы (прокоагулянтные и антикоагулянтные факторы крови, тромбоциты, эритроциты, лимфоциты и патология их мембран) простагландины, в частности простациклин, нейрокинин и фактор Хагемана (ХІІ фактор)
 Особенности заболевание начинается в 20 -40 лет u встречается в основном у мужчин (соотношение мужчин и женщин 5: 1) u наследственный характер не доказан, однако люди с ПГБ чаще страдают язвенной болезью желудка и 12 - перстной кишки Типичен внешний вид больных: u высокий рост, атлетическое ьелосложение, u поперечные складки на лбу, лицо льва u По характеру амбициозны, склонны к спорам u внешне агрессивны, но внутренне беспомощьны, робкие, нерешительные u
Особенности заболевание начинается в 20 -40 лет u встречается в основном у мужчин (соотношение мужчин и женщин 5: 1) u наследственный характер не доказан, однако люди с ПГБ чаще страдают язвенной болезью желудка и 12 - перстной кишки Типичен внешний вид больных: u высокий рост, атлетическое ьелосложение, u поперечные складки на лбу, лицо льва u По характеру амбициозны, склонны к спорам u внешне агрессивны, но внутренне беспомощьны, робкие, нерешительные u
 Клиника u u u u приступа приступ внезапной боли, нарастает до максимума за несколько десятков секунд и развивается сериями (пучками, кистями) начинается в одно и то же время, ночью ( «будильниковая головная боль» ) или под утро отсутствие каких-либо продромальных явлений провоцируют приступ: алкоголь, охлаждение головы физическое и эмоциональное напряжение, изменение погоды, прием нитроглицерина, гистамина, гипоксемия во время сонных апноэ психомоторное возбуждение во время приступа, частое изменение положения тела (больные сдавливают голову, иногда прибегают к дополнительным болевым действия на голову, стараясь уменьшить страдания) в покое боль становится еще острее прием крепкого чая или кофе, сдавливание головы, как и медикаменты (кофеин, эрготамин), дают
Клиника u u u u приступа приступ внезапной боли, нарастает до максимума за несколько десятков секунд и развивается сериями (пучками, кистями) начинается в одно и то же время, ночью ( «будильниковая головная боль» ) или под утро отсутствие каких-либо продромальных явлений провоцируют приступ: алкоголь, охлаждение головы физическое и эмоциональное напряжение, изменение погоды, прием нитроглицерина, гистамина, гипоксемия во время сонных апноэ психомоторное возбуждение во время приступа, частое изменение положения тела (больные сдавливают голову, иногда прибегают к дополнительным болевым действия на голову, стараясь уменьшить страдания) в покое боль становится еще острее прием крепкого чая или кофе, сдавливание головы, как и медикаменты (кофеин, эрготамин), дают
 Клиника приступа боль интенсивного, ломящего, пульсирующего либо распирающего характера u боль всегда односторонняя в глазнице, височной и периорбитальной области, с иррадиацией в лоб, щеку, реже в шею, затылок, ухо, руку u общая потливость с акцентом в области боли, икота u тошнота и рвота возникают лишь у 20%30% u
Клиника приступа боль интенсивного, ломящего, пульсирующего либо распирающего характера u боль всегда односторонняя в глазнице, височной и периорбитальной области, с иррадиацией в лоб, щеку, реже в шею, затылок, ухо, руку u общая потливость с акцентом в области боли, икота u тошнота и рвота возникают лишь у 20%30% u
 Местные вегетативные расстройства: инъекция сосудов склеры u небольшое слезотечение u небольшая отечность век u ринорея или ощущение заложенности носа на стороне боли, чаще слева u расширение или сужение глазной щели и зрачка u бледность или покраснение лица, ощущение тепла u иррадиация в лоб, щеку, реже в шею, затылок, ухо, руку u общая потливость с акцентом в области боли, икота u
Местные вегетативные расстройства: инъекция сосудов склеры u небольшое слезотечение u небольшая отечность век u ринорея или ощущение заложенности носа на стороне боли, чаще слева u расширение или сужение глазной щели и зрачка u бледность или покраснение лица, ощущение тепла u иррадиация в лоб, щеку, реже в шею, затылок, ухо, руку u общая потливость с акцентом в области боли, икота u
 u Синдром встречается чаще у мужчин u Приступы возникают остро, в основном ночью u Резкая боль заставляет больного двигаться, поскольку в покое боль становится еще острее
u Синдром встречается чаще у мужчин u Приступы возникают остро, в основном ночью u Резкая боль заставляет больного двигаться, поскольку в покое боль становится еще острее
 Течение Обострение наступает чаще осенью или зимой u В период обострения ежедневно возникает от 1 до 10 приступов продолжительностью около получаса, изредка больше 2 -х часов u Длительность периода обострения 0. 51. 5 месяца u «Светлые» промежутки продолжаются несколько месяцев или даже лет u
Течение Обострение наступает чаще осенью или зимой u В период обострения ежедневно возникает от 1 до 10 приступов продолжительностью около получаса, изредка больше 2 -х часов u Длительность периода обострения 0. 51. 5 месяца u «Светлые» промежутки продолжаются несколько месяцев или даже лет u
 Критерии диагноза ПГБ: u u u Ограничение времени развития серии мучительной боли (пучка или кластера) чаще 20 -40 мин, с последующей продолжительной ремиссией приступы возникают ночью или утром, в одно и то же время, «будильниковая» головная боль интенсивность приступа (сверлящая или жгучая боль) локализация – односторонняя, чаще в области глаза или за глазом, реже периорбитально или в височной области с распространением на щеку, мягкое небо, нижнюю челюсть, ухо или шею эмоциональная реакция – больной стонет, плачет, кричит, бегает на месте, угрожает самоубийством, вынужден обращаться к медицинской помощи вегетативные проявления на стороне боли: слезотечение, покраснение глаза, заложенность носа, ринорея, птоз, миоз, потливость лба или лица, отечность век
Критерии диагноза ПГБ: u u u Ограничение времени развития серии мучительной боли (пучка или кластера) чаще 20 -40 мин, с последующей продолжительной ремиссией приступы возникают ночью или утром, в одно и то же время, «будильниковая» головная боль интенсивность приступа (сверлящая или жгучая боль) локализация – односторонняя, чаще в области глаза или за глазом, реже периорбитально или в височной области с распространением на щеку, мягкое небо, нижнюю челюсть, ухо или шею эмоциональная реакция – больной стонет, плачет, кричит, бегает на месте, угрожает самоубийством, вынужден обращаться к медицинской помощи вегетативные проявления на стороне боли: слезотечение, покраснение глаза, заложенность носа, ринорея, птоз, миоз, потливость лба или лица, отечность век
 По течению выделяют: 1. Эпизодическую форму (90%) приступы возникают на протяжении 2 -8 недель, дальше наступает ремиссия на несколько недель, месяцев или лет. Наиболее часто наблюдаются 1 -2 обострения в год. Приступ можно спровоцировать приемом под язык 2 табл. (2 мг) нитроглицерина
По течению выделяют: 1. Эпизодическую форму (90%) приступы возникают на протяжении 2 -8 недель, дальше наступает ремиссия на несколько недель, месяцев или лет. Наиболее часто наблюдаются 1 -2 обострения в год. Приступ можно спровоцировать приемом под язык 2 табл. (2 мг) нитроглицерина
 u u u u u «Хроническая пароксизмальная гемикрания» Преобладает у женщин (8: 1) болезнь редко возникает у молодых, как правило, после 40 лет характерны ежедневные приступы интенсивной, жгучей, сверлящей, реже пульсирующей боли боль всегда односторонняя в орбитально-лобно-височной области в наличии вегетативные симптомы: слезотечение, покраснение глаза, заложенность половины носа, ринорея, отечность века, миоз, птоз Продолжительность приступа от 2 до 45 мин, частота - от 10 до 16 -20 в сутки чем чаще приступы, тем они короче отсутствуют периоды ремиссий «драматический» эффект индометацина: многолетние приступы проходят через 1 -2 дня после лечения основным в лечении ХПГ есть прием индометацина 50 -200 мг в сутки 4 -6 недель. Курс начинают с 25 мг трижды в день, потом увеличивают до 115 -200 мг в сутки. Эффективную суточную дозу подбирают индивидуально, ориентируясь на интенсивность болевого синдрома
u u u u u «Хроническая пароксизмальная гемикрания» Преобладает у женщин (8: 1) болезнь редко возникает у молодых, как правило, после 40 лет характерны ежедневные приступы интенсивной, жгучей, сверлящей, реже пульсирующей боли боль всегда односторонняя в орбитально-лобно-височной области в наличии вегетативные симптомы: слезотечение, покраснение глаза, заложенность половины носа, ринорея, отечность века, миоз, птоз Продолжительность приступа от 2 до 45 мин, частота - от 10 до 16 -20 в сутки чем чаще приступы, тем они короче отсутствуют периоды ремиссий «драматический» эффект индометацина: многолетние приступы проходят через 1 -2 дня после лечения основным в лечении ХПГ есть прием индометацина 50 -200 мг в сутки 4 -6 недель. Курс начинают с 25 мг трижды в день, потом увеличивают до 115 -200 мг в сутки. Эффективную суточную дозу подбирают индивидуально, ориентируясь на интенсивность болевого синдрома

 Нижний синдром Хортона 3. Нижний тип - «головная боль нижней половины» - боль локализуется ниже глаза (линии Wolf), начинается от внешнего угла глаза и движется к слуховому проходу, захватывая область щеки, подбородка, носа, уха с иррадиацией в шею – Длительность приступа от нескольких часов до суток – Остальные проявления болевого приступа типичны – Эти приступы трактуют как лицевую мигрень, которая имеет хронологию обычной мигрени – Есть данные о наследственном анамнезе – часто сочетается с синдромом вегетативной
Нижний синдром Хортона 3. Нижний тип - «головная боль нижней половины» - боль локализуется ниже глаза (линии Wolf), начинается от внешнего угла глаза и движется к слуховому проходу, захватывая область щеки, подбородка, носа, уха с иррадиацией в шею – Длительность приступа от нескольких часов до суток – Остальные проявления болевого приступа типичны – Эти приступы трактуют как лицевую мигрень, которая имеет хронологию обычной мигрени – Есть данные о наследственном анамнезе – часто сочетается с синдромом вегетативной
 Дифференциальный диагноз
Дифференциальный диагноз
 Височный артериит (болезнь Хортона) Грануломатозный, гигантоклеточный артериит - заболевание, относящееся к системным васкулитам, локальный колагеноз u Возникает у женщин после 50 -60 лет u В основе - инфильтрация стенки сосудов мононуклеарными клетками и появление гигантских клеток u Заболевание генетически детерминированно u Патологический процесс наиболее часто поражает аорту, височные артерии и центральную артерию сетчатки, возможно развитие окклюзии сосудов
Височный артериит (болезнь Хортона) Грануломатозный, гигантоклеточный артериит - заболевание, относящееся к системным васкулитам, локальный колагеноз u Возникает у женщин после 50 -60 лет u В основе - инфильтрация стенки сосудов мононуклеарными клетками и появление гигантских клеток u Заболевание генетически детерминированно u Патологический процесс наиболее часто поражает аорту, височные артерии и центральную артерию сетчатки, возможно развитие окклюзии сосудов
 Височный артериит (болезнь Хортона) u u u u Начало подострое (гострое) с повыщения температуры тела, боли в мышцах, суставах, слабости, в дальнейшем снижения массы тела Односторонняя головная боль в височной области, сильная, постоянная, сдавливающего характера Боль может локализоваться в области нижней челюсти и усиливаться при жевании, кашле, напряжении Пальпаторно - «набухание» , болезненность височных артерий, усиление, а потом исчезновение их пульсации Расширение зрачка на стороне боли Артерии контурируют под кожей в виде «узелков» На глазном дне - нарушение кровоснабжения сетчатки, ухудшение зрения Параклинически: субфебрилитет, лейкоцитоз, анемия, увеличение СОЭ, признаки активности воспалительного процесса (С-реактивный белок, повышенное содержание сиаловых кислот, диспротеинемия)
Височный артериит (болезнь Хортона) u u u u Начало подострое (гострое) с повыщения температуры тела, боли в мышцах, суставах, слабости, в дальнейшем снижения массы тела Односторонняя головная боль в височной области, сильная, постоянная, сдавливающего характера Боль может локализоваться в области нижней челюсти и усиливаться при жевании, кашле, напряжении Пальпаторно - «набухание» , болезненность височных артерий, усиление, а потом исчезновение их пульсации Расширение зрачка на стороне боли Артерии контурируют под кожей в виде «узелков» На глазном дне - нарушение кровоснабжения сетчатки, ухудшение зрения Параклинически: субфебрилитет, лейкоцитоз, анемия, увеличение СОЭ, признаки активности воспалительного процесса (С-реактивный белок, повышенное содержание сиаловых кислот, диспротеинемия)
 Височный артериит (болезнь Хортона) u u u Течение обычно хроническое, с периодами ремиссий и экзацербаций Гигантоклеточный артериит является абсолютным показанием для лечения глюкокортикоидами, своевременное назначение которых уменьшает риск развития инсультов, инфарктов и слепоты Применяется преднизолон в дозе 1 -1. 5 мг/кг массы тела в сутки, с постепенным снижением до поддерживающих доз Также используют антикоагулянты и десенсибилизирующие препараты Для уменьшения головных болей назначают аналгетики и НПВС: индометацин, ибупрофен, кетопрофен, напроксен, кеторол, найз.
Височный артериит (болезнь Хортона) u u u Течение обычно хроническое, с периодами ремиссий и экзацербаций Гигантоклеточный артериит является абсолютным показанием для лечения глюкокортикоидами, своевременное назначение которых уменьшает риск развития инсультов, инфарктов и слепоты Применяется преднизолон в дозе 1 -1. 5 мг/кг массы тела в сутки, с постепенным снижением до поддерживающих доз Также используют антикоагулянты и десенсибилизирующие препараты Для уменьшения головных болей назначают аналгетики и НПВС: индометацин, ибупрофен, кетопрофен, напроксен, кеторол, найз.
 Синдром Толосы-Ханта аутоиммунное заболевание с доброкачественным гранулематозом стенок пещеристого синуса, верхнеглазничной вены u Течение подострое u Отмечается офтальмоплегия, поражение первой ветви тройничного нерва, зрительного нерва u Заболевание сопровождается резким отеком и венозным застоем в глазнице u Течение регрессирующее, особенно под влиянием стероидной терапии, возможны рецидивы u
Синдром Толосы-Ханта аутоиммунное заболевание с доброкачественным гранулематозом стенок пещеристого синуса, верхнеглазничной вены u Течение подострое u Отмечается офтальмоплегия, поражение первой ветви тройничного нерва, зрительного нерва u Заболевание сопровождается резким отеком и венозным застоем в глазнице u Течение регрессирующее, особенно под влиянием стероидной терапии, возможны рецидивы u
 Паратригеминальний синдром Редера u Синдром поражения глазной ветви тройничного нерва, зрительного и глазодвигательного нервов u признаки органического поражения нервной системы на фоне того или иного процесса в полости черепа u Характер и течение болевого синдрома не имеет четкой пароксизмальности и группировки в «гроздья» боли
Паратригеминальний синдром Редера u Синдром поражения глазной ветви тройничного нерва, зрительного и глазодвигательного нервов u признаки органического поражения нервной системы на фоне того или иного процесса в полости черепа u Характер и течение болевого синдрома не имеет четкой пароксизмальности и группировки в «гроздья» боли
 Острые синуситы u характеризуются (по крайней мере, в дебюте) отделяемым гнойного характера в носовых ходах u температурная реакция u боли постоянные, периодически усиливающиеся (обычно после сна)
Острые синуситы u характеризуются (по крайней мере, в дебюте) отделяемым гнойного характера в носовых ходах u температурная реакция u боли постоянные, периодически усиливающиеся (обычно после сна)
 Отоалгия Боль в области уха может быть вызвана: u опухолью носоглотки u аневризмой позвоночной артерии u тромбозом латерального венозного синуса u мигренью, u кластерной головной болью u невралгией языкоглоточного нерва u идиопатической отоалгией Эритроотоалгия (синдром красного уха) характеризуется: u интенсивной жгучей болью в ухе u иррадиирующей в лоб, затылок и нижнюю челюсть u покраснение и повышение температуры ушной раковины (вследствие расширения кожных сосудов). u Причиной синдрома может быть шейный спондильоз (раздражение С 3 корешка), дисфункция височночелюстного сустава, атипичная невралгия языкоглоточного нерва, поражение таламуса, идиопатическая гиперчувствительность болевых волокон к нагреванию
Отоалгия Боль в области уха может быть вызвана: u опухолью носоглотки u аневризмой позвоночной артерии u тромбозом латерального венозного синуса u мигренью, u кластерной головной болью u невралгией языкоглоточного нерва u идиопатической отоалгией Эритроотоалгия (синдром красного уха) характеризуется: u интенсивной жгучей болью в ухе u иррадиирующей в лоб, затылок и нижнюю челюсть u покраснение и повышение температуры ушной раковины (вследствие расширения кожных сосудов). u Причиной синдрома может быть шейный спондильоз (раздражение С 3 корешка), дисфункция височночелюстного сустава, атипичная невралгия языкоглоточного нерва, поражение таламуса, идиопатическая гиперчувствительность болевых волокон к нагреванию
 Каротидиния u Характерны приступы боли в верхней части шеи, лице, ухе, нижней челюсти, в зубах u Боль продолжается несколько часов u Боль иногда усиливается при глотании u Ее можно спровоцировать пальпацией сонной артерии на шее
Каротидиния u Характерны приступы боли в верхней части шеи, лице, ухе, нижней челюсти, в зубах u Боль продолжается несколько часов u Боль иногда усиливается при глотании u Ее можно спровоцировать пальпацией сонной артерии на шее
 Дисфункция височночелюстного сустава u u u боль не только в области сустава (кпереди от уха), но и в области лба, виска, нижней челюсти, щеке щелканье или ограничение движения в суставе боль связана с миофасциальным синдромом в жевательной мускулатуре, аномальным прикусом, воспалительными или дегенеративными изменениями в суставе осмотр: локальная болезненность, крепитация при открывании рта, неправильное положение суставных поверхностей и ограничение движений нижней челюсти пальпировать сустав легче сзади, введя палец в наружный слуховой проход коррекция прикуса, физиотерапия (тепловые процедуры, ультразвук), специальные упражнения способствуют уменьшению боли
Дисфункция височночелюстного сустава u u u боль не только в области сустава (кпереди от уха), но и в области лба, виска, нижней челюсти, щеке щелканье или ограничение движения в суставе боль связана с миофасциальным синдромом в жевательной мускулатуре, аномальным прикусом, воспалительными или дегенеративными изменениями в суставе осмотр: локальная болезненность, крепитация при открывании рта, неправильное положение суставных поверхностей и ограничение движений нижней челюсти пальпировать сустав легче сзади, введя палец в наружный слуховой проход коррекция прикуса, физиотерапия (тепловые процедуры, ультразвук), специальные упражнения способствуют уменьшению боли
 Одонтогенная боль u u u u частая причина лицевой боли боль в области верхней и нижней челюсти возникает вследствие ирритации окончаний нервов при кариесе, заболеваниях пульпы зуба, апикальных или периапикальных абсцессах усиливается по ночам, имеет пульсирующий характер и локальную болезненность в области корня зуба провоцируется холодом, теплом, сладким временно ослабевает после приема НПВП при невралгии тройничного нерва холод тоже поначалу провоцирует боль, но затем возникает привыкание к нему иногда хронические лицевые боли бывают вызваны остеомиелитом челюсти с образованием микроабсцессов после экстракции зуба или стоматологических операций может возникать невропатия тройничного нерва, проявляющаяся снижением чувствительности в области нижней губы, слабостью жевательных мышц
Одонтогенная боль u u u u частая причина лицевой боли боль в области верхней и нижней челюсти возникает вследствие ирритации окончаний нервов при кариесе, заболеваниях пульпы зуба, апикальных или периапикальных абсцессах усиливается по ночам, имеет пульсирующий характер и локальную болезненность в области корня зуба провоцируется холодом, теплом, сладким временно ослабевает после приема НПВП при невралгии тройничного нерва холод тоже поначалу провоцирует боль, но затем возникает привыкание к нему иногда хронические лицевые боли бывают вызваны остеомиелитом челюсти с образованием микроабсцессов после экстракции зуба или стоматологических операций может возникать невропатия тройничного нерва, проявляющаяся снижением чувствительности в области нижней губы, слабостью жевательных мышц
 Психогенные лицевые боли (атипичная прозопалгия, психалгия) u u u u синдром возникает у женщин 30 -60 лет диагноз выставляется при отсутствии органических причин боли боль поверхностная, жгучая, давящая, пульсирующая, ноющая или сверлящая, носит постоянный характер боль в определенной части лица, но иногда распространяется на всю половину лица и шеи односторонняя или двусторонняя (как правило, асимметричная) вариант атипичной боли: жгучие боли в полости рта (гилоссалгия, или атипичная одонтаглия) интенсивность боли усиливается стрессом, тепловым воздействием, редко беспокоит ночью, классические приступы встречаются редко больные затрудняются точно локализовать и описать боль сопровождается парестезиями при отсутствии чувствительных или вегетативных нарушений, триггерных зон в области лица и шеи боль затихает на несколько недель или месяцев, но затем возвращается повод для стоматологических или ЛОР-операций (экстракция зуба, проколы околоносовых пазух, манипуляции на тройничном нерве), которые не приносят облегчения, а усиливают боли и способствуют их хронизации у больных часто выявляются признаки депрессии сочетаются с яркими эмоционально-личностными симптомами, а также с другими психогенными сенсомоторными (функциональноневрологическими) расстройствами
Психогенные лицевые боли (атипичная прозопалгия, психалгия) u u u u синдром возникает у женщин 30 -60 лет диагноз выставляется при отсутствии органических причин боли боль поверхностная, жгучая, давящая, пульсирующая, ноющая или сверлящая, носит постоянный характер боль в определенной части лица, но иногда распространяется на всю половину лица и шеи односторонняя или двусторонняя (как правило, асимметричная) вариант атипичной боли: жгучие боли в полости рта (гилоссалгия, или атипичная одонтаглия) интенсивность боли усиливается стрессом, тепловым воздействием, редко беспокоит ночью, классические приступы встречаются редко больные затрудняются точно локализовать и описать боль сопровождается парестезиями при отсутствии чувствительных или вегетативных нарушений, триггерных зон в области лица и шеи боль затихает на несколько недель или месяцев, но затем возвращается повод для стоматологических или ЛОР-операций (экстракция зуба, проколы околоносовых пазух, манипуляции на тройничном нерве), которые не приносят облегчения, а усиливают боли и способствуют их хронизации у больных часто выявляются признаки депрессии сочетаются с яркими эмоционально-личностными симптомами, а также с другими психогенными сенсомоторными (функциональноневрологическими) расстройствами
 Патогенез u u остается неясным в основе лежит дефект центральных противоболевых систем, ограничивающих приток болевой импульсации по системе тройничного нерва, который связан с недостаточностью определенных нейромедиаторов: серотонина, норадреналина, опиатов (дефект тех же медиаторных систем может лежать в основе депрессии) Не менее важный фактор - избыточная длительная периферическая стимуляция (частые стоматологические манипуляции). Прежде, чем диагностировать это состояние, важно исключить невропатию или опухоль тройничного нерва, рассеянный склероз, опухоли основания черепа.
Патогенез u u остается неясным в основе лежит дефект центральных противоболевых систем, ограничивающих приток болевой импульсации по системе тройничного нерва, который связан с недостаточностью определенных нейромедиаторов: серотонина, норадреналина, опиатов (дефект тех же медиаторных систем может лежать в основе депрессии) Не менее важный фактор - избыточная длительная периферическая стимуляция (частые стоматологические манипуляции). Прежде, чем диагностировать это состояние, важно исключить невропатию или опухоль тройничного нерва, рассеянный склероз, опухоли основания черепа.
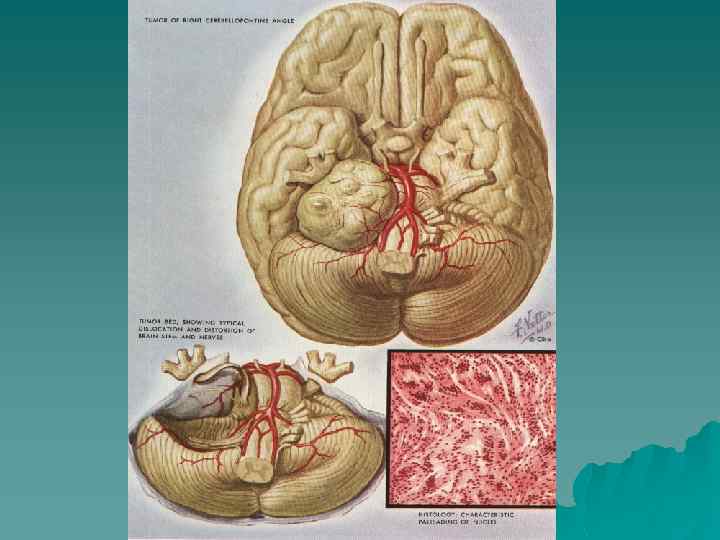
present5.com
Различные причины лицевых болей
Реже, но с выраженным болевым синдромом, протекают невралгии отдельных зон тройничного нерва - синдром Чарлина, синдром Фрея, язычного нерва.Поражение системы лицевого, промежуточного нервов, языко-глоточного и блуждающего нервов, вегетативных ганглиев лица сопровождаются не менее выраженными болями в области лица со свойственными им клиническими особенностями и также требуют неотложной адекватной терапии на ранних стадиях.
Невралгия носоресничного нерва (синдром Чарлина)
Сопровождается сильными болями в области медиального угла глаза с иррадиацией в спинку носа, иногда орбитальные и околоорбитальные боли. Длительность приступа - от нескольких часов до суток. Болевой синдром сопровождается слезотечением, светобоязнью, гиперемией склер и слизистой носа, отечностью, гиперестезией на пораженной стороне и односторонней гиперсекрецией слизистой оболочки носа.Лечение: ненаркотические анальгетики и НПВП; закапывают в глаз и нос 0,25 % раствор дикаина 1 -2 капли, для усиления эффекта - 0,1 % раствор адреналина (3-5 капель на 10 мл дикаина).
Невралгия аурикулотемпорального нерва (синдром Фрей)
Характеризуется возникновением на стороне поражения пароксизмальной боли в глубине уха, в зоне передней стенки, наружного слухового прохода и виска, особенно в области височно-челюстного сустава, часто с иррадиацией в нижнюю челюсть.Сопровождается гиперемией кожи, повышенным потоотделением в этой области, слюноотделением, изменением величины зрачка на стороне поражения. Приступы провоцируются приемом определенной пищи и даже при ее представлении, а также внешними раздражителями.
Лечение: анальгетики в сочетании с антигистаминными, транквилизаторами, нейролептиками; НПВП, вегетотропные (беллоид,белласпон).
Невралгия язычного нерва
Диагностика базируется на клинических данных: наличие приступов пекучих болей в области передних 2/3 половины языка, которые появляются спонтанно или провоцируются приемом грубой, острой пищи, движениями языка, инфекциями (тонзиллит, ангина, грипп), интоксикациями и т.д.На соответствующей половине языка нередко появляются расстройства чувствительности, чаще по типу гиперестезии, при длительном течении - потеря болевой и вкусовой чувствительности. Лечение: анальгетики - анальгин, сиган, на язык - 1 % раствор лидокаина, антиконвульсанты, витамины группы В.
Невралгия лицевого нерва
В картине невропатии лицевого нерва болевой синдром проявляется стреляющей или ноющей болью в области наружного слухового прохода, с иррадиацией в гомолатерапьную половину головы, миграцией в области надбровья, щеки, внутренний угол глаза, крыло носа, подбородка, которая усиливается при эмоциональном напряжении на холоде и облегчается под воздействием тепла.Боль сопровождается асимметрией лица наряду со своеобразным дефектом мимики, патологическими синкинезиями и гиперкинезами, развитием пареза и вторичной контрактуры мимических мышц, возникает после переохлаждения, реже на фоне острой респираторной вирусной инфекции. Комплексное лечение включает "медикаментозную декомпрессию" нерва в лицевом канале (назначение преднизолона, мочегонных препаратов), вазоактивную терапию (эуфиллин, никотиновая кислота), витамины группы В, физиотерапевтическое лечение, лечебную гимнастику, массаж.
Невралгия языко-глоточного нерва
Приступообразные боли, всегда начинающиеся с корня языка или с миндалины и распространяющиеся на небную занавеску, глотку, иррадиирующие в ухо, иногда в глаз, угол нижней челюсти в щеку. Сопровождаются гиперсаливацией, гиперемией половины лица, сухим кашлем. Болевые приступы продолжаются от 1 до 3 мин.Во время приступа отмечают сухой кашель, расстройство вкуса, одностороннее усиление чувствительности в задней трети языка, редко снижение АД и потеря сознания. Обычно приступ провоцируется разговором, пищей, кашлем, зевотой.
Невралгия верхнего гортанного нерва (ветвь блуждающего нерва)
Характеризуется односторонней болью приступообразного характера в области гортани, которая иррадиирует в область уха и вдоль нижней челюсти, возникает во время еды или глотания. Иногда развивается ларинго-спазм во время приступа боли появляется кашель, общая слабость.Синдром крыло-небного узла (синдром Сладера)
Приступы острой боли в области глаза, носа, верхней челюсти. Боль может распространяться на область виска, ухо, затылок, шею, лопатку, плечо, предплечье, кисть. Пароксизмы сопровождаются резко выраженными вегетативными симптомами: покраснением половины лица, отечностью тканей лица, слезотечением, обильным отделением секрета из одной половины носа (вегетативная буря). Продолжительность приступа от нескольких минут до суток.Миофасииальный лицевой синдром
Основное клиническое проявление заключается в сочетании невралгии одного из черепных нервов (боли в лице, языке, полости рта, глотке, гортани), двигательных нарушений со стороны жевательных мышц, нарушением вкуса, дисфункцией височно-нижнечелюстного сустава.Боли не имеют четких границ, продолжительность и интенсивность их различна (от состояния дискомфорта до резкой мучительной боли). Усиливает боль эмоциональное напряжение, сжатие челюстей, перегрузка жевательных мышц, утомление. Боли зависят от состояния активности и локализации триггерных точек. Могут возникать вегетативные симптомы: потливость, спазм сосудов, насморк, слезо- и слюнотечение, головокружение, шум в ушах, чувство жжения в языке и т.д.
Лечение этих синдромов проводят совместно с невропатологом.
Г.И. Лысенко, В.И. Ткаченко
medbe.ru
|
|
..:::Счетчики:::.. |
|
|
|
|
|
|
|
|


