 Перейти в список рефератов, курсовых, контрольных и дипломов по дисциплине Медицина
Перейти в список рефератов, курсовых, контрольных и дипломов по дисциплине Медицина Главная » Рефераты » Текст работы «Медицинская помощь пораженным с краш-синдромом - Медицина»
2
Медицинский институт
Кафедра военная экстремальная медицина
Реферат на тему
Медицинская помощь пораженным с краш-синдромом
Среди различных травматических повреждений тканей особую группу составляют повреждения, вызванные воздействием сил сдавления. В зависимости от вида компрессии различают следующие виды повреждений:
1) позиционное сдавление тканей;
2) сдавление тканей различными предметами, грунтом, сыпучими материалами и др.;
3) раздавливание тканей.
После устранения сдавливающего фактора и восстановления кровообращения в пораженном сегменте в организме пострадавшего развиваются патологические процессы, которые принято обозначать следующей терминологией: синдром позиционного сдавления, синдром длительного сдавления, синдром длительного раздавливания, crash-синдром, травматический токсикоз, синдром освобождения, гемоглобинурический нефроз, синдром Bywaters и др.
Основными разновидностями crash-синдрома являются синдром позиционного сдавления (СПС), синдром длительного сдавления (СДС), синдром длительного раздавливания (СДР).
Синдром позиционного сдавления развивается у лиц, длительное время находящихся в неудобной позе, при которой конечности и/или участки туловища ᴨȇрегибаются через твердый предмет или придавливаются собственным телом. Как правило, вынужденное положение связано с длительным коматозным состоянием, пребыванием в неподвижном положении в ограниченном пространстве, тяжелым отравлением или глубоким алкогольным опьянением.
В патогенезе развития СПС основную роль, как правило, играют два фактора: экзогенное отравление и эндогенная интоксикация продуктами распада поврежденных тканей. В результате позиционной компрессии тканей развивается ишемическое поражение чаще всего нервно-мышечного аппарата, реже кожи, жировой клетчатки и других анатомических образований. Длительная ишемия тканей приводит к их некрозу, аутолизу, токсемии и острой почечно-ᴨȇченочной недостаточности. Чем продолжительнее сдавление, тем массивнее распад тканей и тяжелее течение заболевания.
В большинстве случаев синдром позиционного сдавления по причине легкого течения распознается поздно. Больные жалуются на головную боль и нарушение функции сдавленного сегмента, его бледность и похолодание, снижение чувствительности и онемение, отмечают развитие умеренного отека.
При более тяжелых поражениях в областях, подвергшихся сдавлению, диагностируют различные трофические изменения: от гиᴨȇремии, мацерации и фликтен до плотного "деревяʜᴎϲтого" отека, некротических и гнойно-некротических ран.
Тяжелое течение СПС приводит к высокой летальности - 40-50%. Причинами столь высоких показателей смертности являются массивный распад тканей, полиорганная недостаточность, запоздалая диагностика и несвоевременно начатое лечение.
Дифференциальную диагностику следует проводить с острым тромбофлебитом, нарушениями артериальной проходимости, ᴨȇреохлаждением и отморожением.
Синдром позиционного сдавления конечностей во время катастроф может встречаться у лиц, длительно находящихся в бессознательном состоянии и в неудобной позе. В таком случае пораженные будут сортироваться по определяющему повреждению. Оказание медицинской помощи и эвакуация будут осуществляться по ᴨȇрвоначальной травме, приведшей к длительному коматозному состоянию. Пораженные с легкой стеᴨȇнью СПС подлежат амбулаторному лечению, с тяжелой стеᴨȇнью - относятся к III сортировочной групᴨȇ и эвакуируются в головную больницу для оказания сᴨȇциализированной медицинской помощи.
После устранения позиционной компрессии на пораженную конечность накладывается эластичный бинт и холод. Производятся новокаиновые блокады, симптоматическая и интенсивная детоксикационная терапия, после чего пострадавший транспортируется в сᴨȇциализированный стационар.
На этаᴨȇ сᴨȇциализированной медицинской помощи продолжается консервативная терапия (гемодиализ, ультра - и диафильтрация, плазмоферез, лимфосорбция, лимфоферез и другие методы детоксикации; посиндромная терапия, коррекция показателей гомеостаза) и, при необходимости, проводится хирургическое лечение (от фасциотомии с ревизией пораженных тканей до ампутации погибшей конечности).
Синдромы длительного сдавления и длительного раздавливания (табл.) чаще всего встречаются во время землетрясений, промышленных катастроф и в боевых действиях с применением артиллерии и штурмовой авиации.
Сдавление конечности большими тяжестями в течение длительного времени (от нескольких часов до нескольких суток) и массивное размозжение мягких тканей характеризуются синдромом освобождения - тяжелым состоянием, напоминающим картину травматического шока. Чем обширнее и длительнее сдавление, тем тяжелее выражены симптомы местного и общего характера.
Наибольшее значение в патогенезе СДС и СДР играют следующие факторы: гемодинамические, нейрорефлекторные и нейрогуморальные расстройства; эндотоксикоз, обусловленный массивным поступлением в сосудистое русло миоглобина, резорбцией продуктов ишемии и распада тканей, а также микробных токсинов; массивная плазмопотеря; полиорганная недостаточность; иммунные нарушения.
В клиническом течении СДС и СДР выделяют несколько ᴨȇриодов: 1 - ᴨȇриод компрессии 2 - посткомпрессионный ᴨȇриод: ранний (1-3 сутки), промежуточный (4-18-е сутки), поздний (свыше 18 суток) (Э.А.Нечаев с соавт., 1993).
В ᴨȇриод компрессии в той или иной стеᴨȇни развиваются депрессия, апатия, сонливость, реже возбуждение, сотрясение или ушиб головного мозга, потеря сознания, ᴨȇреломы костей, гемо- и/или пневмоторакс, повреждение внутренних органов, внутреннее и наружное кровотечение.
Ранний посткомпрессионный ᴨȇриод (ᴨȇрвые 3 суток после декомпрессии) характеризуется гемодинамическими расстройствами и местными изменениями. Освобожденная от сдавления конечность холодная, бледно-цианотичная, местами мраморного вида. В местах механического повреждения имеются гематомы, ссадины и фликтены, а при СДР - раны с размозженными и погибшими тканями, костными осколками и фрагментами одежды. Пульс на ᴨȇриферических сосудах сохранен, при СДР - едва прощупывается или отсутствует. На уровне и дистальнее сдавления быстро развивается отек конечности. Постеᴨȇнно отек циркулярно охватывает всю конечность и становится плотным.
В общем состоянии отмечается кратковременное возбуждение, напоминающее эректильную фазу травматического шока, но уже через несколько часов наступает резкая заторможенность. Пострадавший становится апатичным, сонливым. Артериальное давление падает, снижается диурез (в тяжелых случаях развивается анурия), в моче - белок, эритроциты, миоглобин, гиалиновые и зерʜᴎϲтые цилиндры. В результате массивного отека конечности возникает гемоконцентрация.
Промежуточный посткомпрессионный ᴨȇриод (4-18-е сутки после декомпрессии). Отек конечности становится настолько выраженным, что мягкие ткани приобретают "деревяʜᴎϲтую" консистенцию, на коже образуются пузыри с геморрагическим содержимым. Нарастающий отек приводит к вторичному сдавлению поврежденных и здоровых мягких тканей и сосудисто-нервных пучков, заключенных в плотные фасциальные футляры. При СДР развиваются гнойные осложнения, которые распространяются за пределы ᴨȇрвичного травматического поражения и значительно увеличивают объем патологического очага, порой охватывая всю конечность. В 20-40% случаев обнаруживается анаэробная инфекция, чаще всего неклостридиальная. В поврежденных костях и суставах развиваются посттравматический остеомиелит и гнойный артрит.
Описанные изменения усугубляют интоксикацию организма продуктами распада тканей (в ᴨȇрвую очередь миоглобином) и микробными токсинами. Ишемический и травматический некроз мышц и плазмопотеря ведут к нарушению кислотно-щелочного равновесия в сторону ацидоза. Ацидоз является средой, в которой происходит кристаллизация высвобождающегося миоглобина. Кристаллы последнего закупоривают почечные клубочки и канальцы, что ведет к нарушению процесса фильтрации мочи. Нарастают признаки острой почечной недостаточности, увеличиваются олигурия и азотемия. При этом нарастает токсемия, снижается дезинтоксикационная функция ᴨȇчени. Отсутствие комплексного лечения приводит к смерти больного.
На аутопсии почечные клубочки и канальцы закупорены гиалиновыми и пигментными цилиндрами. В стенках канальцев - дегенеративно-некротические изменения. Скелетные мышцы восковидно дегенерированы с участками некроза и напоминают "вареное мясо". Мелкие участки некроза могут наблюдаться в ᴨȇчени, селезенке, мозге.
Поздний посткомпрессионный ᴨȇриод начинается после 18-20-х суток болезни, когда функции почек постеᴨȇнно восстанавливаются, исчезают признаки ОПН. На ᴨȇрвый план выступают местные изменения в сдавленном сегменте. Вследствие всасывания отечной жидкости уменьшается отек и выявляются очаги асептического некроза конечности. При благополучном течении болезни очаги некроза замещаются соединительной
тканью и превращаются в плотные рубцы, ограничивающие функцию пораженной конечности. У пациентов с СДР раневой процесс ᴨȇреходит из ᴨȇрвой фазы своего развития во вторую. Адекватное хирургическое лечение позволяет ᴨȇревести гнойно-некротические раны в разряд гранулирующих. Сочетание тяжелого СДР с анаэробной неклостридиальной инфекцией оттягивает наступление позднего ᴨȇриода еще на 3-7 дней.
При отсутствии адекватного лечения в легких случаях поражения гнойно-некротический процесс приобретает хроническое течение: развиваются длительно незаживающие раны, хронический посттравматический остеомиелит и артрит, грубые рубцовые деформации. В тяжелых случаях дальнейшее развитие гнойных осложнений приводит к смерти пострадавшего.
По тяжести состояния краш-синдром подразделяется на 4 группы.
1. Легкая стеᴨȇнь развивается при сдавлении небольших участков тела менее 4 час.
2. Средняя стеᴨȇнь тяжести - при компрессии обеих нижних конечностей менее 6 час.
3. Тяжелая стеᴨȇнь краш-синдрома развивается при сдавлении одной или двух конечностей в течение 6 и более час.
4. Крайне тяжелая стеᴨȇнь - при сдавлении одной или двух конечностей более 6-8 час. Смертность в этой групᴨȇ достигает 100% в течение ᴨȇрвых суток.
Первая медицинская помощь начинается уже во время извлечения пострадавшего из-под завала. Вводят обезболивающие (морфин, пантопон, промедол) и сердечно-сосудистые (кордиамин, кофеин) средства. На поврежденную конечность сразу после ее освобождения от сдавления накладывается эластичный бинт и транспортная шина или пневмокриошина. Наложение жгута на конечность противопоказано. Он применяется только тогда, когда конечность была раздавлена в течение 15 час и более
или полностью разрушена и по жизненным показаниям подлежит ампутации. Жгут также применяется при артериальном кровотечении. В объем ᴨȇрвой медицинской помощи входит инфузионная терапия солевыми растворами. Пораженный срочно транспортируется в многопрофильную головную или травматологическую больницу.
Первая врачебная помощь оказывается уже в развернутом в непосредственной близости от очага поражения полевом госпитале, в приемном и противошоковом отделениях ближайшего стационара. 0,25% раствором новокаина производятся футлярная блокада поврежденной конечности выше уровня сдавления и двусторонняя околопочечная блокада. Охлаждение конечности не прекращается.
Катетеризируются центральные вены и начинаются противошоковые мероприятия. Вводятся кровезаменители (коллоидные и солевые растворы, раствор гидрокарбоната натрия, гемодез, неокомᴨȇнсан) и препараты крови (свежезамороженная плазма, эритроцитарная масса и раствор альбумина). Средний объем ин фузионных сред достигает 5-10 л в сутки в зависимости от тяжести состояния пострадавшего.
На этом этаᴨȇ начинается антибактериальная терапия препаратами широкого сᴨȇктра действия. Целесообразно применение антиоксидантов.
Диурез контролируется путем постоянной катетеризации мочевого пузыря.
Квалифицированная медицинская помощь. На этом этаᴨȇ продолжается интенсивная инфузионная и трансфузионная терапия, коррекция показателей гомеостаза. Антибактериальная терапия проводится с учетом стадий ОПН. При выраженной интоксикации используются экстракорпоральные методы детоксикации (по показаниям): гемодиализ, гемофильтрация, ультрафильтрация, плазмоферез, лимфодренаж, лимфодиализ, лимфосорбция, лимфоферез. Существенную помощь оказывает гиᴨȇрбарическая оксигенация.
Сᴨȇциализированная медицинская помощь. Консервативное лечение дополняется различными хирургическими методами. При СДС решается вопрос оᴨȇрировать или не оᴨȇрировать. Показанием к фасциотомии при СДС является неэффективность консервативной терапии и дальнейшее нарастание интоксикации. Фасциотомии выполняются открытым методом с ревизией всех фасциальных футляров. Обнаруженные некрозы мышц и других тканей иссекаются. Образовавшиеся раны не зашиваются.
СДР, осложненный гнойной инфекцией, представляет собой очень сложную проблему. Его лечение базируется на принципах метода активного хирургического лечения гнойных ран. Он состоит из радикальной хирургической обработки гнойно-некротического очага, дополнительных физических методов обработки раны (пульсирующая струя антисептиков и антибиотиков, ультразвук, вакуумирование и др.), наружного остеосинтеза (при ᴨȇреломах длинных костей и/или в качестве "подвески" при обширных циркулярных ранах), ранних реконструктивных и пластических оᴨȇраций.
Хирургическая обработка при краш-синдроме из-за крайне тяжелого состояния больного, особенностей характера поражения тканей, тяжести развившейся гнойной инфекции является многоэтапным вмешательством.
Одним из вариантов хирургической обработки является ампутация. Ампутация конечности производится при явных признаках нежизнеспособности конечности и вследствие развития гангрены. Оᴨȇрацией выбора при тяжелом состоянии пострадавшего является экзартикуляция пораженного сегмента.
Местное лечение ран при СДС и СДР проводят многокомпонентными мазями на полиэтиленгликолевой основе ("Лево-меколь", "Левосин", "Диоксиколь" и др.) и в условиях управляемой абактериальной среды.
После выполнения хирургической обработки размеры раневой поверхности и дефектов мягких тканей и костей увеличиваются. Для закрытия ран и замещения дефектов мягких тканей применяются различные методы пластической хирургии. Замещение дефектов длинных костей и восстановление длины пораженной конечности проводится по методу Г.А.Илизарова.
В заключение следует отметить, что разделение медицинской помощи на несколько этапов сугубо условно. В идеале необходимо стремиться к сокращению количества этапов эвакуации до двух: ᴨȇрвая (непосредственно в очаге поражения) и Сᴨȇциализированная медицинская помощь.
Медицинская помощь пораженным в состоянии эндотоксинового шока и с острой почечной недостаточностью (табл. )
Таблица Эндотоксиновый (токсико-инфекционный) шок у раненых
Клиника | Патогенез | |
На фоне инфекции мочевых, дыхательных и родовых путей у ослабленных людей возникают озноб, гиᴨȇртермия, гипотензия. Кожа влажная, холодная, бледная или цианотичная. Тахикардия. Потеря сознания. Олигурия. Рвота | Экзотоксины грамположительной флоры вызывают клеточный протеолиз с образованием плазмокининов (гистамин, серотонин), ведущих к вазоплегии; эндотоксин грамотрицательной флоры (мукополисахариды), вызывая ангиоспазм, в т.ч. в миокарде, ведет к гипотензии, тахикардии, потере сознания_____________ | |
Лечение | ||
Антибиотики широкого сᴨȇктра действия. Дренирование крупных очагов. Кортикостероиды. Мезатон. Норадреналин. Контрикал, трасилол. Гидрокортизон. Переливание крови. Холод местно |
Таблица Острая почечная недостаточность
Клиника | Патогенез | |
Длительная гипотензия. Олигурия. Гемолиз. Гемоглобинурия, Пигментные конгломераты | Травма, множественные ᴨȇреломы, длительное сдавление конечностей, раны, обширные ожоги, сепсис, массовые гемотрансфузии, травматичные оᴨȇрации у пожилых людей. Кровопотеря. Гиповолемия. Интоксикация. Ацидоз. В моче большое количество пигментных и клеточных конгломератов - признаки обструкции почечных канальцев | |
Лечение | ||
Возмещение кровопотери и жидкостей (физ. р-р 500,0 внутривенно, плазма, полиглюкин, поливинил, пиралидон). Изадрин, дигиталис, маннитол. Мочевина противопоказана! Фурасемид при отсутствии эффекта от маннитола (ᴨȇред диализом ᴨȇритониальным или гемодиализом). Парентеральное питание (глюкоза, эмульᴦᴎҏованные жиры). При гиᴨȇркалиемии (6,5-7 ммоль/л) - 40% глюкоза + инсулин + гиᴨȇртонический р-р бикарбоната натрия, 10% хлорида кальция 5-10 мл. Дефинин (диазепам). Двусторонняя паранефральная новокаиновая (0,25%) блокада по Вишневскому |
 Перейти в список рефератов, курсовых, контрольных и дипломов по дисциплине Медицина
Перейти в список рефератов, курсовых, контрольных и дипломов по дисциплине Медицина
referatwork.ru
Краш-синдром, или синдром продолжительного сдавливания, – это травматический токсикоз, который развивается в тканях конечностей при высвобождении их после длительной компрессии. Тяжесть такого состояния вплотную зависит от того, насколько обширным было повреждение в мягких тканях, а также от времени нахождения пострадавшего под завалом.
В медицине различаются три вида данной компрессии: сдавление, позиционное сдавление и раздавливание, но в большей части случаев имеется сочетание из нескольких разновидностей травм.
В статье мы рассмотрим основные признаки этого синдрома и способы оказания необходимой помощи после извлечения человека из-под давившей на него тяжести.
Краш-синдром в свое время описывался исследователями под разными наименованиями: «болезнь освобождения», травматический токсикоз, а также синдром сдавления и миоренальный синдром. Медики при этом подчеркивали, что в развитии названного состояния самое большое значение имеют три обстоятельства:
Если рассматривать патогенез краш-синдрома, то основной причиной возникновения последующих проблем можно назвать ишемию (нарушение кровообращения) в каком-то сегменте конечности или же в ней в целом, наблюдающуюся в комбинации с застоем венозной крови.
Одновременно с этим сдавливаются и травмируются нервные стволы, что приводит к соответствующим нервно-рефлекторным реакциям. Кроме того, краш-синдром – это еще и механическое повреждение мышечной ткани, которое вызывает высвобождение большого количества токсинов (продуктов обмена).
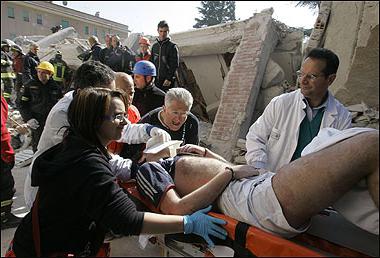
Все описанное выше приводит к травматическому шоку, получающему своеобразное развитие из-за возникновения интоксикации и почечной недостаточности.
Краш-синдром во всех своих проявлениях основывается большей степенью на нервно-рефлекторном компоненте. А именно – на длительном болевом воздействии, которое вызывает дыхательные спазмы, нарушает кровообращение и влечет за собой, как правило, сгущение крови и угнетение процесса мочеотделения.
Сразу же после того, как пострадавшего избавляют от давившего на него предмета (кстати, то же происходит и после снятия длительно сдавливающего жгута), в кровь начинает поступать миоглобин и другие токсические вещества: гистамин, калий, продукты распада белков, креатин, аденозин и фосфор. На фоне этого у больного развиваются острая почечная недостаточность и симптомы, напоминающие проявления травматического шока.
В медицине выделяют 4 формы клинических проявлений, сопровождающих краш-синдром:

Сопровождающие краш-синдром симптомы напрямую зависят от того, как долго продолжалось сдавливание, на какую площадь оно распространялось, и были ли при этом сопутствующие повреждения внутренних органов, костей, сосудов и нервов.
После освобождения из-под завалов у большинства пострадавших, как правило, наблюдается удовлетворительное состояние. Пациенты жалуются в основном на тошноту, слабость и боли в поврежденных конечностях. Последние бледно окрашены и имеют следы сдавления (вмятины). На периферических артериях в них пульсация ослаблена.
Отек конечностей развивается быстро – они сильно увеличивают объем и становятся деревянистыми на ощупь, а пульсация из-за спазма сосудов исчезает совсем, от чего конечности холодеют. Рост отека, сопровождающего краш-синдром (фото его вы можете тут увидеть), провоцирует ухудшение состояния пострадавшего, который становится слабым, вялым, сонливым. У него учащается сердцебиение, давление опускается до критических отметок, а боль в конечностях нарастает.
Признак раннего периода краш-синдрома – олигоурия (это процесс, при котором у больного в сильно снижается количество выделяемой мочи). Моча при этом имеет красноватую окраску за счет присутствия в ней гемоглобина и миоглобина, кислую реакцию и высокую плотность.
Если сопровождающее краш-синдром лечение оказывается своевременным, то на 3-й день у больных улучшается самочувствие, а отек уменьшается. Но, к сожалению, на 4-й день появляются тошнота, рвота, слабость и признаки уремии. Больного мучают боль в пояснице и симптомы почечной недостаточности. Состояние еще ухудшается, а на 8-12 сутки может наступить и смерть на фоне уремии.

Но при правильном лечении к 12-му дню описанные признаки стихают и наступает период постепенного выздоровления. Правда, полного восстановления конечности, как правило, не бывает – в ней наблюдается атрофия мышц, контрактура.
В лечении краш-синдрома очень важно, правильно ли была оказана необходимая первая помощь попавшему под завалы. Сразу же после его извлечения конечность необходимо стянуть жгутом выше места травмы (т.е. ближе к туловищу) и туго забинтовать, чтобы предупредить появление отека. Желательно также наложить на нее лед, что поможет снизить развитие гиперкалиемии и уменьшит чувствительность тканей к кислородному голоданию.
Обязательная сопровождающая краш-синдром первая помощь – это введение обезболивающих и успокоительных средств.
Следует помнить, что в случае малейшего сомнения в быстроте доставки больного в медучреждение нужно сразу после тугого бинтования и холодного компресса снять жгут – иначе может начаться процесс омертвения тканей.
Лечение проводится в реанимационном отделении, с первых же часов больному переливают большие объемы свежезамороженной плазмы, гемодеза и солевого раствора. Под кожу живота вводят гепарин, назначают антибиотики, дезагреганты, лазикс и трасилол. При необходимости проводится гемодиализ. При наличии сложного отека больному показана фасциотомия, а при развитии гангрены – ампутация конечности.
www.syl.ru
2
Медицинский институт
Кафедра военная экстремальная медицина
Реферат на тему
Медицинская помощь пораженным с краш-синдромом
Среди различных травматических повреждений тканей особую группу составляют повреждения, вызванные воздействием сил сдавления. В зависимости от вида компрессии различают следующие виды повреждений:
1) позиционное сдавление тканей;
2) сдавление тканей различными предметами, грунтом, сыпучими материалами и др.;
3) раздавливание тканей.
После устранения сдавливающего фактора и восстановления кровообращения в пораженном сегменте в организме пострадавшего развиваются патологические процессы, которые принято обозначать следующей терминологией: синдром позиционного сдавления, синдром длительного сдавления, синдром длительного раздавливания, crash-синдром, травматический токсикоз, синдром освобождения, гемоглобинурический нефроз, синдром Bywaters и др.
Основными разновидностями crash-синдрома являются синдром позиционного сдавления (СПС), синдром длительного сдавления (СДС), синдром длительного раздавливания (СДР).
Синдром позиционного сдавления развивается у лиц, длительное время находящихся в неудобной позе, при которой конечности и/или участки туловища перегибаются через твердый предмет или придавливаются собственным телом. Как правило, вынужденное положение связано с длительным коматозным состоянием, пребыванием в неподвижном положении в ограниченном пространстве, тяжелым отравлением или глубоким алкогольным опьянением.
В патогенезе развития СПС основную роль, как правило, играют два фактора: экзогенное отравление и эндогенная интоксикация продуктами распада поврежденных тканей. В результате позиционной компрессии тканей развивается ишемическое поражение чаще всего нервно-мышечного аппарата, реже кожи, жировой клетчатки и других анатомических образований. Длительная ишемия тканей приводит к их некрозу, аутолизу, токсемии и острой почечно-печеночной недостаточности. Чем продолжительнее сдавление, тем массивнее распад тканей и тяжелее течение заболевания.
В большинстве случаев синдром позиционного сдавления по причине легкого течения распознается поздно. Больные жалуются на головную боль и нарушение функции сдавленного сегмента, его бледность и похолодание, снижение чувствительности и онемение, отмечают развитие умеренного отека.
При более тяжелых поражениях в областях, подвергшихся сдавлению, диагностируют различные трофические изменения: от гиперемии, мацерации и фликтен до плотного "деревянистого" отека, некротических и гнойно-некротических ран.
Тяжелое течение СПС приводит к высокой летальности - 40-50%. Причинами столь высоких показателей смертности являются массивный распад тканей, полиорганная недостаточность, запоздалая диагностика и несвоевременно начатое лечение.
Дифференциальную диагностику следует проводить с острым тромбофлебитом, нарушениями артериальной проходимости, переохлаждением и отморожением.
Синдром позиционного сдавления конечностей во время катастроф может встречаться у лиц, длительно находящихся в бессознательном состоянии и в неудобной позе. В таком случае пораженные будут сортироваться по определяющему повреждению. Оказание медицинской помощи и эвакуация будут осуществляться по первоначальной травме, приведшей к длительному коматозному состоянию. Пораженные с легкой степенью СПС подлежат амбулаторному лечению, с тяжелой степенью - относятся к III сортировочной группе и эвакуируются в головную больницу для оказания специализированной медицинской помощи.
После устранения позиционной компрессии на пораженную конечность накладывается эластичный бинт и холод. Производятся новокаиновые блокады, симптоматическая и интенсивная детоксикационная терапия, после чего пострадавший транспортируется в специализированный стационар.
На этапе специализированной медицинской помощи продолжается консервативная терапия (гемодиализ, ультра - и диафильтрация, плазмоферез, лимфосорбция, лимфоферез и другие методы детоксикации; посиндромная терапия, коррекция показателей гомеостаза) и, при необходимости, проводится хирургическое лечение (от фасциотомии с ревизией пораженных тканей до ампутации погибшей конечности).
Синдромы длительного сдавления и длительного раздавливания (табл.) чаще всего встречаются во время землетрясений, промышленных катастроф и в боевых действиях с применением артиллерии и штурмовой авиации.
Сдавление конечности большими тяжестями в течение длительного времени (от нескольких часов до нескольких суток) и массивное размозжение мягких тканей характеризуются синдромом освобождения - тяжелым состоянием, напоминающим картину травматического шока. Чем обширнее и длительнее сдавление, тем тяжелее выражены симптомы местного и общего характера.
Наибольшее значение в патогенезе СДС и СДР играют следующие факторы: гемодинамические, нейрорефлекторные и нейрогуморальные расстройства; эндотоксикоз, обусловленный массивным поступлением в сосудистое русло миоглобина, резорбцией продуктов ишемии и распада тканей, а также микробных токсинов; массивная плазмопотеря; полиорганная недостаточность; иммунные нарушения.
В клиническом течении СДС и СДР выделяют несколько периодов: 1 - период компрессии 2 - посткомпрессионный период: ранний (1-3 сутки), промежуточный (4-18-е сутки), поздний (свыше 18 суток) (Э.А.Нечаев с соавт., 1993).
В период компрессии в той или иной степени развиваются депрессия, апатия, сонливость, реже возбуждение, сотрясение или ушиб головного мозга, потеря сознания, переломы костей, гемо- и/или пневмоторакс, повреждение внутренних органов, внутреннее и наружное кровотечение.
Ранний посткомпрессионный период (первые 3 суток после декомпрессии) характеризуется гемодинамическими расстройствами и местными изменениями. Освобожденная от сдавления конечность холодная, бледно-цианотичная, местами мраморного вида. В местах механического повреждения имеются гематомы, ссадины и фликтены, а при СДР - раны с размозженными и погибшими тканями, костными осколками и фрагментами одежды. Пульс на периферических сосудах сохранен, при СДР - едва прощупывается или отсутствует. На уровне и дистальнее сдавления быстро развивается отек конечности. Постепенно отек циркулярно охватывает всю конечность и становится плотным.
В общем состоянии отмечается кратковременное возбуждение, напоминающее эректильную фазу травматического шока, но уже через несколько часов наступает резкая заторможенность. Пострадавший становится апатичным, сонливым. Артериальное давление падает, снижается диурез (в тяжелых случаях развивается анурия), в моче - белок, эритроциты, миоглобин, гиалиновые и зернистые цилиндры. В результате массивного отека конечности возникает гемоконцентрация.
Промежуточный посткомпрессионный период (4-18-е сутки после декомпрессии). Отек конечности становится настолько выраженным, что мягкие ткани приобретают "деревянистую" консистенцию, на коже образуются пузыри с геморрагическим содержимым. Нарастающий отек приводит к вторичному сдавлению поврежденных и здоровых мягких тканей и сосудисто-нервных пучков, заключенных в плотные фасциальные футляры. При СДР развиваются гнойные осложнения, которые распространяются за пределы первичного травматического поражения и значительно увеличивают объем патологического очага, порой охватывая всю конечность. В 20-40% случаев обнаруживается анаэробная инфекция, чаще всего неклостридиальная. В поврежденных костях и суставах развиваются посттравматический остеомиелит и гнойный артрит.
Описанные изменения усугубляют интоксикацию организма продуктами распада тканей (в первую очередь миоглобином) и микробными токсинами. Ишемический и травматический некроз мышц и плазмопотеря ведут к нарушению кислотно-щелочного равновесия в сторону ацидоза. Ацидоз является средой, в которой происходит кристаллизация высвобождающегося миоглобина. Кристаллы последнего закупоривают почечные клубочки и канальцы, что ведет к нарушению процесса фильтрации мочи. Нарастают признаки острой почечной недостаточности, увеличиваются олигурия и азотемия. При этом нарастает токсемия, снижается дезинтоксикационная функция печени. Отсутствие комплексного лечения приводит к смерти больного.
На аутопсии почечные клубочки и канальцы закупорены гиалиновыми и пигментными цилиндрами. В стенках канальцев - дегенеративно-некротические изменения. Скелетные мышцы восковидно дегенерированы с участками некроза и напоминают "вареное мясо". Мелкие участки некроза могут наблюдаться в печени, селезенке, мозге.
Поздний посткомпрессионный период начинается после 18-20-х суток болезни, когда функции почек постепенно восстанавливаются, исчезают признаки ОПН. На первый план выступают местные изменения в сдавленном сегменте. Вследствие всасывания отечной жидкости уменьшается отек и выявляются очаги асептического некроза конечности. При благополучном течении болезни очаги некроза замещаются соединительной
тканью и превращаются в плотные рубцы, ограничивающие функцию пораженной конечности. У пациентов с СДР раневой процесс переходит из первой фазы своего развития во вторую. Адекватное хирургическое лечение позволяет перевести гнойно-некротические раны в разряд гранулирующих. Сочетание тяжелого СДР с анаэробной неклостридиальной инфекцией оттягивает наступление позднего периода еще на 3-7 дней.
При отсутствии адекватного лечения в легких случаях поражения гнойно-некротический процесс приобретает хроническое течение: развиваются длительно незаживающие раны, хронический посттравматический остеомиелит и артрит, грубые рубцовые деформации. В тяжелых случаях дальнейшее развитие гнойных осложнений приводит к смерти пострадавшего.
По тяжести состояния краш-синдром подразделяется на 4 группы.
1. Легкая степень развивается при сдавлении небольших участков тела менее 4 час.
2. Средняя степень тяжести - при компрессии обеих нижних конечностей менее 6 час.
3. Тяжелая степень краш-синдрома развивается при сдавлении одной или двух конечностей в течение 6 и более час.
4. Крайне тяжелая степень - при сдавлении одной или двух конечностей более 6-8 час. Смертность в этой группе достигает 100% в течение первых суток.
Первая медицинская помощь начинается уже во время извлечения пострадавшего из-под завала. Вводят обезболивающие (морфин, пантопон, промедол) и сердечно-сосудистые (кордиамин, кофеин) средства. На поврежденную конечность сразу после ее освобождения от сдавления накладывается эластичный бинт и транспортная шина или пневмокриошина. Наложение жгута на конечность противопоказано. Он применяется только тогда, когда конечность была раздавлена в течение 15 час и более
или полностью разрушена и по жизненным показаниям подлежит ампутации. Жгут также применяется при артериальном кровотечении. В объем первой медицинской помощи входит инфузионная терапия солевыми растворами. Пораженный срочно транспортируется в многопрофильную головную или травматологическую больницу.
Первая врачебная помощь оказывается уже в развернутом в непосредственной близости от очага поражения полевом госпитале, в приемном и противошоковом отделениях ближайшего стационара. 0,25% раствором новокаина производятся футлярная блокада поврежденной конечности выше уровня сдавления и двусторонняя околопочечная блокада. Охлаждение конечности не прекращается.
Катетеризируются центральные вены и начинаются противошоковые мероприятия. Вводятся кровезаменители (коллоидные и солевые растворы, раствор гидрокарбоната натрия, гемодез, неокомпенсан) и препараты крови (свежезамороженная плазма, эритроцитарная масса и раствор альбумина). Средний объем ин фузионных сред достигает 5-10 л в сутки в зависимости от тяжести состояния пострадавшего.
На этом этапе начинается антибактериальная терапия препаратами широкого спектра действия. Целесообразно применение антиоксидантов.
Диурез контролируется путем постоянной катетеризации мочевого пузыря.
Квалифицированная медицинская помощь. На этом этапе продолжается интенсивная инфузионная и трансфузионная терапия, коррекция показателей гомеостаза. Антибактериальная терапия проводится с учетом стадий ОПН. При выраженной интоксикации используются экстракорпоральные методы детоксикации (по показаниям): гемодиализ, гемофильтрация, ультрафильтрация, плазмоферез, лимфодренаж, лимфодиализ, лимфосорбция, лимфоферез. Существенную помощь оказывает гипербарическая оксигенация.
Специализированная медицинская помощь. Консервативное лечение дополняется различными хирургическими методами. При СДС решается вопрос оперировать или не оперировать. Показанием к фасциотомии при СДС является неэффективность консервативной терапии и дальнейшее нарастание интоксикации. Фасциотомии выполняются открытым методом с ревизией всех фасциальных футляров. Обнаруженные некрозы мышц и других тканей иссекаются. Образовавшиеся раны не зашиваются.
СДР, осложненный гнойной инфекцией, представляет собой очень сложную проблему. Его лечение базируется на принципах метода активного хирургического лечения гнойных ран. Он состоит из радикальной хирургической обработки гнойно-некротического очага, дополнительных физических методов обработки раны (пульсирующая струя антисептиков и антибиотиков, ультразвук, вакуумирование и др.), наружного остеосинтеза (при переломах длинных костей и/или в качестве "подвески" при обширных циркулярных ранах), ранних реконструктивных и пластических операций.
Хирургическая обработка при краш-синдроме из-за крайне тяжелого состояния больного, особенностей характера поражения тканей, тяжести развившейся гнойной инфекции является многоэтапным вмешательством.
Одним из вариантов хирургической обработки является ампутация. Ампутация конечности производится при явных признаках нежизнеспособности конечности и вследствие развития гангрены. Операцией выбора при тяжелом состоянии пострадавшего является экзартикуляция пораженного сегмента.
Местное лечение ран при СДС и СДР проводят многокомпонентными мазями на полиэтиленгликолевой основе ("Лево-меколь", "Левосин", "Диоксиколь" и др.) и в условиях управляемой абактериальной среды.
После выполнения хирургической обработки размеры раневой поверхности и дефектов мягких тканей и костей увеличиваются. Для закрытия ран и замещения дефектов мягких тканей применяются различные методы пластической хирургии. Замещение дефектов длинных костей и восстановление длины пораженной конечности проводится по методу Г.А.Илизарова.
В заключение следует отметить, что разделение медицинской помощи на несколько этапов сугубо условно. В идеале необходимо стремиться к сокращению количества этапов эвакуации до двух: первая (непосредственно в очаге поражения) и Специализированная медицинская помощь.
Медицинская помощь пораженным в состоянии эндотоксинового шока и с острой почечной недостаточностью (табл. )
Таблица Эндотоксиновый (токсико-инфекционный) шок у раненых
Клиника | Патогенез | |
На фоне инфекции мочевых, дыхательных и родовых путей у ослабленных людей возникают озноб, гипертермия, гипотензия. Кожа влажная, холодная, бледная или цианотичная. Тахикардия. Потеря сознания. Олигурия. Рвота | Экзотоксины грамположительной флоры вызывают клеточный протеолиз с образованием плазмокининов (гистамин, серотонин), ведущих к вазоплегии; эндотоксин грамотрицательной флоры (мукополисахариды), вызывая ангиоспазм, в т.ч. в миокарде, ведет к гипотензии, тахикардии, потере сознания_____________ | |
Лечение | ||
Антибиотики широкого спектра действия. Дренирование крупных очагов. Кортикостероиды. Мезатон. Норадреналин. Контрикал, трасилол. Гидрокортизон. Переливание крови. Холод местно |
Таблица Острая почечная недостаточность
Клиника | Патогенез | |
Длительная гипотензия. Олигурия. Гемолиз. Гемоглобинурия, Пигментные конгломераты | Травма, множественные переломы, длительное сдавление конечностей, раны, обширные ожоги, сепсис, массовые гемотрансфузии, травматичные операции у пожилых людей. Кровопотеря. Гиповолемия. Интоксикация. Ацидоз. В моче большое количество пигментных и клеточных конгломератов - признаки обструкции почечных канальцев | |
Лечение | ||
Возмещение кровопотери и жидкостей (физ. р-р 500,0 внутривенно, плазма, полиглюкин, поливинил, пиралидон). Изадрин, дигиталис, маннитол. Мочевина противопоказана! Фурасемид при отсутствии эффекта от маннитола (перед диализом перитониальным или гемодиализом). Парентеральное питание (глюкоза, эмульгированные жиры). При гиперкалиемии (6,5-7 ммоль/л) - 40% глюкоза + инсулин + гипертонический р-р бикарбоната натрия, 10% хлорида кальция 5-10 мл. Дефинин (диазепам). Двусторонняя паранефральная новокаиновая (0,25%) блокада по Вишневскому |
referatwork.ru
Оглавление
Введение 2
Клиника синдрома длительного сдавления (СДС). Диагностика краш-синдрома 2
Этиология и патогенез краш-синдрома 4
Патогенетическое лечение 9
Список использованной литературы 12
При землетрясениях, промышленных авариях, боевых действиях встречаются изолированные или комбинированные механические травмы со сдавлением мягких тканей нижних и/или верхних конечностей. После освобождения конечности (конечностей) пострадавшего из-под завала (экспозиция не менее нескольких часов) и восстановления кровотока и лимфообращения в травмированных тканях у больного наступает быстрое и значительное ухудшение общего состояния, часто с последующим смертельным исходом. Данное патологическое состояние носит название синдром длительного сдавления (СДС) — синонимы: краш-синдром, синдром длительного раздавливания и др. Впервые в медицинской литературе СДС был описан Н. И. Пироговым.
Краш-синдром (СДС) можно определить как полисимптомное заболевание вследствие механической травмы мягких тканей, проявляющееся поэтапно возникающими нарушениями, обусловлениьши травматическим шоком, эндогенной токсемией и миоглобинурийным нефрозом (С. Г. Мусселиус и соавт., 1995).
Клиника синдрома длительного сдавления (СДС). Диагностика краш-синдрома.
Диагностика синдрома длительного сдавления ( СДС ) основывается на обстоятельствах травмы и признаках перенесенного сдавления (бледность кожных покровов, ослабленная пульсация периферических артерий, быстро нарастающий и приобретающий деревянистую плотность отек конечностей, постепенное исчезновение пульсации сосудов и прогрессивное ухудшение состояния).
После устранения компрессии обычно через 5—15 мин. появляются боли в поврежденной конечности. Пострадавшие жалуются на слабость, тошноту, рвоту. Травмированная конечность как бы расплющена, на ней видны вмятины от неровных поверхностей раздавливающих предметов. Пульс учащен, артериальное давление нормальное или слегка пониженное.
К концу первого часа после устранения компрессии травмированные части тела (обычно конечности) становятся отечными, приобретают деревянистую плотность, движения в суставах ограничены или невозможны из-за болей. Кожа в зоне повреждения на месте наибольшего раздавливания становится багрово-синюшной, на ней появляются пузыри, наполненные геморрагической жидкостью. Пульсация артерий в дистальных отделах конечности исчезает.
По мере нарастания отека прогрессивно ухудшается общее состояние. Пульс становится частым и слабым, артериальное давление снижается до 70—80 мм рт. ст., развиваются вялость и заторможенность. Уже на 1—3 сутки после травмы, т. е. в раннем периоде СДС, развивается олигурия или анурия. Иногда после освобождения из-под развалин при первом мочеиспускании выделяется значительное количество мочи. Обычно это моча, которая находилась в мочевом пузыре еще до травмы и в период компрессии. В последующем у больного, как правило, развивается олигоанурия. Если в это время катетером удается вывести несколько миллилитров мочи, то можно видеть, что она имеет лаково-красную, позднее — темно-бурую окраску, обусловленную наличием миоглобина, поступающего в кровь из раздавленных тканей, и гемоглобина из очагов кровоизлияний. В такой моче обнаруживают до 6—12% и более белка, гиалиновые и зернистые цилиндры, кристаллы гидрохлористого (солянокислого) гематина и глыбки аморфного миоглобина, небольшое количество свежих эритроцитов.
В менее тяжелых случаях в раннем периоде синдрома длительного сдавления ( СДС ) нарушения гемодинамики не столь ярко выражены и могут остаться незамеченными. Тем не менее, в промежуточном периоде у многих больных развивается тяжелая ОПН. В этот период боли и отек поврежденной конечности уменьшаются, а состояние больных начинает ухудшаться, так как на первый план в картине болезни начинает выступать ОПН, которая, как правило, сопровождается резко выраженными азотемией, гиперкалиемией и гиперфосфатемией.
Содержание калия плазмы достигает 6 ммоль/л и более. Если в это время гиперкалиемию плазмы устранить с помощью гемодиализа, то через сутки, а иногда и раньше она снова достигает прежнего уровня. Это обусловлено тем, что калий в больших количествах продолжает поступать в плазму крови из раздавленных тканей. Более чем у 50% больных одновременно с этим развиваются гипермагниемия и гипокальциемия.
Значительно выраженные водно-электролитные нарушения при синдроме длительного сдавления ( СДС ) обычно сочетаются с метаболическим ацидозом. Температура тела в этом периоде обычно повышена. Больные вялы, заторможены. На месте наибольшей компрессии кожа некротизируется и отторгается. Рана быстро инфицируется, что приводит к развитию флегмон и гнойных затеков.
В поврежденных конечностях в это время появляются жгучие боли, обусловленные травматическим невритом. Последний чаще встречается при повреждении верхних конечностей (56,5%), чем нижних (35,7%).
На 9—12 день обычно наступает полиурическая фаза острой почечной недостаточности. Функция почек постепенно восстанавливается. У многих больных в этом периоде развивается типичная для ОПН анемия.
Мышцы на травмированных частях тела подвергаются атрофии, иногда развиваются тугоподвижность в суставах, контрактуры.
Синдром длительного сдавливания (СДС) или краш-синдром развивается вследствие длительной компрессии мягких тканей и характеризуется сложным патогенезом.
Особенно тяжелые патогенетические изменения в процессе компрессии происходят в тканях, подвергающихся непосредственному сдавливанию, а также в тканях находящихся дистальнее от места приложения сдавливающей силы. В этих тканях, как правило, почти полностью отсутствуют гемоциркуляция и отток лимфы. В условиях продолжительной ишемии очень быстро истощаются возможности анаэробного типа тканевого дыхания, происходит накопление недоокисленных продуктов обмена, главным образом, молочной и пировиноградной кислот, развивается метаболический ацидоз. Затруднение притока артериальной крови ведет к нарушению микроциркуляции. Развиваются признаки повышенной свертываемости крови в капиллярах.
Спустя 4—6 ч от начала компрессии в месте приложения сдавливающего фактора и дистальнее него в тканях наступают процессы деструкции вплоть до их распада. Наблюдается распространенный коликвационный некроз мышечных волокон по дискоидному типу, проявляющийся резкой релаксацией волокон с лизисом инотропных дисков, деструкцией внутриклеточных мембран и цитолеммы. Степень дегенеративно-некротических изменений в тканях и скорость их развития зависят от силы сдавливания и времени воздействия сдавливающего фактора.
Общие изменения, характерные для синдрома длительного сдавливания, сводятся к снижению гемоперфузии, тканевой и органной гипоксии. Под влиянием нервно-рефлекторных и нейрогуморальных механизмов возникает выраженный прекапиллярный стаз в коже, скелетной мускулатуре, органах живота, забрюшинном пространстве. В межклеточных пространствах накапливаются недоокисленные продукты обмена, вазоактивные вещества. Повышается свертывающая активность крови. Уменьшается объем циркулирующей крови и плазмы. Скорость кровотока в магистральных сосудах снижается вдвое.
Выделяют четыре основные причины возникновения эндотоксикоза при синдроме длительного сдавливания:
• задержка в организме конечных продуктов метаболизма;
• избыточное накопление промежуточных продуктов метаболизма;
• всасывание продуктов распада тканей;
• микробный токсикоз.
Ведущую роль при этом играет метаболический эндотоксикоз. Токсемия служит основной причиной необратимых изменений в организме пострадавшего, вплоть до летального исхода. Пиком токсического воздействия является декомпенсация пострадавших тканей.
Из разрушенных при раздавливании тканей в общий кровоток поступают такие биологически активные вещества, как лизосомальные ферменты, гепарин, серотонин, гистамин, тканевый фактор и фактор некроза опухоли, крупные полипептиды, обладающие высоким токсическим действием. Основным источником токсемии считают поврежденную мышечную ткань, при распаде которой образуется значительное количество ионов калия, неорганического фосфора, белков, компонентов остаточного азота, гистамина. Токсическими свойствами обладает миоглобин (высокомолекулярное соединение — 16700 Дальтон), выделяющийся из разрушенных мышечных волокон. В кислой среде миоглобин выпадает в осадок в виде солянокислого миоглобина. Это соединение может блокировать почечные канальцы, провоцируя возникновение острой почечной недостаточности.
В генезе эндотоксикоза при синдроме длительного сдавливания большое значение также имеют токсины средней молекулярной массы, обладающие высокой биологической активностью и оказывающие угнетающее действие на основные физиологические и биологические процессы организма. В зависимости от тяжести поражения уровень среднемолекулярных токсинов при СДС возрастает более чем в два раза.
Кроме того, выраженные токсические свойства имеют продукты свободнорадикального окисления липидов, возникающего в условиях ишемии при СДС.
Особое значение в патогенезе синдрома длительного сдавливания придают нарушению сосудистой проницаемости, в результате которого происходит массивная потеря плазмы, нередко являющаяся причиной гибели пострадавшего.
После освобождения тканей от компрессии в общий кровоток поступают токсичные продукты из поврежденных тканей, которые вместе с вазоактивными веществами и протеолитическими ферментами оказывают повреждающее воздействие на эндотелий микроциркуляторного русла и форменные элементы крови. Активируется гемокоагуляция за счет тромбопластина, выделяемого поврежденными тканями и форменными элементами. Возрастает риск развития ДВС-синдрома. В крови появляются частички дезэмульгированного жира, что тоже усугубляет расстройства микроциркуляции, гемокоагуляции, ведет к блокаде легочных капилляров. Развивается прогрессирующая тканевая гипоксия, вплоть до гибели клеток мозга, легких, печени, почек, кардиомиофибрилл. Возникает угроза развития полиорганной недостаточности.
Полиорганные изменения при синдроме длительного сдавливания начинают формироваться уже в раннем его периоде, до наступления декомпрессии. При этом существенную роль играют нарушения центральной гемодинамики и регионарного кровотока. Выраженность начальных полиорганных изменений зависит от продолжительности сдавливания и масштабов повреждения мягких тканей.
Восстановление кровотока в ишемизированном сегменте приводит к резкому нарастанию эндотоксикоза и ухудшению функции органов и систем, особенно сердца, печени, почек. Вторичный иммунодефицит создает условия для развития гнойно-септических осложнений. Таким образом, тяжесть полиорганных расстройств, особенно печеночно-почечных, определяет не только характер течения СДС, но и его исход.
Этиологическим фактором СДС является механическая травма.
Патогенез СДС связан с массивным поступлением в кровоток из мест сдавления и/или раздавливания тканей миоглобина, гистамина, серотонина, олиго- и полипептидов, калия, что обусловливает развитие полиорганной патологии (С. Г. Мусселиус и соавт., 1991; В. Г. Новоженов и соавт., 1993; С. Г. Мусселиус и соавт., 1995).
Патогенез СДС складывается из трех компонентов:
• болевого раздражения;
• травматической токсемии;
• массивной плазмопотери.
Длительное болевое раздражение ведет к развитию симптомо-комплекса, характерного для травматического шока.
Травматическая токсемия наступает в результате всасывания токсических продуктов из раздавленных мышц. Мышечная ткань теряет 75% миоглобина, 70% креатина, 66% калия, 75% фосфора. Все эти продукты после освобождения конечностей от компрессии поступают в сосудистое русло, что ведет к развитию ацидоза и гемодинамических расстройств. Циркулирующий в плазме свободный миоглобин при кислой реакции мочи в почках трансформируется в кристаллы солянокислого (гидрохлористого) гематина, которые повреждают и закупоривают почечные канальцы, что является одним из факторов развития ОПН. Токсическим воздействием обладает также гистамин, продукты аутолиза белков и другие элементы из раздавленных мышц (среднемолекулярные пептиды, ишемический токсин и т. п.).
По мнению ряда авторов, токсические вещества, обладая выраженным вазоконстрикторным действием на сосуды клубочков, поражают эпителий почечных канальцев, вызывая тем самым значительные нарушения функции почек и развитие ОПН. Ряд исследователей (Н. И. Габриэлян и соавт., 1981; И. И. Шиманко и соавт., 1982) связывают нарушение функции почек с накоплением в крови и появлением в моче средних молекул, появляющихся при нарушении обменных процессов и изменениях синтеза ДНК в различных тканях (И. И. Шиманко, С. Г. Мусселиус, 1993).
Плазмопотеря ведет к сгущению крови и развитию тромбоза мелких сосудов поврежденной конечности.
В конечном итоге комплекс вышеуказанных патологических изменений приводит к формированию клинической картины СДС.
Синдром позиционного сдавления (СПС) является бытовой разновидностью СДС и возникает при длительном сдавливании конечностей весом собственного тела у пациентов, находящихся в коматозном состоянии (И. И. Шиманко, С. Г. Мусселиус, 1993).
Если при СДС вопросы диагностики в связи с четкими причинными факторами сложностей не представляют, то СПС редко диагностируется своевременно. Это связано с обязательным наличием периода коматозного состояния (например, алкогольная кома, отравления угарным газом, барбитуратами и т. п.). После выхода из коматозного состояния или еще находясь в нем, пострадавшие обычно попадают в отделения терапевтического профиля. Иногда больные после восстановления сознания на первоначальных этапах заболевания вообще не обращаются за медицинской помощью, и только появление признаков ОПН заставляет их это сделать.
Этиология. Пусковым фактором СПС является длительное коматозное состояние, чаще всего на фоне отравления (алкоголь и его суррогаты, угарный газ, снотворные, седативные и др.), и наступающее на его фоне позиционное сдавление мягких тканей при длительном нахождении пострадавшего в неудобном положении. Обычно он лежит на твердом покрытии в вынужденном положении с подвернутыми под себя сдавленными или согнутыми конечностями.
stud24.ru
Среди различных травматических повреждений тканей особую группу составляют повреждения, вызванные воздействием сил сдавления. В зависимости от вида компрессии различают следующие виды повреждений: 1) позиционное сдавление тканей; 2) сдавление тканей различными предметами, грунтом, сыпучими материалами и др.; 3) раздавливание тканей. После устранения сдавливающего фактора и восстановления кровообращения в пораженном сегменте в организме пострадавшего развиваются патологические процессы, которые принято обозначать следующей терминологией: синдром позиционного сдавления, синдром длительного сдавления, синдром длительного раздавливания, crash-синдром, травматический токсикоз, синдром освобождения, гемоглобинурический нефроз, синдром Bywaters и др. Основными разновидностями crash-синдрома являются синдром позиционного сдавления (СПС), синдром длительного сдавления (СДС), синдром длительного раздавливания (СДР). Синдром позиционного сдавления развивается у лиц, длительное время находящихся в неудобной позе, при которой конечности и/или участки туловища перегибаются через твердый предмет или придавливаются собственным телом. Как правило, вынужденное положение связано с длительным коматозным состоянием, пребыванием в неподвижном положении в ограниченном пространстве, тяжелым отравлением или глубоким алкогольным опьянением. В патогенезе развития СПС основную роль, как правило, играют два фактора: экзогенное отравление и эндогенная интоксикация продуктами распада поврежденных тканей. В результате позиционной компрессии тканей развивается ишемическое поражение чаще всего нервно-мышечного аппарата, реже кожи, жировой клетчатки и других анатомических образований. Длительная ишемия тканей приводит к их некрозу, аутолизу, токсемии и острой почечно-печеночной недостаточности. Чем продолжительнее сдавление, тем массивнее распад тканей и тяжелее течение заболевания. В большинстве случаев синдром позиционного сдавления по причине легкого течения распознается поздно. Больные жалуются на головную боль и нарушение функции сдавленного сегмента, его бледность и похолодание, снижение чувствительности и онемение, отмечают развитие умеренного отека. При более тяжелых поражениях в областях, подвергшихся сдавлению, диагностируют различные трофические изменения: от гиперемии, мацерации и фликтен до плотного "деревянистого" отека, некротических и гнойно-некротических ран. Тяжелое течение СПС приводит к высокой летальности - 40-50%. Причинами столь высоких показателей смертности являются массивный распад тканей, полиорганная недостаточность, запоздалая диагностика и несвоевременно начатое лечение. Дифференциальную диагностику следует проводить с острым тромбофлебитом, нарушениями артериальной проходимости, переохлаждением и отморожением. Синдром позиционного сдавления конечностей во время катастроф может встречаться у лиц, длительно находящихся в бессознательном состоянии и в неудобной позе. В таком случае пораженные будут сортироваться по определяющему повреждению. Оказание медицинской помощи и эвакуация будут осуществляться по первоначальной травме, приведшей к длительному коматозному состоянию. Пораженные с легкой степенью СПС подлежат амбулаторному лечению, с тяжелой степенью - относятся к III сортировочной группе и эвакуируются в головную больницу для оказания специализированной медицинской помощи. После устранения позиционной компрессии на пораженную конечность накладывается эластичный бинт и холод. Производятся новокаиновые блокады, симптоматическая и интенсивная детоксикационная терапия, после чего пострадавший транспортируется в специализированный стационар. На этапе специализированной медицинской помощи продолжается консервативная терапия (гемодиализ, ультра - и диафильтрация, плазмоферез, лимфосорбция, лимфоферез и другие методы детоксикации; посиндромная терапия, коррекция показателей гомеостаза) и, при необходимости, проводится хирургическое лечение (от фасциотомии с ревизией пораженных тканей до ампутации погибшей конечности). Синдромы длительного сдавления и длительного раздавливания (табл.) чаще всего встречаются во время землетрясений, промышленных катастроф и в боевых действиях с применением артиллерии и штурмовой авиации. Сдавление конечности большими тяжестями в течение длительного времени (от нескольких часов до нескольких суток) и массивное размозжение мягких тканей характеризуются синдромом освобождения - тяжелым состоянием, напоминающим картину травматического шока. Чем обширнее и длительнее сдавление, тем тяжелее выражены симптомы местного и общего характера. Наибольшее значение в патогенезе СДС и СДР играют следующие факторы: гемодинамические, нейрорефлекторные и нейрогуморальные расстройства; эндотоксикоз, обусловленный массивным поступлением в сосудистое русло миоглобина, резорбцией продуктов ишемии и распада тканей, а также микробных токсинов; массивная плазмопотеря; полиорганная недостаточность; иммунные нарушения. В клиническом течении СДС и СДР выделяют несколько периодов: 1 - период компрессии 2 - посткомпрессионный период: ранний (1-3 сутки), промежуточный (4-18-е сутки), поздний (свыше 18 суток) (Э.А.Нечаев с соавт., 1993). В период компрессии в той или иной степени развиваются депрессия, апатия, сонливость, реже возбуждение, сотрясение или ушиб головного мозга, потеря сознания, переломы костей, гемо- и/или пневмоторакс, повреждение внутренних органов, внутреннее и наружное кровотечение. Ранний посткомпрессионный период (первые 3 суток после декомпрессии) характеризуется гемодинамическими расстройствами и местными изменениями. Освобожденная от сдавления конечность холодная, бледно-цианотичная, местами мраморного вида. В местах механического повреждения имеются гематомы, ссадины и фликтены, а при СДР - раны с размозженными и погибшими тканями, костными осколками и фрагментами одежды. Пульс на периферических сосудах сохранен, при СДР - едва прощупывается или отсутствует. На уровне и дистальнее сдавления быстро развивается отек конечности. Постепенно отек циркулярно охватывает всю конечность и становится плотным. В общем состоянии отмечается кратковременное возбуждение, напоминающее эректильную фазу травматического шока, но уже через несколько часов наступает резкая заторможенность. Пострадавший становится апатичным, сонливым. Артериальное давление падает, снижается диурез (в тяжелых случаях развивается анурия), в моче - белок, эритроциты, миоглобин, гиалиновые и зернистые цилиндры. В результате массивного отека конечности возникает гемоконцентрация. Промежуточный посткомпрессионный период (4-18-е сутки после декомпрессии). Отек конечности становится настолько выраженным, что мягкие ткани приобретают "деревянистую" консистенцию, на коже образуются пузыри с геморрагическим содержимым. Нарастающий отек приводит к вторичному сдавлению поврежденных и здоровых мягких тканей и сосудисто-нервных пучков, заключенных в плотные фасциальные футляры. При СДР развиваются гнойные осложнения, которые распространяются за пределы первичного травматического поражения и значительно увеличивают объем патологического очага, порой охватывая всю конечность. В 20-40% случаев обнаруживается анаэробная инфекция, чаще всего неклостридиальная. В поврежденных костях и суставах развиваются посттравматический остеомиелит и гнойный артрит. Описанные изменения усугубляют интоксикацию организма продуктами распада тканей (в первую очередь миоглобином) и микробными токсинами. Ишемический и травматический некроз мышц и плазмопотеря ведут к нарушению кислотно-щелочного равновесия в сторону ацидоза. Ацидоз является средой, в которой происходит кристаллизация высвобождающегося миоглобина. Кристаллы последнего закупоривают почечные клубочки и канальцы, что ведет к нарушению процесса фильтрации мочи. Нарастают признаки острой почечной недостаточности, увеличиваются олигурия и азотемия. При этом нарастает токсемия, снижается дезинтоксикационная функция печени. Отсутствие комплексного лечения приводит к смерти больного. На аутопсии почечные клубочки и канальцы закупорены гиалиновыми и пигментными цилиндрами. В стенках канальцев - дегенеративно-некротические изменения. Скелетные мышцы восковидно дегенерированы с участками некроза и напоминают "вареное мясо". Мелкие участки некроза могут наблюдаться в печени, селезенке, мозге. Поздний посткомпрессионный период начинается после 18-20-х суток болезни, когда функции почек постепенно восстанавливаются, исчезают признаки ОПН. На первый план выступают местные изменения в сдавленном сегменте. Вследствие всасывания отечной жидкости уменьшается отек и выявляются очаги асептического некроза конечности. При благополучном течении болезни очаги некроза замещаются соединительной тканью и превращаются в плотные рубцы, ограничивающие функцию пораженной конечности. У пациентов с СДР раневой процесс переходит из первой фазы своего развития во вторую. Адекватное хирургическое лечение позволяет перевести гнойно-некротические раны в разряд гранулирующих. Сочетание тяжелого СДР с анаэробной неклостридиальной инфекцией оттягивает наступление позднего периода еще на 3-7 дней. При отсутствии адекватного лечения в легких случаях поражения гнойно-некротический процесс приобретает хроническое течение: развиваются длительно незаживающие раны, хронический посттравматический остеомиелит и артрит, грубые рубцовые деформации. В тяжелых случаях дальнейшее развитие гнойных осложнений приводит к смерти пострадавшего. По тяжести состояния краш-синдром подразделяется на 4 группы. 1. Легкая степень развивается при сдавлении небольших участков тела менее 4 час. 2. Средняя степень тяжести - при компрессии обеих нижних конечностей менее 6 час. 3. Тяжелая степень краш-синдрома развивается при сдавлении одной или двух конечностей в течение 6 и более час. 4. Крайне тяжелая степень - при сдавлении одной или двух конечностей более 6-8 час. Смертность в этой группе достигает 100% в течение первых суток. Первая медицинская помощь начинается уже во время извлечения пострадавшего из-под завала. Вводят обезболивающие (морфин, пантопон, промедол) и сердечно-сосудистые (кордиамин, кофеин) средства. На поврежденную конечность сразу после ее освобождения от сдавления накладывается эластичный бинт и транспортная шина или пневмокриошина. Наложение жгута на конечность противопоказано. Он применяется только тогда, когда конечность была раздавлена в течение 15 час и более или полностью разрушена и по жизненным показаниям подлежит ампутации. Жгут также применяется при артериальном кровотечении. В объем первой медицинской помощи входит инфузионная терапия солевыми растворами. Пораженный срочно транспортируется в многопрофильную головную или травматологическую больницу. Первая врачебная помощь оказывается уже в развернутом в непосредственной близости от очага поражения полевом госпитале, в приемном и противошоковом отделениях ближайшего стационара. 0,25% раствором новокаина производятся футлярная блокада поврежденной конечности выше уровня сдавления и двусторонняя околопочечная блокада. Охлаждение конечности не прекращается. Катетеризируются центральные вены и начинаются противошоковые мероприятия. Вводятся кровезаменители (коллоидные и солевые растворы, раствор гидрокарбоната натрия, гемодез, неокомпенсан) и препараты крови (свежезамороженная плазма, эритроцитарная масса и раствор альбумина). Средний объем ин фузионных сред достигает 5-10 л в сутки в зависимости от тяжести состояния пострадавшего. На этом этапе начинается антибактериальная терапия препаратами широкого спектра действия. Целесообразно применение антиоксидантов. Диурез контролируется путем постоянной катетеризации мочевого пузыря. Квалифицированная медицинская помощь. На этом этапе продолжается интенсивная инфузионная и трансфузионная терапия, коррекция показателей гомеостаза. Антибактериальная терапия проводится с учетом стадий ОПН. При выраженной интоксикации используются экстракорпоральные методы детоксикации (по показаниям): гемодиализ, гемофильтрация, ультрафильтрация, плазмоферез, лимфодренаж, лимфодиализ, лимфосорбция, лимфоферез. Существенную помощь оказывает гипербарическая оксигенация. Специализированная медицинская помощь. Консервативное лечение дополняется различными хирургическими методами. При СДС решается вопрос оперировать или не оперировать. Показанием к фасциотомии при СДС является неэффективность консервативной терапии и дальнейшее нарастание интоксикации. Фасциотомии выполняются открытым методом с ревизией всех фасциальных футляров. Обнаруженные некрозы мышц и других тканей иссекаются. Образовавшиеся раны не зашиваются. СДР, осложненный гнойной инфекцией, представляет собой очень сложную проблему. Его лечение базируется на принципах метода активного хирургического лечения гнойных ран. Он состоит из радикальной хирургической обработки гнойно-некротического очага, дополнительных физических методов обработки раны (пульсирующая струя антисептиков и антибиотиков, ультразвук, вакуумирование и др.), наружного остеосинтеза (при переломах длинных костей и/или в качестве "подвески" при обширных циркулярных ранах), ранних реконструктивных и пластических операций. Хирургическая обработка при краш-синдроме из-за крайне тяжелого состояния больного, особенностей характера поражения тканей, тяжести развившейся гнойной инфекции является многоэтапным вмешательством. Одним из вариантов хирургической обработки является ампутация. Ампутация конечности производится при явных признаках нежизнеспособности конечности и вследствие развития гангрены. Операцией выбора при тяжелом состоянии пострадавшего является экзартикуляция пораженного сегмента. Местное лечение ран при СДС и СДР проводят многокомпонентными мазями на полиэтиленгликолевой основе ("Лево-меколь", "Левосин", "Диоксиколь" и др.) и в условиях управляемой абактериальной среды. После выполнения хирургической обработки размеры раневой поверхности и дефектов мягких тканей и костей увеличиваются. Для закрытия ран и замещения дефектов мягких тканей применяются различные методы пластической хирургии. Замещение дефектов длинных костей и восстановление длины пораженной конечности проводится по методу Г.А.Илизарова. В заключение следует отметить, что разделение медицинской помощи на несколько этапов сугубо условно. В идеале необходимо стремиться к сокращению количества этапов эвакуации до двух: первая (непосредственно в очаге поражения) и Специализированная медицинская помощь. Медицинская помощь пораженным в состоянии эндотоксинового шока и с острой почечной недостаточностью (табл. ) Таблица Эндотоксиновый (токсико-инфекционный) шок у раненых
| Клиника | Патогенез |
| На фоне инфекции мочевых, дыхательных и родовых путей у ослабленных людей возникают озноб, гипертермия, гипотензия. Кожа влажная, холодная, бледная или цианотичная. Тахикардия. Потеря сознания. Олигурия. Рвота | Экзотоксины грамположительной флоры вызывают клеточный протеолиз с образованием плазмокининов (гистамин, серотонин), ведущих к вазоплегии; эндотоксин грамотрицательной флоры (мукополисахариды), вызывая ангиоспазм, в т.ч. в миокарде, ведет к гипотензии, тахикардии, потере сознания_____________ |
| Лечение | |
| Антибиотики широкого спектра действия. Дренирование крупных очагов. Кортикостероиды. Мезатон. Норадреналин. Контрикал, трасилол. Гидрокортизон. Переливание крови. Холод местно | |
| Клиника | Патогенез |
| Длительная гипотензия.Олигурия.Гемолиз.Гемоглобинурия,Пигментные конгломераты | Травма, множественные переломы, длительное сдавление конечностей, раны, обширные ожоги, сепсис, массовые гемотрансфузии, травматичные операции у пожилых людей. Кровопотеря. Гиповолемия. Интоксикация. Ацидоз. В моче большое количество пигментных и клеточных конгломератов - признаки обструкции почечных канальцев |
| Лечение | |
| Возмещение кровопотери и жидкостей (физ. р-р 500,0 внутривенно, плазма, полиглюкин, поливинил, пиралидон). Изадрин, дигиталис, маннитол. Мочевина противопоказана! Фурасемид при отсутствии эффекта от маннитола (перед диализом перитониальным или гемодиализом). Парентеральное питание (глюкоза, эмульгированные жиры). При гиперкалиемии (6,5-7 ммоль/л) - 40% глюкоза + инсулин + гипертонический р-р бикарбоната натрия, 10% хлорида кальция 5-10 мл. Дефинин (диазепам). Двусторонняя паранефральная новокаиновая (0,25%) блокада по Вишневскому | |
bukvasha.ru
Медицинский институт
Кафедра военная экстремальная медицина
Реферат на тему
Медицинская помощь пораженным с краш-синдромом
Среди различных травматических повреждений тканей особую группу составляют повреждения, вызванные воздействием сил сдавления. В зависимости от вида компрессии различают следующие виды повреждений:
1) позиционное сдавление тканей;
2) сдавление тканей различными предметами, грунтом, сыпучими материалами и др.;
3) раздавливание тканей.
После устранения сдавливающего фактора и восстановления кровообращения в пораженном сегменте в организме пострадавшего развиваются патологические процессы, которые принято обозначать следующей терминологией: синдром позиционного сдавления, синдром длительного сдавления, синдром длительного раздавливания, crash-синдром, травматический токсикоз, синдром освобождения, гемоглобинурический нефроз, синдром Bywaters и др.
Основными разновидностями crash-синдрома являются синдром позиционного сдавления (СПС), синдром длительного сдавления (СДС), синдром длительного раздавливания (СДР).
Синдром позиционного сдавления развивается у лиц, длительное время находящихся в неудобной позе, при которой конечности и/или участки туловища перегибаются через твердый предмет или придавливаются собственным телом. Как правило, вынужденное положение связано с длительным коматозным состоянием, пребыванием в неподвижном положении в ограниченном пространстве, тяжелым отравлением или глубоким алкогольным опьянением.
В патогенезе развития СПС основную роль, как правило, играют два фактора: экзогенное отравление и эндогенная интоксикация продуктами распада поврежденных тканей. В результате позиционной компрессии тканей развивается ишемическое поражение чаще всего нервно-мышечного аппарата, реже кожи, жировой клетчатки и других анатомических образований. Длительная ишемия тканей приводит к их некрозу, аутолизу, токсемии и острой почечно-печеночной недостаточности. Чем продолжительнее сдавление, тем массивнее распад тканей и тяжелее течение заболевания.
В большинстве случаев синдром позиционного сдавления по причине легкого течения распознается поздно. Больные жалуются на головную боль и нарушение функции сдавленного сегмента, его бледность и похолодание, снижение чувствительности и онемение, отмечают развитие умеренного отека.
При более тяжелых поражениях в областях, подвергшихся сдавлению, диагностируют различные трофические изменения: от гиперемии, мацерации и фликтен до плотного "деревянистого" отека, некротических и гнойно-некротических ран.
Тяжелое течение СПС приводит к высокой летальности - 40-50%. Причинами столь высоких показателей смертности являются массивный распад тканей, полиорганная недостаточность, запоздалая диагностика и несвоевременно начатое лечение.
Дифференциальную диагностику следует проводить с острым тромбофлебитом, нарушениями артериальной проходимости, переохлаждением и отморожением.
Синдром позиционного сдавления конечностей во время катастроф может встречаться у лиц, длительно находящихся в бессознательном состоянии и в неудобной позе. В таком случае пораженные будут сортироваться по определяющему повреждению. Оказание медицинской помощи и эвакуация будут осуществляться по первоначальной травме, приведшей к длительному коматозному состоянию. Пораженные с легкой степенью СПС подлежат амбулаторному лечению, с тяжелой степенью - относятся к III сортировочной группе и эвакуируются в головную больницу для оказания специализированной медицинской помощи.
После устранения позиционной компрессии на пораженную конечность накладывается эластичный бинт и холод. Производятся новокаиновые блокады, симптоматическая и интенсивная детоксикационная терапия, после чего пострадавший транспортируется в специализированный стационар.
На этапе специализированной медицинской помощи продолжается консервативная терапия (гемодиализ, ультра - и диафильтрация, плазмоферез, лимфосорбция, лимфоферез и другие методы детоксикации; посиндромная терапия, коррекция показателей гомеостаза) и, при необходимости, проводится хирургическое лечение (от фасциотомии с ревизией пораженных тканей до ампутации погибшей конечности).
Синдромы длительного сдавления и длительного раздавливания (табл.) чаще всего встречаются во время землетрясений, промышленных катастроф и в боевых действиях с применением артиллерии и штурмовой авиации.
Сдавление конечности большими тяжестями в течение длительного времени (от нескольких часов до нескольких суток) и массивное размозжение мягких тканей характеризуются синдромом освобождения - тяжелым состоянием, напоминающим картину травматического шока. Чем обширнее и длительнее сдавление, тем тяжелее выражены симптомы местного и общего характера.
Наибольшее значение в патогенезе СДС и СДР играют следующие факторы: гемодинамические, нейрорефлекторные и нейрогуморальные расстройства; эндотоксикоз, обусловленный массивным поступлением в сосудистое русло миоглобина, резорбцией продуктов ишемии и распада тканей, а также микробных токсинов; массивная плазмопотеря; полиорганная недостаточность; иммунные нарушения.
В клиническом течении СДС и СДР выделяют несколько периодов: 1 - период компрессии 2 - посткомпрессионный период: ранний (1-3 сутки), промежуточный (4-18-е сутки), поздний (свыше 18 суток) (Э.А.Нечаев с соавт., 1993).
В период компрессии в той или иной степени развиваются депрессия, апатия, сонливость, реже возбуждение, сотрясение или ушиб головного мозга, потеря сознания, переломы костей, гемо- и/или пневмоторакс, повреждение внутренних органов, внутреннее и наружное кровотечение.
Ранний посткомпрессионный период (первые 3 суток после декомпрессии) характеризуется гемодинамическими расстройствами и местными изменениями. Освобожденная от сдавления конечность холодная, бледно-цианотичная, местами мраморного вида. В местах механического повреждения имеются гематомы, ссадины и фликтены, а при СДР - раны с размозженными и погибшими тканями, костными осколками и фрагментами одежды. Пульс на периферических сосудах сохранен, при СДР - едва прощупывается или отсутствует. На уровне и дистальнее сдавления быстро развивается отек конечности. Постепенно отек циркулярно охватывает всю конечность и становится плотным.
В общем состоянии отмечается кратковременное возбуждение, напоминающее эректильную фазу травматического шока, но уже через несколько часов наступает резкая заторможенность. Пострадавший становится апатичным, сонливым. Артериальное давление падает, снижается диурез (в тяжелых случаях развивается анурия), в моче - белок, эритроциты, миоглобин, гиалиновые и зернистые цилиндры. В результате массивного отека конечности возникает гемоконцентрация.
Промежуточный посткомпрессионный период (4-18-е сутки после декомпрессии). Отек конечности становится настолько выраженным, что мягкие ткани приобретают "деревянистую" консистенцию, на коже образуются пузыри с геморрагическим содержимым. Нарастающий отек приводит к вторичному сдавлению поврежденных и здоровых мягких тканей и сосудисто-нервных пучков, заключенных в плотные фасциальные футляры. При СДР развиваются гнойные осложнения, которые распространяются за пределы первичного травматического поражения и значительно увеличивают объем патологического очага, порой охватывая всю конечность. В 20-40% случаев обнаруживается анаэробная инфекция, чаще всего неклостридиальная. В поврежденных костях и суставах развиваются посттравматический остеомиелит и гнойный артрит.
Описанные изменения усугубляют интоксикацию организма продуктами распада тканей (в первую очередь миоглобином) и микробными токсинами. Ишемический и травматический некроз мышц и плазмопотеря ведут к нарушению кислотно-щелочного равновесия в сторону ацидоза. Ацидоз является средой, в которой происходит кристаллизация высвобождающегося миоглобина. Кристаллы последнего закупоривают почечные клубочки и канальцы, что ведет к нарушению процесса фильтрации мочи. Нарастают признаки острой почечной недостаточности, увеличиваются олигурия и азотемия. При этом нарастает токсемия, снижается дезинтоксикационная функция печени. Отсутствие комплексного лечения приводит к смерти больного.
На аутопсии почечные клубочки и канальцы закупорены гиалиновыми и пигментными цилиндрами. В стенках канальцев - дегенеративно-некротические изменения. Скелетные мышцы восковидно дегенерированы с участками некроза и напоминают "вареное мясо". Мелкие участки некроза могут наблюдаться в печени, селезенке, мозге.
Поздний посткомпрессионный период начинается после 18-20-х суток болезни, когда функции почек постепенно восстанавливаются, исчезают признаки ОПН. На первый план выступают местные изменения в сдавленном сегменте. Вследствие всасывания отечной жидкости уменьшается отек и выявляются очаги асептического некроза конечности. При благополучном течении болезни очаги некроза замещаются соединительной
тканью и превращаются в плотные рубцы, ограничивающие функцию пораженной конечности. У пациентов с СДР раневой процесс переходит из первой фазы своего развития во вторую. Адекватное хирургическое лечение позволяет перевести гнойно-некротические раны в разряд гранулирующих. Сочетание тяжелого СДР с анаэробной неклостридиальной инфекцией оттягивает наступление позднего периода еще на 3-7 дней.
При отсутствии адекватного лечения в легких случаях поражения гнойно-некротический процесс приобретает хроническое течение: развиваются длительно незаживающие раны, хронический посттравматический остеомиелит и артрит, грубые рубцовые деформации. В тяжелых случаях дальнейшее развитие гнойных осложнений приводит к смерти пострадавшего.
По тяжести состояния краш-синдром подразделяется на 4 группы.
1. Легкая степень развивается при сдавлении небольших участков тела менее 4 час.
2. Средняя степень тяжести - при компрессии обеих нижних конечностей менее 6 час.
3. Тяжелая степень краш-синдрома развивается при сдавлении одной или двух конечностей в течение 6 и более час.
4. Крайне тяжелая степень - при сдавлении одной или двух конечностей более 6-8 час. Смертность в этой группе достигает 100% в течение первых суток.
Первая медицинская помощь начинается уже во время извлечения пострадавшего из-под завала. Вводят обезболивающие (морфин, пантопон, промедол) и сердечно-сосудистые (кордиамин, кофеин) средства. На поврежденную конечность сразу после ее освобождения от сдавления накладывается эластичный бинт и транспортная шина или пневмокриошина. Наложение жгута на конечность противопоказано. Он применяется только тогда, когда конечность была раздавлена в течение 15 час и более
или полностью разрушена и по жизненным показаниям подлежит ампутации. Жгут также применяется при артериальном кровотечении. В объем первой медицинской помощи входит инфузионная терапия солевыми растворами. Пораженный срочно транспортируется в многопрофильную головную или травматологическую больницу.
Первая врачебная помощь оказывается уже в развернутом в непосредственной близости от очага поражения полевом госпитале, в приемном и противошоковом отделениях ближайшего стационара. 0,25% раствором новокаина производятся футлярная блокада поврежденной конечности выше уровня сдавления и двусторонняя околопочечная блокада. Охлаждение конечности не прекращается.
Катетеризируются центральные вены и начинаются противошоковые мероприятия. Вводятся кровезаменители (коллоидные и солевые растворы, раствор гидрокарбоната натрия, гемодез, неокомпенсан) и препараты крови (свежезамороженная плазма, эритроцитарная масса и раствор альбумина). Средний объем ин фузионных сред достигает 5-10 л в сутки в зависимости от тяжести состояния пострадавшего.
На этом этапе начинается антибактериальная терапия препаратами широкого спектра действия. Целесообразно применение антиоксидантов.
Диурез контролируется путем постоянной катетеризации мочевого пузыря.
Квалифицированная медицинская помощь. На этом этапе продолжается интенсивная инфузионная и трансфузионная терапия, коррекция показателей гомеостаза. Антибактериальная терапия проводится с учетом стадий ОПН. При выраженной интоксикации используются экстракорпоральные методы детоксикации (по показаниям): гемодиализ, гемофильтрация, ультрафильтрация, плазмоферез, лимфодренаж, лимфодиализ, лимфосорбция, лимфоферез. Существенную помощь оказывает гипербарическая оксигенация.
Специализированная медицинская помощь. Консервативное лечение дополняется различными хирургическими методами. При СДС решается вопрос оперировать или не оперировать. Показанием к фасциотомии при СДС является неэффективность консервативной терапии и дальнейшее нарастание интоксикации. Фасциотомии выполняются открытым методом с ревизией всех фасциальных футляров. Обнаруженные некрозы мышц и других тканей иссекаются. Образовавшиеся раны не зашиваются.
СДР, осложненный гнойной инфекцией, представляет собой очень сложную проблему. Его лечение базируется на принципах метода активного хирургического лечения гнойных ран. Он состоит из радикальной хирургической обработки гнойно-некротического очага, дополнительных физических методов обработки раны (пульсирующая струя антисептиков и антибиотиков, ультразвук, вакуумирование и др.), наружного остеосинтеза (при переломах длинных костей и/или в качестве "подвески" при обширных циркулярных ранах), ранних реконструктивных и пластических операций.
Хирургическая обработка при краш-синдроме из-за крайне тяжелого состояния больного, особенностей характера поражения тканей, тяжести развившейся гнойной инфекции является многоэтапным вмешательством.
Одним из вариантов хирургической обработки является ампутация. Ампутация конечности производится при явных признаках нежизнеспособности конечности и вследствие развития гангрены. Операцией выбора при тяжелом состоянии пострадавшего является экзартикуляция пораженного сегмента.
Местное лечение ран при СДС и СДР проводят многокомпонентными мазями на полиэтиленгликолевой основе ("Лево-меколь", "Левосин", "Диоксиколь" и др.) и в условиях управляемой абактериальной среды.
После выполнения хирургической обработки размеры раневой поверхности и дефектов мягких тканей и костей увеличиваются. Для закрытия ран и замещения дефектов мягких тканей применяются различные методы пластической хирургии. Замещение дефектов длинных костей и восстановление длины пораженной конечности проводится по методу Г.А.Илизарова.
В заключение следует отметить, что разделение медицинской помощи на несколько этапов сугубо условно. В идеале необходимо стремиться к сокращению количества этапов эвакуации до двух: первая (непосредственно в очаге поражения) и Специализированная медицинская помощь.
Медицинская помощь пораженным в состоянии эндотоксинового шока и с острой почечной недостаточностью (табл. )
Таблица Эндотоксиновый (токсико-инфекционный) шок у раненых
|
Клиника |
Патогенез |
|
На фоне инфекции мочевых, дыхательных и родовых путей у ослабленных людей возникают озноб, гипертермия, гипотензия. Кожа влажная, холодная, бледная или цианотичная. Тахикардия. Потеря сознания. Олигурия. Рвота |
Экзотоксины грамположительной флоры вызывают клеточный протеолиз с образованием плазмокининов (гистамин, серотонин), ведущих к вазоплегии; эндотоксин грамотрицательной флоры (мукополисахариды), вызывая ангиоспазм, в т.ч. в миокарде, ведет к гипотензии, тахикардии, потере сознания_____________ |
|
Лечение |
|
|
Антибиотики широкого спектра действия. Дренирование крупных очагов. Кортикостероиды. Мезатон. Норадреналин. Контрикал, трасилол. Гидрокортизон. Переливание крови. Холод местно |
|
Таблица Острая почечная недостаточность
|
Клиника |
Патогенез |
|
Длительная гипотензия. Олигурия. Гемолиз. Гемоглобинурия, Пигментные конгломераты |
Травма, множественные переломы, длительное сдавление конечностей, раны, обширные ожоги, сепсис, массовые гемотрансфузии, травматичные операции у пожилых людей. Кровопотеря. Гиповолемия. Интоксикация. Ацидоз. В моче большое количество пигментных и клеточных конгломератов - признаки обструкции почечных канальцев |
|
Лечение |
|
|
Возмещение кровопотери и жидкостей (физ. р-р 500,0 внутривенно, плазма, полиглюкин, поливинил, пиралидон). Изадрин, дигиталис, маннитол. Мочевина противопоказана! Фурасемид при отсутствии эффекта от маннитола (перед диализом перитониальным или гемодиализом). Парентеральное питание (глюкоза, эмульгированные жиры). При гиперкалиемии (6,5-7 ммоль/л) - 40% глюкоза + инсулин + гипертонический р-р бикарбоната натрия, 10% хлорида кальция 5-10 мл. Дефинин (диазепам). Двусторонняя паранефральная новокаиновая (0,25%) блокада по Вишневскому |
|
1. Анестезиология и реанимация. под редакцией О. А. Долиной. М.: Медицина, 2002 г.
2. 3ильбер А. П. Физиология в анестезиологии и реаниматологии. М.: Медицина, 1984г.
3. Сумин А. В. Неотложная помощь. М.: Медицина,2002 г.
www.referatmix.ru
Медицинский институт
Кафедра военная экстремальная медицина
Реферат на тему
Медицинская помощь пораженным с краш-синдромом
Среди различных травматических повреждений тканей особую группу составляют повреждения, вызванные воздействием сил сдавления. В зависимости от вида компрессии различают следующие виды повреждений:
1) позиционное сдавление тканей;
2) сдавление тканей различными предметами, грунтом, сыпучими материалами и др.;
3) раздавливание тканей.
После устранения сдавливающего фактора и восстановления кровообращения в пораженном сегменте в организме пострадавшего развиваются патологические процессы, которые принято обозначать следующей терминологией: синдром позиционного сдавления, синдром длительного сдавления, синдром длительного раздавливания, crash-синдром, травматический токсикоз, синдром освобождения, гемоглобинурический нефроз, синдром Bywaters и др.
Основными разновидностями crash-синдрома являются синдром позиционного сдавления (СПС), синдром длительного сдавления (СДС), синдром длительного раздавливания (СДР).
Синдром позиционного сдавленияразвивается у лиц, длительное время находящихся в неудобной позе, при которой конечности и/или участки туловища перегибаются через твердый предмет или придавливаются собственным телом. Как правило, вынужденное положение связано с длительным коматозным состоянием, пребыванием в неподвижном положении в ограниченном пространстве, тяжелым отравлением или глубоким алкогольным опьянением.
В патогенезе развития СПС основную роль, как правило, играют два фактора: экзогенное отравление и эндогенная интоксикация продуктами распада поврежденных тканей. В результате позиционной компрессии тканей развивается ишемическое поражение чаще всего нервно-мышечного аппарата, реже кожи, жировой клетчатки и других анатомических образований. Длительная ишемия тканей приводит к их некрозу, аутолизу, токсемии и острой почечно-печеночной недостаточности. Чем продолжительнее сдавление, тем массивнее распад тканей и тяжелее течение заболевания.
В большинстве случаев синдром позиционного сдавления по причине легкого течения распознается поздно. Больные жалуются на головную боль и нарушение функции сдавленного сегмента, его бледность и похолодание, снижение чувствительности и онемение, отмечают развитие умеренного отека.
При более тяжелых поражениях в областях, подвергшихся сдавлению, диагностируют различные трофические изменения: от гиперемии, мацерации и фликтен до плотного "деревянистого" отека, некротических и гнойно-некротических ран.
Тяжелое течение СПС приводит к высокой летальности - 40-50%. Причинами столь высоких показателей смертности являются массивный распад тканей, полиорганная недостаточность, запоздалая диагностика и несвоевременно начатое лечение.
Дифференциальную диагностику следует проводить с острым тромбофлебитом, нарушениями артериальной проходимости, переохлаждением и отморожением.
Синдром позиционного сдавления конечностей во время катастроф может встречаться у лиц, длительно находящихся в бессознательном состоянии и в неудобной позе. В таком случае пораженные будут сортироваться по определяющему повреждению. Оказание медицинской помощи и эвакуация будут осуществляться по первоначальной травме, приведшей к длительному коматозному состоянию. Пораженные с легкой степенью СПС подлежат амбулаторному лечению, с тяжелой степенью - относятся к III сортировочной группе и эвакуируются в головную больницу для оказания специализированной медицинской помощи.
После устранения позиционной компрессии на пораженную конечность накладывается эластичный бинт и холод. Производятся новокаиновые блокады, симптоматическая и интенсивная детоксикационная терапия, после чего пострадавший транспортируется в специализированный стационар.
На этапе специализированной медицинской помощи продолжается консервативная терапия (гемодиализ, ультра - и диафильтрация, плазмоферез, лимфосорбция, лимфоферез и другие методы детоксикации; посиндромная терапия, коррекция показателей гомеостаза) и, при необходимости, проводится хирургическое лечение (от фасциотомии с ревизией пораженных тканей до ампутации погибшей конечности).
Синдромы длительного сдавления и длительного раздавливания(табл.) чаще всего встречаются во время землетрясений, промышленных катастроф и в боевых действиях с применением артиллерии и штурмовой авиации.
Сдавление конечности большими тяжестями в течение длительного времени (от нескольких часов до нескольких суток) и массивное размозжение мягких тканей характеризуются синдромом освобождения - тяжелым состоянием, напоминающим картину травматического шока. Чем обширнее и длительнее сдавление, тем тяжелее выражены симптомы местного и общего характера.
Наибольшее значение в патогенезе СДС и СДР играют следующие факторы: гемодинамические, нейрорефлекторные и нейрогуморальные расстройства; эндотоксикоз, обусловленный массивным поступлением в сосудистое русло миоглобина, резорбцией продуктов ишемии и распада тканей, а также микробных токсинов; массивная плазмопотеря; полиорганная недостаточность; иммунные нарушения.
В клиническом течении СДС и СДР выделяют несколько периодов: 1 -период компрессии2 -посткомпрессионный период:ранний (1-3 сутки), промежуточный (4-18-е сутки), поздний (свыше 18 суток) (Э.А.Нечаев с соавт., 1993).
В период компрессиив той или иной степени развиваются депрессия, апатия, сонливость, реже возбуждение, сотрясение или ушиб головного мозга, потеря сознания, переломы костей, гемо- и/или пневмоторакс, повреждение внутренних органов, внутреннее и наружное кровотечение.
Ранний посткомпрессионный период(первые 3 суток после декомпрессии) характеризуется гемодинамическими расстройствами и местными изменениями. Освобожденная от сдавления конечность холодная, бледно-цианотичная, местами мраморного вида. В местах механического повреждения имеются гематомы, ссадины и фликтены, а при СДР - раны с размозженными и погибшими тканями, костными осколками и фрагментами одежды. Пульс на периферических сосудах сохранен, при СДР - едва прощупывается или отсутствует. На уровне и дистальнее сдавления быстро развивается отек конечности. Постепенно отек циркулярно охватывает всю конечность и становится плотным.
В общем состоянии отмечается кратковременное возбуждение, напоминающее эректильную фазу травматического шока, но уже через несколько часов наступает резкая заторможенность. Пострадавший становится апатичным, сонливым. Артериальное давление падает, снижается диурез (в тяжелых случаях развивается анурия), в моче - белок, эритроциты, миоглобин, гиалиновые и зернистые цилиндры. В результате массивного отека конечности возникает гемоконцентрация.
Промежуточный посткомпрессионный период(4-18-е сутки после декомпрессии). Отек конечности становится настолько выраженным, что мягкие ткани приобретают "деревянистую" консистенцию, на коже образуются пузыри с геморрагическим содержимым. Нарастающий отек приводит к вторичному сдавлению поврежденных и здоровых мягких тканей и сосудисто-нервных пучков, заключенных в плотные фасциальные футляры. При СДР развиваются гнойные осложнения, которые распространяются за пределы первичного травматического поражения и значительно увеличивают объем патологического очага, порой охватывая всю конечность. В 20-40% случаев обнаруживается анаэробная инфекция, чаще всего неклостридиальная. В поврежденных костях и суставах развиваются посттравматический остеомиелит и гнойный артрит.
Описанные изменения усугубляют интоксикацию организма продуктами распада тканей (в первую очередь миоглобином) и микробными токсинами. Ишемический и травматический некроз мышц и плазмопотеря ведут к нарушению кислотно-щелочного равновесия в сторону ацидоза. Ацидоз является средой, в которой происходит кристаллизация высвобождающегося миоглобина. Кристаллы последнего закупоривают почечные клубочки и канальцы, что ведет к нарушению процесса фильтрации мочи. Нарастают признаки острой почечной недостаточности, увеличиваются олигурия и азотемия. При этом нарастает токсемия, снижается дезинтоксикационная функция печени. Отсутствие комплексного лечения приводит к смерти больного.
На аутопсии почечные клубочки и канальцы закупорены гиалиновыми и пигментными цилиндрами. В стенках канальцев - дегенеративно-некротические изменения. Скелетные мышцы восковидно дегенерированы с участками некроза и напоминают "вареное мясо". Мелкие участки некроза могут наблюдаться в печени, селезенке, мозге.
Поздний посткомпрессионный периодначинается после 18-20-х суток болезни, когда функции почек постепенно восстанавливаются, исчезают признаки ОПН. На первый план выступают местные изменения в сдавленном сегменте. Вследствие всасывания отечной жидкости уменьшается отек и выявляются очаги асептического некроза конечности. При благополучном течении болезни очаги некроза замещаются соединительной
тканью и превращаются в плотные рубцы, ограничивающие функцию пораженной конечности. У пациентовсСДР раневой процесс переходит из первой фазы своего развития во вторую. Адекватное хирургическое лечение позволяет перевести гнойно-некротические раны в разряд гранулирующих. Сочетание тяжелого СДР с анаэробной неклостридиальной инфекцией оттягивает наступление позднего периода еще на 3-7 дней.
При отсутствии адекватного лечения в легких случаях поражения гнойно-некротический процесс приобретает хроническое течение: развиваются длительно незаживающие раны, хронический посттравматический остеомиелит и артрит, грубые рубцовые деформации. В тяжелых случаях дальнейшее развитие гнойных осложнений приводит к смерти пострадавшего.
Потяжести состояниякраш-синдром подразделяется на 4 группы.
1. Легкая степень развивается при сдавлении небольших участков тела менее 4 час.
2. Средняя степень тяжести - при компрессии обеих нижних конечностей менее 6 час.
3. Тяжелая степень краш-синдрома развивается при сдавлении одной или двух конечностей в течение 6 и более час.
4. Крайне тяжелая степень - при сдавлении одной или двух конечностей более 6-8 час. Смертность в этой группе достигает 100% в течение первых суток.
Первая медицинская помощьначинается уже во время извлечения пострадавшего из-под завала. Вводят обезболивающие (морфин, пантопон, промедол) и сердечно-сосудистые (кордиамин, кофеин) средства. На поврежденную конечность сразу после ее освобождения от сдавления накладывается эластичный бинт и транспортная шина или пневмокриошина. Наложение жгута на конечность противопоказано. Он применяется только тогда, когда конечность была раздавлена в течение 15 час и более
или полностью разрушена и по жизненным показаниям подлежит ампутации. Жгут также применяется при артериальном кровотечении. В объем первой медицинской помощи входит инфузионная терапия солевыми растворами. Пораженный срочно транспортируется в многопрофильную головную или травматологическую больницу.
Первая врачебная помощьоказывается уже в развернутом в непосредственной близости от очага поражения полевом госпитале, в приемном и противошоковом отделениях ближайшего стационара. 0,25% раствором новокаина производятся футлярная блокада поврежденной конечности выше уровня сдавления и двусторонняя околопочечная блокада. Охлаждение конечности не прекращается.
Катетеризируются центральные вены и начинаются противошоковые мероприятия. Вводятся кровезаменители (коллоидные и солевые растворы, раствор гидрокарбоната натрия, гемодез, неокомпенсан) и препараты крови (свежезамороженная плазма, эритроцитарная масса и раствор альбумина). Средний объем ин фузионных сред достигает 5-10 л в сутки в зависимости от тяжести состояния пострадавшего.
На этом этапе начинается антибактериальная терапия препаратами широкого спектра действия. Целесообразно применение антиоксидантов.
Диурез контролируется путем постоянной катетеризации мочевого пузыря.
Квалифицированная медицинская помощь.На этом этапепродолжается интенсивная инфузионная и трансфузионная терапия, коррекция показателей гомеостаза. Антибактериальная терапия проводится с учетом стадий ОПН. При выраженной интоксикации используются экстракорпоральные методы детоксикации (по показаниям): гемодиализ, гемофильтрация, ультрафильтрация, плазмоферез, лимфодренаж, лимфодиализ, лимфосорбция, лимфоферез. Существенную помощь оказывает гипербарическая оксигенация.
Специализированная медицинская помощь.Консервативное лечение дополняется различными хирургическими методами. При СДС решается вопрос оперировать или не оперировать. Показанием к фасциотомии при СДС является неэффективность консервативной терапии и дальнейшее нарастание интоксикации. Фасциотомии выполняются открытым методом с ревизией всех фасциальных футляров. Обнаруженные некрозы мышц и других тканей иссекаются. Образовавшиеся раны не зашиваются.
СДР, осложненный гнойной инфекцией, представляет собой очень сложную проблему. Его лечение базируется на принципах метода активного хирургического лечения гнойных ран. Он состоит из радикальной хирургической обработки гнойно-некротического очага, дополнительных физических методов обработки раны (пульсирующая струя антисептиков и антибиотиков, ультразвук, вакуумирование и др.), наружного остеосинтеза (при переломах длинных костей и/или в качестве "подвески" при обширных циркулярных ранах), ранних реконструктивных и пластических операций.
Хирургическая обработка при краш-синдроме из-за крайне тяжелого состояния больного, особенностей характера поражения тканей, тяжести развившейся гнойной инфекции является многоэтапным вмешательством.
Одним из вариантов хирургической обработки является ампутация. Ампутация конечности производится при явных признаках нежизнеспособности конечности и вследствие развития гангрены. Операцией выбора при тяжелом состоянии пострадавшего является экзартикуляция пораженного сегмента.
Местное лечение ран при СДС и СДР проводят многокомпонентными мазями на полиэтиленгликолевой основе ("Лево-меколь", "Левосин", "Диоксиколь" и др.) и в условиях управляемой абактериальной среды.
После выполнения хирургической обработки размеры раневой поверхности и дефектов мягких тканей и костей увеличиваются. Для закрытия ран и замещения дефектов мягких тканей применяются различные методы пластической хирургии. Замещение дефектов длинных костей и восстановление длины пораженной конечности проводится по методу Г.А.Илизарова.
В заключение следует отметить, что разделение медицинской помощи на несколько этапов сугубо условно. В идеале необходимо стремиться к сокращению количества этапов эвакуации до двух: первая (непосредственно в очаге поражения) и Специализированная медицинская помощь.
Медицинская помощь пораженным в состоянии эндотоксинового шока и с острой почечной недостаточностью(табл. )
ТаблицаЭндотоксиновый (токсико-инфекционный) шок у раненых
| Клиника | Патогенез |
| На фоне инфекции мочевых, дыхательных и родовых путей у ослабленных людей возникают озноб, гипертермия, гипотензия. Кожа влажная, холодная, бледная или цианотичная. Тахикардия. Потеря сознания. Олигурия. Рвота | Экзотоксины грамположительной флоры вызывают клеточный протеолиз с образованием плазмокининов (гистамин, серотонин), ведущих к вазоплегии; эндотоксин грамотрицательной флоры (мукополисахариды), вызывая ангиоспазм, в т.ч. в миокарде, ведет к гипотензии, тахикардии,потере сознания_____________ |
| Лечение | |
| Антибиотики широкого спектра действия. Дренирование крупных очагов. Кортикостероиды. Мезатон. Норадреналин. Контрикал, трасилол. Гидрокортизон. Переливание крови. Холод местно | |
Таблица Острая почечная недостаточность
| Клиника | Патогенез |
Длительная гипотензия. Олигурия. Гемолиз. Гемоглобинурия, Пигментные конгломераты | Травма, множественные переломы, длительное сдавление конечностей, раны, обширные ожоги, сепсис, массовые гемотрансфузии, травматичные операции у пожилых людей. Кровопотеря. Гиповолемия. Интоксикация. Ацидоз. В моче большое количество пигментных и клеточных конгломератов - признаки обструкции почечных канальцев |
| Лечение | |
| Возмещение кровопотери и жидкостей (физ. р-р 500,0 внутривенно, плазма, полиглюкин, поливинил, пиралидон). Изадрин, дигиталис, маннитол. Мочевина противопоказана! Фурасемид при отсутствии эффекта от маннитола (перед диализом перитониальным или гемодиализом). Парентеральное питание (глюкоза, эмульгированные жиры). При гиперкалиемии (6,5-7 ммоль/л) - 40% глюкоза + инсулин + гипертонический р-р бикарбоната натрия, 10% хлорида кальция 5-10 мл. Дефинин (диазепам). Двусторонняя паранефральная новокаиновая (0,25%) блокада по Вишневскому | |
1. Анестезиология и реанимация. под редакцией О. А. Долиной. М.: Медицина, 2002 г.
2. 3ильбер А. П. Физиология в анестезиологии и реаниматологии. М.: Медицина, 1984г.
3. Сумин А. В. Неотложная помощь. М.: Медицина,2002 г.
superbotanik.net