 Последствия ИППП для материПоследствия для плодаЛечение ИППП при беременностиПробиотики после лечение
Последствия ИППП для материПоследствия для плодаЛечение ИППП при беременностиПробиотики после лечение1 Беременность и инфекции передаваемые половым путем Пособие для беременных женщин Кызыл, 2013 год

2 Уважаемые женщины! Если Вы беременны или планируете беременность, есть простые действия которые Вы можете предпринять для защиты Вашего будущего ребенка или новорожденного от инфекций, вызывающих серьезные проблемы со здоровьем. Наше пособие позволит Вам принять его как руководство быть ответственным за свою жизнь и за жизнь, здоровье и полноценное развитие малыша. Приглашаем Вас к сотрудничеству, чтобы Вы сохранили свое здоровье и ребенок родился здоровым! Главный редактор сборника внештатный специалист по дерматовенерологии Республики Тыва Обухов А. П. Фотографии с сайта и из презентации «Сифилис в Китае», Кызыл, РТ, 2011 год, автор кандидат медицинских наук Обухов А. П. 2

3 Инфекции передаваемые половым путем (ИППП) у беременной могут приводить к проблемам для нее и ее ребенка. Беременная женщина с ИППП может заразить своего ребенка в начале беременности, во время беременности и после рождения ребенка. У нее могут быть осложнения беременности: выкидыш, ранние роды, преждевременная отслойка плаценты. Беременные женщины должны просить своих врачей о том, чтобы быть проверенными на ИППП, так как некоторые доктора могут не выполнять эти обследования. Вопросы-ответы: Беременные женщины могут быть зараженными ИППП? Да, женщины, которые беременны, могут быть зараженными теми же самыми ИППП, как и женщины, которые не беременны. Беременность не предоставляет женщинам или их младенцам никакой защиты от ИППП. Последствия ИППП могут быть значительно более серьезными, даже опасными для жизни женщины и ее ребенка, если женщина становится зараженной ИППП во время беременности. Важно, чтобы женщины знали о вредных эффектах ИППП, и знали, как защитить себя и своих детей от инфекции. Насколько распространенны ИППП у беременных женщин в Республике Тыва? Сифилис и трихомониаз, хламидиоз достаточно широко распространены у беременных женщин Республики Тыва. Другие - ВИЧ, генитальный герпес и бактериальный вагиноз, намного менее распространены у беременных женщин. Как ИППП поражают беременную женщину и ее ребенка? ИППП ведут к тем же самым последствиям у беременных женщин, как и у женщин, которые не беременны. ИППП могут вызывать раковые образования, хронический гепатит, воспаление тазовых органов, бесплодие и другие осложнения. Многие из ИППП у женщин бессимптомны; то есть, без признаков. Беременная женщина с ИППП может заразить своего ребенка в начале беременности, во время беременности и после рождения ребенка. Некоторые ИППП (как сифилис) проникают через плаценту и заражают ребенка, в то время как он находится в матке. Другие ИППП (как гонорея, хламидия, гепатит B и генитальный герпес) могут передаваться от матери к ребенку во время родов, поскольку ребенок проходит через родовые пути. ВИЧ может проникать через плаценту во время беременности, заразить ребенка во время процесса рождения, и в отличие от большинства других ИППП, может заразить ребенка посредством кормления грудью. У беременной женщины с ИППП может быть также раннее начало родового периода, преждевременная отслойка плаценты и инфекция после родов. Вредные эффекты от ИППП у младенцев могут включать мертворождение (ребенок, который рождается мертвый), низкий вес при рождении, конъюнктивит, пневмония новорожденного, сепсис, неврологические повреждения, слепота, глухота, острый гепатит, менингит, хроническое заболевание печени и цирроз печени. Большинство этих заболеваний может быть предотвращено, если беременная вовремя встает на дородовый 3

4 учет в женскую консультацию, проходит обследование на ИППП в начале беременности и ближе к родам при необходимости. Беременные женщины должны проверяться на ИППП? Да, ИППП поражают женщин различного социально-экономического и образовательного уровня, возраста, брачного статуса, этнической принадлежности и религии. Беременные женщины в момент их первого предродового посещения к акушер-гинекологу должны быть обследованы на ИППП: Хламидии Гонорея и трихомониаз Гепатит B, С ВИЧ Сифилис Беременные женщины должны просить своих врачей о том, чтобы быть проверенным на ИППП, так как некоторые доктора могут не выполнять эти обследования. В настоящее время существует много доступных тестов на ИППП. Даже если женщина была проверена на ИППП в прошлом, она должна быть проверена снова, когда забеременела. ИППП можно лечить во время беременности? Хламидии, гонорею, сифилис, трихомониаз и бактериальный вагиноз можно вылечить антибиотиками во время беременности. Противовирусное лечение может использоваться для беременных женщин с герпесом и обязательно для тех, у кого ВИЧ. Для женщин, у которых есть активные генитальные проявления герпеса во время родов, может быть выполнено кесарево сечение, чтобы защитить новорожденного от инфекции. Женщины, которые имеют отрицательный результат на гепатит B, могут вакцинироваться против гепатита B во время беременности. Как беременные женщины могут защитить себя от инфекции? Самый верный способ избежать передачи болезней, передающихся половым путем, состоит в том, чтобы воздержаться от сексуальных контактов, или быть в долгосрочных взаимно моногамных отношениях с партнером, который был проверен на ИППП и незаражен. Латексные презервативы, когда используются постоянно и правильно, очень эффективны при предотвращении передачи ВИЧ, вируса, который вызывает СПИД. Латексные презервативы, когда используются последовательно и правильно, могут снизить риск передачи гонореи, хламидиоза и трихомониаза. Правильное и последовательное использование латексных презервативов может снизить риск генитального герпеса, сифилиса и мягкого шанкра только, когда зараженная область или место потенциального воздействия защищены презервативом. Правильное и последовательное использование латексных презервативов может снизить риск для передачи вируса папилломы человека и связанных с ним болезней (например, венерические бородавки и рак шейки матки). 4

5 Где я могу получить больше информации? ГБУЗ РТ «Рескожвендиспансер» г. Кызыл, Республика Тыва, ул. Щетинкина-Кравченко, дом. 66. Кабинет 7 (по сифилису), кабинет 2 (женский), каб. 1 (мужской), каб. 10 (диспансерный учет по сифилису и в вечернее время анонимный платный прием). Тел. регистратуры: Адрес в интернете: Что такое сифилис? Сифилис - болезнь, передающаяся половым путем, вызванная бактерией бледная спирохета. Сифилис ведет к поражению кожи и внутренних органов и может вызвать смерть, если его не лечить. Насколько распространен сифилис? В 2011 году в Республике Тыва 645 человек заразились сифилисом, из них 63 беременных. В 2012 году в Республике Тыва 614 человек заразились сифилисом, из них 58 беременных. 70% из них имели раннюю инфекционную стадию (первичный и вторичный сифилис). 1 ребенок родился с врожденным сифилисом. 97 новорожденных получили профилактическое лечение по врожденному сифилису. Как люди заражаются сифилисом? Сифилис передается от человека человеку прямым контактом через проявления сифилиса. Обычно проявления сифилиса присутствуют на внешних гениталиях, влагалище, в прямой кишке. Проявления также могут быть на губах и во рту. Сифилис может передаваться во время вагинального, анального, или орального полового (сексуального) контакта. Беременные женщины с сифилисом передают его своим будущим детям. Как быстро появляются признаки инфекции после заражения? Среднее время между заражением сифилисом и появлением первого признака составляет 21 день, но это время может колебаться от 14 до 90 дней. Каковы признаки сифилиса у взрослых? Стадия первичного сифилиса Появление единственной раны (язвы, эрозии) отмечает начало первой стадии сифилиса, но могут быть множественные раны. Рана появляется в месте, где сифилис проник в тело. Рана обычно твердая, круглая, и безболезненная. Поскольку рана безболезненная, она может легко остаться незамеченной. Рана длится 3-6 недель и заживает независимо от того, лечится ли человек или нет. Если зараженный человек не проходит соответствующее лечение, то болезнь прогрессирует и переходит к вторичной стадии. 5

6 Вторичная стадия сифилиса Кожная сыпь и/или раны во рту, влагалище или заднем проходе (повреждения слизистой оболочки) отличают вторичную стадию сифилиса. Эта стадия обычно начинается с сыпи на одной или более областях тела. Сыпь, связанная с вторичным сифилисом, может появиться со времени, когда первичная рана заживает или через несколько недель после того, как рана зажила. Сыпь обычно не вызывает зуда. Эта сыпь может появиться как грубые, красные, или красновато-коричневые пятна на теле, на ладонях и на подошвах. Однако, эта сыпь может выглядеть по-другому на других частях тела и может быть похожей на сыпь, вызванную другими болезнями. Большие, приподнятые, серые или белые повреждения могут образоваться в теплых, сырых областях, таких как рот, гениталии или область паха. Иногда сыпь, связанная с вторичным сифилисом, так слаба, что едва заметна. Другие симптомы вторичного сифилиса включают лихорадку, увеличенные лимфатические железы, ангину, выпадение волос на голове, бровях, ресницах, головные боли, потерю веса, боли в мышцах и костях, усталость. Симптомы вторичного сифилиса проходят после лечения. Без соответствующего лечения инфекция будет прогрессировать до скрытого периода и поздних стадий болезни. Поздние и скрытые стадии сифилиса Скрытая стадия сифилиса начинается, когда основные и вторичные признаки исчезают. Иногда, а в Республике Тыва часто, сифилис изначально протекает без каких либо проявлений, минуя первичную и вторичную стадию, скрытно. Особенно часто так протекает сифилис у беременных. Без лечения зараженный человек продолжает иметь 6

7 сифилис в своем теле даже при том, что нет никаких знаков или признаков болезни. Эта скрытая стадия может продлиться в течение многих лет. От 15 до 30% людей, которых не лечили от сифилиса, имеют проявления позднего сифилиса, который может появиться спустя 5-30 лет после того, как инфекция началась. Признаки поздней стадии сифилиса включают поражения костей и мышц, параличи, постепенную слепоту и слабоумие. В поздних стадиях сифилиса болезнь повреждает внутренние органы, включая мозг, нервы, глаза, сердце, кровеносные сосуды, печень, кости и суставы. Это повреждения могут привести к смерти. Как сифилис поражает беременную женщину и ее ребенка? Беременная женщина с сифилисом может передать болезнь своему будущему ребенку. У младенцев, заболевших сифилисом, может быть много проблем со здоровьем. Сифилис у беременной ведет к преждевременным родам и часто к рождению мертвого ребенка. Чтобы защитить младенца от сифилиса, беременная женщина должна регулярно проверяться на сифилис во время беременности (при постановке на учет в женскую консультацию на сроке недель, в 32 недели беременности и в родах). Необходимо получить срочное лечение, если результаты крови на сифилис положительные. Ребенок, зараженный сифилисом, может родиться без симптомов болезни. Если его не лечить немедленно, то у ребенка могут развиться серьезные проблемы в течение нескольких недель. У невылеченных младенцев может быть много проблем со здоровьем (катаракта, глухота), и они могут умереть. Беременная женщина, ранее получившая лечение от сифилиса и у которой во время беременности реакция на сифилис положительная микрорекция преципитации (РМП, ранее называлась реакцией Вассермана), должна получить профилактическое лечение для своего ребенка. Чем раньше, тем лучше. 7

8 Как сифилис диагностировать? Микрофотография Трепонемы pallidum (бледной спирохеты). Анализ крови на сифилис - наиболее распространенный способ определить, есть ли у кого-то сифилис. Вскоре после проникновения инфекции, организм человека производит антитела к сифилису, которые могут быть обнаружены точным, безопасным, и недорогим анализом крови. В венерологическом диспансере могут диагностировать сифилис, исследуя материал из ран сифилиса с использованием специального микроскопа. Если бактерии сифилиса будут присутствовать в ране, то они обнаружатся при наблюдении. Специальное замечание: Поскольку не леченный сифилис у беременной женщины может заразить и убить ее развивающегося ребенка, каждая беременная женщина должна получить предродовую заботу и должна быть проверена на сифилис во время беременности и при родах. Какова связь между сифилисом и вирусом иммунодефицита человека (ВИЧ-СПИД)? 8

9 Проявления сифилиса во рту, на половых органах, во влагалище, в прямой кишке облегчают перенос и заражение ВИЧ-инфекцией. Человек с проявлениями сифилиса, в 2-5 раз, более чаще заражается ВИЧ. Как сифилис лечат? Никакие домашние средства или патентованные лекарства не вылечат сифилис, но сифилис просто вылечить соответствующими антибиотиками по назначению врачавенеролога. Лечение убьет бактерию сифилиса и предотвратит дальнейшее повреждение. Люди, которые лечатся от сифилиса, должны воздержаться от сексуального контакта с новыми партнерами, пока раны сифилиса полностью не излечены. Люди с сифилисом должны уведомить своих сексуальных партнеров так, чтобы их также можно было проверить и лечить. Кто должен быть проверен на сифилис? Мужья беременных (не имеет значения, какой это брак - гражданский или юридический), половой партнер (партнеры) обязаны обследоваться 2 раза! 1. при постановке их жен на дородовый учет в женскую консультацию (срок беременности недель и более при необходимости) 2. на сроке беременности жены недели В Республике Тыва такое правило обязательно! Сифилис может рецидивировать, или "возвращаться?" Лица, получившие лечение, должны в последующем проверяться, чтобы быть уверенными, что лечение успешно. Наличие сифилиса однажды не защищает человека от получения его снова. Даже после успешного лечения, люди могут все еще быть повторно заражены. Только лабораторные испытания могут подтвердить, есть ли у кого-то сифилис. Беременная женщина, ранее получившая лечение от сифилиса и у которой во время беременности реакция на сифилис рекция микропреципитации - положительная (РМП, ранее называлась реакция Вассермана), должна получить профилактическое лечение для своего ребенка. Чем раньше, тем лучше. Поскольку проявления сифилиса могут быть скрыты во влагалище, прямой кишке, под крайней плотью или во рту, может не быть очевидно, что у сексуального партнера есть сифилис. Если человек не знает, что его сексуального партнера (партнеров) проверили и пролечили, он может подвергнуться риску заражения сифилисом снова от невылеченного сексуального партнера. Как сифилис может быть предотвращен? Правильное и последовательное использование латексных презервативов может снизить риск сифилиса. Контакт с раной за пределами области, покрытой латексным презервативом, может вызвать инфекцию. Самый верный способ избежать передачи болезней, передающихся половым путем, включая сифилис, состоит в том, чтобы воздержаться от сексуального контакта или быть в долгосрочных взаимно моногамных отношениях с партнером, который был проверен и, как известно, незаражен. 9

10 Передача ИППП, включая сифилис, не может быть предотвращена, если мыть гениталии после полового акта, или мочиться или спринцеваться после полового акта. Любые необычные проявления, ранки, или сыпь, особенно в области паха, должны быть сигналом воздержания от занятия сексом и немедленного визита к врачу венерологу или гинекологу. Отказ от употребления алкоголя и употребления наркотиков может также помочь предотвратить передачу сифилиса, потому что эти действия ведут к опасному половому поведению. Важно, чтобы сексуальные партнеры говорили друг с другом о своем здоровье, своем статусе ВИЧ и сифилиса, и о других ИППП так, чтобы профилактические меры могли быть приняты. Что такое хламидиоз? Хламидиоз - общая болезнь, передающаяся половым путем, вызванная бактерией. Хламидии могут заражать мужчин и женщин и могут нанести серьезный, часто непоправимый урон половым органам женщины. Насколько распространен хламидиоз? Хламидиоз - передающаяся половым путем инфекция, о которой наиболее часто говорят в России. В 2011 году в Республике Тыва сообщается о 553 случаях хламидиоза, в 2012 году о 319 случаях. О большем количестве случаев не сообщают, потому что большинство людей с хламидиями не имеет признаков и не хотят обследоваться. Хламидии наиболее распространены среди молодых людей. Как люди заражаются хламидиозом? Люди заражаются хламидиями, занимаясь сексом с кем-то, у кого есть инфекция. "Занятие сексом" означает анальный, вагинальный, или оральный секс. Хламидии могут быть переданы, даже если мужчина не извергает семени. Люди, которые имели хламидиоз и лечились, могут быть заражены снова, если они занимаются сексом с зараженным человеком. Хламидии могут также быть переданы от зараженной женщины ее ребенку во время беременности. Кто находится в опасности заражения хламидиозом? Любой сексуально активный человек может быть заражен хламидидиозом. Это - очень частое ИППП, особенно среди молодых людей. Считается, что 1 из 15 сексуально активных женщин в возрасте лет имеет хламидиоз. Каковы признаки хламидиоза? Хламидии известны как «тихая» инфекция, потому что у большинства зараженных людей нет признаков. Если признаки имеются, то они могут появиться спустя несколько недель после полового акта. Даже когда нет признаков, хламидии могут повредить половые органы женщины. У женщин бактерии сначала заражают шейку матки (структура, которая соединяет влагалище или родовые пути с маткой), и/или уретру (мочеиспускательный канал). У некоторых зараженных женщин есть неправильные выделения из влагалища или жжение при мочеиспускании. Невылеченные инфекции могут распространиться вверх к матке и 10

11 фаллопиевым трубам (трубы, которые несут оплодотворенные яйцеклетки от яичников до матки), вызывая воспаление тазовых органов. Воспаление тазовых органов может быть «тихим», или может вызвать признаки, такие как боль в малом тазу брюшной полости. Хламидиоз ведет к бесплодию (не способность становиться беременной) и другим осложнениям. В России 40% бесплодия вызывается хламидиями. Грозным осложнением хламидиоза является внематочная беременность. У некоторых зараженных мужчин есть выделения из полового члена или рези и жжение кипятком при мочеиспускании. Могут увеличиваться яички и появляется боль в одном или обоих яичках (известные как «орхит» и «эпидидимит»). Хламидии могут также заразить прямую кишку у мужчин и женщин, или через восприимчивый анальный секс, или через распространение от влагалища. В то время как эти инфекции часто не вызывают признаков, они могут вызвать ректальную боль, выделения, и/или кровоточение (известные как "проктит"). Как связаны хламидии и ВИЧ? Невылеченные хламидии могут увеличить возможности человека в приобретении ВИЧ вируса, который вызывает СПИД. Как хламидии затрагивают беременную женщину и ее ребенка? У беременных женщин невылеченные хламидии могут распространиться к новорожденному, вызывая глазную инфекцию или пневмонию. Обследование и лечение от хламидиоза во время беременности - лучший способ предотвратить эти осложнения. Все беременные женщины должны быть проверены на хламидии при их первом предродовом посещении. Кто должен быть проверен на хламидии? Любой сексуально активный человек может быть заражен хламидиозом. Любой с половыми симптомами, такими как выделения, рези, жжение при мочеиспускании, необычные ранки или сыпи, должны избегать занятий сексом, пока они не обследуются и не пролечатся у врача. Кроме того, любой после орального, анального, или вагинального контакта с сексуальным партнером, у которого было недавно диагностировано ИППП, должен посетить врача для обследования и лечения. Как хламидии диагностируются? Есть лабораторные испытания, чтобы диагностировать хламидии. Мазки или соскобы на проверку берут ватной палочкой из влагалища, шейки матки или уретры. Как лечатся хламидии? Хламидии можно легко диагностировать и вылечить антибиотиками. ВИЧположительные люди с хламидиями должны пройти то же самое лечение как те, кто отрицателен по ВИЧ. Люди с хламидиозом должны воздержаться от занятий сексом до завершения лечения курса антибиотиков, чтобы предотвратить распространение инфекции партнеру. 11

12 Хламидийная инфекция широко распространена. Сексуальные партнеры, которые не обследованы и соответственно не пролечены, в высоком риске для реинфекции. Наличие множественных хламидийных инфекций увеличивает риск развития у женщины серьезных осложнений репродуктивного здоровья, включая воспаление тазовых органов и внематочную беременность. Женщины и мужчины с хламидиями должны быть повторно проверены через полтора и три месяца после лечения, независимо от того, полагают ли они, что их сексуальных партнеров успешно пролечили. Младенцы, зараженные хламидиями, могут заболеть конъюнктивитом и/или пневмонией. Хламидийную инфекцию у младенцев лечат антибиотиками. Что относительно лечения партнеров? Если у человека диагностировали и лечат от хламидиоза, он или она должны сказать всем партнерам, с кем был анальный, вагинальный или оральный секс за прошедшие 2 месяца так, чтобы они посетили врача и пролечились. Это снизит риск, что у сексуальных партнеров разовьются серьезные осложнения и также снизит риск человека быть повторно зараженным. Человек с хламидиями должен избегать заниматься сексом со всеми его или ее сексуальными партнерами, пока они не закончили свое лечение хламидиоза. Как от хламидиоза можно предохраниться? Латексные презервативы предотвращают заражение хламидиями у мужчин на 70% при однократном половом акте, при их последовательном и правильном применении, у женщин на 50% при однократном половом акте. Самый верный способ избежать хламидиоза состоит в том, чтобы воздержаться от вагинального, анального, и орального секса или быть в долгосрочных взаимно моногамных отношениях с партнером, который был проверен и, как известно, незаражен. Где я могу получить больше информации? ГБУЗ РТ «Рескожвендиспансер» г. Кызыл, Республика Тыва, ул. Щетинкина - Кравченко, дом. 66. Кабинет 7 (по сифилису), кабинет 2 (женский), каб. 1 (мужской), каб. 10 (диспансерный учет по сифилису и в вечернее время анонимный платный прием). Тел. регистратуры: Адрес в интернете: По материалам специальной литературы сборник составил заместитель главного врача ГБУЗ РТ «Рескожвендиспансер», главный внештатный дерматовенеролог РТ, кандидат медицинских наук Обухов А. П. Фотография на лицевой странице с сайта и из презентации «Сифилис в Китае», Кызыл, РТ, 2011 год. 12

docplayer.ru
Наличие ИППП у беременной женщины может причинить серьезный вред плоду. Неизлеченнные инфекции способны привести к выкидышу, преждевременным родам, мертворождению, рождению младенца с дефицитом веса, слепотой, потерей слуха, хроническими респираторными заболеваниями, умственной отсталостью и другими серьезными проблемами в развитии. Неизлеченный сифилис может привести к рождению ребенка с врожденным сифилисом. Активизация ИППП при беременности проявляется симптомами внутриматочной инфекции, приводящей к невынашиванию и внутриутробным поражениям плода вплоть до его гибели. Инфицирование плаценты по данным гистологических исследований в половине случаев связано с хламидиями, уреаплазмами, микоплазмами и вирусами ВПГ (вируса простого герпеса), ЦМВ (цитомегаловируса). У новорожденных ИППП вызывают конъюнктивиты, пневмонии, нарушения мозгового кровообращения, внутричерепные кровоизлияния (одна из причин ДЦП), сепсис.
Нелеченная гонококковая инфекция часто приводит к внематочной беременности или воспалительному заболеванию тазовых органов. Хроническая гонорея может обостряться сразу после родов. При этом высок риск гонококкового сепсиса. У женщин, заразившихся в последние 20 нед беременности или после родов, высок риск гонококкового артрита. При острой гонорее повышен риск преждевременного излития околоплодных вод, самопроизвольного аборта и преждевременных родов.
Заражение плода гонореей происходит внутриутробно или во время родов. Внутриутробная инфекция проявляется гонококковым сепсисом у новорожденного и хориоамнионитом. Заражение во время родов может приводить к гонококковому конъюнктивиту, наружному отиту и вульвовагиниту. Наиболее распространенное осложнение у детей, рожденных от больных гонореей матерей, - очень заразное заболевание глаз (офтальмия новорожденных), которое, если его не лечить, может повлечь за собой слепоту. Более редкими осложнениями у детей, рожденных от больных гонореей матерей, являются детский менингит и артрит.
Большинство врачей проверяют женщин на гонорею при их первом посещении по поводу беременности, многие из них проводят еще одну проверку в третьем триместре. Если врач не ознакомил вас с результатами анализов, уточните у него, на какое заболевание вас проверяли.
Трихомониаз, по мнению большинства врачей, не относится к тем заболеваниям, которые могут оказать фатальное влияние на плод, но, разумеется, трихомоноз при беременности - состояние крайне нежелательное.
Трихомониаз у беременной женщины увеличивает риск преждевременных родов ипреждевременного излития околоплодных вод.
Хламидийная инфекция у 80% беременных протекает скрыто. Частота встречаемости урогенитального хламидиоза среди беременных женщин, по разным данным, равна 6.0 - 8.0%. Последствиями не леченного генитального хламидиоза во время беременности чаще всего могут являться:
Самым частым проявлением врожденной хламидийной инфекции у малышей являются конъюнктивиты (воспаление слизистой глаз), у 10% инфицированных новорожденных развивается пневмония и несколько реже - отит. У части детей, родившихся от инфицированных матерей, эти микробы выделяют из ротоглотки, носоглотки и прямой кишки. Общий процент инфицированных хламидиями новорожденных достигает 9.8%.
И, в заключении, что необходимо знать о влиянии ИППП на протекание беременности, деторождение и грудного вскармливания?
Беременная женщина может передать большинство ИППП во время беременности или деторождения своим детям, некоторые заболевания могут передаваться с грудным молоком (например, ВИЧ). Однако вероятность передачи инфекции можно резко уменьшить, если вовремя начать лечение.
Как только Вы примете решение забеременеть, посетите врача и убедитесь, что ни у Вас, ни у Вашего партнера нет ИППП. Если Вы инфицированы - пройдите курс лечения и снова сдайте анализы перед беременностью.
Если Вы уже беременны, вам необходимо пройти полное обследование. В любой период беременности обязательно скажите врачу, если заметите у себя те или иные симптомы ИППП или подозреваете, что могли заразиться.
www.mamapapa-arh.ru
 Последствия ИППП для материПоследствия для плодаЛечение ИППП при беременностиПробиотики после лечение
Последствия ИППП для материПоследствия для плодаЛечение ИППП при беременностиПробиотики после лечение
Беременность каждой женщины – это хрупкий ценный дар. Многое дается природой для сохранения беременности и благополучного вынашивания, но иногда наше необдуманное поведение, неосмотрительное поведение партнера и запоздалое лечение приобретенных проблем могут привести к печальным последствиям для будущего малыша.
Мы всегда говорим, что к беременности нужно подходить обдуманно. Проверка на инфекции будущих мамы и папы — это одна из обязательных позиций. Обследование лучше провести за 3 месяца до планируемого зачатия, чтобы было время провести полноценное лечение, выполнить контроль излеченности и при необходимости продолжить лечение.
Если беременность наступила спонтанно, то лучше сдать анализы на возможные инфекции до 12 недель.
• мазок на флору + гонококки и трихомонады• ИФА на ВИЧ-инфекцию• ИФА на вирусные гепатиты В и С• РМП на сифилис• ПЦР на хламидии• Если в мазке будут выявлены гонококки и трихомонады, то необходимо выполнить посев на эти инфекции (культуральное исследование), а при необходимости ПЦР и ИФА на эти инфекции.
Если результаты всех исследований отрицательные, то далее в процессе наблюдение повторяют трижды за беременность (до 12 недель, в 30 недель и в 34-36 недель) только анализы на ВИЧ, гепатиты и сифилис. А также трижды берут контрольный влагалищный мазок. Прочие перечисленные анализы нужно сдавать только если появились клинические признаки инфицирования или изменения в мазке.
 Если выявлено инфицирование хламидиями, трихомонадами или гонококками, то вы проходите лечение (о нем ниже), контроль излеченности проводится через 2 недели от начала лечения теми же методами.
Если выявлено инфицирование хламидиями, трихомонадами или гонококками, то вы проходите лечение (о нем ниже), контроль излеченности проводится через 2 недели от начала лечения теми же методами.
Часто при беременности возникает обострение хронической инфекции или активация условно-патогенной флоры.
Симптомы инфекций, в том числе передающихся половым путем, при беременности те же, что и вне её.
- Преждевременное излитие вод и угроза преждевременных родов. Массивное воспаление в половых путях повреждает плодные оболочки, может произойти их разрыв и преждевременное излитие вод на любом сроке, а также прямое инфицирование плода. Чем меньше срок беременности, тем опаснее прогноз для плода.
- Активное воспалительное поражение слизистых оболочек родовых путей делает их мене устойчивыми к растяжению, во время родов возможны глубокие разрывы, которые трудно заживают, наложение швов часто сопровождается осложнениями (швы могут расходиться, так как ткани рыхлые и воспаленные, может быть нагноение швов).
- Повышается риск послеродовых гнойно-септических осложнений (метроэндометрит в первую очередь). Заражение, например, гонореей чревато развитием хорионамнионита в родах и после родов. Воспаление плодных оболочек гонорейной этиологии и само по себе грозное инфекционное заболевание, протекающее с высокой лихорадкой, интоксикацией и требующее антибактериального лечения и временного отказа от грудного вскармливания. Но хорионамнионит - это большой риск развития послеродовых гнойно - септических осложнений вплоть до метроэндометрита, пельвиоперитонита и акушерского сепсиса.
- Усиление тяжести токсикоза. Любое воспалительное заболевание утяжеляет течение раннего токсикоза беременных.
- Повышение риска анемии. Воспалительный процесс всегда увеличивает расход железа. У беременной потребности в железе и так высоки, учитывая рост и развитие плода, если она не получает препаратов железа, то риск анемии весьма велик.
- У женщин, инфицированных трихомониазом во время беременности, выше риск развития рака шейки матки. Это объясняется тем, что во время беременности снижен иммунитет, ткани шейки матки более рыхлые и податливые, возбудитель внедряется глубоко в ткани. При инфицировании трихрмонадами вне беременности такие последствия не наблюдаются.
- Самопроизвольный выкидыш. Прерывание, к примеру, может случиться при первичном заражении хламидиозом во время беременности.
- Замершая беременность. Активный воспалительный процесс повреждает критическую массу клеток эмбриона.
- Гипоксия. Критическая гипоксия приводит к гибели эмбриона, умеренная вызывает поражение органов и систем. Поражение центральной нервной системы может привести к гибели плода на любом сроке.
- Фетоплацентарная недостаточность. Активное инфицирование приводит к поражению фетоплацентарного комплекса, возникает плацентарная недостаточность. Хроническая ФПН влечет самоутверждение гипотрофичных, маловесных детей, могут быть признаки авитаминоза. Часто наблюдается анемия у новорожденных.
- Врожденные инфекции. Если инфицирование хламидиозом произошло первично на поздних сроках, то возможно развитие врожденного хламидиоза у новорожденного, сопровождающегося уретритами, поражением глаз, легких, сердца, кишечника, печени, мозга. Гонорея также действует повреждающе на плод. Трихомонады сами по себе не вызывают уродств плода и не проникают через плодные оболочки, но могут служить транспортом для хламидий и гонококков.
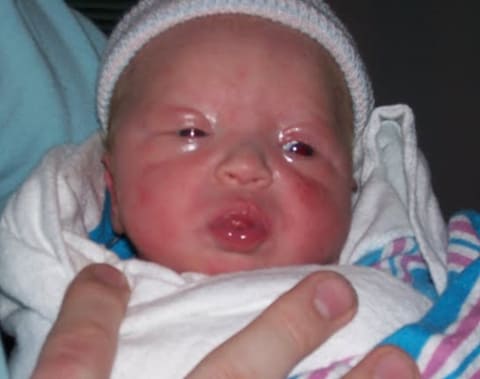
Врожденный офтальмохламидиоз у новорожденного
Во время беременности многие препараты запрещены, но без лечения инфекции опасны своими осложнениями. Лечение проводится одновременно обоим партнерам. Половые контакты на время лечения прекращаются.
 Антибиотики. Препаратами выбора в данном случае являются антибиотики группы макролидов. Прочие эффективные в лечении хламидиоза антибиотики (например, тетрациклинового ряда) запрещены при беременности, так как вызывают необратимые поражения плода.
Антибиотики. Препаратами выбора в данном случае являются антибиотики группы макролидов. Прочие эффективные в лечении хламидиоза антибиотики (например, тетрациклинового ряда) запрещены при беременности, так как вызывают необратимые поражения плода.
Из макролидов применяют азитромицин и джозамицин, дозировка даже одного и того же препарата может различаться у разных пациенток в разы. Иногда достаточно однократного приема большой дозы, иногда лечение проводится не менее 1 недели. Выбор препарата и режим его применения избирается врачом индивидуально в зависимости от давности заболевания, стадии (острое, хроническое в обострении, стихающее обострение, бессимптомное течение), индивидуальных особенностей пациентки.
Иммуномодуляторы. Виферон - это иммуномодулирующий препарат с противовирусным действием. Вспомним, что хламидии имеют много общего с вирусами. Виферон содержит человеческий интерферон альфа-2b в физиологической дозировке, а также аскорбиновую кислоту (витамин С) и токоферола ацетат (витамин Е). Ректальные свечи виферона применяются в дозировке 500 тысяч единиц 2 раза в день 5 дней, это начальная доза, далее лечение может быть продолжено. Также виферон применяется для лечения признаков врожденного хламидиоза у детей (хламидийная пневмония) в составе комплексной терапии.
Генферон также относится к иммуномодуляторам с противовирусным действием, содержит интерферон человеческий альфа-2, в качестве дополнительных компонентов таурин и бензокаин (местный анестетик). Назначают свечи вагинально или ректально (женщинам чаще вагинально, местный анестетик дополнительно снижает зуд и жжение во влагалище), по 250 - 500 тысяч единиц 2 раза в день в течение 10 дней. Дозировка корректируется в зависимости от тяжести клинических проявлений.
I триместр:
Тержинан - комбинированный препарат, включающий нистатин (противогрибковое средство), тернидазол и неомицин (антибактериальные препараты), преднизолон (глюкокортикоидный гормон). Выпускается в виде вагинальных таблеток, которые вводят глубоко во влагалище перед сном, смочив водой, дозировка по 1 таблетке на ночь 10 дней.
II и III триместр
• антибактериальные препараты с противопротозойной активностью внутрь. Во втором триместре возможно системное лечение, применяют метронидазол по 500 мг 2 раза в день 7 дней.
• Одновременно с началом перорального приема препаратов, следует начинать местное антибактериальное лечение.
Применяют:
- Тержинан (схему см. выше), - Клион – Д (комбинированный препарат, включающий метронидазол и миконазол) по 1 вагинально таблетке 1 раз в сутки 10 дней,- Полижинакс (комбинация неомицина, полимиксина и нистатина) по 1 вагинальной капсуле на ночь 12 дней.
+ иммуномодуляторы виферон, генферон.
Гонорейный уретрит, кольпит, цервицит (беременным на любом сроке и кормящим мамам):
- Цефтриаксон 250 мг однократно в\м. В 1 флаконе цефтриаксона содержит 1 грамм препарата, его следует развести в 4 мл воды для инъекций (либо в 2 мл воды и 2 мл лидокаина), затем набрать в шприц полученный раствор. В 1 мл раствора содержится примерно 250 мг цефтриаксона. Вводить глубоко в мышцу. Либо спектиномицин (тробицин, кирин) внутримышечно 2,0 г однократно либо цефиксим (супракс) внутрь 400 мг однократно.
Альтернативные препараты (учитывая аллергические реакции и сопутствующие заболевания):
- азитромицин (сумамед, азитрокс, азитрал) 1 грамм однократно внутрь,- эритромицин внутрь первые 2 дня по 400 тыс. ЕД 6 раз в сутки, затем по 400 тыс. ЕД 5 раз в сутки (курсовая доза 8,8 млн. ЕД).
Гонорейный конъюнктивит: Цефтриаксон 1 грамм внутримышечно однократно
Гонорейный проктит и гонорейный фарингит: Цефтриаксон 250 мг однократно внутримышечно.
Для лечения гонорейного поражения глаз у малыша в связи с высоким риском инвалидизации ребенка и генерализации инфекции введена тотальная профилактика гонобленнореи у новорожденных. Наверняка, многие в курсе, что сразу после родов малышу в глазки закладывается тетрациклиновая мазь 1%. Этого достаточно, чтобы профилактировать поражение глаз, но на другие осложнения гонореи матери для ребенка мазь не повлияет.
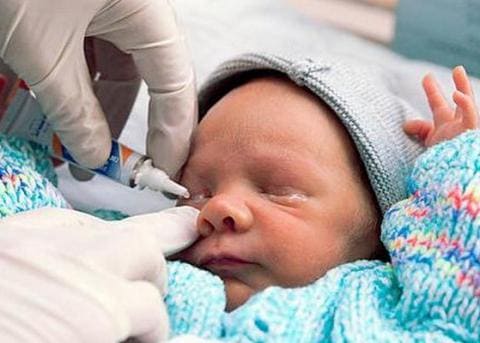
Следует иметь в виду, что часто гонорея осложняется сопутствующим хламидиозом, поэтому спектр диагностики и лечения расширяется.
Контроль излеченности проводят после курса антибактериальной терапии.
Лечение сифилиса в статье "Сифилис при беременности" >>.
После назначения любого антибиотика следует провести профилактику дисбактериоза. Беременные относятся к группе иммунноскомпроментированных лиц и риск нарушения пищеварения у них весьма велик.
Линекс по 2 капсулы 3 раза в день с первого дня приема антибиотиков, длительность лечения индивидуальная. Обычно, если признаков дисбактериоза нет (понос, нерегулярный стул, чередование запоров и поносов), то лечение пробиотиком продолжается весь срок приема антибиотика.
Бифиформ принимается по 2 - 3 капсулы в сутки 10 - 21 день, с первого дня приема антибиотика.
Аципол применяют по 1 капсуле в сутки 10 -15 дней.
Хилак форте выпускается в виде капель и принимается по 40 - 60 капель 3 раза в день с первого дня приема антибиотика. Удобство препарата в том, что потом его можно применять для детей, выбрав соответствующую дозировку в каплях.
Пробиотики после лечения свечами и вагинальными таблетками
Ацилакт (препарат ацидофильных бактерий) в виде свечей, по 1 свече во влагалище 10 дней. Не применяется при кандидозе (молочница). Бифидумбактерин (препарат бифидобактерий) в свечах, по 1 свече во влагалище 1 - 2 раза в день в течение 5 - 10 дней.
Особняком стоит тема беременности с ВИЧ-инфекцией, она рассмотрена в статье: ВИЧ и беременность >>
Опасны для беременной не только инфекции, передающиеся половым путем, но и многие из тех, которые вне беременности опасности не представляют, к примеру, краснуха или вирус простого герпеса. Они рассмотрены в статье "Опасные инфекции при беременности" >>
Общим для всех инфекций будет то, что при своевременном начале лечения, подавляющего числа опасных последствий можно избежать. При полноценном лечении прогноз благоприятный. При отсутствии лечения или нерациональном лечении прогноз ухудшается в зависимости от конкретной клинической ситуации. Отказ от антибиотикотерапии (из-за опасения за плод) совершенно не оправдан, а иногда смертельно опасен, в первую очередь для не рожденного малыша. Выполняйте рекомендации врача, следите за собой и будьте здоровы!
Врач Петрова А.В.
www.medicalj.ru

Что такое инфекции, передающиеся половым путем, и как они могут отразиться на беременности?
Инфекция, передающаяся половым путем (ИППП), или заболевание, передающееся половым путем (ЗППП), — это бактериальное или вирусное заболевание, которым можно заразиться при оральном, генитальном или анальном половом контакте с инфицированным партнером. ИППП могут иметь серьезные последствия для вашего здоровья и здоровья ребенка.Некоторые из таких инфекций передаются не только при половом акте. Например, можно заразиться вирусом гепатита В. Этот вирус может существовать вне организма человека, по меньшей мере, неделю. Заражение гепатитом возможно в результате контакта:
Некоторые инфекции попадают в организм ребенка через плаценту, во время родов или при разрыве плодных оболочек. Инфекции представляют серьезную опасность для новорожденных (и даже иногда угрожают их жизни). В дальнейшем они могут привести к необратимым последствиям для здоровья и развития малыша. Более того, ИППП увеличивают риск:
К самым распространенным ИППП относятся:
Важно выявить и при необходимости лечить ИППП во время беременности. На самом первом приеме врач даст направление на анализы на многие из этих инфекций. Не забудьте сообщить врачу:
В список анализов при беременности входят повторные анализы на сифилис, гепатит и ВИЧ. Они проводятся во втором и третьем триместре. Результаты этих анализов вносятся в вашу обменную карту, которую вы берете с собой в роддом. Минздрав России рекомендует всем беременным женщинам проверяться на ВИЧ, ВПЧ, сифилис и хламидиоз. Даже если в данный момент ваше состояние не вызывает опасений, следует иметь в виду, что некоторые из ИППП могут присутствовать в организме в течение многих лет бессимптомно. Поэтому необходимо убедиться, что ни вы, ни ваш партнер не контактировали с вирусом в прошлом. Женщинам с высокой степенью риска также рекомендуется сдавать анализ на гонорею и гепатит С. Немедленно сообщите врачу, если вы подвергались опасности заражения ИППП во время беременности или если у вас или вашего партнера проявились какие-либо необычные симптомы. В этом случае вы сдадите анализы повторно. Если наличие одной из ИППП подтвердится, вы наверняка захотите узнать все о рисках и возможностях лечения заболевания.
Надежные способы избежать заражения ИППП:
Если у вас другая ситуация, вам необходимо:Не вступать в половые отношения с партнером, у которого есть язвы или проявляются симптомы ИППП. Это относится и к тому партнеру, у которого, по вашему мнению, не было половых контактов ни с кем, кроме вас. Вы подозреваете, что у вашего партнера есть другие половые партнеры или что он принимает наркотики внутривенно? Пользуйтесь латексным презервативом при половом акте. Так можно снизить риск заражения большинством из ИППП.Имейте в виду, что при одном невылеченном инфекционном заболевании возрастает риск заражения другим, например, ВИЧ, при контакте с инфицированным.Это еще одна причина, чтобы не откладывать обследование, особенно если у вас или вашего партнера проявились симптомы.За некоторым исключением, при лечении одного из партнеров от инфекции, другому также необходимо пройти курс лечения. Кроме того, необходимо воздерживаться от секса до окончания курса лечения и полного отсутствия симптомов. Иначе вы так и будете передавать инфекцию друг другу.
Да. Способ лечения зависит от вида ИППП. Антибиотиками можно лечить невирусные инфекции, например, хламидиоз, гонорею и сифилис. Некоторые из антибиотиков безопасны для беременных.Такие вирусные инфекции, как герпес и ВИЧ, не поддаются лечению антибиотиками. Вылечить герпес нельзя, но врач может прописать антивирусное средство, которое вам нужно будет принимать на последнем месяце беременности. Также прописывают препараты интрерферонового ряда — виферон, генферон, иммуноглобулины. Это снизит вероятность обострения заболевания в предродовой период. Если вы ВИЧ-положительны, вам необходимо будет принимать ряд антиретровирусных препаратов. Это поможет поддерживать организм и снизит риск заражения ребенка.
babyvcentre.ru
 Всем давно известно: никакого 100% способа защиты от заболеваний, передающихся половым путем, не существует. Венерические заболевания могут привести к значительным повреждениям репродуктивного здоровья женщин, а для беременных они значительно более опасны.
Всем давно известно: никакого 100% способа защиты от заболеваний, передающихся половым путем, не существует. Венерические заболевания могут привести к значительным повреждениям репродуктивного здоровья женщин, а для беременных они значительно более опасны.
Каждая женщина, планирующая беременность, должна знать о возможных последствиях венерических заболеваний, чтобы защитить будущего ребенка от заражения ЗППП.
Последствия венерических заболеваний у беременных носят разрушительный характер и могут привести к:• раку шейки матки и другим видам рака,• хроническому гепатиту,• циррозу печени,• другим осложнениям.
К сожалению, зачастую у женщин, инфицированных венерическими заболеваниями, отсутствуют симптомы. О наличии заболевания она узнает, когда уже беременна.Передача ЗППП от беременной женщины плоду, новорожденному или ребенку может происходить до, во время или после родов. Некоторые ЗППП, такие как сифилис, способны проникать через плаценту и инфицировать плод — потенциально влиять на его развитие. Другие венерические заболевания, включая гонорею, хламидиоз, гепатит В, и генитальный герпес могут заразить ребенка во время рождения при прохождении через родовые пути.
Женщины, которые являются ВИЧ-инфицированными, могут передавать вирус, который вызывает СПИД, плоду через плаценту во время беременности, или инфицирование может произойти в процессе родов. Уникальностью ВИЧ является то, что заражение младенцев может происходить в результате грудного вскармливания инфицированной матерью.
Инфекции, передающиеся половым путем, могут привести к разрушительным последствиям для ребенка, которые включают:• мертворождение,• низкий вес при рождении,• инфекцию глаз – конъюнктивит,• пневмонию,• инфекцию в крови, называемой сепсисом новорожденных,• неврологические повреждения, такие как повреждение мозга или нарушение моторной функции,• слепоту, глухоту, или другие врожденные аномалии,• острый гепатит,• менингит,• хронические заболевания печени,• цирроз печени.
Имеются данные, что скрытая гонококковая инфекция у беременной женщины может привести к преждевременному разрыву плодного пузыря и преждевременным родам.Последствиями не вылеченной гонореи является внематочная беременность, воспаление органов малого таза у женщин.
Дети, рожденные от больной матери, часто получают осложнение в виде заразного заболевания глаз, которое впоследствии может привести к полной слепоте.
Очень опасно заразиться во время беременности хламидиозом. Это заболевание является основной причиной недостаточного веса у новорожденных, а также увеличивает риск появления врожденного конъюнктивита, инфекций ушей, бронхита, воспаления легких.
Дети, рожденные от матери, инфицированной сифилисом, в 50% случаев рождаются мертвыми, либо умирают вскоре после рождения, а другая половина имеет врожденный сифилис.
К несчастью, не все из возможных последствий ЗППП могут быть очевидными при рождении ребенка. Некоторые из них не могут быть обнаружены в течение нескольких месяцев, а иногда даже лет жизни малыша.Бактериальные венерические заболевания, такие как бактериальный вагиноз, хламидиоз, гонорея и сифилис можно лечить во время беременности. К сожалению, вирусные типы ЗППП, такие как генитальный герпес и ВИЧ не лечатся во время беременности, можно лишь уменьшить симптомы, облегчив состояние будущей матери. Беременные женщины, инфицированные ВИЧ, которые проходят лечение во время беременности, существенно снижают риск передачи вируса своим детям.
Лучшей защитой для женщин от венерических заболевания являются постоянные моногамные отношения. Данное обстоятельство имеет решающее значение в течение всей беременности, особенно во время третьего триместра, когда заражение ЗППП может привести к наибольшим разрушительным последствиям, как для матери, так и для ребенка.Если вы подозреваете, что у вас может быть венерическое заболевания, обязательно сдайте анализы, чтобы убедиться в наличии или отсутствии ЗППП. Так как на вас лежит двойная ответственность: за себя и за жизнь своих детей, а может быть даже за их выживание.
plodnost.ru
Особенно неприятно узнать о том, что вы инфицированы, в период беременности. Но, чтобы обрести равновесие и принять решение, вам следует знать, что своевременное обнаружение столь неприятного факта позволит сделать все возможное, чтобы максимально обезопасить себя и будущего ребенка.
Настоящие трудности возникают тогда, когда нелеченная инфекция начинает безнаказанно вредить матери и развивающемуся плоду. Методики лечения этих заболеваний просты, имеют прямое действие и вполне эффективны. Позаботившись о лечении инфекции, когда бы она ни была обнаружена, вы можете быть уверены, что нашли решение проблемы, и ваша беременность будет протекать нормально.
Неизменное правило гласит: все, что вы принимаете внутрь, принимает и будущий ребенок. Если вы едите здоровую пищу, это отлично. Но если вы принимаете любое лекарство, – прописанное врачом или купленное без рецепта, – значит, и ваш будущий ребенок тоже принимает его. А в этом нет ничего хорошего.
Зачем же тогда во время беременности лечить инфекцию лекарствами? Затем, что в некоторых случаях нелеченная инфекция приводит к преждевременным родам или рождению инфицированного ребенка, а иногда отклонения, вызванные инфекцией, проявляются и развиваются у детей позже. К счастью, разработаны лекарства и методики лечения, безвредные для развивающегося плода и достаточно эффективные для лечения инфекций или, по крайней мере, для их обуздания, пока не родится ребенок. Затем можно применять и сильнодействующие средства.
Вагинит. Если вы предполагаете, что заболели одним из видов вагинита, очень важно пройти проверку и начать лечение. Хотя неосложненные случаи всех видов с медицинской точки зрения не представляют собой ничего серьезного, каждый из них может повлечь за собой преждевременные затрудненные роды.
До начала лечения уточните, не беременны ли вы, поскольку некоторые медикаменты могут стать причиной врожденных дефектов плода.
Наиболее распространены среди беременных женщин дрожжевые инфекции. Возможно, причиной этому служат изменения гормонального баланса, вызываемые беременностью, отчего вагинальная среда может делаться более кислой, становясь превосходной питательной средой для дрожжеподобных грибков. Некоторые медики убеждены, что высокий уровень прогестерона при беременности также способствует «подпитке» грибков.
Дрожжевая инфекция, активизировавшаяся при родах, может передаться ребенку в форме афтозного стоматита – это неприятная, но не серьезная кандидозная инфекция рта, при которой на языке появляются белые пятна, могущие распространиться по всей полости рта и гортани. У некоторых язык становится жестким и покрывается язвочками. Прежде чем воспользоваться имеющимися дома лекарствами, посоветуйтесь с педиатром.
Если во время беременности у вас обнаружен трихомониаз, вам нельзя применять метронидазол. Врач порекомендует вместо него клотримазол, который сейчас продается без рецепта. Этот препарат смягчает или уничтожает симптомы, но не убивает паразитов, вызвавших инфекцию. Если вы вынуждены принимать метронидазол в период кормления, вам нельзя кормить ребенка своим молоком по меньшей мере 24 часа после приема единичной дозы лекарства. При обнаружении трихомонад у новорожденного ему можно давать метронидазол, но при условии, что ребенку больше 4 недель. Рекомендуемая дозировка составляет 10—30 мг ежедневно (в зависимости от веса младенца) на протяжении 5—8 дней.
Если во время беременности у вас обнаружен гарднереллез, вам противопоказан метронидазол. Вместо него врач пропишет ампициллин или амоксициллин.
Цистит. По некоторым оценкам, 10% всех беременных женщин в какой-то момент заболевают циститом. По другим оценкам, если вы раньше не имели склонности к циститу, то и во время беременности им не заболеете.
Нелеченные инфекции мочевого пузыря (циститы) в период беременности могут стать причиной преждевременных затрудненных родов. Однако ребенок при этом не заразится. Бактерии могут переместиться вверх по мочеточникам к почкам, провоцируя острый пиелонефрит – серьезную инфекцию почек, требующую госпитализации.
Некоторые врачи считают, что диагноз «инфекции мочевого пузыря» в период беременности часто ставится неверно. Доктор медицины, уролог Ларриен Гиллеспи, автор книги «Вы не обязаны жить с циститом!», обрела новое понимание урологических проблем в связи с беременностью, когда забеременела сама. Среди полученных ею данных – оценка вероятности затекания потока мочи в вагину во время мочеиспускания из-за того, что некоторые беременные женщины, сидя на туалетном сиденье, откидываются назад, стараясь сбалансироватьсильно выступающий живот. Пробы мочи, взятые у таких женщин, обычно загрязнены нормальными бактериями из вагины, что чаще всего и приводит к ошибочному диагнозу цистита. Доктор Гиллеспи отметила также, что напряжение в спине, возникающее в ходе беременности, иногда оказывает давление на нервы, воздействующие, в свою очередь, на силу струи мочи во время мочеиспускания. А слабая струя мочи может оказаться прелюдией к инфекции мочевого пузыря. Вы можете изложить все эти детали врачу до приема антибиотиков, назначенных для лечения цистита, которого у вас, возможно, нет.
Однако важно знать, что во время беременности вы можете заболеть циститом, не дающим никаких симптомов. Никто не знает, почему так получается, но именно по этой причине акушерка, возможно, при каждом визите будет требовать у вас пробу мочи для анализа. Ваша моча в течение всей беременности должна регулярно проверяться на протеин, но некоторые акушерки столь же регулярно проверяют ее и на бактерии. Бессимптомные инфекции часто приводят к преждевременным затрудненным родам, как и те, что сопровождаются ярко выраженными симптомами.
При цистите во время беременности нельзя принимать сульфаниламидные препараты или тетрациклины. Вместо них врач назначит ампициллин или амоксициллин.
Хламидиоз. Хламидиоз излечивается легко, даже во время беременности. Вам противопоказаны тетрациклины или доксициклин, обычно применяемые для лечения этого заболевания, но вместо них можно принимать эритромицин.
Специалисты рекомендуют всем беременным женщинам сдавать анализы на хламидиоз в третьем триместре беременности. Некоторые врачи проводят такую проверку в первом триместре, другие не проводят вовсе. Поинтересуйтесь у своего врача, какого мнения придерживается он.
Женщины, страдающие во время беременности хламидиозом, могут после родов заболеть эндометритом – инфекцией эндометрия. Нелеченный хламидиоз часто становится одной из причин преждевременных родов или недостаточного веса новорожденного. Кроме того, 25–50% детей, рождающихся у женщин, больных хламидиозом, подвержены риску врожденного конъюнктивита – инфекции слизистой оболочки глаз, который выявляется через 7–15 дней после рождения. Кроме того, 5–15% таких детей подвержены пневмонии (в возрасте от 1 до 3 месяцев), такова же степень их склонности к инфекциям ушей и заболеваниям нижних дыхательных путей типа бронхиолита. Младенцам, у которых отмечены признаки любого из этих заболеваний, назначают пероральный прием эритромицина.
Эритромицин выпускается также в форме мази, которая профилактически наносится на глаза детей, рожденных от матерей, болевших хламидиозом во время беременности. Но эту превентивную меру не следует применять к новорожденным, у которых обнаружен конъюнктивит, поскольку эритромициновая мазь не уничтожает бактерии, в дальнейшем приводящие к пневмонии.
Воздействие на вас нелеченного во время беременности микоплазмоза будет сходно с воздействием нелеченного хламидиоза. Пока не доказано влияние нелеченного микоплазмоза на ребенка. Лечение микоплазмоза аналогично лечению хламидиоза.
Гонорея. Большинство врачей проверяют женщин на гонорею при их первом посещении по поводу беременности, многие из них проводят еще одну проверку в третьем триместре. Если врач не ознакомил вас с результатами анализов, уточните у него, на какое заболевание вас проверяли.
Для лечения гонореи, обнаруженной в период беременности, не следует употреблять тетрациклин и доксициклин, вместо которых вам пропишут амоксициллин или ампициллин в сочетании с пробеницидом, продлевающим период активности антибиотиков. Указанные антибиотики надо принимать в комбинации с эритромицином.
Нелеченная гонорея часто приводит к внематочной беременности или воспалительному заболеванию тазовых органов, а также к преждевременным родам; иногда следствием является малый вес новорожденных. Наиболее распространенное осложнение у детей, рожденных от больных гонореей матерей, — очень заразное заболевание глаз (офтальмия новорожденных), которое, если его не лечить, может повлечь за собой слепоту. В больницах для лечения этой болезни многие годы использовался нитрат серебра. Сейчас вместо него во многих больницах в качестве превентивной меры используют эритромициновую или тетрациклиновую мазь, поскольку они меньше затуманивают зрение ребенка.
Если у вашего ребенка диагностирована офтальмия, то его, скорее всего, госпитализируют и изолируют из-за очень высокой степени заразности этого заболевания. Лечить малыша будут водным кристаллическим пенициллином G. Специалисты рекомендуют в таком случае одновременно лечить обоих родителей.
Более редкими осложнениями у детей, рожденных от больных гонореей матерей, являются детский менингит и артрит.
Сифилис. Центр контроля заболеваний рекомендует, чтобы все беременные женщины проходили проверку на сифилис как при первом посещении врача по поводу беременности, так и в третьем триместре. Уточните у своего врача, придерживается ли он этой рекомендации.
Сифилис передается плоду через плаценту, тогда как многие другие инфекции – через шейку матки или саму матку. В результате этой особенности риск передачи сифилиса от матери к плоду значительно выше, чем при других заболеваниях, – от 70 до 100% у женщин с первичным сифилисом. Половина детей от матерей с нелеченным сифилисом, протекающим во время беременности, бывают мертворожденными, недоношенными или умирают вскоре после рождения, у остальных 50% – врожденный сифилис.
Генитальные бородавки и генитальный герпес. Большинство врачей не делают обязательных рутинных проверок на эти вирусные заболевания, если только в вашей истории болезни не указано, что вы болели одной из них или обоими. Поэтому вам придется самой попросить доктора об этом.
Генитальные бородавки могут создать вам затруднения во время беременности по двум причинам. Во-первых, из-за высокого уровня женских гормонов, вызванного беременностью, бородавки сильно увеличиваются, и известны случаи, когда они достигали таких размеров, что частично блокировали родовые пути. Во-вторых, лечение бородавок на шейке матки довольно рискованно, поскольку криотерапия, каутеризация или любой другой способ удаления могут спровоцировать роды. Подофиллин, используемый для химического выжигания бородавок, высокотоксичен, поэтому во время беременности его применять нельзя.
Если родовые пути не заблокированы бородавками, ребенок, проходящий через канал при родах, может в дальнейшем иметь бородавки на голосовых связках.
Безусловно, лучше всего убедиться в отсутствии генитальных бородавок или удалить их, если они есть, до того, как забеременеть. Если это по каким-то причинам невозможно, следует обсудить с врачом вероятность кесарева сечения во избежание заражения ребенка при прохождении по родовым путям.
Если у вас генитальный герпес или вы заразились им в период беременности, то наиболее вероятными последствиями могут быть выкидыш, преждевременные роды или рождение мертвого ребенка. Но при здоровой в других отношениях беременности основным предметом ваших забот должен стать вопрос, как не передать герпес ребенку. Если вы испытали первый приступ герпеса во время беременности (что случается редко), то шансы на заражение вирусом младенца равны 60–70%. При рецидиве риск заражения снижается примерно до 10%. Дети, зараженные герпесом при рождении, обычно страдают физическими или психическими недостатками, а некоторые – угрожающими жизни заболеваниями.
Раньше считалось, что если во время родов герпес у матери не в активной фазе, то ребенок не будет заражен. Но последние исследования показали, что часть детей, рожденных от матерей с неактивным герпесом, все же инфицируется.
Большинство врачей берут в период беременности вагинальные выделения для выращивания культуры вируса с целью проверки на герпес, учащая взятие проб к концу срока. Многие рекомендуют принимать такие меры, чтобы у матери в последние 6 недель не было никаких признаков активного герпеса для обеспечения нормальных вагинальных родов. Другие назначают кесарево сечение всем без исключения матерям, страдающим герпесом, независимо от его текущей активности. Согласно последним данным, кесарево сечение у таких женщин резко снижает, но не устраняет полностью риск передачи вируса ребенку.
Нет единственного наилучшего подхода ни к лечению герпеса во время беременности, ни к предотвращению инфицирования ребенка.
www.ronl.ru
www.ronl.ru