|
|
|
|
 Far Far |
 WinNavigator WinNavigator |
 Frigate Frigate |
 Norton
Commander Norton
Commander |
 WinNC WinNC |
 Dos
Navigator Dos
Navigator |
 Servant
Salamander Servant
Salamander |
 Turbo
Browser Turbo
Browser |
|
|
 Winamp,
Skins, Plugins Winamp,
Skins, Plugins |
 Необходимые
Утилиты Необходимые
Утилиты |
 Текстовые
редакторы Текстовые
редакторы |
 Юмор Юмор |
|
|
|
File managers and best utilites |
/ Родовые пути и плод как объект родов. Реферат плод как объект родов
Плод как объект родов. - Alexmed.info
рассматривается в основном с учетом размеров головки.
Головка — самая объемная и плотная часть, испытывающая наибольшие трудности при продвижении по родовым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
Доношенный плод в среднем имеет массу 3000 — 3500 г, длину — 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и родничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом.
Диагностическое значение в родах имеют швы и роднички:
-
лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости;
-
стреловидный (s.sagitahs) отделяет друг от друга теменные кости;
-
венечный (s.coronaria) — лобную кость от теменных;
-
лямбдовидный (s.lambdoidea) — теменные кости от затылочной;
-
височный fs.temporalis) — височные кости от теменных.
Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лобными и двумя теменными) к нему сходятся четыре шва -лобный, стреловидный и две ветви венечного)
Малый родничок (f.parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва — стреловидный и обе ножки лямбдовидного.
Для понимания биомеханизма родов важно знать следующие размеры головки:
-
малый косой размер – от подзатылочной ямки до переднего угла большого родничка (длина – 9,5 см; окружность – 32см)
-
средний косой размер – от подзатылочной ямки до границы волосистой части головки (длина – 10см; видимо – 33см)
-
прямой размер – от затылочного бугра до надперенисся (длина – 12см; обвод – 34см)
-
большой косой размер – между затылочным бугром и подбородком (длина 13,5 см; окружность – 38-42см)
-
вертикальный размер – от середины большого родничка к подъязычной кости (длина – 9,5 см; окружность – 32см).
Также на головке определяют два поперечных размеров – большой, измеряемый между наиболее удаленными точками теменных бугров (равно 9-9,5 см), и малый, который определяется между наиболее удаленными точками венечного шва (равно 8см).
Кроме размеров головки плода большое значение имеют размеры его тела (плечевого и тазового поясов). Размер плечиков новорожденного измеряется между плечевыми отростками лопаток (равно 12см; видимо – 35см) поперечный размер ягодиц – между крупными вертелугамы бедренных костей (длина 9-9,5 см, при предлежании ножек видимо составляет 28см, при чистом ягодичном предлежании – 32-34см; при смешанном ягодичном – 38-42см).
Положение плода
(situs) — отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода.
Позиция плода
(positio) — отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка повернута к левой половине тела матки, то это первая позиция, к правой — вторая позиция.


Вид позиции
(visus) — отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди — передний вид, кзади — задний вид.
Предлежание плода
(praesentatio) — отношение крупной части плода ко входу в таз. Различают головное и тазовое предлежание или предлежание плечика при поперечном положении.
Членорасположение плода
(habitus) — взаимное положение различных частей плода по отношению к его туловищу и друг к другу.
Типичное членорасположение: головка согнута; подбородок соприкасается с грудкой; спинка согнута; ручки перекрещены, согнуты и помещаются на груди; ножки согнуты в тазобедренных и коленных суставах; пуповина находится на животике между конечностями. Если головка разогнута, то имеет место ее разгибательное предлежание (лобное, лицевое или переднетеменное).
Вставление головки
(inclinatio) — отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу.
alexmed.info
Родовые пути и плод как объект родов
ГБОУ ВПО ГОСУДАРСТВЕННЫЙ МЕДИКО-СТОМАТОЛОГИЧЕСКИЙ УНИВЕРСИТЕТ ИМ А.И.ЕВДОКИМОВА МИНЗДРАВА РФ
КАФЕДРА АКУШЕРСТВА И ГИНЕКОЛОГИИ
ЛЕЧЕБНОГО ФАКУЛЬТЕТА
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
НА IV КУРСЕ ЛЕЧЕБНОГО ФАКУЛЬТЕТА
ТЕМА: Родовые пути и плод как объект родов. Диагностика беременности.
СОСТАВИтель:
д.м.н., профессор Ю.Н. Пономарева
Москва-2013
Тема занятия:
Р одовые пути и плод как объект родов. Диагностика беременности.
одовые пути и плод как объект родов. Диагностика беременности.
Актуальность темы:Оценка состояния родовых путей, их функционального состоярния и размеров плода – это основополагающий этап приёма пациенток в родовспомогательное учреждение, являющийся базисом для постановки диагноза и выбора акушерской тактики.
Цель занятия:Научить студентов методам оценивать состояния родовых путей и плода; проводить диагностику беременности.
Студент должен:
Знать:
Анатомию костного таза и женских половых органов.
Наружние размеры костного таза.
Внутренние размеры костного таза; размеры плоскостей таза.
Методику измерения наружних и внутренних размеров костного таза.
Методы наружнего акушерского исследования.
Методы внутреннего акушерского исследования.
Признаки беременности.
Инструментальные методы диагностики беременности.
Размеры головки плода.
Критерии доношенности и недоношенности плода.
Расположение коловки плода относительно плоскостей таза.
Биомеханизм родов.
Уметь:
Провести наружное акушерское обследование, включающее определение срока беременности по размерам матки; определение положения, предлежания (позиции и вида) плода; измерение наружних размеров таза; оценку пояснично-кресцового ромба; оценку луче-запястного индекса.
Провести инструментальное и двуручное влагалищное исследование.
Оценить состояние родовых путей (в т.ч. шейки матки).
Оценить и проанализировать данные эхографического исследования.
Выявить и оценить все признаки беременности.
Учебные вопросы:
Четыре приёма наружнего обследования пациентки (приёмы Леопольда).
Методика наружнего измерения размеров таза (в т.ч. – выхода размеров выхода), пояснично-кресцового ромба, лучезапястного индекса.
Методика проведения инструментального акушерского исследования (осмотр шейки матки при помощи зеркал).
Методика проведения двуручного влагалищного исследования.
Измерение диагональной коньюгаты.
Вычисление истинной коньюгаты.
Определение положения, предлежания (вида и позиции) плода.
Вычисление предполагаемого веса плода.
Аускультация сердцебиения плода; оценка характера сердечной деятельности плода.
Положение головки относительно плоскостей таза соответственно биомехенизму родов.
Форма проведения занятия– практическое занятие.
Место занятия:учебная комната, отделения родильного дома (приёмное, родовое, патологии беременности).
Оснащение занятия: таблицы по топографии женских половых органов; методикам проведения наружнего и внутреннего акушерского исследования; муляж-фантом; набор инструментов для измерения окружности живота, высоты стояния дна матки, тазомер, влагалищные зеркала, акушерский стетоскоп, ситуационные задачи, тесты, истории болезни, протоколы эхографических исследований.
Методика и хронокарта практического занятия:
Время занятия– 310 минут. (Два перерыва по 10 минут, 1 перерыв – 20 минут)
| 1 | Участие в утренней врачебной конференции. | Конференц-зал. | 30 минут |
| 2 | Знакомство с целью занятия. Оценка исходного уровня знаний студентов | Учебная комната | 20 минут |
| 3 | Теоретический разбор материала. | Учебная комната | 30 минут |
| 4 | Решение ситуационных задач. | Учебная комната | 25 минут |
| 5 | Работа в отделениях. Курация пациенток. Формулировка диагноза. Составление индивидуального плана ведения. Оформление медицинской документации. | Приёмное отделение (смотровая), предродовая палата, родильный блок, отделение патологии беременности, отделение пренатальной диагностики. | 120 минут |
| 6 | Написание тестового контроля. | Учебная комната | 25 минут |
| 7 | Подведение итогов занятий. Домашнее задание | Учебная комната | 20 минут |
Внеаудиторная работа студента:
| Подготовка обучающих таблиц, схем, рефератов, выполнение УИРС, библиографический поиск. | Библиотека, интернет-класс. | 40 минут |
Термины и понятия, которые должен освоить студент по теме занятия.
Родовые пути — это анатомические образования малого таза, мышц тазового дна и наружных половых органов, по которым продвигается плод в период изгнания.
Положение плода в матке - отношение продольной оси плода к продольной оси матки.
Предлежание плода - отношение крупной части плода ко входу в малый таз.
Позиция плода - отношение спинки плода к боковым стенкам матки: спинка влево - Iпозиция, спинка вправо -IIпозиция.
Вид позиции - отношение спинки плода к передней или задней стенке матки.
Рекомендации по самостоятельной подготовке к занятию
Повторить:
а) из других дисциплин:
Нормальная анатомия (топография женских половых органов, особенности кровоснабжения и иннервации).
Нормальная физиология (гормональная регуляция менструального цикла).
Физиология и патология новорожденных.
Нормальная анатомия плода.
Патологическая физиология (гипоксия).
б) из дисциплины кафедры:
Основные учебные вопросы:
Назовите компоненты родового акта.
Опишите строение костного таза.
Перечислите мышцы и связки костного таза.
Каковы возрастные особенности женского таза?
Какие особенности женского таза в отличие от мужского?
Перечислите отделы женского таза в акушерском отношении.
Назовите границы большого таза.
Назовите границы малого таза.
Назовите границы и размеры плоскостей малого таза: плоскость входа, плоскость широкой части, плоскость узкой части и плоскость выхода малого таза.
Что такое истинная конъюгата?
Что такое диагональная конъюгата?
Что такое проводная ось таза?
Что такое угол наклонения таза?
Что такое индекс Соловьева, его клиническое значение?
Что такое пояснично-крестцовый ромб, его клиническое значение?
Назовите мышцы тазового дна.
Назовите размеры зрелого доношенного плода.
Перечислите признаки зрелости плода.
Какова длина плода в разные сроки беременности?
Перечислите кости черепа плода.
Какие существуют швы и роднички головки зрелого плода, каково их значение в постановке акушерского диагноза?
Перечислите размеры головки зрелого плода.
Что такое членорасположение плода в матке?
Изложите классификацию членорасположения плода в матке.
Что такое вид, позиция плода?
Темы рефератов:
Плод как объект родов.
Методы акушерского обследования
Диагностика беременности в ранные сроки
Рекомендуемая литература:
Основная литература:
Айламазян Э.К., Зайнулина М.С., Новиков Б.Н. Акушерство: Учебник для медицинских вузов. Изд. СпецЛит. 2007. 528 С.
Руководство к практическим занятиям по акушерству. Под ред. Радзинского В.Е. – Изд.: МИА. 2004. 576 С.
Кишкун А.А. Руководство по лабораторным методам диагностики. Изд. “ГЭОТАР-Медиа”. 2007. 771 С.
Жиляев Н.И., Жиляев Н.Н., Сопель В.В. Акушерство. Фантомный курс. Изд. Книга плюс. 2002. 236 С.
Кузнецов С.Л., Мушкамбаров Н.Н., Горячкина В.Л. Атлас по гистологии, цитологии и эмбриологии. М.: Медицинское информационное агенство. 2002. 374 С.
Курепина М.М., Никитина А.А., Ожигова А.П. Анатомия человека: Учебник для вузов. Изд. Владос. 2005. 383 С.
Дополнительная литература:
Милованов А.П. Патология системы мать - плацента - плод: Руководство для врачей. М.: Медицина. 2001. 448 С.
Сидорова И.С., Макаров И.О. Фетоплацентарная недостаточность. Клинико-диагностические аспекты. М.: Знание-М. 2000. 127 С.
Воскресенский С.Л. Оценка состояния плода. Кардиотокография. Допплерометрия. Биофизический профиль: Учебное пособие. Изд. Книжный Дом. 2004. 304 С.
Юдина Е.В., Медведев М.В. Основы пренатальной диагностики. М.: РАВУЗДПГ, Реальное Время. 2002. 184 С.
Тестовые задания для самоконтроля (выбрать правильные ответы).
1. ПЛОСКОСТЕЙ МАЛОГО ТАЗА РАЗЛИЧАЕТСЯ
1) 3
2) 4
3) 5
4) 6
2. ОПРЕДЕЛЕНО РАЗМЕРОВ ВХОДА В МАЛЫЙ ТАЗ
1) 2
2) 4
3) 6
4) 8
3. НАРУЖНЫЕ РАЗМЕРЫ ТАЗА
1) dist.spinarum
2) dist.Cristarum
3) dist.Trochanterica
4) con.Diagonalis
4. ПРЕНАТАЛЬНОЕ КОНСУЛЬТИРОВАНИЕ ПРОВОДИТСЯ
1) При планированн беременности
2) В раннем сроке беременности
3) В 20 недель беременности
4) При возникновении осложнений
5. ПЕРВЫМ МЕТОДОМ ОБСЛЕДОВАНИЯ БЕРЕМЕННОЙ ЯВЛЯЕТСЯ
1) УЗИ
2) Анализ крови клинический
3) ЭКГ
4) Двуручное влагалищное исследование
6. ИЗМЕРЕНИЕ РАЗМЕРОВ ТАЗА БЕРЕМЕННОЙ ПРОВОДИТСЯ
1) При первичном обследовании пациентки
2) В 12 недель беременности
3) Перед родами
4) не однократно в течение беременности
7. ПРИЗНАКИ БЕРЕМЕННОСТИ РАННИХ СРОКОВ
1) Пискачека
2) Блюмберга
3) Горвиц-Гегара
4) Фолькмана
8. ПРИЁМЫ НАРУЖНЕГО АКУШЕРСКОГО ОБСЛЕДОВАНИЯ
1) Чукалова
2) Леопольда
3) Пискачека
4) Гегара
9. ВЫСОТА СТОЯНИЯ ДНА МАКТИ В СРОКЕ БЕРЕМЕННОСТИ 22-24 НЕДЕЛИ
1) Над лоном
2) На средине между лоном и пупком
3) На уровне пупка
4) На уровне грудины
10. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ ПРОЯВЛЯЕТСЯ
1) Многоводием
2) Структурными изменениями плаценты
3) СЗРП
4) Отслойкой плаценты
ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ ВОЗНИКАЕТ ВСЛЕДСТВИЕ
1) Нарушения инвазии трофобласта
2) Воздействия тератогенных факторов
3) Длительно текущего гестоза
4) Возраста беременной старше 35 лет
12. ОСНОВНЫЕ ЭХОГРАФИЧЕСКИЕ ПОКАЗАТЕЛИ СОСТОЯНИЯ ПЛОДА
1) Фетометрические показатели
2) Дыхательная деятельность плода
3) Характеристики плаценты
4) Структура амниотической жидкости
13. УВЕЛИЧЕНИЕ ЧАСТОТЫ СЕРДЕЧНЫХ СОКРАЩЕНИЙ ПРИ КТГ НАЗЫВАЮТСЯ
1) Осцилляциями
2) Акцелерациями
3) Децелерациями
4) Вариабельностью
14. ЯВЛЕНИЯ КОЛЬПИТА ЯВЛЯЮТСЯ ПОКАЗАНИЕМ ДЛЯ
1) Обследования беременной инфицированность
2) Проведения курса антибактериальной терапии
3) Прерывания беременности
4) Направлению на консультацию генетика
15. НАЛИЧИЕ ТИТРА IgG-антител ПРИ ИФА КРОВИ ЯВЛЯЕТСЯ КРИТЕРИЕМ
1) Острого инфекционного процесса
2) Подострого инфекционного процесса
3) Перенесенной ранее инфекции
4) Вероятного носительства возбудителя
16. СКРИНИНГОВЫЕ УЗИ ПРОВОДЯТСЯ В СРОКАХ БЕРЕМЕННОСТИ
1) 7-8 нед.
2) 10-12 нед.
3) 26-28 нед.
4) 30-34 нед.
17. ВИЗУАЛИЗАЦИЯ ЭМБРИОНА ПРИ УЗИ ДОСТУПНА СО СРОКА БЕРЕМЕННОСТИ
1) 4 нед.
2) 5 нед.
3) 7 нед.
4) 12 нед.
18. ОБЯЗАТЕЛЬНЫМИ ЛАБОРАТОРНЫМИ АНАЛИЗАМИ ЯВЛЯЮТСЯ
1) RW, ВИЧ
2) Клинический анализ крови
3) Общий анализ мочи
4) Гемостазиограмма
19. СЫВОРОТОЧНЫМИ «МАРКЁРАМИ» ХРОМОСОМНИХ ЗАБОЛЕВАНИЯ ЯВЛЯЮТСЯ
1) РАРР-А
2) АФП
3) в-ХГч
4) НЭ
20. ПРИЗНАКОМ, ОПРЕДЕЛЯЮЩИМ СООТВЕТСТВИЕ ТАЗА ГОЛОВКЕ ПЛОДА ЯВЛЯЕТСЯ
1) Гегара
2) Вастена
3) Пастернацкого
4) Лазаревича
21. ПЕРВЫЙ ПЕРИОД РОДОВ НАЧИНАЕТСЯ
С момента излития околоплодных вод до начала родовой деятельности
С момента начала регулярной родовой деятельности
С момента вступления головки плода в родовой канал
22. ПЕРВЫЙ ПЕРИОД РОДОВ ПОДРАЗДЕЛЯЕТСЯ НА
2 фазы
3 фазы
4 фазы
23. ПОСЛЕДНЯЯ ФАЗА ПЕРВОГО ПЕРИОДА РОДОВ НАЗЫВАЕТСЯ
ЛАТЕНТНОЙ
СЛАБОЙ
ЗАМЕДЛЕНИЯ
ВСТУПЛЕНИЯ
24. ВТОРОЙ ПЕРИОД РОДОВ НАЧИНАЕТСЯ
1) При почти полном открытии акушерского зева
2) При полном открытии акушерского зева
3) При появлении схваток потужного характера
4) При головке плода на тазовом дне
25. В НАЧАЛЕ ВТОРОГО ПЕРИОДА РОДОВ ГОЛОВКА ПЛОДА ДОЛЖНА НАХОДИТЬСЯ
Над входом в малый таз
Прижатой ко входу в малый таз
Во входе в малый таз малым сегментом
В широкой части полости малого таза
Ситуационные задачи:
Задача № 1
Методами наружного акушерского исследования установлено, что матка продольно-овоидной формы, слева определяется спинка, справа - мелкие части плода. Над входом в малый таз пальпируется плотная, округлой формы крупная часть плода. Сердцебиение плода выслушивается слева ниже пупка.
Диагноз положения плода в матке?
Задача № 2
Методами наружного исследования обнаружено: матка продольно-овоидной формы, мелкие части плода пальпируются справа, спинка слева, над входом в малый таз определяется тазовый конец плода. Головка плода баллотирует в дне матки. Сердцебиение выслушивается слева выше пупка.
Диагноз положения плода в матке?
Задача № 3
Методами наружного исследования обнаружено: матка поперечно-овоидной формы, предлежащей части нет. Тазовый конец плода в левой подвздошной области, головка в правом подреберье. Сердцебиение плода выслушивается в области пупка.
Диагноз положения плода в матке?
Задача № 4
Диагональная конъюгата равна 12 см. Чему равна истинная конъюгата?
Задача № 5
Наружная конъюгата 18 см, индекс Соловьева 16 см, диагональная конъюгата 11,5 см. Чему равна истинная конъюгата?
Задача № 6
Наружная конъюгата 17 см, индекс Соловьева 16 см. Диагональная конъюгата 10 см.
Чему равна истинная конъюгата?
Задача № 7
Графически изобразите положение стреловидного шва и родничков, если плод находится в заднем виде затылочного предлежания второй позиции, головка прижата ко входу в малый таз.
Задача № 8
При влагалищном исследовании определяется головка, прижатая ко входу в малый таз. Стреловидный шов в правом косом размере, малый родничок - слева спереди.
Диагноз положения плода в матке?
Задача № 9
При влагалищном исследовании определяется головка, прижатая ко входу в малый таз. Стреловидный шов в правом косом размере. Малый родничок - справа сзади, большой - слева спереди.
Диагноз положения плода в матке?
Задача № 10
При влагалищном исследовании определяется головка, пальпируется меньшая часть задней поверхности симфиза и нижняя половина крестцовой впадины, седалищные ости свободно определяются. Стреловидный шов в левом косом размере, малый родничок - слева сзади, большой - справа спереди.
Диагноз положения плода? В какой части малого таза находится головка?
Задача № 11
Пациентка 20 лет обратилась к врачу женской консультации 5 мая с жалобами на отсутствие менструаций, тошноту и нагрубание молочных желез. Последняя менструация была с 17 по 20/III. Половая жизнь с 19 лет, от беременности не предохраняется.
Данные бимануального исследования: отмечается цианоз слизистой влагалища и шейки матки, тело матки шаровидной формы, величиной с куриное яйцо, несколько асимметрично за счет левого маточного угла, отмечается размягчение перешейка.
Диагноз? Какие дополнительные методы можно применить для подтверждения диагноза?
Задача № 12
Пациентка 25 лет обратилась, в женскую консультацию 20/I. Последняя менструация была с 13 по 18/Х. Половая жизнь с 23 лет. Первая беременность год назад закончилась нормальными своевременными родами, вес ребенка 3250 г.
Данные бимануального исследования: слизистая влагалища и шейки матки цианотична. Матка увеличена соответственно размерам мужского кулака,дно ее находится на уровне лона.
Диагноз?
Задача № 13
В женскую консультацию 13/Х на очередной осмотр пришла беременная 24 лет. Наблюдается по поводу беременности с июня 1979 г. Беременность первая. Последняя менструация с 21 по 25/IV1979 г. Шевеление плода ощущает с 13/IX. Окружность, живота 76 см, дно матки находится на уровне пупка. Сердцебиение плода приглушенное, ритмичное,140 ударов в минуту.
Срок беременности на момент посещения? Предполагаемый срок родов по менструации, по шевелению, по овуляции?
Задача № 14
Беременная 20 лет. Беременность первая. Последняя менструация с 2 по 6/IV. Шевеление плода ощущает с 25/VIII. 12/IXпри очередном посещении женской консультации высота стояния дна матки -30 см, окружность живота - 85 см. Положение плода продольное, над входом в малый таз определяется округлая мягковатой консистенции часть, в дне матки - более плотная округлая, баллотирующаяся часть плода. Мелкие части плода определяются справа. Сердцебиение плода ясное, ритмичное, 136 ударов в мин, слева выше пупка.
Диагноз? Предлежание и позиция плода? С какого числа женщине необходимо предоставить дородовый отпуск?
Задача № 15
Первобеременная, 30 лет. 10/XIвызвана в женскую консультацию, гае она наблюдается по поводу беременности. 5/IIIпри первом посещении был установлен срок беременности 5 недель.
Половая жизнь с 20 лет, от беременности не предохранялась, в течение 10 лет беременности не было. Специального обследования и лечения не проводилось.
Дородовый отпуск с 1/Х. Вес 80 кг, рост 135 см.(Общая прибавка в весе за беременность 16 кг). Высота дна матки 38 см, окружность живота 105 см. Положение плода продольное, головка плода прижата ко входу в малый таз. Сердцебиение плода ясное, ритмичное, 140 ударов в минуту.
Диагноз? В чем ошибка врача женской консультации? Как следует поступить в данном случае? Возможные пути родоразрешения этой женщины?
Задача № 16
Роженица, 23 лет, поступила в родильный дом с регулярной родовой деятельностью при доношенной беременности. Схватки через 2-3 мин по 30 с. Положение плода продольное, головка плода прижата ко входу в малый таз. Сердцебиение плода ясное, ритмичное, 140 ударов в минуту, слева ниже пупка. Размеры таза: 25-28-31-20 см.
Данные влагалищного исследования: влагалище нерожавшей, шейка матки сглажена, края ее тонкие, податливые, открытие 4 см. Плодный пузырь цел. Головка плода прижата ко входу в малый таз, стреловидный шов в правом косом размере, малый родничок слева, спереди. Мыс не достигается. Костных деформаций нет.
Диагноз? Как следует вести роды у данной женщины?
Задача № 17
Роженица 25 лет, доставлена в родильное отделение во втором периоде родов. Воды излились час назад. Положение плода продольное, предлежит головка, расположенная в полости малого таза. Сердцебиение плода ясное, ритмичное, слева ниже пупка,136 ударов в минуту.
Данные влагалищного исследования: края шейки матки не определяются. Плодного пузыря нет. Головка находится на тазовом дне. Стреловидный шов в прямом размере. Малый родничок спереди у лона.
Какой момент механизма родов? Каким будет дальнейшее течение механизма родов?
Задача № 18
Роженица 22 лет, поступила в родильное отделение с начавшейся родовой деятельностью. Воды не изливались. Положение плода продольное, предлежит головка, прижатая ко входу в малый таз. Сердцебиение плода ясное, ритмичное, слева ниже пупка,136 ударов в минуту.
Данные влагалищного исследования: шейка сглажена, раскрытие маточного зева 7-8 см. Плодный пузырь цел. Предлежит головка, прижатая ко входу в малый таз. Стреловидный шов в правом косом размере, малый родничок слева спереди, большой - не достигается.
Какой вид и позиция плода? Какой момент механизма родов?
Задача № 19
Роженица 24 лет, находится в родильном отделении в первом периоде родов. Излились околоплодные воды. Положение плода продольное, предлежит головка. Сердцебиение плода ясное, ритмичное, справа ниже пупка,132 удара в минуту.
Данные влагалищного исследования: шейка сглажена, раскрытие полное. Предлежит головка большим сегментом во входе в малый таз. Стреловидный шов в правом косом размере. Малый родничок - справа сзади, большой - слева спереди.
Какой вид и позиция плода? Какой момент механизма родов? Назовите варианты дальнейшего механизма родов.
Задача № 20
Роженица 20 лет, доставлена в родильный дом во втором периоде родов. По дороге излились околоплодные воды и начались потуги. Положение плода продольное, предлежит головка, расположенная в полости малого таза. Сердцебиение плода ясное, ритмичное, справа ниже пупка,132 удара в минуту.
Данные влагалищного исследования: края шейки матки не определяются. Головка расположена в узкой части полости малого таза. Стреловидный шов в правом косом размере. Малый родничок - справа сзади, большой - спереди. Какой вид и позиция плода? По какому механизму идут роды?
Задача № 25
Роженица 22 лет, поступила в родильное отделение с регулярной родовой деятельностью, начавшейся 8 ч назад. Положение плода продольное, предлежит головка большим сегментом во входе в малый таз. Сердцебиение плода ясное, ритмичное, 136 ударов в минуту слева ниже пупка. Воды не изливались.
Данные влагалищного исследования: шейка матки сглажена, края тонкие, раскрытие маточного зева 10 см. Плодный пузырь цел. Предлежит головка большим сегментом во входе в малый таз. Стреловидный шов в правом косом размере. Малый родничок - слева спереди. Какой вид и позиция плода? Какой момент механизма родов?
Задача № 26
Роженица 26 лет, поступила в родильное отделение с начавшейся регулярной родовой деятельностью. Положение плода продольное, предлежит головка, прижатая ко входу в малый таз. Сердцебиение плода ясное, ритмичное, справа ниже пупка,130 ударов в минуту. Воды не изливались.
Данные влагалищного исследования: шейка матки сглажена, края тонкие, открытие маточного зева 6 см. Плодный пузырь цел. Предлежит головка, прижатая ко входу в малый таз. Стреловидный шов в поперечном размере. Малый родничок справа.
Какой вид и позиция плода? Какой момент механизма родов?
10
studfiles.net
4. Плод как объект родов.
В конце беременности (40 недель) плод в среднем имеет длину 50 см и весит 3000 г, а также обладает рядом признаков, характеризующих его зрелость.
Понятие доношенности плода определяется сроком его пребывания в матке с момента зачатия до родов.
Понятие зрелости плода определяется рядом характерных признаков физического развития, свойственных этому состоянию: определенная длина и вес, достаточное развитие подкожно-жирового слоя, розовый цвет кожи, определенная длина волос и форма ногтей, степень распространения пушка и сыровидной смазки, громкий крик и активность и т.д. Таким образом, зрелость и доношенность понятия неравнозначные.
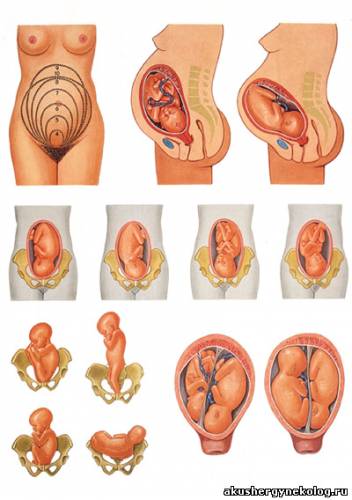
В отношении внутриутробного плода акушеры пользуются следующей специальной терминологией: положение, позиция, вид, предлежание и членорасположение плода.
Положение плода определяется отношением его длинника, т.е. длинной оси плода, к длиннику матки. Если эти длинные оси совпадают, то положение плода продольное, и это положение — нормально. Если длинная ось плода и длинная ось матки расположены взаимно перпендикулярно, т.е. пересекают друг друга под прямым углом, а плод при этом находится выше границы большого таза, то такое положение называется поперечным. Если длинная ось плода и длинная ось матки пересекают друг друга под острым углом и если при этом один из концов плода (головной или тазовый) расположен в одной из fossa iliaca большого таза, такое положение плода — косое.
Поперечные и косые положения плода — патологические.
Позиция плода определяется отношением его спинки к правой или левой стороне беременной, точнее ее таза. Если спинка обращена к левой стороне, такую позицию называют первой или левой. Если же спинка повернута к правой стороне таза, такая позиция носит название второй или правой. При поперечных и косых положениях позиция определяется расположением головки: если она расположена влево, это говорит о том, что плод находится в первой позиции, если вправо — значит позиция плода вторая.
Понятие вида определяется отношением спинки плода к передней или задней стороне беременной или ее таза. Если спинка обращена к передней стороне таза, имеется передний вид, если же спинка обращена к задней стороне таза, то задний вид; наконец, если спинка обращена к боковой стороне таза, имеется средний вид.
Необходимо твердо придерживаться классического акушерского положения, что виды плода определяются по направлению его спинки.
Под предлежанием понимается отношение к плоскости входа в малый таз той части плода, которая в родах первой опускается в полость малого таза. Эта часть плода носит название предлежащей части.
Плод может предлежать любой частью тела, однако самым типичным и наиболее часто встречающимся предлежанием считается головное (96,5% случаев). Поэтому изучение особенностей головки плода, ее формы и размеров имеет особенно важное значение.
Членорасположением плода в матке называется взаимоотношение между мелкими частями плода и его головкой с одной стороны, и туловищем — с другой.
Физиологическим считается согнутое членорасположение плода.
Разогнутое членорасположение в одной части случаев относится к области патологии, в другой — стоит на границе с ней.
На головке плода различают следующие размеры:
а) малый косой размер, имеющий направление от центра большого родничка до подзатылочной ямки (или ligamentum nuchae что одно и то же). Размер этот равен в средней 9,5 см;
б) прямой размер, имеющий направление от той части лобной кости, которая носит название glabella, до затылочного бугра. Размер этот равен в среднем 12 см;
в) большой косой размер, который имеет направление от подбородка до противоположной выдающейся части затылка головки — макушки (vertex capitis). Размер этот равен в среднем 13,5 см;
г) вертикальный или отвесный размер, имеющий направление от подбородочной области, точнее от центра os hyoideum до центра большого родничка. Длина его, так же как и малого косого размера, равна 9,5 см;
д) кроме того, полагается знать направление двух поперечных размеров: большого поперечного и малого поперечного.
Большой поперечный размер — это расстояние между наиболее отдаленными точками теменных бугров. Оно равно 9,5 см;
Малый поперечный размер — это расстояние между наиболее отдаленными точками венечного шва, т. е. височными ямками, составляющее 8 см.
Кроме того, на головке плода имеются швы и роднички, служащие важными диагностическими ориентирами:
а) стреловидный шов, расположенный между двумя краями теменных костей. Этот шов самый длинный. Он идет спереди назад, занимая срединное положение, и расположен между двумя родничками большим и малым;
б) лобный шов, разделяющий лобные, кости, имеющий срединное направление как и стреловидный шов и служащий как бы его продолжением, исходя из большого родничка;
в) затылочный шов, расположенный на затылочной части черепа между задними краями теменных костей и затылочной костью. Соприкасаясь со стреловидным швом, он несколько напоминает греческую букву ”λ” (lambda), откуда и происходит его анатомическое название;
г) венечный шов, имеющий поперечное направление. Он расположен между лобными и теменными костями.
Большой родничок представляет собой фиброзно-перепончатую пластинку, несколько напоминающую ромб и образующую пространство по средней линии головки, между лобными и теменными костями. Большой родничок — место соединения четырех швов: стреловидного, лобного, правого и левого венечных.
Малый родничок. Этот родничок расположен на затылке черепа и является местом схождения трех швов: стреловидного, правого и левого отрезков затылочного шва.
studfiles.net
Плод как объект родов - Роды - Акушерство гинекология консультация диагностика, статьи
Плод как объект родов рассматривается в основном с учетом размеров головки. Головка - самая объемная и плотная часть, испытывающая наибольшие трудности при продвижении по родовым путям. Она является ориентиром, по которому осуществляется оценка динамики и эффективности родовой деятельности.
Доношенный плод в среднем имеет массу 3000 - 3500 г, длину - 50 см. Мозговая часть черепа образуется 7 костями: двумя лобными, двумя височными, двумя теменными и одной затылочной. Отдельные кости черепа соединены швами и родничками. Головка плода обладает эластичностью и способна сжиматься в одном направлении и увеличиваться в другом.
Диагностическое значение в родах имеют швы и роднички: лобный шов (sutura frontalis), разделяющий в сагиттальном направлении обе лобные кости; стреловидный (s.sagitahs) отделяет друг от друга теменные кости; венечный (s.coronaria) - лобную кость от теменных; лямбдовидный (s.lambdoidea) - теменные кости от затылочной; височный fs.temporalis) - височные кости от теменных.
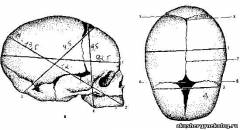
Большой родничок, или передний (fonticulus magnus), имеет форм> ромба. В центре между четырьмя костями (двумя лобными и двумя теменными) к нему сходятся четыре шва -лобный, стреловидный и две ветви венечного)
Малый родничок (f.parvus), или задний, представляет собой небольшое углубление, в котором сходятся три шва - стреловидный и обе ножки лямбдовидного.
Для понимания биомеханизма родов важно знать следующие размеры головки:
большой косой (diameter mento-occipitalis) - от подбородка до самого отдаленного пункта на затылке - 13,5 см, с соответствующей окружностью по нему 40 см;
малый косой (d.suboccipito-bregmatika) - от подзатылочной ямки до переднего угла большого родничка -9,5 см, с окружностью 32 см;
средний косой (d.suboccipito-frontalis) - от подзатылочной ямки до границы волосистой части лба - 9,5 - 10,5 см, с окружностью 33 см;
прямой (d.fronto-occipitalis) - от переносицы до затылочного бугра - 12 см, с окружностью 34 см; отвесный, или вертикальный (d.tracheo-bregmatica), - от верхушки темени до подъязычной кости - 9,5 см, с окружностью 33 см; большой поперечный (d.biparietalis) - наибольшее расстояние между теменными буграми - 9,25 см; малый поперечный (d.bitemporalis) - расстояние между наиболее отдаленными точками венечного шва - 8 см.
Размеры туловища: плечевой пояс - окружность на уровне плечиков - 35 см, размер плечиков - поперечник плечевого пояса (distantia biacromialis) - 22 см. Поперечный размер ягодиц (distantia biiliacalis) - 9,0 - 9,5 см, тазовый пояс - окружность на уровне вертелов бедренных костей -27-28 см. Эти размеры также имеют важное значение в процессе родов.
Положение плода (situs) - отношение продольной оси плода к длиннику матки. Различают продольное, поперечное и косое положение плода.
Позиция плода (positio) - отношение его спинки к правой или левой стороне тела матери (стенке матки). Если спинка повернута к левой половине тела матки, то это первая позиция, к правой - вторая позиция.
Вид позиции (visus) - отношение спинки плода к передней и задней стенкам матки. Если спинка повернута кпереди - передний вид, кзади - задний вид.
Предлежание плода (praesentatio) - отношение крупной части плода ко входу в таз. Различают головное и тазовое предлежание или предлежание плечика при поперечном положении.
Членорасположение плода (habitus) - взаимное положение различных частей плода по отношению к его туловищу и друг к другу.
Типичное членорасположение: головка согнута; подбородок соприкасается с грудкой; спинка согнута; ручки перекрещены, согнуты и помещаются на груди; ножки согнуты в тазобедренных и коленных суставах; пуповина находится на животике между конечностями. Если головка разогнута, то имеет место ее разгибательное предлежание (лобное, лицевое или переднетеменное).
Вставление головки (inclinatio) - отношение стреловидного шва к входу в таз, т. е. к мысу и симфизу.
Схема положений и предлежаний:
I. Продольные положения (99,5%).
Головное предлежание (94%), сгибательный (93%) и разгибательный (1%) типы.
Тазовые предлежания (5,5%), сгибательный (4%), разгибательный (полное и неполное ножное) (1,5%) типы.
II. Поперечное и косое положения (0,5%).
Похожие статьи
загрузка...
akushergynekolog.ru
|
|
..:::Счетчики:::.. |
|
|
|
|
|
|
|
|


