
8
ПМП при утоплении, особенности у детей. Утопление, виды утопления. Оказание первой медицинской помощи при «синей» и «белой» асфиксии. Особенности спасательных мероприятий при утоплениях.
Утопление является третьей по значимости причиной смерти от непреднамеренных травм в мире – на него приходится 7% всех случаев смерти, связанных с травмами. По оценкам ВОЗ, в мире ежегодно происходит 388 000 случаев смерти от утопления. Глобальные оценки могут значительно недооценивать реальную проблему общественного здравоохранения, связанную с утоплением. Наибольшему риску утопления подвергаются дети, мужчины и люди с расширенным доступом к воде.
Утопление — острое патологическое состояние, развивающееся при случайном или преднамеренном погружении в жидкость, с последующим развитием признаков ОДН и ОСН, причиной возникновения которых является попадение жидкости в дыхательные пути. Зачастую,при падении человека в очень холодную воду, утопление сочетается с общим переохлаждением.
Если происшествие приводит к смерти, оно называется утоплением, если оно может рассматриваться как только жизнеугрожающая неотложная ситуация, то оно называется состоянием, близким к утоплению. Утопление и состояние, близкое к нему может сопровождаться или не сопровождаться аспирацией жидкости или не сопровождаться аспирацией жидкости («сухое» и «мокрое» утопление). Различие между утоплением в пресной и соленой воде в настоящее время считается клинически незначимым1.
К утоплению приводят следующие причины:
1. Обострение заболеваний в момент купания (4,6-5,9%): приступ эпилепсии, обморок, гипертонический криз с кровоизлиянием в мозг, коронарная недостаточность, острый инфаркт миокарда. В основе трагедии, чаще всего, лежит потеря сознания.
2. Утопление может наступить при прыжках с высоты и внезапном ударе области живота о водную поверхность в результате рефлекторного травматического шока в связи с перераздражением перитонеальных нервных окончаний и нарушением кровообращения в области п. splanchicus.
3. Утопление может наступить при внезапном попадании в холодную воду, когда в результате разницы температуры воды и перегретой гиперемированной кожи возникает раздражение рецепторов кожи, слизистых верхних дыхательных путей, среднего уха, что ведет к циркуляторным нарушениям вплоть до остановки кровообращения.
4. Мышечные судороги могут быть причиной утопления, особенно в сочетании с переохлаждением. Опасность вызвана внезапной болью и невозможностью движения в конечностях.
5. Опасность утопления создает лабиринтный криз, который возникает при нырянии и характеризуется внезапным головокружением, потерей ориентировки направления, кратковременной потерей сознания, вследствие раздражения аппарата равновесия, расположенного в костном лабиринте внутреннего уха, в результате внезапного попадания холодной воды в ухо, прободении барабанной перепонки под влиянием высокого водного давления.
6. Утоплению способствует предварительный прием пищи. Повышенное давление воды на «полный» желудок может привести к рвоте и аспирации.
Прекращение газообмена с воздушной средой возникает в результате:
1)попадания жидкости в дыхательные пути (истинное утопление). Как правило, это случается с теми людьми, которые до последнего борются за жизнь. Встречается в среднем в 20% случаях.
2) ларингоспазма (асфиксическое утопление). Утопление возникает, когда происходит спазм голосовой щели и в результате жидкость не проникает в лёгкие. Встречается в среднем в 35% случаях.
3)рефлекторной остановки сердца («синкопальное» утопление). Утопление происходит при рефлекторной остановке сердца из-за спазма сосудов. В этом случае потерпевший, как правило, сразу идёт на дно. Встречается в среднем в 10% случаях.
4) Смешанный тип утопления характеризуется наличием признаков как «мокрого», так и «сухого» типов. Встречается в среднем в 20% случаях.
Для истинного утопления, которое составляет 75-95% всех несчастных случаев на воде, характерно проникновение жидкости в легкие. При попадании в воду человек задерживает дыхание на 30-60-90 секунд и начинает активно сопротивляться. Длительная задержка дыхания приводит к накоплению в крови углекислоты, что сопровождается возбуждением дыхательного центра и появлением непроизвольных кашлеобразных дыхательных движений под водой. При этом вода попадает в гортань. Нарушение жизненно важных функций при этом виде утопления наблюдается в связи с развитием гипоксии и попавшей в легкие жидкости. Вода при поступлении в альвеолы частично проникает в сосудистое русло, что приводит к остановке кровообращения (наступает раньше) и дыхания. Этим объясняется резко выраженный цианоз кожных покровов и видимых слизистых.
Для истинного утопления характерно резкое увеличение объема легких - их вздутие, что значительно затрудняет реанимацию. Механизм этого эффекта обусловлен более свободным вхождением воды в дыхательные пути во время вдоха, чем ее удаление во время выдоха, развитием спазма бронхиол, а также образованием пены.
"Синее" утопление наиболее часто встречается у детей и взрослых, не умеющих плавать, у лиц в состоянии алкогольного опьянения и даже у хороших пловцов при разрыве барабанной перепонки, когда они внезапно теряют координацию движений. Подобным образом тонут те, кто до последней минуты боролся за свою жизнь. Находясь под водой, они продолжали активно двигаться, максимально задерживая дыхание. Это очень быстро приводило к гипоксии мозга и потере сознания. Как только человек терял сознание, вода сразу же в большом количестве начинала поступать в желудок и легкие. Этот объем быстро всасывался и переходил в кровеносное русло, значительно переполняя его разжиженной кровью.
Внешний вид пострадавшего при истинном утоплении.
- лицо и шея сине-серого цвета («цианотичного» цвета),
- сосуды шеи набухшие;
- изо рта и носа выделяется розоватая пена;
- при относительно длительном утоплении сознание спутано или отсутствует, резкое двигательное возбуждение, судороги.
Асфиктическое утопление (от 5 до 20% всех случаев утопления) происходит без аспирации воды, что связано с возникновением рефлекторного ларингоспазма. Сомкнувшаяся голосовая щель не пропускает воду и человек умирает фактически при явлениях механической асфиксии. Развитие ларингоспазма зависит от ряда факторов, основная роль отводится раздражающему действию жидкости на верхние дыхательные пути. Асфиктическое утопление обычно возникает в сильно загрязненной, хлорированной воде или воде, содержащие химические примеси, песок, ракушки и другие взвешенные частицы. Наиболее часто оно наблюдается у детей и женщин, у тех пострадавших, которые не могут активно сопротивляться, звать на помощь, а сразу погружаются на дно, быстро теряя сознание (алкогольное опьянение, острое нарушение мозгового кровообращения, острый инфаркт миокарда, перелом черепа или шейного отдела позвоночника при нырянии). Вода в легкие при этом типе утопления не проникает совсем или в небольшом количестве. Прекращение сердечной деятельности наступает через 5-12 минут позже остановки дыхания. Патофизиологические нарушения при асфиктическом типе утопления обусловлены гипоксией, т.к. в легкие вода почти не проникает. Хотя утонувших называют также «синими», цианоз у них выражен в меньшей степени, чем при истинном утоплении. Реанимация дает наилучший результат именно в случаях лечения терминальных состояний, обусловленных утоплением без аспирации жидкости. Механизм вздутия легких при асфиктическом утоплении обусловлен заполнением легких воздухом до того, как развился ларингоспазм.
Вторичное утопление (10-15% пострадавших) - синкопальное, характеризуется рефлекторной остановкой дыхания и кровообращения и наблюдается чаще у женщин и детей, развивается под влиянием сильного эмоционального потрясения, внезапного охлаждения, попадания небольшого количества воды в дыхательные пути или холодной воды через дефект барабанной перепонки в среднее ухо и евстахиеву трубу. Даже несколько капель воды при внезапном соприкосновении со слизистой оболочкой гортани могут вызвать спазм мышц гортани, рефлекторную остановку кровообращения и дыхания. Утопление происходит быстро и легкие не успевают наполниться водой. Если при истинном и асфиктическом утоплении пострадавшие цианотичны, то при этом виде утопления у них отмечается выраженная бледность (мраморность) кожных покровов, связанная со спазмом и запустева- нием кровеносных сосудов кожи.
Патофизиологические изменения, наступающие при утоплении, определяются количеством аспирированной воды и ее солевым составом. За летальную дозу принимают аспирацию воды более 20 мл/кг массы тела.
Истинное утопление. В его основе лежит попадение воды в альвеолы. В зависимости от того, в какой воде произошло утопление (пресной или морской), будет различный патогенез. Пресная вода, в силу разности осмотического градиента с кровью, быстро покидает альвеолы и проникает в сосудистое русло (см. рис. 1). Это приводит к увеличению ОЦК и гемодилюции, отеку легких, гемолизу эритроцитов, уменьшению концентрации ионов натрия, хлора и кальция плазмы, а также белков плазмы. При утоплении в морской воде в результате разности осмотического градиента между кровью и морской водой, причем здесь отмечается явное преобладание градиента морской воды над кровью, часть плазмы выходит из сосудистого русла. В связи с этим уменьшается масса циркулирующей крови (до 45 мл/кг), увеличивается гематокрит. Размер эритроцитов уменьшается, происходит их сморщивание. В результате сгущения крови увеличивается ее вязкость

Рис. 1. Патогенез утопления в пресной (а) и морской (б) воде.
Оказание первой помощи утопающему.

При оказании первой помощи на воде необходимо помнить некоторые особенности поведения утопающего, а именно: судорожные, неосознанные, нескоординированные движения. Подплывать к утопающему надо сзади, чтобы он не мог обхватить вас руками. Просунув руки через подмышки или держа за волосы, надо повернуть его лицом вверх и плыть к берегу (см. рисунок 2)
Рисунок 2. Особенности оказания помощи утопающему.
Прежние рекомендации профессиональным спасателям – фиксировать шею пострадавшего спецсредствами – утратили силу. Во-первых, частота повреждения шейного отдела позвоночника у жертв утопления низка (приблизительно 0,5%) . Во-вторых, попытки проведения иммобилизации позвоночника в воде очень затруднительны и ведут к задержке извлечения пострадавшего из воды. В третьих, неправильно наложенные шейные воротники сами могут вызвать обструкцию дыхательных путей у находящихся в бессознательном состоянии.
Реанимация на воде заключается в периодическом вдувании воздуха в нос пострадавшего во время его буксировки к берегу. Для этого спасатель просовывает правую руку под правую руку пострадавшего, а ладонью, охватывая подбородок, закрывает его рот, максимально запрокидывает голову, поддерживая ее левой рукой.
Первое и самое важное лечебное мероприятие для утонувших — это устранение гипоксемии. Искусственное дыхание во время буксировки утопающего в бессознательном состоянии может оказаться намного полезней, чем последующее искусственное дыхание на берегу. Однако, выполнить на воде эти приёмы может только хорошо подготовленный и физически сильный спасатель.
При извлечении из воды необходимо соблюдать правило - обязательно горизонтальное извлечение пострадавшего! Причина: при вертикальном извлечении происходит резкая смена окружающего давления при переходе тела из воды в воздух.
Как только пострадавший будет извлечён из воды, нужно проверить наличие дыхания. Согласно рекомендациям международного консенсуса, принятого многими странами, для подтверждения остановки сердца лицам без медицинского образования нет необходимости определять наличие пульса на сонной артерии, так как это отнимает много времени и часто (50%) сопровождается ошибками.
Вне зависимости от того, в какой воде произошло утопление, при остановке дыхания и сердечной деятельности пострадавшему необходимо проводить комплекс реанимационных мероприятий.
Если пострадавший в сознании достаточно переодеть его в сухую одежду, согреть и дать выпить горячего чая, кофе. Обязательно уложить. Если человека удалось очень быстро вытащить из воды и он не успел потерять сознание, то необходимо всё равно вызвать скорую помощь, так как даже в этом случае существует риск осложнений.
При бессознательном состоянии, но при наличии пульса и самостоятельного дыхания необходимо уложит пострадавшего, снять мокрую одежду или расстегнуть ее, дать понюхать ватку с нашатырным спиртом и произвести растирание тела и конечностей по направлению от периферии к сердцу.
Если отсутствует самостоятельное дыхание, необходимо немедленно приступить к искусственному дыханию, которое возможно только после удаления воды из дыхательных путей и очистки полости рта и глотки от песка, ила и водорослей.
Для удаления воды из дыхательных путей пострадавшего его кладут животом на согнутое колено или валик и, надавливая на грудную клетку, вытесняют воду из дыхательных путей. Этому должна предшествовать очистка полости рта и глотки от ила, водорослей и песка. Очистка полости рта производится пальцем, который желательно обернуть носовым платком. Оптимальным способом освобождения верхних дыхательных пути ВДП, особенно у детей, является подъем пострадавшего за ноги. После очищения полости рта резко надавите на корень языка для провоцирования рвотного рефлекса и стимуляции дыхания. Наличие или отсутствие этого рефлекса будет важнейшим тестом для определения дальнейшей тактики.
Для экономии времени не надо добиваться полного удаления воды из дыхательных путей (до последней капли), а приступать к проведению искусственного дыхания как только из пострадавшего выйдет основная масса жидкости. Желательно параллельно с искусственным дыханием проводить растирание и согревание тела для восстановления эффективного кровообращения пострадавшего. Последнее конечно возможно лишь при наличии помощника.
При развитии самостоятельного дыхания полезно дать понюхать ватку с нашатырным спиртом, а когда пострадавший придет в сознание предложить ему выпить 15 капель корвалола или столько же настойки валерианы. Необходимо успокоить и согреть пострадавшего. При появлении рвоты, пострадавшего надо положить на бок и следить, чтобы не произошла аспирация рвотных масс.
При отсутствии сердечной деятельности, что определяется по пульсации сонной артерии, необходимо немедленно произвести закрытый массаж сердца.
Некоторые особенности проведения реанимации утонувших:
1. Сердечно-легочную реанимацию при утоплении надо проводить даже в том случае, если человек находился под водой в течение 10-20 минут (особенно если речь идёт об утоплении ребёнка в холодной воде). Поскольку описаны случаи оживления с полным неврологическим восстановлением при нахождении под водой более 60 минут.
2. Обычная проблема при спасении утонувших — регургитация в ходе реанимации, как во время проведения искусственного дыхания, так и в случае сочетания непрямого массажа сердца и искусственного дыхания.
3.Если во время сердечно-легочной реанимации произошёл заброс содержимого желудка в ротоглотку, следует повернуть реанимируемого на бок (при возможной травме шейного отдела позвоночника – следить за тем, чтобы взаиморасположение головы, шеи и туловища не изменились), очистить рот, а затем повернуть обратно на спину и продолжить реанимационные мероприятия.
4. При подозрении на повреждение шейного отдела позвоночника рекомендуется попытаться обеспечить свободную проходимость дыхательных путей, используя приём «выдвижения вперёд нижней челюсти» без запрокидывания головы пострадавшего. Но, если с помощью этого приёма не удаётся обеспечить свободную проходимость дыхательных путей, то с 2005 года разрешено применять запрокидывание головы даже у пациентов с подозрением на травму шейного отдела позвоночника, поскольку обеспечение свободной проходимости дыхательных путей остаётся приоритетным действием при реанимации травмированных пациентов в бессознательном состоянии.
5. Одной из наиболее частых ошибок при проведении сердечно-легочной реанимации является преждевременное прекращение искусственного дыхания. Прекращать его можно только после полного восстановления сознания и исчезновения признаков дыхательной недостаточности. Искусственное дыхание необходимо продолжать в том случае, если у пострадавшего имеются нарушения ритма дыхания, учащение дыхания (более 40 в минуту) или резкий цианоз.
Спасти тонущего человека можно в первые 3-6 минут с начала утопления. Однако, при утоплении в очень холодной воде в отдельных случаях этот срок достигает 20-30 минут.
В практике судебной медицины зафиксированы случаи, когда утонувшего успешно реанимировали после 20-30 минут нахождения в воде, при этом вода могла быть относительно тёплой, как пресной, так и солёной, а лёгкие заполнялись водой. Предполагается, что некоторое непродолжительное время альвеолы лёгких человека в состоянии усваивать кислород из воды при её достаточной насыщенности.
6.При любом типе утопления категорически запрещено поворачивать голову пострадавшего - это может нанести дополнительную травму при возможном переломе позвоночника. Для фиксации головы, по бокам головы и шеи уложить два валика из свернутой одежды. При перекладывании пострадавшего один из оказывающих помощь должен, обязательно, поддерживать его голову и следить, чтобы не было движения в шейном отделе позвоночника. Необходима срочная доставка пострадавшего в больницу. Нести и перевозить его можно только на щите или жестких носилках, положив валики по бокам головы.
Запомните! Даже при удовлетворительном самочувствии пострадавшего его следует переносить на носилках. Каким бы благополучным ни казалось его состояние, как бы ни уговаривали родственники отпустить его домой, вы обязаны настоять на вызове бригады "Скорой помощи" и госпитализации. Только через 3-5 суток можно быть уверенным, что его жизни больше ничего не угрожает.
До прибытия врачей ни на секунду не оставляйте утонувшего без внимания: каждую минуту может произойти внезапная остановка сердца.
Запомните! Правильно проведенный первый этап неотложных мероприятий позволит предотвратить развитие многих грозных осложнений.
Данная процедура должна занимать не более 5—10 сек., после чего необходимо приступить к реанимационному пособию.
1 З.Мюллер Неотложная помощь, с. 314
studfiles.net
Обморок
Причины обморока
Внезапная кратковременная потеря сознания (обморок) может наступить от различных причин. В основе обморока лежит кислородное голодание мозга. Оно может вызываться спазмом сосудов головного мозга (испуг, сильная боль), недостаточным содержанием кислорода во вдыхаемом воздухе (душное помещение), резким снижением давления (при приеме гипотензивных препаратов, ганглиоблокаторов, при резком вставании). Но кроме кратковременных функциональных сосудистых нарушений обморок может быть следствием серьезных внутренних повреждений или заболеваний, например внутреннего кровотечения, нарушения ритма сердца со склонностью к брадикардии. Обмороки могут быть и проявлением эпилепсии.
Потере сознания часто предшествуют приступы дурноты, слабости, тошноты. Больной падает или медленно опускается на землю. Лицо у него бледнеет, зрачки становятся узкими, однако реакция на свет сохраняется живая (при поднесении источника света к глазам зрачки сужаются). Артериальное давление снижено, пульс слабого наполнения. В горизонтальном положении больного обморок, как правило, быстро прекращается, возвращается сознание, щеки розовеют, больной делает глубокий вдох и открывает глаза. Но не следует успокаиваться при окончании обморока, необходимо уточнить причину возникновения этого состояния.
Помощь при обмороке
Если есть возможность, уложите больного на спину, приподняв его ноги. Если положить больного невозможно (на улице, в транспорте), усадите его и попросите опустить голову ниже колен или до уровня колен. Все стесняющие части одежды надо расстегнуть и обеспечить приток свежего воздуха. Разотрите или опрыскайте холодной водой кожу лица, шеи. Поднесите к носу больного ватку с нашатырным спиртом, потрите ей виски. Введите подкожно 1 мл 10 % раствора кофеина и 2 мл кордиамина.
Часто бывает так, что после обморока человек смущается вниманием большого количества людей и отказывается от дальнейшей помощи. Вам следует настоять на том, чтобы больной не остался без сопровождения в ближайшее время, потому что обморок может повториться. При подозрении на органическую причину обморока необходима госпитализация и проведение обследования больного.
Ожоги
Виды ожогов
В зависимости от повреждающего фактора ожоги разделяют на термические (горячей жидкостью, пламенем, раскаленным металлом), электрические и химические.
По глубине поражения выделяют 4 степени: I степень — покраснение и отек кожи, II степень — на фоне покраснения и отека кожи образуются пузыри, наполненные жидкостью, III степень — некроз кожи, IV степень — некроз кожи и подкожной клетчатки, мышц, костей. Площадь ожогов ориентировочно определяется с помощью правила девяток и правила ладоней. Площадь ладони взрослого человека составляет около1 % площади тела. По правилу девяток крупные части тела составляют 9 или 18 % площади поверхности тела. Например, поверхность головы и шеи, поверхность руки составляют по 9 %, поверхность ноги, передняя поверхность туловища — по 18 %. Ожоги считаются тяжелыми, если общая поверхность повреждений составляет более 10 %.
Помощь при ожогах
Первый Ваш шаг должен быть направлен на прекращение повреждающего действия термического агента. Горящую одежду надо либо сорвать, либо накинуть на нее одеяло. Затем Вы должны срезать (не снимать!) одежду и сбросить ее. Для быстрого охлаждения кожи при термических ожогах лучше всего обливать ее холодной водой. При химических ожогах пораженную кожу сначала обмойте большим количеством воды в течение 10 — 30 мин, а затем — нейтрализующими растворами: при ожогах кислотами — раствором соды, при ожогах щелочами — слабым раствором уксусной кислоты.
Дайте пострадавшему 1 — 2 г ацетилсалициловой кислоты и 0,05 г димедрола. Если площадь ожога превышает 15 %, дайте пострадавшему выпить не менее 0,5 л воды с пищевой содой и поваренной солью (1/2 ч.л. соды и 1 ч.л. соли на 1 л воды).
На ожоговые раны наложите сухие стерильные повязки и срочно госпитализируйте пациента.
Электротравма
Признаки воздействия электрического тока
Электрический ток оказывает местное и общее воздействие. Местно в зоне действия тока возникает ожог без окружающего покраснения и болевых ощущений. Общая реакция в легких случаях выражается в испуге, возбуждении или заторможенности, сердцебиении, аритмии. При тяжелой электротравме нарушаются функции мозга, сердца, дыхания, вплоть до их прекращения и смерти.
Помощь при поражении электрическим током
Прежде всего, освободите пострадавшего от источника тока — оттолкните от пострадавшего электрический провод с помощью деревянной сухой палки (ручка швабры, скалка), резинового коврика или других изолирующих материалов. Помните о мерах собственной безопасности!
Если сердцебиение сохранено, а дыхание отсутствует — начинайте искусственную вентиляцию легких (рот в рот или рот в нос). При отсутствии сердцебиения — начинайте непрямой массаж сердца в сочетании с искусственной вентиляцией легких (2 вдоха на 15 толчков). Как правило, запустить сердце можно, нанеся сильный удар в середину грудины и продолжив наружный массаж сердца (см. Первая помощь при внезапной смерти). Показателем правильного массажа сердца будут пульсовые толчки на сонной артерии, сужение зрачков и появление самостоятельного дыхания. После появления сердцебиения и дыхания пострадавшего надо срочно госпитализировать.
Действия при несчастных случаях
При клинической смерти — реанимация
При коме — повернуть на живот
КОМА
Кома — потеря сознания на срок свыше 4 мин. Пульс, дыхание — в норме. Серьезное угнетение деятельности головного мозга. Причины: травма, нарушение мозгового кровообращения (инсульт и т.п.), токсическая, сахарный диабет.
Помощь:
Повернуть пострадавшего на живот (чтобы язык не запал в дыхательное горло), очистить ротовую полость, оставить холод на голове. Если поврежден позвоночник и т.п., не переворачивать, язык зафиксировать.
Признаки клинической (внезапной) смерти:
отсутствие сознания
нет пульса на сонной артерии (в течение 10 с), нет реакции зрачка на свет. Время на начало реанимационных мероприятий (непрямой массаж сердца, искусственное дыхание) — 3 мин.
Прекардиальный удар
Делается перед непрямым массажем сердца
Прикрыть двумя пальцами мечевидный отросток грудины
Ударить на 4 см выше кулаком
Массаж сердца
Левую руку положить на грудину (3 см выше меч отростка, большой палец — в направлении на подбородок или живот пострадавшего)
Давить правой рукой (руки — прямые). Смещение грудины — 3-4 см. Частота — 50-80 нажатий в минуту.
Искусственное дыхание (рот в рот)
Запрокинуть голову назад, проложить салфетку, плотно зажать нос двумя пальцами
При вдохе грудная клетка должна приподниматься.
Если работает группа спасателей — 2 вдоха после 5 надавливаний; тот, кто делает искусственное дыхание, контролирует пульс. Если есть возможность, приподнять ноги.
Если 1 спасатель — 2 вдоха после 15 надавливаний.
Реанимация производится до появления признаков жизни либо до приезда скорой помощи, либо до признаков биологической смерти.
ТРАВМАТИЧЕСКИЙ ШОК.
Наиболее часто шок возникает в результате тяжелых обширных повреждений, сопровождающихся кровопотерей. Предрасполагающими моментами к развитию травматического шока являются нервное и физическое переутомление, охлаждения, радиационные поражения. Травматический шок может возникнуть при повреждениях, не сопровождающихся большим кровотечением, особенно если травмированы наиболее чувствительные, так называемые рефлексогенные зоны(грудная полость, череп, брюшная полость, промежность).
В течении травматического шока выделяют две фазы. Первая фаза -эректильная — возникает в момент травмы, резкое возбуждение нервной системы. Вторая фаза — торпидная(фаза торможения), угнетение деятельности нервной системы, сердца, легких, печени, почек. Вторая фаза шока подразделяется на четыре степени :
Шок I степени(легкий).
Пострадавший бледен, сознание, как правило, ясное, иногда легкая заторможенность, рефлексы снижены, одышка. Пульс учащен, 90-100 ударов в минуту.
Шок II степени (средней тяжести). Выраженная заторможенность, вялость. Пульс 120-140 ударов в минуту.
Шок III степени(тяжелый). Сознание сохранено, но окружающее он не
воспринимает. Кожные покровы землисто-серого цвета покрыты холодным липким потом, выражена синюшность губ, носа и кончиков пальцев. Пульс 140-160 ударов в минуту.
Шок IV степени(предагония или агония). Сознание отсутствует. Пульс не определяется.
ПЕРВАЯ ПОМОЩЬ ПРИ ШОКЕ.
При шоке первая помощь тем эффективней, чем раньше она оказана. Она
должна быть направлена на устранение причин шока (снятие или уменьшение
болей, остановка кровотечения, проведение мероприятий, обеспечивающих
улучшение дыхания и сердечной деятельности и предупреждающих общее охлаждение).
Уменьшение болей достигается приданием больному или поврежденной конечности положения, при котором меньше условий для усиления болей, поведением надежной иммобилизации поврежденной части тела, дачей обезболивающих.
При отсутствии обезболивающих пострадавшему можно дать выпить немного(20-30 мл) спирта, водки.
Борьба с шоком при неостановленном кровотечении неэффективна, поэтому необходимо быстрее остановить кровотечение — наложить жгут, давящую повязку и др.
Следующей важнейшей задачей первой помощи является организация ско-
рейшей транспортировки пострадавшего в стационар. Лучше всего транспорти-
ровать в специальной реанимационной машине, в которой можно проводить
эффективные мероприятия.
Следует помнить, что шок легче предупредить, чем лечить, поэтому при
оказании первой помощи получившему травму необходимо выполнять 5 принципов профилактики шока: уменьшение болей, дача внутрь жидкости, согревание, создание покоя и тишины вокруг пострадавшего, бережная транспортировка в лечебное учреждение.
Первая медицинская помощь при утоплении
Полное прекращение поступление кислорода в легкие называется асфиксией. Смерть при этом наступает быстро, в течение 2— 3 мин.
Различают два вида утопления: истинное или синее утопление, при котором вода заполняет легкие, и бледное утопление, когда вода не проникает в легкие.
Синий тип утопления наблюдается в теплое время года при купании в пресной воде пруда, реки, озера. Тонущий не сразу погружается в воду, а пытается удержаться на ее поверхности, барахтается и при этом вдыхает и заглатывает большое количество воды. Через заполненные водой альвеолы кислород не может проникнуть в кровь, развивается гипоксия – кислородное голодание, она и обуславливает синий цвет кожи.
Бледный тип возникает при утоплении в ледяной воде или при утоплении в бессознательном состоянии. В первом случае происходит спазм голосовой щели, а во втором – отсутствие дыхательных движений. Обе эти причины ведут к тому, что вода в дыхательные пути не попадает.
Первая медицинская помощь при синем утоплении. После извлечения из воды не следует тратить время на определение признаков жизни (наличие пульса на сонной артерии и реакции зрачков на свет), а начинать оказывать помощь с удаления воды из желудка и дыхательных путей. Для этого маленького ребенка можно перевернуть вверх ногами и потрясти, а взрослого перекинуть как коромысло через спинку скамейки или через свое согнутое бедро и сильно нажать на спину. Затем очистить ему рот от песка и водорослей и нажать на корень языка, пытаясь вызвать рвоту. Если рвота появилась, то это означает, что человек живой и ему нет необходимости делать реанимацию. Просто надо продолжать тщательно удалять воду из дыхательных путей, сжимая грудную клетку с боков и надавливая на корень языка. Когда она перестанет выделяться, пострадавшего переворачивают на живот или на бок, тепло укрывают и вызывают «скорую помощь», если ее еще не вызвали.
Если рвотный рефлекс отсутствует, то проверяют реакцию зрачков на свет и пульс на сонной артерии и при их отсутствии приступают к реанимации.
При оказании первой медицинской помощи при бледном утоплении нет необходимости тратить время на удаление воды из легких и желудка и переносить пострадавшего в теплое помещение, если у него отсутствуют признаки жизни. Надо немедленно приступить к реанимации. Если у пострадавшего появился пульс на сонной артерии и самостоятельное дыхание, его необходимо перенести в теплое помещение, переодеть в сухое белье и поить теплым чаем. Вызвать «скорую помощь». Необходимо помнить, что при утоплении в холодной воде есть все шансы спасти человека как бы долго он не был на холоде, так как низкая температура отодвигает срок наступления биологической смерти. Поэтому и реанимацию ему необходимо проводить длительное время.
Помощь утопающему. При извлечении утопающего из воды необходимо быть осторожным. Подплыть к нему следует сзади. Схватив за волосы или подмышки, нужно перевернуть утопающего вверх лицом и плыть к берегу, не давая захватывать себя. Оказание первой помощи должно начаться сразу же после извлечения из воды.
Пострадавшего кладут животом на согнутое колено оказывающего помощь таким образом, чтобы голова были ниже грудной клетки, и любым куском материи удаляют из полости рта и глотки воду, рвотные массы, водоросли (рис. 49). Затем несколькими энергичными движениями, сдавливающими грудную клетку, стараются удалить воду из трахеи и бронхов. Следует отметить, что паралич дыхательного центра наступает через 4—5 минут, а сердечная деятельность может сохраняться до 15 минут. После освобождения воздухоносных путей от воды пострадавшего укладывают на ровную поверхность и при отсутствии дыхания приступают к искусственному дыханию одним из известных способов с ритмом 16—20 раз в минуту. При отсутствии сердечной деятельности одновременно необходимо проводить наружный массаж сердца
При аллергических реакциях немедленного типа — не допускайте дальнейшего поступления аллергена в организм (отмена лекарства, удаление больного из очага природного аллергена при цветении растения, вызывающего аллергию и т.п.). При попадании пищевого аллергена в желудок — промойте желудок. При укусах насекомых смотрите. Первая помощь при укусах. Дайте больному димедрол, супрастин, тавегил в дозировке, соответствующей возрасту.
Гипертонический криз
Конечно же, желательно при гипертоническом кризе незамедлительно вызывать «Скорую помощь». Вот только далеко не всегда она оказывается действительно скорой. Да и не во всех населенных пунктах она существует. Вот почему следует знать, что делать до появления у вас в доме специалиста, чем снимать «кризовые явления».
Гипертонические кризы чаще всего возникают у тех, кто уже страдает гипертонической болезнью. Поэтому они обычно уже знают, как им бороться с повышением АД. Но даже если это и так, то и им полезно напомнить о том, что при подобном кризе с самого начала должен быть обеспечен строгий постельный режим. Больной должен быть уложен на высокие подушки (их следует подсунуть под плечи, лопатки и голову, чтобы она была приподнята над уровнем постели примерно под углом 30 градусов).
К больному должен быть обеспечен приток свежего воздуха. Для этого нужно открыть окно или хотя бы форточку, включить вентилятор, при необходимости можно просто чем-нибудь обмахивать больного.
Кроме того, ему нужно расстегнуть воротник, снять стесняющую его одежду, убрать съемные протезы (на случай возможного судорожного припадка).
Желательно еще до приезда врача сделать ему горячую ножную ванну (или, если состояние его достаточно тяжелое, просто положить в ноги грелку или хотя бы пару бутылок с горячей водой), поставить горчичники на затылок, а если есть такая возможность, то и пиявки (они продаются во многих аптеках, там же вам дадут и подробные инструкции — как и куда ставить пиявки, а ставят их обычно на область сосцевидных отростков).
Конечно же, больному следует дать выпить те лекарства, которые он уже привык принимать от повышения давления. А еще лучше — дать ему выпить 1 г глицина (10 таблеток под язык) на прием или по 5 таблеток 3 раза в день с интервалами в 30 минут. Эта аминокислота облегчает течение криза, помогает справиться с последствиями резкого подскока АД.
Хорошо помогает при подскоках АД и до сих пор активно применяемая сернокислая магнезия — (конечно, эффект будет выше при внутримышечном введении ее, чем если ее просто выпить).
При выраженных головных болях можно принимать препараты типа баралгина, а если нет противопоказаний (склонность к кровотечениям), то 1/2 таблетки (0,25) аспирина, лучше в растворимом виде. Аспирин будет, кроме противоболевого эффекта, бороться еще и с повышенной свертываемостью крови (а она может грозить больному инсультом или тромбозом).
Если под рукой не оказывается никаких гипотензивных (понижающих АД) препаратов, то можно прибегнуть и к помощи нелекарственного метода — следует предложить больному глубоко вдохнуть и на как можно большее время задержать дыхание.
2. Первая медицинская помощь при инфаркте
При затянувшемся приступе стенокардии последний может перейти в следующую фазу болезни — инфаркт миокарда. Данная форма ИБС, обусловлена острой недостаточностью кровоснабжения сердечной мышцы, с возникновением очага некроза (омертвения ткани) в последней.
Механизм возникновения этого грозного заболевания, как правило, следующий: происходит острая закупорка просвета артерии тромбом или сужение её просвета набухшей атеросклеротической бляшкой. В первом варианте развития просвет артерии блокируется более полно, что обычно приводит к крупноочаговому некрозу сердечной мышцы, во втором же случае к так называемым мелкоочаговым инфарктам миокарда. Последняя категория инфарктов отнюдь не является «мелкой» по своему клиническому значению, по частоте осложнений и по последствиям для больного, смертность при них не ниже чем при крупноочаговых [3].
Началом инфаркта миокарда считают появление приступа интенсивной и продолжительной (более 30 мин, нередко многочасовой) загрудинной боли, не купирующейся повторными приемами нитроглицериена. Реже в картине приступа преобладает удушье или боль сосредотачивается в подложечной области, такие варианты развития заболевания относят к атипичным.
В остром периоде наблюдаются артериальная гипертензия (часто значительная), исчезающая после стихания боли и не требующая применения гипотензивных препаратов, учащение пульса (не всегда), повышение температуры тела (со 2-3-х суток).
Такое тяжелое состояние как инфаркт миокарда требует безусловной и экстренной госпитализации, помощь домашними средствами в данном случае может привести к потере времени, поэтому при некупирующемся в течение 20-30 минут приступе стенокардии необходимо срочно вызвать «скорую помощь». В ожидании бригады впрочем, не стоит оставлять попытки помочь больному всеми способами. Первое, что необходимо сделать – это принять спокойное, предпочтительно сидячее положение. Затем дать нитроглицерин под язык (1 таблетка или 1-2 капли 1% раствора на кусочке сахара, на таблетке валидола), повторный прием препарата при отсутствии эффекта через 2-3 мин. С целью успокоения пациента показан корвалол (валокардин) — 30-40 капель внутрь. Повышение артериального давления во время приступа не требует экстренных мер, так как его снижение наступает спонтанно у большинства больных при прекращении приступа [5].
Инсульты
Прежде всего больного необходимо удобно уложить на кровать и расстегнуть затрудняющую дыхание одежду, дать достаточный приток свежего воздуха. Удалить изо рта протезы, рвотные массы. Голова, плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям. При развитии инсульта самыми дорогими являются первые минуты и часы заболевания, именно в это время медицинская помощь может быть наиболее эффективной.
Больной с инсультом транспортируется только в положении лёжа. Больные редко погибают непосредственно от инсульта, к инсульту чаще всего присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
Лечение инсульта включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж). Также рекомендуется после выписки из больницы делать гимнастику лёгких, так как после 14-17 дней лежания в лёгких может образоваться «застой». То есть совершать глубокие вдохи, выдохи. В день 5-7 раз надувать воздушные шарики.
www.ronl.ru
В палящие летние месяцы, даже не находясь на отдыхе, но имея у дома речку (пруд, ставок, озеро, море…), мало кто откажется освежиться и поплавать, дабы снять с тела тяжелое ощущение духоты и жары. Дорвавшись же до облегчительной прохлады, люди теряют осторожность и абсолютно не задумываются о последствиях. В результате вполне возможно, что от кого-то, оставшегося на берегу, потребуется первая помощь при утоплении для человека, не сумевшего выбраться из воды. Поскольку все мы (реже или чаще) бываем на берегах водоемов, неплохо было бы каждому знать, что делать в критических ситуациях.
Как в любом другом узкоспециализированном деле, при спасении утопающих вынужденному спасателю не помешает хотя бы небольшая теоретическая база. Надо хотя бы немного различать виды утопления - первая помощь, которую необходимо оказать до приезда медиков, очень сильно зависит от того, как именно пострадавший тонул. В общих чертах можно сказать, что существует три типа утопления:
Если в ваших силах оказание первой помощи при утоплении, прежде всего, вам стоит обратить внимание именно на оттенок кожи – с его помощью вы сможете определить, что именно надо сделать в первую очередь.
Чаще всего оно наступает при неожиданном погружении в воду. Подавляющее количество утонувших во время катастроф – именно из этого разряда. Человек от неожиданности теряется и даже не делает попыток бороться за свою жизнь. Буквально чайная ложечка воды, попавшая в гортань, вызывает ее спазм, вследствие чего останавливается дыхание и – практически сразу – сердцебиение. Соответственно, первая медицинская помощь при утоплении синкопального типа требует начатого немедленно искусственного дыхания, сопровождающегося непрямым массажем сердца. Не стоит думать, что такое утопление может быть только при крушении лайнера. Человек, которого резко столкнули в воду, тоже может оказаться в таком положении, и ему потребуется точно такая же первая помощь при утоплении. Аналогичные проявления имеет и ледяной шок от неожиданного погружения в ледяную воду.
При «настоящем» утоплении человек успевает осознать, что с ним происходит, и активно борется за жизнь. Он в состоянии задерживать дыхание, когда в очередной раз погружается в воду, и прилагает максимум усилий для того, чтобы подняться на поверхность. Если спасатели успели вытащить тонущего на этом этапе, первая помощь при утоплении заключается в его согревании (стрессовая ситуация может проявляться в сильном ознобе), контроле над рвотой, с которой удаляется попавшая в организм вода, и успокоении: пострадавший может быть либо в сильнейшей депрессии, либо, наоборот, в чрезмерном возбуждении. Несмотря на синюшность кожи, дыхание и нормальное сердцебиение восстанавливаются быстро, хотя головные боли, слабость и кашель могут держаться до недели.
Носит название агональной. Человек в бессознательном состоянии, но пульс и дыхание сохраняются, хотя пульс может прощупываться только на крупных артериях. Кожа холодная и синяя, из носа и рта идет розоватая пена. У спасателей (и просто тех, кто находится рядом) очень мало времени на реанимацию: она имеет шансы на успех, только если человек пробыл под водой максимум шесть минут. Дыхательную способность надо восстанавливать срочно, и первая доврачебная помощь при утоплении на этой стадии заключается в удалении воды из органов дыхания.
Клиническая смерть. Внешние признаки схожи с симптомами второго этапа, однако дополняются отсутствием дыхания и пульса, расширенными зрачками, не реагирующими на свет. Кожа приобретает фиолетовый оттенок и бледность. Пострадавшему может помочь только первая медицинская помощь при утоплении, проведенная профессионалом. Однако даже действия грамотного медика редко способны помочь при клинической смерти.
Его причинами могут быть предварительное перегревание на солнце, употребленный незадолго до купания алкоголь, удар об воду, эпилептический припадок, инфаркт и даже заболевания вроде ангины или гриппа. Дыхание останавливается вследствие спазма, не вызванного попаданием воды. Она может впоследствии оказаться в легких, но затекает туда уже после утопления. Оказание первой помощи при утоплении асфиктического типа осложняется трудностью определения причины, по которой человек тонул. Даже если его удалось привести в сознание, и дыхание стабильно, рекомендуется доставить пострадавшего в больницу на случай, если у него был сердечный приступ.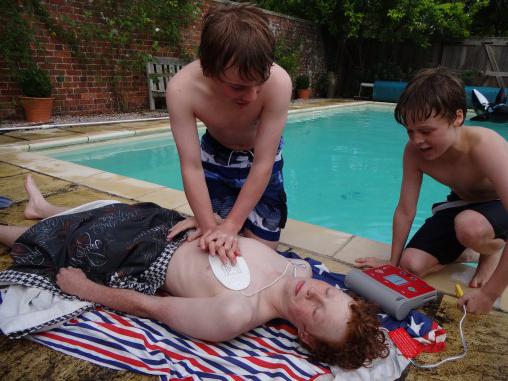
Сразу же после быстрого определения, с каким типом утопления спасатель имеет дело, оказывается первая помощь при утоплении. Кратко перечислим необходимые действия:
Когда оказывается первая помощь при утоплении, не стоит прибегать ни к средству "Атропин" для устранения брадикардии, ни к любым седативным препаратам для снятия озноба. Все лекарства должен назначать врач после оценки состояния тонувшего.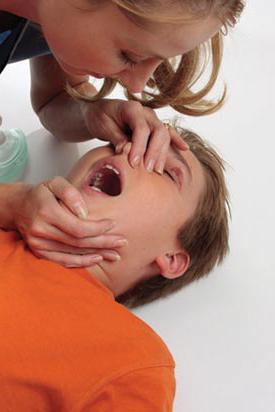
Знать, как он делается, должен каждый человек, хотя бы в общих чертах. Первым делом пострадавшему надавливают на живот – если в легких был воздух, он выйдет. Затем реаниматор вдувает набранный воздух через рот (нос) «пациенту». Признаком, что процедура удалась, является поднятие груди потерпевшего. Вдувать воздух надо не меньше дюжины раз в минуту. Если нет уверенности, что воздух самопроизвольно выходит из легких, после вдуваний опять нажимается живот.
Для массажа сердца в область его нахождения кладется одна рука, поперек нее – другая, и производятся надавливания с использованием массы всего тела. Крупные люди должны соразмерять усилия – бывали случаи, когда человек с большим весом ломал спасаемому ребро. Толчков должно быть 4-5 на каждый искусственный вдох. Поскольку эти реанимационные мероприятия достаточно тяжелы физически, первая помощь при утоплении обычно оказывается несколькими людьми, сменяющими друг друга.
Детям, не достигшим восьми лет, массаж делается одной из рук со скоростью сто толчков в минуту, младенцам – двумя пальцами, и частота доводится до 120 надавливаний.
Наиболее тяжело оказывается первая доврачебная помощь при утоплении в тех случаях, когда тонувший получил повреждения при нырянии. Наиболее распространены при этом травмы черепа и шейных позвонков. Определить наличие повреждений спинного мозга можно по отсутствии чувствительности конечностей. Пострадавшего необходимо срочно уложить на спину, на ровную и желательно жесткую поверхность. Ни в коем случае нельзя поворачивать голову. Если есть опасность того, что человек задохнется рвотой, надо осторожно поворачивать на бок все тело, придерживая голову. В положении на спине голова мягко фиксируется валиками, положенными по бокам. Дополнительных действий предпринимать нельзя до приезда скорой.
www.syl.ru